в почечном синусе анэхогенное образование что такое
Анэхогенное образование в почке
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В клинической медицине нет заболевания анэхогенное образование в почке, потому что это один из диагностических признаков некоторых нефрологических патологий, который выявляется в процессе ультразвукового исследования (УЗИ) почек.
Анэхогенное образование в почке – это определяемая на эхограмме данного органа «глухая» (не отражающая ультразвуковые волны) зона, визуализируемая в виде темного пятна.
Как отмечают специалисты УЗИ-диагностики, так на формируемом отраженным ультразвуком изображении выглядят не плотные тканевые структуры, а скопления жидкости. И в большинстве случаев с почками эти образования являются кистозными.

Причины анэхогенного образования в почке
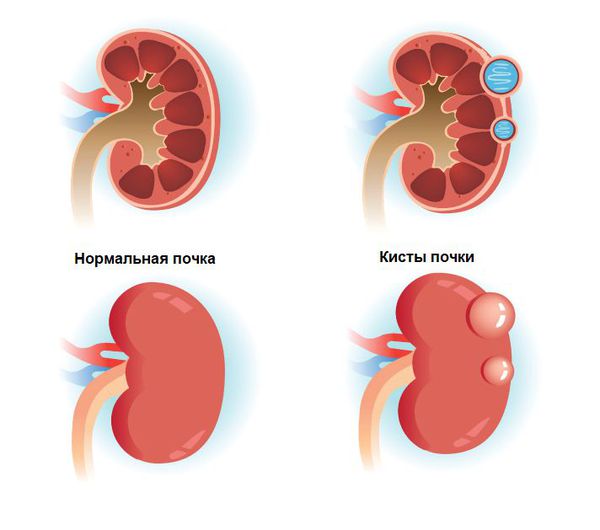
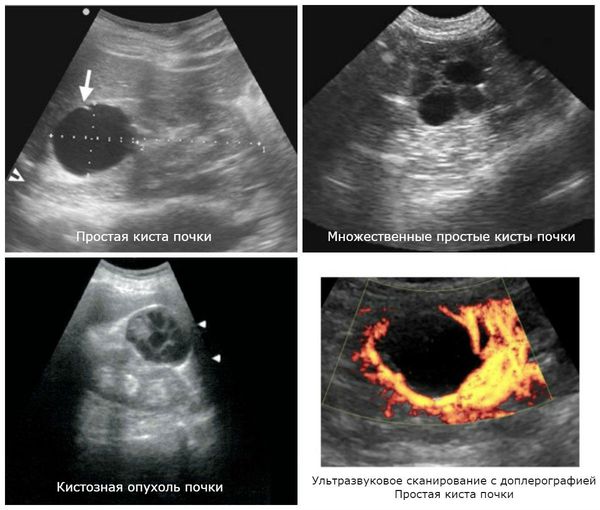
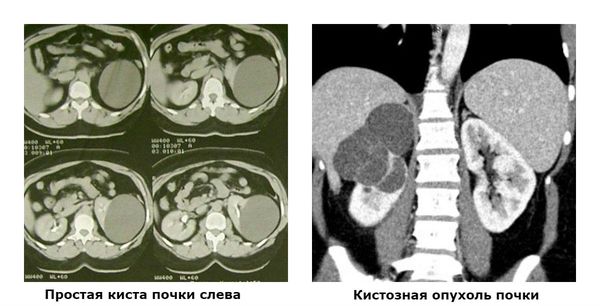
Основные причины анэхогенных образований в почке – наличие кист. Именно для этого вида образований характерна эхонегативность при ультразвуковом обследовании любых висцеральных органов. Кроме того, кисты, представляющие собой обособленные округлые полости-капсулы, содержащие жидкости, создают на эхограмме более четкое изображение отдаленных тканевых структур почки (как говорят медики, дистальное усиление).
Почечная киста, как правило, определяется на УЗИ как анэхогенное аваскулярное образование в почке, то есть в нем нет сосудов и отсутствует циркуляция крови.
На сегодняшний день патогенез кистозных образований остается неясным. Нефрологи и урологи врожденные кисты почек называют мультилокулярными и связывают их появление с аномалиями внутриутробного развития. Также не исключается причастность к возникновению в почках кистозных анэхогенных образований часто диагностируемых воспалений в почечных лоханках (пиелонефрита), наличия в почке конкрементов (нефролитиаза) или же инфицирование почек М. tuberculosis и развитием туберкулеза почек.

Симптомы анэхогенного образования в почке
Простые кисты в почках – разновидность доброкачественных образований – часто обнаруживаются во время УЗИ, выполняемом по другому поводу, так как при данной патологии симптомы в двух третях случаев отсутствуют, а сама киста не требует лечения.
Но если простая киста почки вырастает достаточно большой, симптомы анэхогенного образования в почке могут включать в себя: тупые боли в области поясницы, в животе или в боку; лихорадку; появление примесей крови в выделяемой моче (гематурию); нарушение мочеиспускания (из-за давления кисты на лоханки почек).
Формы
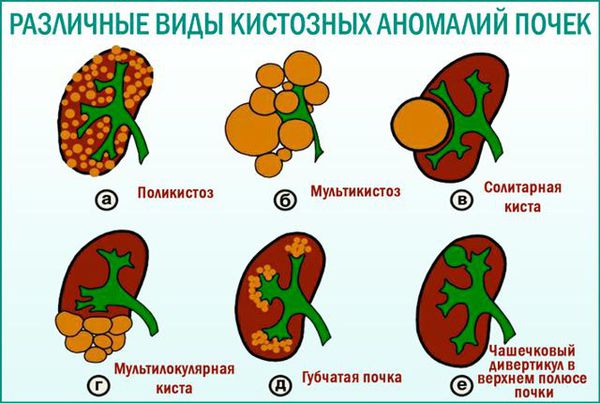
Различают кисты простые и сложные; единичные (солитарные) и множественные; периферические (подкапсульные и кортикальные); кисты в корковой или мозговой тканях почки (кисты паренхимы); кисты почечного синуса (sinus renalis) и др.
Осложнения и последствия
Иногда кистозные болезни почек могут давать осложнения, в том числе: инфицирование (с повышением температуры тела и усилением болей); разрыв кисты (с сильной болью в спине или в боку); нарушение нормального прохождения мочи вследствие сдавливания мочеточника, что может привести к набуханию почки (гидронефрозу). А последствия множественных кист, диагностируемых как поликистоз почек, могут выражаться в частичной или полной атрофии органа, ведущей к почечной недостаточности.
Диагностика анэхогенного образования в почке
Проводятся: УЗИ с диуретиками, ультразвуковую допплерографию почечных сосудов, нефросцинтиграфию, компьютерную томографию (в том числе с контрастированием), исследования крови и мочи, пункционную биопсию.
Дифференциальная диагностика
Обнаруженное в ходе ультразвукового исследования анэхогенное образование в почке может вызвать подозрение на кистозную форму злокачественной опухоли – кистозный почечно-клеточный рак.
Чтобы выявить онкопатологию, проводится дифференциальная диагностика, которая включает не только стандартные для кистозных образований УЗИ признаки патологий почек и мочеточников.
Синусовые кисты почек: что это такое?
Киста почки представляет собой доброкачественную опухоль – округлую фиброзную капсулу, в полости которой находится серозная жидкость. Синусная киста почки характеризуется типичным расположением: она локализуется в области синуса рядом с лоханкой почки либо сосудистых ворот почки.
Чаще всего данное заболевание не сопровождается характерной симптоматикой и впервые обнаруживается при профилактическом осмотре или обследовании по поводу другого заболевания.
Синусная киста левой почки, как и синусная киста правой почки, требует специального лечения, начинать которое необходимо сразу после обнаружения патологии, что позволит предупредить развитие серьезных последствий.
Как возникает?
Внутрисинусные кисты почек формируются вследствие сдавливания тканей и сосудов органа, в результате чего происходят атрофические изменения, нарушается отток мочи и гемодинамические показатели. Для лечения заболевания в Юсуповской больнице используются преимущественно малоинвазивные хирургические методы (лечение игольной аспирацией, лапароскопической декортикацией). Однако нередки случаи, когда синусовая киста правой почки, равно как и левой, рецидивирует.
Врожденная киста синуса почки имеет генетическую природу возникновения. Кроме того, развитие данного заболевания у детей может быть спровоцировано неблагоприятными факторами внешней среды, интоксикацией, инфицированием во внутриутробном периоде.
Синусная киста почки у взрослых людей может образоваться вследствие определенных заболеваний и состояний, которые осложняются обструкцией и закупоркой почечных канальцев:
Внутрисинусные кисты почек: симптомы
Больные с большими синусовыми кистами почек жалуются на следующие симптомы:
Болевые ощущения локализуются в области подреберья, в пояснице и иррадиируют в пах.
В соответствии с локализацией болей врачи определяют, какую из двух почек поразила киста. Синусная киста правой почки проявляется ноющей или тупой болью с правой стороны, а синусная киста левой почки – болевым синдромом в области подреберья слева.
Появление артериальной гипертензии связано с избыточной выработкой ренина – гормона, синтез которого происходит в почках. В результате взаимодействия данного гормона с другими гормонами, участвующими в регуляции артериального давления, у больных не только повышается давление, но и появляется головная боль, слабость и тошнота.
Наличие в моче крови является «тревожным звоночком», который может сигнализировать о серьезном нарушении работы почек. Развитие гематурии отмечается при различных заболеваниях почек, в т.ч. и синусных кистах. Для выявления крови в моче проводят лабораторные исследования, хотя некоторые больные могут обнаружить данный симптом самостоятельно – по изменению цвета мочи.
Методы диагностики
В силу анатомических особенностей человеческого тела киста синуса правой почки чаще дает о себе знать, чем синусная киста левой почки. Однако частота появления кисты в левой и правой почке одинаковая. Ввиду того, что образование синусной кисты часто связано с аномалиями внутриутробного развития, если обнаруживается синусная киста левой почки, имеется высокая вероятность обнаружения подобного образования в правой почке.
Диагностика синусных кист в почках в Юсуповской больнице проводится с использованием современных информативных исследований:
Синусная киста почки должна дифференцироваться с онкологическими процессами, мочекаменной болезнью и другими патологиями.
Лечение в Юсуповской больнице
При отсутствии у больных с синусными кистами почек дискомфортных ощущений и кровянистых примесей в моче, проведение хирургического вмешательства нецелесообразно. В таких случаях достаточно прохождение регулярного медицинского осмотра – не реже одного раза в полгода.
Показаниями для удаления синусной кисты почки хирургическим способом показано при наличии следующих состояний:
Для удаления синусной кисты левой и правой почки маленького размера может выполняться чрескожная пункция, в ходе которой в полость патологического образования вводится склерозирующее вещество.
Эффективным и наиболее распространенным методом хирургического лечения синусной кисты в Юсуповской больнице является лапароскопическая операция.
Кисты большого размера, подозрение на злокачественное перерождение образования и кисты, локализованные в непосредственной близости от кровеносных сосудов, требуют проведения открытого оперативного вмешательства.
Кроме того, метод открытой операции применяется для пациентов, страдающих сопутствующими заболеваниями, например, мочекаменной болезнью.
Осложнения
К самым опасным осложнениям внутрисинусных кист почек относят почечную недостаточность и тяжелую форму пиелонефрита.
При больших размерах кисты существует высокий риск её нагноения и разрыва. По мере роста ткани почки вытесняются кистой, в результате чего у больного может развиться гидронефроз почки и нарушение её функции.
В случае развития внутри синусной кисты почки бактериальной инфекции в ней происходит накопление гноя. Всасывание токсинов в кровь приводит к развитию интоксикации организма.
Хирургическое вмешательство по удалению кисты также может сопровождаться осложнениями:
Профилактика
Для того, чтобы предупредить развитие синусной кисты приобретенного характера, необходимо следить за своим питанием – отдавать предпочтение нежирным продуктам, блюдам, приготовленным на пару или отварным.
В профилактических целях больным, составляющим группу риска синусной кисты почек, рекомендуется внести коррективы в ежедневный рацион питания. Из меню следует исключить поваренную соль, шоколад, кофе, алкоголь. Нужно также отказаться от курения.
Кроме того, нужно своевременно заниматься лечением почечных патологий, предотвращая их переход в хроническую форму. Особенно это правило касается воспалительных процессов, в результате которых возникает застой мочи в почечных лоханках.
Для предупреждения воспалительных процессов в почках не следует пренебрегать помощью квалифицированных специалистов при первых признаках заболевания почек.
Применение народных средств должно быть согласовано с лечащим врачом, т.к. самолечение может оказаться не только неэффективным, но и значительно усугубить ситуацию.
Строгий контроль над объемом употребляемой жидкости поможет предупредить одышку и отеки.
Для того, чтобы выявить синусную кисту почки на начальных стадиях развития, легче поддающихся лечению, необходимо регулярно проходить обследование органов мочевыделительной системы.
Диагностику и лечение кистозных образований в почках предлагает Юсуповская больница, которая по праву считается одним из самых современных медицинских центров Москвы.
Наши специалисты проводят точную расширенную диагностику, используя высокотехнологичное диагностическое оборудование. Для каждого пациента разрабатывается индивидуальный протокол лечения, благодаря чему достигаются максимально положительные результаты.
Запись на прием к врачу Юсуповской больницы проводится по телефону, или онлайн на сайте клиники. Наши консультанты предоставят полную информацию о методах лечения кисты, стоимости процедур и ответят на все ваши вопросы.
В почечном синусе анэхогенное образование что такое
Простые кисты (тип I по Босняку): дизонтогенетические кисты-трубчатые ретенционные кисты.
• Классификация по локализации:
— Под капсул ьные (околопочечные) кисты.
— Кортикальные кисты.
Окололоханочные кисты почечного синуса (обычно лимфатические кисты, но иногда это могут быть канальцевые ретенционные кисты, выступающие в центральный эхо-комплекс).
• Классификация по количеству:
— Единичные (солитарные).
— Множественные.
• Ультразвуковые критерии:
— Анэхогенные.
— Ровные границы, тонкая стенка, затенение в области латерального края. Округлая форма; окололоханочные кисты могут иметь уплощенную или овальную форму.
— Эффект дорсального усиления.
— Тонкая эхогенная капсула, часто обнаруживаемая в ортоградной проекции (входные и выходные эхо-сигналы).
Поликистозные почки (взрослый тип поликистоза почек):
• Клинические признаки: аутосомно-доминантный тип наследования. Увеличение размеров почки, гипертензия, медленно прогрессирующая почечная недостаточность, начиная с возраста примерно 40 лет. Часто сопровождается кистозной печенью. Детские формы начинают проявляться в более раннем возрасте.
• Ультразвуковые критерии:
— Маленькие или крупные кистозные образования либо их комбинация, повсеместно встречающиеся в обеих почках.
— Значительное увеличение почек.
— Паренхима почти не определяется.
— Отсутствие ЦЭК и утрата дифференцировки коркового и мозгового слоев.
Вторичные кисты:
• Распространенность: возникают на фоне таких заболеваний почек, как нефрит, абсцесс почки, рубцевание паренхимы, диабетическая нефропатия, туберкулез почки.
• Ультразвуковые критерии:
— Обычно имеют не округлую форму Часто располагаются вблизи рубцовой ткани. Кистозная дегенерация пирамид мозгового вещества. Признаки воспалительного заболевания почки.
— Атипичные или сложные кисты (типа II и III по Босняку):
• Атипичные: продолжение кисты за пределы почки.
• Перегородки, кальцинаты, кровоизлияния внутри кисты; эхинококковые кисты: простые или многокамерные кисты, гиперэхогенные стенки.
• Васкуляризированные перегородки: кистозная карцинома почки (тип IV по Босняку).
Обструктивная чашечно-лоханочная эктазия:
• Многочисленные анэхогенные образования овальной или треугольной формы
• Расширение почечной лоханки
• Расширение мочеточнико-лоханочного сочленения.
Множественные окололоханочные кисты («доброкачественная кистозная лимфангиома»):
• Гипоэхогенное образование.
• Сложная внутренняя эхо-структура. Лимфоцеле:
• Атипичное округлое или угловатое анэхогенное образование.
• В анамнезе часто имеется урологическое хирургическое вмешательство.
Туберкулез:
• Участок кавитации паренхимы.
• Кистозное образование почечной лоханки (расширенные чашечки, пустые полости).
• Поздние изменения представлены атрофией или кальцинацией.
Внутрикистозное кровотечение:
• Сохранение кистозной структуры кисты.
• Эхогенная или комбинированная внутренняя эхо-структура.
• Возможны подвижные эхо-сигналы.
Кистозная почечно-клеточная карцинома (кистозная ПКК):
• Клинические признаки: кистозный компонент составляет более 50% (никогда не встречается при онкоцитоме).
• Гистологическая характеристика: карцинома, подвергшаяся мелкоклеточной или папиллярной псевдокистозной трансформации.
• Дифференциальный диагноз: кровоизлияние внутрь опухоли, разжижение опухоли, карцинома на фоне кисты, внутрикистозное кровотечение.
Гематома:
• Гетерогенное гипер- или гипоэхогенное образование с нечеткими границами.
• Анэхогенное или комбинированное образование около почки.
• Гипоэхогенный участок паренхимы с сохранением нормальных очертаний органа, что указывает на возможный ушиб (участок гипоперфузии).
• ЦДЭ: отсутствие цветовых сигналов кровотока.
Что такое киста почки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лелявина Кирилла Борисовича, уролога со стажем в 28 лет.
Определение болезни. Причины заболевания
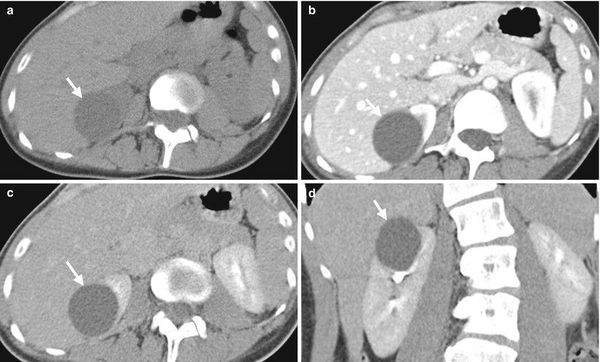
Простая почечная киста — это одиночное доброкачественное жидкостное образование, которое входит в число самых распространённых урологических заболеваний.
Врождённая простая почечная киста возникает в результате аномалии развития почечных канальцев, которые утрачивают сообщение с мочевыми путями. Наследственные механизмы, отвечающие за формирование кисты почки в процессе внутриутробного развития плода, остаются неясными. Врождённая простая почечная киста может появляться как в результате наследования определённых генов (генетические заболевания), так и из-за мутации в ходе развития эмбриона (в период от 32 до 50 суток с момента зачатия). Эти механизмы не являются взаимоисключающими и в некоторых случаях могут работать совместно.
Симптомы кисты почки
В случае присоединения инфекции в почечной кисте возможно повышение температуры тела и усиление болевого синдрома.
Появление затруднённого мочеиспускания свидетельствует о том, что имеющаяся киста препятствует отхождению мочи. Подобное нарушение возможно при локализации кисты в нижнем сегменте почки.
Патогенез кисты почки
Существует несколько теорий возникновения кист почек. Остановимся на трёх основных:
Многие исследователи рассматривают в качестве основных причин формирования почечных солитарных (одиночных) кист нарушение оттока мочи по собирательным трубочкам. Это происходит из-за их обструкции и активной клубочковой секреции выше места препятствия.
Классификация и стадии развития кисты почки
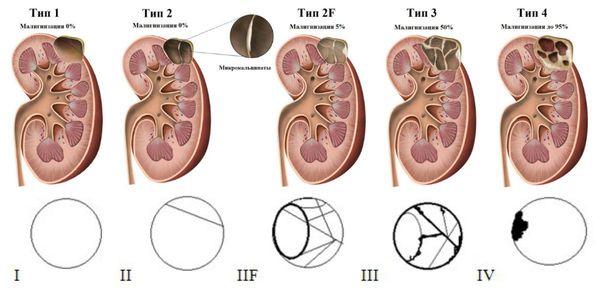
Классификация кист почек по Босняку
| Категории | Характеристика и тактика лечения |
|---|---|
| 1 | Простая доброкачественная тонкостенная киста почки без перегородок, кальцификатов или солидного (тканевого) компонента. Внутри кисты содержится жидкость, не контрастируется. Дальнейшего наблюдения не требуется. |
| 2 | Доброкачественная киста. Может содержать несколько тонких перегородок, в которых иногда наблюдается «кажущееся контрастирование». В стенках и перегородках возможно наличие мелких или незначительно утолщённых кальцификатов. К этой же группе относятся образования однородной высокой плотности размером ≤ 3 см с чёткими контурами, не накапливающие контраст. Дальнейшего наблюдения не требуется. |
| 2F | F – follow-up – динамическое наблюдение. Эти кисты могут иметь множество тонких перегородок. Возможно минимальное равномерное утолщение, а также «кажущееся контрастирование» стенок или перегородок. В таких кистах могут встречаться кальцификаты, в том числе широкие и узловатые, однако измеряемого накопления контраста не происходит. Контуры, как правило, чёткие. К этой категории также относятся не накапливающие контраст образования высокой плотности размерами больше 3 см, полностью находящиеся внутри почки. Требуется динамическое наблюдение, так как небольшая часть образований может быть злокачественной. |
| 3 | Сомнительные кистозные образования с равномерно или неравномерно утолщёнными стенками или перегородками с измеряемым накоплением контраста. Некоторые из них являются доброкачественными (геморрагические кисты, кисты с хронической инфекцией, мультилокулярная кистозная нефрома), другие – злокачественными (кистозный и мультилокулярный кистозный почечно-клеточный рак). Требуется хирургическое лечение или динамическое наблюдение. Свыше 54 % новообразований имеют злокачественный характер. |
| 4 | Явно злокачественные кистозные образования, обладающие всеми характеристиками III категории и содержащие мягкотканные компоненты, накапливающие контраст, прилежащие, но не связанные со стенками или перегородками. Эти новообразования включают кистозный рак. Требуется хирургическрое лечение. Кисты III категории и выше по классификации Босняка следует расценивать как почечно-клеточный рак и проводить соответствующее лечение. |
Осложнения кисты почки
Осложнения простых кист почек делят на две группы:
Диагностика кисты почки
Лечение кисты почки
Абсолютным показанием к оперативному лечению является подозрение на малигнизацию кисты. Относительным показанием к хирургическому лечению кисты почки при её бессимптомном течении является размер образования более 6 см.
Основные виды оперативного лечения кист [1] [2] [3] [6] [12] :
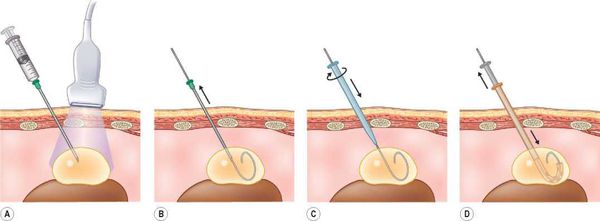
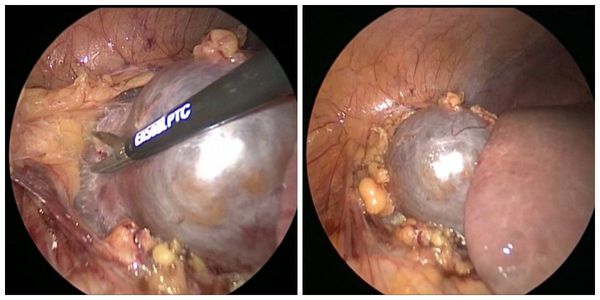
В основе хирургического лечения кист почек заложены подходы, направленные на применении минимально инвазивных органосохраняющих технологий лечения. Это чрескожные рентгенохирургические пункционные и эндовидеохирургические методы (трансперитонеальные или ретроперитонеоскопические).
Чрескожное пункционное лечение простой кисты почки имеет ряд достоинств и недостатков. Достоинством является простота выполнения. Этот метод используется в лечении простых кист почек у 22 % пациентов, имеет низкий риск интраоперационных и анестезиологических осложнений. В то же время при использовании данного метода риск рецидивирования кисты составляет 80-90 % случаев. Такое лечение простых почечных кист выполняют под местной анестезией. Проводят пункцию (прокол) кисты и удаляют её содержимое.
Прогноз. Профилактика
Исход заболевания хороший в том случае, когда пациент не игнорирует симптомы и сразу обращается за медицинской помощью. При использовании современных органосохраняющих хирургических технологий в лечении кист почек следует рассчитывать на благоприятный прогноз.
Узи почек: норма и расшифровка результатов
Ультразвуковое исследование почек в большинстве случаев является полноценным и достаточно информативным методом диагностики с целью определения заболевания и назначения адекватного лечения, а так же исключения патологии при скрининговых обследованиях.
Что показывает УЗИ почек?
При ультразвуковом исследовании почек УЗИ-аппарат позволяет определить следующие основные параметры:
Количество
В норме почки являются парным органом, но встречаются аномалии.
Возможно врожденное отсутствие почки – односторонняя аплазия (агенезия), либо утрата парности в результате хирургического удаления. Встречается врожденное удвоение почки, чаще одностороннее.
Аплазия левой почки
Удвоенная почка без признаков обструкции
Расположение
В норме почки расположены на разных уровнях относительно друг друга: правая (D) почка находится на уровне позвонков 12 грудного и 2 поясничного, левая (L) почка – на уровне позвонков 11 грудного и 1 поясничного.
На УЗИ можно выявить опущение почки (нефроптоз) или нетипичную локализацию органа (дистопия), вплоть до расположения в малом тазу.
В норме почка имеет бобовидную форму и ровный наружный контур с четкой визуализацией фиброзной капсулы в виде гиперэхогенной линии.
Размеры
Физиологической норме у взрослого человека соответствуют размеры почек:
Толщина слоя паренхимы – еще один очень важный параметр, в норме составляет 18-25 мм. Этот показатель зависит от возраста пациента: у пожилых людей он может уменьшаться до 11 мм в результате склеротических изменений. Паренхима является функциональной частью почки, в ней расположены структурно-функциональные единицы – нефроны. Увеличение показателя может быть признаком отека или воспаления почки, уменьшение свидетельствует о дистрофии органа.
У детей размеры почек зависят от возраста и роста ребенка. При росте до 80 см измеряются только два параметра – длина и ширина органа. У детей ростом 100 см и выше измеряется и толщина паренхимы.
В норме должна четко выявляться граница почечных пирамидок в паренхиматозном слое: эхогенность пирамидок ниже, чем паренхимы. При гидронефрозе дифференциация между ними отсутствует.
Увеличение размеров почки характерно для острого пиело- или гломерулонефрита, а так же если почка утратила парность и испытывает повышенную функциональную нагрузку.
Эхогенность паренхимы
Этот показатель определяет состояние почечной паренхимы, ее структуру. В норме она однородна.
Эхогенность – это степень интенсивности отражения звуковой волны от тканей: чем плотнее ткань, тем интенсивнее отражение и светлее изображение на мониторе. Ткани с низкой плотностью имеют слабую эхогенность и визуализируются темными участками. Жидкости и воздух анэхогенны.
К примеру, полостную кисту, содержащую жидкость, специалист описывает как анэхогенное образование. Гиперэхогенность характерна для склеротических процессов в почке (гломерулонефрит, диабетическая нефропатия, опухоли, амилоидоз).
Состояние полостной системы почек
Полостная система почек или чашечно-лоханочная система (ЧСЛ) выполняет функцию сбора мочи. На УЗИ могут диагностироваться следующие изменения:
Ультразвуковое изображение расширения полостных систем обеих почек у плода
В норме ЧЛС анэхогенна и не визуализируется. Камни размером 4-5 мм и более в УЗИ-заключении описываются как эхотень, гиперэхогенное включение, эхогенное образование. Наличие песка обозначается как микрокалькулез почек.
Состояние почечного кровотока
Для визуализации почечных кровеносных сосудов используют дуплексное сканирование (или допплерографию), при котором УЗИ-сканер выдает информацию в виде цветного изображения или спектрального графика. Методика является неинвазивной и безболезненной.
Исследование позволяет определить состояние сосудистой стенки, наличие внутрисосудистых обструкций и стенозов, определить скорость кровотока. В норме скорость может колебаться от 50 до 150 см/сек.
На цветовой схеме нормальными считаются темные тона. Яркий цвет фиксирует ускоренный кровоток и свидетельствует о наличии стеноза, основным признаком которого считается усиление кровотока в почечной артерии больше 200 см/сек.
Определяется индекс сопротивления кровотока или индекс резистентности, который напрямую зависит от возраста пациента: чем старше, тем выше скорость кровотока и выше индекс. В норме индекс сопротивления для почечной артерии – 0,7, для междолевых артерий – 0,34-0,74.
Кто проводит расшифровку результатов?
Расшифровку ультразвукового исследования почек должен проводить врач-уролог. К словесному заключению обычно прилагается фото УЗИ или сонограмма, где стрелками отмечается место выявленных патологических изменений.
При обнаружении опухолей или сосудистых изменений неплохо, если будет прилагаться видео УЗИ.
Какие заболевания выявляет УЗИ почек?
Ультразвуковая диагностика наиболее информативна относительно следующих почечных заболеваний и синдромов:
Если в заключении УЗИ почек значится «выраженный пневматоз кишечника», это означает неинформативность обследования по причине метеоризма и в этом случае УЗИ придется повторить после подготовки (употребление ветрогонных препаратов).