Лазерная пародонтология что это
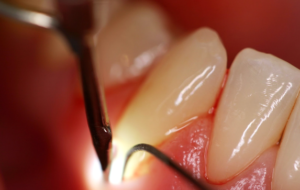
Лечение десен лазером применяется при воспалительных заболеваниях десен: пародонтозе, гингивите, остром пародонтите, хронической форме болезни в период обострения. Лазерное излучение обеспечивает противовоспалительный и противоотечный эффекты, улучшает локальное кровообращение, снижает выраженность болевого синдрома, ускоряет восстановление тканей, оказывает бактерицидное воздействие. Обработка пораженной зоны осуществляется без анестезии, реже под местным обезболиванием, продолжительность сеанса составляет 4-5 минут. Стоимость лечения десен лазером определяется размером обрабатываемой зоны, типом лазерного оборудования.
Показания
В качестве показаний к лечению десен лазером рассматриваются следующие заболевания и состояния:
Выбор типа лазерного оборудования осуществляется с учетом характера патологии. При пародонтите и пародонтозе используют диодный лазер, при поверхностных поражениях мягких тканей – углекислый, при кровоточивости десен – неодимовый.
Противопоказания
Перечень противопоказаний к проведению лечения десен лазером включает:
Подготовка
Лечение десен лазером осуществляется после осмотра стоматолога, проведения следующих подготовительных мероприятий:
Методика проведения
Врач, медсестра и пациент надевают специальные очки для защиты сетчатки от лазерного излучения. Лечение десен лазером, как правило, проводят без обезболивания. При необходимости используют местную анестезию, спрей с анестетиком наносят на слизистую путем распыления. Затем выполняют следующие действия:
При обработке пародонтальных карманов, язв на слизистой применяется контактное воздействие. При лечении видимой поверхности воспаленных десен лазер располагают на расстоянии нескольких сантиметров.
После лечения десен лазером
Период полного восстановления обработанных тканей составляет от 2 до 3 месяцев. В течение этого времени следует соблюдать определенные ограничения. Для чистки зубов нужно использовать мягкую щетку, пасту с высоким содержанием кальция и других минералов. Из рациона необходимо исключить пищу, раздражающую десны: кислые, острые, соленые блюда. Нельзя курить и употреблять алкоголь.
Стоит временно воздержаться от потенциально травмоопасных видов спорта, во время занятий которыми можно повредить ткани полости рта. Во избежание травмирования слизистой рекомендуется отказаться от использования зубочистки. Предпочтительными способами очистки межзубных пространств являются полоскания и удаление остатков пищи при помощи зубной нити. Возможно применение ирригатора с насадкой для пародонта.
Осложнения
Лазеротерапия десен является современным малотравматичным методом лечения заболеваний полости рта. Негативные последствия наблюдаются редко, развиваются вследствие неправильного выбора типа лазера, ошибок при расчете параметров и продолжительности воздействия, нарушения рекомендаций врача в восстановительном периоде. В число возможных осложнений входят:
Лазер в стоматологии: при каких заболеваниях и как используется
Современные технологии находят все более широкое применение в медицине. Сегодня лечение пародонтита лазером – обычное дело. Целебные свойства узконаправленного потока энергии проявляются в стоматологии, создавая возможности быстрого и безболезненного лечения зубов. Способствует росту популярности этого метода широкий спектр услуг, предоставляемых с его помощью, в совокупности с относительной ценовой доступностью.
Области применения стоматологического лазера
Лазерный луч производит следующие полезные эффекты:
Попадая на поверхность ткани, луч мгновенно превращает жидкость в пар, который подобно микроскопическому взрыву целенаправленно послойно разрывает межмолекулярные связи. Одновременно в зоне воздействия погибают все микроорганизмы. Для того, чтобы не страдали здоровые клетки, используется струйное воздушное и водяное охлаждение, служащее также для вымывания (выдувания) удаленных фрагментов.
Для лечения каждого вида заболеваний применяется специальный тип лазерного оборудования. Примеры:
Преимущества лазера
Благодаря мягкости воздействия лазерное оборудование эффективно при решении почти всех стоматологических проблем. Бормашину он заменяет не всегда, но удачно дополняет ее работу, так как может самостоятельно определять пораженные участки, в том числе и те, которые трудно выявить невооруженным глазом. Дело в том, что здоровая ткань зуба влаги не содержит, а потому в ней не может происходить закипание. Многие стоматологические проблемы устраняются буквально за несколько минут и не требуют повторного визита к врачу.
Луч очень тонок и способен проникать в микрополости, требующие при других обстоятельствах рассверливания бором. Направленность излучения к нужному месту осуществляется посредством гибкого и очень тонкого кварц-полимерного волновода. Сам аппарат оснащен компактной эргономичной головкой, которой обученный врач легко управляет.
Еще одно достоинство лазера состоит в том, что обработанная им поверхность приобретает небольшую шероховатость, что во много раз улучшает адгезию пломбировочного материала. Надежная фиксация практически до нуля снижает вероятность рецидива.
Проблемы, устраняемые лазерным лучом
Указанные свойства позволяют применять лазер для принятия следующих терапевтических мер:
Дезинфицирующий и биостимулирующий эффект применения лазерного стоматологического оборудования дает возможность бороться со следующими инфекционными заболеваниями:
Практикой подтверждена высокая эффективность лазерного оборудования при выполнении следующий терапевтических процедур:
Следует отметить, что избавление от столь опасного заболевания, как гранулема посредством лазерного луча не сопровождается удалением зуба, а может вестись консервативно, методом трансканального диализа:
Далее, если в этом есть надобность, производятся работы по моделированию коронки и ее установка.
Применение анестетиков и антибиотиков сводится к минимуму, что очень важно при лечении детей и взрослых, склонных к аллергическим реакциям.
Лечение пациентов лазером возможно на начальной степени пародонтита и проводится в следующей последовательности:
Лечебный курс предполагает проведение двух сеансов с полугодовым перерывом.
Достоинства лазерной стоматологии
Одним из важнейших достоинств стоматологического лазерного оборудования по праву считается отсутствие механического воздействия. Неприятные ощущения, свойственные для обработки бормашиной исключаются, как и возникновение микроповреждений, сопряженных с вибрацией.
Все операции бесшумны, а ведь именно жужжание бормашины часто приводит в стрессовое состояние пациентов.
При лазерном лечении мягких тканей десен места рассечений рубцуются намного быстрее, чем при использовании обычных хирургических методов, так как надрез стерилизуется и мгновенно запаивается. Продолжительность всех операций существенно сокращается.
Лазер оказывает мощное заживляющее воздействие при удалении зуба. Сама операция проводится обычными инструментами, как всякая другая экстракция, но рассеченные лучом лоскуты ткани при этом травмируются минимально, что существенно снижает интенсивность кровотечения и ускоряет заживление.
Лазер применяется и в протезировании, для формирования уступа над десной, где ткань зуба переходит в коронку. Линия получается очень четкой, а результат радует своим высоким качеством.
Главным преимуществом применения лазера в имплантологии является прецизионная тонкость луча, сужающая размер наносимой пациенту хирургической травмы. Поврежденные капиллярные кровеносные сосуды запаиваются мгновенно за счет направленного термического воздействия.
Лазерное отбеливания основано на принципе расщепления пигментов в дентине, что приводит к практически полному обесцвечиванию всех красящих веществ, глубоко внедрившихся в структуру эмали.
Все лучшее – детям
Лазерная терапия успешно применяется в борьбе с кариесом даже молочных зубов, правда, только на начальной стадии поражения. Желательно, чтобы ребенку исполнилось хотя бы семь лет, но усидчивые и спокойные дети могут воспользоваться преимуществами новейшей технологии и в более юном возрасте.
Для лечения маленьких пациентов действуют следующие правила:
Все остальные преимущества лазерной стоматологии общие для детей и взрослых пациентов.
5 фактов о лазерном лечении зубов и десен: разговор со стоматологами
Об особенностях использования лазера в стоматологии нам рассказали в стоматологической клинике «ПРОФИ-ДЕНТ».
1. Лечение десны и окружающих зуб тканей более предсказуемо и результативно
Возьмем такую довольно распространенную проблему, как пародонтит — воспалительно-деструктивный процесс, характеризующийся разрушением связок, которые удерживают зуб, и убылью костной ткани челюсти. Связочный аппарат разрушается поддесневым зубным камнем, активно прорастающим внутрь по корню зуба. Он способствует образованию десневого кармана, создающего дискомфорт и неприятный запах. Главный пункт лечения, в любом случае – это чистка и кюретаж. Но если кюретаж проводится лазером, то он не сводится к механическому очищению десневого кармана от продуктов воспаления. При кюретаже лазером удаляются поддесневые зубные отложения, грануляционная и вросшая эпителиальная ткань. Это способствует восстановлению физиологической нормы — десна снова прикрепляется к корню зуба и карман, таким образом, ликвидируется. Более того, после лазерного воздействия формируется так называемая фотокоагуляционная пленка, которая служит, по сути, биологической повязкой и механическим барьером одновременно: и проникновение инфекции предотвращает, и не позволяет эпителию врасти в карман повторно.
2. Лечение зубов лазером комфортно
Препарирование твердых тканей (говоря на языке пациента — сверление зубов) — тоже область «компетенции» лазера. Что кажется совсем парадоксальным — лазер лечит зуб от кариеса бесконтактно. Механизм такого воздействия основан на природном свойстве эмали и дентина: эти ткани, будучи самыми твердыми в природе, содержат воду. При воздействии на них лазером с ней происходит «микровзрыв». Инфицированный распад удаляется лазерным излучением, не задевая невредимую эмаль. Более того, после препарирования зуба при помощи лазера не требуется протравливание эмали кислотой перед постановкой пломбы. Да и пломбировочный материал фиксируется после лазерной обработки лучше, а это означает сведение риска выпадения пломбы фактически к нулю. Лечение лазером при этом менее болезненно и малоинвазивно.
3. Лазерный луч уничтожает инфекцию бесконтактно, стерилизуя кариозные полости и каналы
В детской стоматологии целесообразно применять лазер при запечатывании фиссур (естественных бороздок на жевательной поверхности зуба). После обработки лазерным лучом мы получаем стерильную и характерную меловидную поверхность, готовую для внесения герметика. А традиционная методика предполагает воздействие кислотой на незрелую и такую уязвимую эмаль.
Также лазер применяется при стерилизации корневых каналов ввиду его бактерицидного действия. Отмечено быстрое заживление герпетических высыпаний на слизистой оболочке полости рта и губ, особенно если лечение проводится в первые сутки с момента их появления.
4. Использование лазера сокращает сроки заживления при хирургическом вмешательстве
Область применения лазера довольно обширна. В первую очередь, это хирургия мягких тканей: рассечение десны, необходимое, например, для избавления от нагноения, подрезание уздечки губы или языка, иссечение так называемого десневого капюшона при перикоронарите (затрудненном прорезывании зуба мудрости), открытие имплантата, изменение контура десны и прочие процедуры. При использовании лазера в хирургии стоит отметить, что его применение снижает вероятность инфицирования раны к минимуму — ведь и сами манипуляции с участием лазера куда менее травматичны, нежели при использовании скальпеля. Отсюда и существенное уменьшение кровоточивости операционного поля, и сокращение сроков заживления, не говоря уж о том, что для обезболивания требуется гораздо меньше анестетика, чем при классическом хирургическом вмешательстве.
5. Устойчивый результат при лазерном отбеливании
Действительно, результат превосходит ожидания пациента своей устойчивостью, и это при том, что воздействие, оказываемое на эмаль, щадящее, бережное.
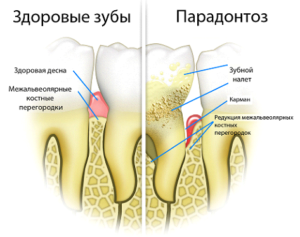
Лечение пародонтоза лазером
Пародонтоз – серьезное заболевание, которое очень тяжело переносится человеком. Оно приводит к ухудшению качества жизни и даже к потере зубов. Согласно современной медицинской номенклатуре пародонтоз не выделяют в отдельную болезнь, а считают агрессивным течением пародонтита, сопровождающегося глубоким поражением тканей дёсен и даже зубных альвеол (лунок).
Причины и развитие пародонтоза:
Главным этиологическим фактором в появлении пародонтоза является патогенная микрофлора, которая в небольших количествах всегда есть на слизистых рта. Основным провоцирующим фактором здесь выступает небрежная и нерегулярная гигиена ротовой полости. Ученые отмечают, что генетическая склонность также играет в этом не последнюю роль. Патологическое развитие кровеносных сосудов дёсен может приводить к атрофии тканей и, как следствие – оголению шеек зубов, их расшатыванию и выпадению.
Среди других факторов, провоцирующих развитие пародонтоза, стоит отметить следующие:
нарушения обмена веществ и эндокринные заболевания;
нехватка витаминов, особенно витамина С;
алкоголизм и курение – как факторы, нарушающие кровообращение в тканях;
проблемы с иммунитетом;
патологии психики, стрессы.
Образуются поддесневые карманы, в которых накапливается зубной налет и камень, а впоследствии – даже гной. Воспаление может перейти на челюсть, в зубные лунки, и привести к атрофии костной ткани.
Симптомы и классификация пародонтоза:
На разных стадиях пародонтоза клинические проявления (симптомы) также будут разными. Отличаться будет и лечение. Именно потому врачу так важно точно определить стадию болезни:
Лёгкая степень – характеризуется малозаметными симптомами, отсутствием боли, периодическим зудом в дёснах. Часто изменения незаметны еще и вследствие камней на шейках зубов;
Средняя степень – можно невооруженным глазом заметить опущение дёсен, оголение шеек, начинается шатание зубов. Пациенты жалуются на сильный зуд в дёснах, появляются болевые ощущения;
Тяжелая – поражение альвеол (зубных лунок) – теперь зубы держатся на своем месте только благодаря сохранившимся еще мягким тканям дёсен, в то время как кость начинает атрофироваться. Оголяются не только шейки, но и частично корни. На этой стадии вероятно выпадение зубов. При рентгенологическом обследовании видно, что костные перегородки могут практически полностью подвергнуться лизису (раствориться).
Пародонтоз также классифицируют в зависимости от формы течения (острая или хроническая) и расположения пораженных очагов (локализованная и генерализованная).
Проведение диагностики.
Правильно поставленный диагноз – это уже 50% успеха в лечении! Пародонтоз необходимо дифференцировать от гингивита и пародонтита, это требует специальных исследований и анализов, а потому не стоит пытаться поставить себе диагноз самостоятельно и тем более лечиться по советам знакомых или в Интернете. Чем раньше вы обратитесь к врачу, тем больше шансов остановить болезнь на ранних стадиях, особенно если выбранная вами клиника специализируется на лечении пародонтоза лазером.
Диагностика – комплексная работа, основывающаяся на следующих задачах:
Сбор анамнеза – подробный опрос пациента;
Перед началом лечения врач может назначить дополнительное обследование, чтобы выявить противопоказания и узнать общие показатели здоровья пациента.
Показания и противопоказания:
Лечение пародонтоза лазером имеет как показания, так и противопоказания.
Среди показаний выделяют следующие:
пациент замечает кровоточивость дёсен во время чистки зубов;
зубной налет и камень;
покраснение или осветление цвета слизистой дёсен;
зуд, боль, жжение в дёснах;
образование поддесневых карманов;
появление гноя на слизистой или из-под десны;
отхождение мягких тканей от зубной коронки;
оголение шейки зуба;
Важно обратить внимание на противопоказания:
наличие онкологии (не обязательно во рту);
эндокринные заболевания (сахарный диабет и другие);
нарушение свертываемости крови;
туберкулез и другие серьезные инфекции;
восстановительный период после любых хирургических вмешательств.
Преимущества лечения пародонтоза лазером:
Лазерная технология в стоматологии оказалась настоящим прорывом. Она позволила воплотить в жизнь мечту всего человечества – безболезненное лечение зубов и дёсен! Помимо полного отсутствия боли, процедура лечения пародонтоза лазером имеет и другие преимущества:
Не требует анестезии (исключается риск аллергии на местные обезболивающие средства);
Маленькая травматичность, отсутствие ран и швов;
Отсутствие кровотечения – лазер обладает способностью «запаивать» сосуды;
Дает заметный результат на любой стадии пародонтоза;
Отсутствие контакта инструмента с зубом и дёснами – контактирует только луч;
Возможность обработать даже самые труднодоступные места и поддесневые карманы;
Лазер полностью уничтожает патогенную микрофлору, чего невозможно добиться за один раз промываниями антисептиками или хирургическими методами;
Быстрые результаты и полное выздоровление в кратчайшие сроки.
Помимо этого, воздействие лазерного луча стимулирует регенеративные процессы в дёснах, способствуя скорейшему заживлению, восстановлению и укреплению местного иммунитета.
При этом стоит помнить и о том, что большинство причин развития пародонтоза – внутренние, а потому это заболевание склонно рецидивировать. Курс лечения может составлять несколько процедур.
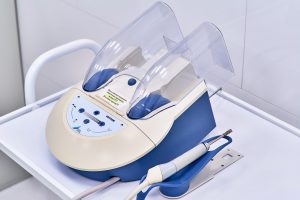
Используемое оборудование
Профессиональное оборудование для чистки зубов
Ультразвуковой Аппарат Vector – профессиональное стоматологическое оборудование для ультразвуковой чистки зубов, основанной на современных технологиях. Главное отличие прибора в применении параллельных потоков ультразвуковых колебаний. Такое направление воздействия позволяет нивелировать действие на нервные окончания, убирая или существенно снижая болевые ощущения пациента от процедуры. Кроме того, направляя поток ультразвука параллельно поверхности зуба, специалист не повреждает во время манипуляций ни зубную эмаль, ни дентин, сохраняя коронку в целости. Глубокое проникновение в зубной карман (до 11 мм) позволяет эффективно удалять зубной камень, налет и зубные отложения, содержащие эндотоксины и бактерии, вызывающие инфицирование десен и пульпы. Аппарат Vector предназначен для манипуляций по ультразвуковой чистке, и показан в комплексном лечении: — гингивитов; — пародонтозов; — пародонтитов. Используется в профилактических терапевтических целях, позволяя мягко препарировать зубные ткани, избегая травматического нагревания во время проведения процедуры.
Новое поколение диодных лазеров. Уникальное сочетание мощности и универсальности
Ультрасовременный диодный лазер Epic-10 – принадлежит к новому поколению диодных лазеров. Представляет собой уникальное сочетание мощности и универсальности. Обеспечивает эффективное выполнение более 25 стоматологических процедур на мягких тканях, в том числе таких, как бескровная и безболезненная коррекция десен перед протезированием, удаление пораженных тканей в десневых бороздках, дезинфекция труднодоступных участков и стерилизация каналов, отбеливание зубов. Успешно применяется для лечения зубов взрослых и детей. Используется диодный лазер и для ускорения приживления имплантатов, так как инфракрасная волна длиной 940 нанометров, которую производит устройство, эффективно стимулирует заживление ран. Лазер Epic-10 способен работать в двух режимах: с постоянным либо импульсным излучением. Благодаря сочетанию короткого импульса и большой мощности значительно уменьшаются температурные повреждения при разрезах, а, следовательно, – болевые ощущения. Диапазон эффектов при клиническом применении устройства необычайно широк. Обусловлено это большим выбором сменных насадок и возможностью выбирать нужную длительность импульса среди нескольким запрограммированных. Аппарат разработан и произведен американской компанией Biolase, которая имеет более 25-летний опыт работы в сфере производства стоматологических лазеров.
Лазерный мир
Возможности использования лазерных технологий с целью лечения и профилактики на пародонтологическом и хирургическом приеме
В.Г. Бургонский, Институт стоматологии НМАПО им. П.Л. Шупика // Издательство Современная стомотология
В статье рассматриваются возможности использования диодного и неодимового лазеров в аспекте хирургического и пародонтологического приема.
Сегодня с твердой уверенностью можно сказать, что применение лазеров в стоматологии оправдано, экономически выгодно и является более совершенной альтернативой существующим методам лечения и профилактики стоматологических заболеваний, о чем свидетельствует большое количество исследований, проведенных отечественными и зарубежными учеными. Применение лазерных технологий открывает совершенно новые возможности, позволяя врачу-стоматологу предложить пациенту большой перечень минимально инвазивных, фактически безболезненных процедур в безопасных для здоровья стерильных условиях, отвечающих высочайшим клиническим стандартам оказания стоматологической помощи.
Процесс широкого внедрения лазерных технологий в стоматологическую практику длительное время сдерживался как дороговизной хирургических лазеров, так и громоздкостью, трудностями эксплуатации, требующей мощной трехфазной электрической сети, жидкостного охлаждения, квалифицированного технического персонала.
Но в настоящее время ситуация радикально изменилась благодаря совершенствованию лазерных систем. Имея значительно больший КПД, лазеры стремительно вытесняют традиционные способы лечения и профилактики практически из всех сфер деятельности стоматолога. Новое поколение медицинских аппаратов характеризуется:
Все множество лазеров, доступных для использования в стоматологических целях, различаются в нескольких аспектах. Основное различие состоит в активной среде (т. е. в материале, подвергающемся индуцированному излучению). Использованный материал определяет длину волны производимой энергии, а следовательно, и клинические показания. Лазеры различаются также в зависимости от места приложения их энергии – воздействующие на мягкие или твердые ткани.
Взаимодействие между электромагнитной волной и биологическим проводником зависит от длины волны самого излучения и оптических свойств ткани. Свойства ткани, важные при взаимодействии с лазером, включают:
Лазерный свет поглощается определенным структурным элементом, входящим в состав биологической ткани. Поглощающее вещество носит название «хромофор». Им могут являться различные пигменты (меланин), кровь, вода и др. Каждый тип лазера рассчитан на определенный хромофор, его энергия калибруется исходя из поглощающих свойств хромофора, а также с учетом области применения. Способность к прохождению лазерной энергии через кожу увеличивается пропорционально длине волны. В таблице представлена информация о типах наиболее широко применяемых в стоматологии лазеров, глубине прохождения генерируемого ими луча и хромофора, на который они воздействуют.
В основе использования диодных лазеров лежат два основных принципа:
Применение высокоинтенсивного лазерного излучения в качестве скальпеля как многопрофильного хирургического инструмента
Этиологически направленная, местная пародонтальная терапия включает в себя полноценное удаление поддесневой микробиологической пленки, грануляций и поддесневых отложений. Для ее осуществления клиницисты должны оценить и обеспечить:
1) доступ в пародонтальные карманы (районы инфицирования);
2) контроль этиологического фактора – по уменьшению объема зубной бляшки, камня и эндотоксинов;
3) появление ответной репаративной реакции пародонта;
4) выполнение вышеупомянутых процедур с минимальным удалением цемента зуба и повреждением поверхности реставраций.
Пародонтальный карман, являющийся, по сути, инфицированной раной, требует обработки, построенной на общих принципах лечения таких ран:
1) хирургическая обработка раны;
2) дезинфекция;
3) создание условий для заживления за счет защитных сил организма.
С целью эффективного удаления (испарения) поддесневой микрофлоры, зубной бляшки и биопленки, стерилизации обрабатываемых тканей, улучшения адгезии фибробластов к поверхности корня используются лазерные технологии.
Последовательность пародонтальной терапии, включающей лазерное воздействие, представлена на рис. 1.
Методика лазерного кюретажа: стеклянное оптоволокно вводится в пародонтальный карман, лазер активируется, волокно 2–3 раза перемещается от апекса до коронки параллельно поверхности корня. Таким образом зуб облучается со всех сторон. Лечение одного пародонтального кармана занимает примерно 30–60 сек. в зависимости от его глубины. Появление легкого кровотечения из кармана является показателем для окончания процедуры лечения.
При необходимости с помощью лазера могут быть выполнены изменение контура десны, гингивэктомия, гингивопластика.
Лазерное воздействие можно использовать для лечения заболеваний слизистой оболочки полости рта, с целью испарения патологически измененных мягких тканей и стимуляции регенерации соседних участков. Для этого используют различные режимы воздействия.
Во время хирургической обработки оптическое волокно должно удерживаться почти перпендикулярно к патологически измененным тканям, которые удаляются небольшими круговыми движениями лазерного наконечника. Процедура закончена, когда вся патологически измененная поверхность коагулируется и покроется корочкой.
Осуществление манипуляции хирургической обработки, как правило, не требует применения анестезии.
Кровотечение во время лечения отсутствует.
Преимущества лазерной хирургии
К наиболее распространенным и востребованным показаниям лазерной хирургии относятся:
Остановимся более подробно на некоторых наиболее часто проводимых манипуляциях.
ГИНГИВЭКТОМИЯ ПРИ ГИПЕРПЛАЗИИ
Лазер используется для выполнения разреза по границам желаемой области десны в сфокусированном режиме и затем выполнения иссечения или абляции избыточных гиперпластических тканей. Преимущества этой процедуры включают отсутствие кровотечения, более точный контроль, чем это возможно при электрохирургии, и отсутствие необходимости наложения постоперационной пародонтальной повязки.
КОСМЕТИЧЕСКОЕ ИЗМЕНЕНИЕ ФОРМЫ ДЕСНЫ
В случаях асимметрии десневых тканей или избытка десневой ткани в отдельных областях можно использовать лазер для точного придания тканям идеального контура. Это также является удобной методикой при папиллярной гипертрофии после ортодонтического лечения или при изменении неэстетичной формы сосочка. Удаления большей толщины ткани можно достичь испарением в направлении, перпендикулярном к ткани.
ГИНГИВЭКТОМИЯ ДЛЯ ПОЛУЧЕНИЯ ДОСТУПА
Лазер может быть использован для удаления ткани при отсутствии доступа к поддесневым поражениям зубов. Эта процедура сходна с изменением контура десны, но необходимо позаботиться о сохранении десневого прикрепления. Глубину карманов следует измерить до проведения хирургии. Отсутствие кровотечения делает возможным немедленное проведение реставрации или снятия оттисков.
ФРЕНЭКТОМИЯ
С помощью лазера можно легко и быстро иссечь уздечку языка или губы. Иссечение можно проводить в непрерывном или импульсном режиме. В любом случае, нет необходимости в повязке, и заживление обычно превосходное. Отсутствие кровотечения и устранение швов делают эту методику идеальной для детей и взрослых. Манипуляция, как правило, проводится без местной анестезии.
УДАЛЕНИЕ ДОБРОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ
Лазер является идеальным инструментом для удаления косметически нежелательных доброкачественных новообразований или гематомных поражений. Если диагноз доброкачественности был подтвержден, лазер используется для иссечения поражения или абляции. Таким же образом можно использовать лазер для удаления фибром, гранулем, гемангиом, лимфангиом десны и языка и др.
РАСКРЫТИЕ ДЕСНЕВОЙ БОРОЗДКИ
Диодные и неодимовые лазеры удобны для бескровного раскрытия десневой бороздки перед снятием оттиска. Это устраняет необходимость в применении ретракционной нити и вазоконстрикторов. Кончик лазерного волокна размещается ниже края десневой бороздки и ткань удаляется в виде уступа, чтобы обнажить границу препарирования.
Применение лазерного излучения в качестве физического фактора, обладающего широким спектром биологического действия
С целью лечения воспалительных заболеваний тканей пародонта наряду с фармакологическими препаратами (антибиотиками и др.) рядом авторов были использованы методы, основанные на термическом нагреве патологической зоны высокоэнергетическим лазерным светом, излучаемым углекислотными и эрбиевыми лазерами. Излучение этих лазеров в среднем инфракрасном диапазоне эффективно поглощается водой, являющейся природным хромофором в биотканях. Глубина поглощения лазерного света при этом не превышает 0,1 мм. Столь маленькая глубина поглощения водой лазерного света обеспечивает ее эффективный нагрев в микроскопических объемах. Нагретая до температуры более 100°C вода образует перегретый пар, являющийся тем физическим агентом, который обеспечивает высокую стерильность в зоне лазерного воздействия за счет термической гибели микроорганизмов. Поскольку вода является обязательным компонентом как мягких, так и твердых тканей, процесс термической дезинфекции и стерилизации можно обеспечить при лечении как мягких, так и твердых тканей (остеомиелит, стерилизация корневого канала, кариес). Однако нагрев до столь высоких температур неминуемо приводит к необратимым изменениям структуры ткани. Эти изменения (коагуляция, вапоризация и испарение) могут вызвать нежелательное разрушение окружающей ткани.
Ранее для лечения воспалительных процессов челюстно-лицевой области использовалось низкоинтенсивное (10–30 мВт) лазерное излучение, не вызывающее термического нагрева и необратимого изменения в тканях. В этом случае имели место такие эффекты взаимодействия лазерного света с биотканями, как вазодилятация лимфатических и кровеносных сосудов, усиленное обогащение зоны воздействия кислородом и др. Но это воздействие не приводило к гибели микроорганизмов.
С 1999 года в ряде европейских стран в стоматологической практике стал применяться метод, использующий лазерные технологии и обеспечивающий эффективную антибактериальную терапию и профилактику гнойно-воспалительных процессов. Идея метода заключается в воздействии световой энергии относительно небольшой (0,1–1 Вт) мощности на фотосенсибилизатор, предварительно введенный в зону воспалительного процесса. Под воздействием световой энергии происходит активация фотосенсибилизатора с последующим образованием синглентного кислорода и свободных радикалов, разрушающих мембрану микробной пленки, вирусов и грибков рода Candida, что, в свою очередь, ведет к уничтожению микроорганизмов, устраняя одну из главных причин развития гнойно-воспалительных процессов.
Эффект подавления светом сенсибилизированной патогенной микрофлоры получил название бактериотоксичного светового эффекта (БТС эффект или, на английском языке, BTL). Метод лечения получил название БТС терапии или PAD – фотоактивируемая дезинфекция. В практической стоматологии и специальной литературе часто используется термин ФДТ (фотодинамическая терапия). Но, в отличие от классической ФДТ, используемой для лечения онкологических заболеваний, где основной задачей является цитотоксичное разрушение опухоли, включая и термическую коагуляцию, в БТС терапии или PAD стремятся к избирательному воздействию на микроорганизмы без тепловой коагуляции зоны светового воздействия.
Цель применения данного метода:
Использование ФДТ (PAD) позволяет добиваться длительной ремиссии, приводящей к достижению долговременного положительного результата лечения заболеваний тканей пародонта и оптимизации работы врача-стоматолога.
Многочисленные исследования, проводимые на целом ряде лабораторных моделей, подтвердили, что воздействие обработки методом фотоактивируемой дезинфекции на микробы, обычно имеющиеся в ротовой полости и вызывающие воспаление пародонта и другие стоматологические заболевания, действительно приводит к их эффективному уничтожению. Типичные микробы, поддающиеся уничтожению с помощью фотоактивируемой дезинфекции:
Таким образом, ФДТ (PAD), при условии широкого применения, может стать методом, позволяющим устранить причину развития гнойно-воспалительной инфекции. При этом важен подбор эффективных фотосенсибилизаторов, способных обеспечить высокую селективность фотохимических процессов, а также режимов активации этих фотосенсов лазерным светом (согласованные по длине волны лазерный аппарат и фотосенсибилизатор).
В настоящее время используют в основном:
1) толуидиновый синий (хлорид толониума);
2) метиленовый синий;
3) фотодитазин;
4) радохлорин.
Для фотоактивируемой дезинфекции обычно используются типы лазеров, действующих в видимом красном диапазоне электромагнитного спектра. К ним относятся полупроводниковые лазеры с длиной волны 633–635 или 660–670 nm. Для эффективного уничтожения микробов с помощью фотоактивируемой дезинфекции выходные параметры лазера при использовании световодов на 400 мкм должны быть от 70 до 400 мВт. Время воздействия 1–4 мин. на один сегмент, в постоянном или импульсном режиме. Плотность энергии 100–200 Дж/см2 при мощности 0,2–0,4 Вт.
Методика лечения
Пародонтальные карманы обрабатываются фотосенситазой – экспозиция 1–7 минуты (фото 1). Перед воздействием лазера все пародонтальные карманы, обработанные фотосенситазой, тщательно промываются дистиллированной водой, чтобы удалить все излишки фотосенситазы. Такое тщательное промывание следует выполнять для того, чтобы луч лазера мог наиболее эффективно различить всю промаркированную фотосенситазой микрофлору и полностью уничтожить ее (слой фотосенситазы толщиной в волос, оставшийся в пародонтальном кармане после некачественной промывки, может снижать эффективность прохождения луча лазера на 95 %). Воздействие лазером в области каждого пародонтального кармана проводится в течение 1–4-х минут (фото 2).
Противопоказаниями к ФДТ (по данным литературы) являются:
Побочные эффекты: ФДТ легко переносится пациентами и является одной из самых безболезненных процедур в лечении пародонтита.
ЗАКЛЮЧЕНИЕ
В течение последних десятилетий лазерная пародонтология и хирургия получили широкое распространение в стоматологии. Это обусловлено тем, что лазерные технологии обеспечивают высокий гемостатический эффект; стерильность; абластичность; минимальную травматизацию тканей с незначительными послеоперационными отеками; отсутствие необходимости в проведении обезболивания и малоболезненное послеоперационное течение и др. Использование современных лазерных технологий позволяет также получить экономический эффект за счет сокращения сроков нетрудоспособности пациента.
Основными показаниями к использованию диодного и неодимового лазера являются:
1) заболевания пародонта (эпулис, гипертрофический гингивит, перикоронорит и др.);
2) заболевания слизистой оболочки рта и губ (длительно незаживающая эрозия слизистой языка и щеки, ограниченный гипер- и паракератоз, эрозивно-язвенная форма плоского лишая, лейкоплакии и др.);
3) доброкачественные новообразования полости рта и губ (фиброма, ретенционная киста малых слюнных желез, гемангиома, радикулярная киста, кандилома, папиллома и др.);
4 устранение патологии анатомо-топографических особенностей строения мягких тканей полости рта (мелкое преддверие полости рта, короткая уздечка языка, короткая уздечка верхней и нижней губ и др.);
5) проведение второго этапа внутрикостной имплантации (раскрытие имплантата) и др.
Обычно для достижения положительных результатов требуется всего одна процедура, при осложненном течении заболевания ее можно повторить еще 1–2 раза (повторная процедура назначается через неделю после первой).
В результате ткани пародонта в области очага воспаления становятся стерильными, резко повышается местный тканевой иммунитет, блокируется цитокинез, ингибируется активность коллагеназы и остеокластов, возобновляется в той или иной степени (в зависимости от возраста, иммунного статуса и сопутствующих соматических заболеваний) остеобластический процесс, происходят распад и лизис грануляционной ткани и постепенное (через 6–8 месяцев) восстановление нормальной зубодесневой выстилки.
Данный метод сочетает в себе управляемое бактериотоксичное воздействие активированного диодным лазером фотосенсибилизатора на очаг воспаления и биостимулирующее воздействие, в результате чего возрастает эффектность лечения воспалительных заболеваний полости рта.