Культя желудка что это
Рак культи желудка и рецидивы рака
Рак культи желудка представляет собой карциному, которая образуется в оставшейся части желудка (в его культе) по крайней мере спустя 5 лет после операции, выполненной по поводу доброкачественного заболевания. Через 15 лет после резекции риск развития рака культи желудка возрастает в 2-4 раза. Средний промежуток времени между операцией на желудке и развитием рака культи желудка составляет приблизительно 20 лет.
Риск возникновения рака культи после резекции желудка повышается в 3-4 раза. Рак культи желудка составляет около 5% всех раков этой локализации. Риск возникновения рака культи желудка в течение первых 20 лет после резекции органа по поводу язвы двенадцатиперстной кишки остается невысоким. После 20 лет он значительно возрастает и свидетельствует о важности временного фактора для трансформации предракового состояния в злокачественную опухоль.
За последнее время все чаще наблюдаются случаи рака культи желудка, включая рецидивный рак культи и первичное раковое поражение культи желудка после предшествующих резекций по поводу язвы.
Классификация
Хирурги пользуются классификацией, разработанной М.Д. Лапиным. В соответствии с ней рак культи желудка делится на 3 группы:
Жалобы и симптомы
Рак культи желудка не имеет характерных клинических признаков. Проявления заболевания часто маскируется сопутствующими пострезекци-онными расстройствами: воспалительными, рубцовыми и моторно-эвакуаторными нарушениями резецированного желудка. В целом клиническая картина рака культи желудка зависит от стадии опухолевого процесса и места его расположения.
Многочисленные жалобы наблюдавшихся больных могут быть объединены в три основные группы: 1) жалобы, характеризующие ухудшение общего физического состояния; 2) различные диспептические расстройства; 3) нарушения проходимости желудочно-кишечного тракта. Особую важность представляет динамика жалоб больного с выявлением тенденции к их нарастанию.
Выявление подобных симптомов служит поводом к обязательному и срочному обследованию в клинике.
Диагностика
Несмотря на общепринятую онкологическую настороженность широких врачебных кругов, до настоящего времени рак резецированного желудка диагностируется достаточно поздно. Большинство больных с данной патологией длительное время обследуются и лечатся в амбулаторных условиях по поводу различных пострезекционных синдромов, и тем самым упускается единственная для многих пациентов возможность своевременно получить реальную помощь в виде повторной радикальной операции.
От точной и своевременной диагностики рака культи желудка напрямую зависит эффективность повторных операций.
Рентгенография желудка, эзофагогастродуоденоскопия. Диагноз и гистологическое строение опухоли подтверждают биопсией. Для уточнения распространенности процесса показано выполнение ультразвукового исследования брюшной полости, эндосонографии и компьютерной томогра-фии.
Лечение
Печальным заблуждением следует считать распространенное мнение о бесполезности повторного хирургического вмешательства. К сожалению, часто в хирургической помощи таким пациентам отказывают, а назначают лишь симптоматическую терапию (обезболивание, дополнительное внутривенное питание и поддерживающие вливания).
Сегодня положительные результаты операций, предпринятых по поводу рака культи желудка, подтверждают их необходимость и целесообразность. Повторная операция может оказаться радикальной по отношению к опухоли и привести к излечению больного. Но даже в противном случае, удаление основного опухолевого очага и уменьшение массы опухоли позволяет продлить жизнь больным и улучшить ее качество.
Наиболее радикальным и онкологически оправданным вмешательством является экстирпация культи желудка.
Кроме того, выполняют ререзекцию культи желудка. Основанием для этого служили наличие большой культи желудка в сочетании с небольшой опухолью, локализующейся в зоне соустья. Вмешательство может быть ограничено резекцией эзофагогастро- и эзофагоеюноанастомоза вместе с опухолью с последующим созданием нового пищеводно-кишечного соустья.
Каждый больной с рецидивом рака в культе желудка имеет реальный шанс выжить и излечиться.
Профилактика
После операции на желудке следует проводить регулярные эндоскопические осмотры с частотой 1 раз в 1-3 года. При выявлении изменений слизистой культи желудка выполняют множественные биопсии и исследуют полученный материал на наличие дисплазии и атипичных клеток. При обнаружении диспластических изменений эндоскопические исследования следует проводить более часто.
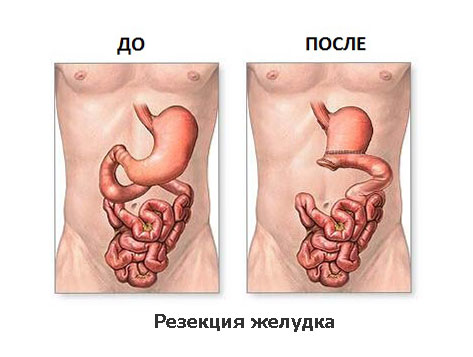
Резекция желудка
Невзирая на создание и многочисленные клинические испытания новых препаратов и терапевтических методик, на сегодняшний основным и наиболее эффективным лечебным методом по-прежнему остается хирургический. В этой статье мы расскажем, что такое резекция желудка, какие разновидности этой операции бывают и в каких случаях проводятся.
Разновидности операции
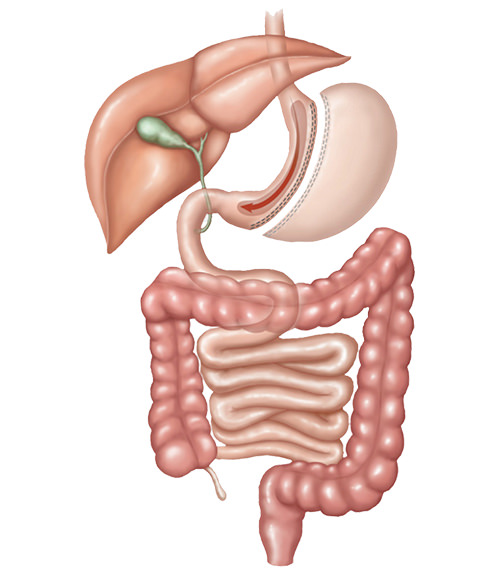
Резекция желудка — это оперативное вмешательство, в ходе которого удаляется часть желудка, после чего восстанавливается путь прохождения пищи по пищеварительному каналу с помощью создания анастомоза (соединения) между культей желудка и тонким кишечником. Анастомоз накладывается между желудком и тощей или двенадцатиперстной кишкой.
Выделяют несколько разновидностей операции, различающиеся в зависимости от некоторых факторов:
В случае диагностики заболевания на начальных этапах возможно удаление онкообразования с помощью эндоскопической операции. Сегодня во многих странах резекция желудка преимущественно проводится лапароскопическим (закрытым) способом. Так, в Японии лапароскопическая резекция в последние годы стала стандартом. При этом в обязательном порядке выполняется лимфодиссекция — удаление регионарных лимфатических узлов в комплексе с клетчаткой. Таким образом, удалив первичный опухолевый очаг и прежде прочих органов подвергающиеся метастазированию регионарные лимфоузлы, удается максимально избежать рецидивов и ухудшения состояния.
Способы проведения операции
Резекция желудка проводится двумя способами:
Показания
Как и в случае прочих оперативных вмешательств, в случае резекции желудка различают абсолютные и относительные показания. К числу первых относятся рак желудка, подозрения на злокачественное перерождение желудочной язвы, повторяющиеся кровотечения из желудка и кишечника. Относительные показания включают незаживающую на протяжении длительного времени или перфорированную язву.
Хирургическое лечение остается наиболее эффективным, обеспечивает длительную ремиссию. Оперативное удаление новообразования применяется как при 0 стадии (неинвазивный рак), так и при последующем прогрессировании заболевания. При решении о необходимости операции учитывают стадию онкозаболевания, гистотип и размеры опухоли. К примеру, на 3 стадии пациенту проводят неоадъювантный (предоперационный) курс химиолучевой терапии, а к хирургическому лечению переходят после уменьшения размеров новообразования и вовлеченных в злокачественный процесс лимфоузлов.
Подготовка к операции
Для принятия решения о необходимости и виде резекции пациенту необходимо пройти следующие обследования:
При подготовке к операции назначаются:
За несколько дней до процедуры пациент переводится на щадящую диету, основанную на жидкой и перетертой пище. Непосредственно перед операцией желудок промывается слабым раствором марганцовки, проводится премедикация (введение легких седативных препаратов).
Осложнения
Наиболее распространенные осложнения после резекции желудка:
Питание после резекции желудка
После проведения операции затрудняется переваривание пищи, кроме того пациент ослаблен, испытывает боли. Чтобы максимально упростить процесс переваривания и смягчить возникающее после еды ощущение дискомфорта, лечащий врач подбирает определенную диету и режим питания.
Диета после резекции желудка основывается на следующих принципах:
Меню должно быть богато животными белками, поэтому в рацион необходимо включить нежирные сорта мяса, рыбы и молочных продуктов, яйца. Сырые фрукты и овощи можно кушать только в протертом виде. В то же время, следует максимально ограничить употребление сахара, сладостей, выпечки. Также необходимо исключить из рациона жирную рыбу и мясо, мясные и грибные отвары, соленые, острые, жареные и копченые блюда, маринады.
В ежедневный рацион пациента должны входить:
Гастрит культи после резекции желудка: симптомы, причины, лечение
Гастрит культи желудка после резекции – это одно из осложнений операций абдоминальной хирургии. Причины, диагностика, симптомы и лечение. Другие осложнения резекции: демпинг-синдром, синдром приводящей петли. Вся информация и квалифицированная помощь.
Гастрит культи желудка: причины развития
Гастрит культи желудка чаще развивается после классической дистальной резекции, при которой удаляется 60-70 % органа в области антрального отдела и средней трети. Применительно к этой операции часто используется альтернативный термин гастропилорэктомия. Проводится хирургическое вмешательство при лечении осложненной язвенной болезни, онкологического заболевания.
Справка. Антральным отделом называется «нижняя» часть желудка, кардиальным — «верхняя», в месте соединения с пищеводом. Привратник — терминальный отдел органа, который соединяет желудок с двенадцатиперстной кишкой.
Почему удаление антрального отдела нередко сопровождается развитием гастрита? Первая часть ответа на этот вопрос связана с особенностями гуморальной регуляции желудочной секреции, вторая — с изменением анатомии верхних отделов ЖКТ после гастропилорэктомии. Начнем с гуморальной регуляции.
В антральном отделе расположены клетки, вырабатывающие гастрин — гормон, который является ключевым регулятором секреции желудочного сока. Действуя на париетальные клетки, гастрин усиливает секрецию соляной кислоты, которая важна для полноценного переваривания пищи. Влияние гастрина на зимогенные (главные) клетки слизистой стимулирует секрецию липазы и пепсина, ключевых пищеварительных ферментов. Одновременно гастрин стимулирует выработку простагландинов и слизи, которая защищает эпителий желудочной стенки от агрессивного действия соляной кислоты и ферментов.
В ходе оперативного вмешательства удаляется большая часть клеток, продуцирующих гастрин. Поскольку после хирургического вмешательства наблюдается дефицит гастрина, нарушается регуляция секреции пищеварительных ферментов, соляной кислоты, других компонентов желудочного сока, в том числе обладающих защитным действием.
Причиной клинических проявлений становится нарушение пищеварения из-за недостаточной выработки желудочных ферментов, а также развитие воспалительных процессов. Воспаление, в первую очередь, возникает в области анастомоза. В дальнейшем патологические изменения распространяются на другие отделы желудочной стенки.
Но удаление антрального отдела с продуцирующими гастрин клетками — не единственная причина гастрита культи желудка после резекции. Вторым фактором является дуодено-гастральный, билиарный или кишечный рефлюкс — заброс содержимого двенадцатиперстной или тощей кишки в желудок. Если в патогенезе воспаления преобладает этот компонент, говорят о развитии рефлюкс-гастрита.
Дистальная резекция желудка предполагает создание гастродуоденоанастомоза или гастроеюноанастомоза (желудочно-кишечный анастомоз), то есть нового соустья между культей органа и кишечником. Есть два варианта оперативного пособия: Бильрот-1 и Бильрот-2. С учетом модификаций видов резекции намного больше, но сейчас не углубляемся в детали.
Во время резекции по Бильрот-1 хирург формирует гастродуоденоанастомоз по принципу «конец в конец»: дистальная часть культи желудка соединяется с концом двенадцатиперстной кишки. При использовании техники Бильрот-2 создается гастроеюноанастомоз по принципу «бок в бок»: желудок соединяется не с 12-перстной, а с тощей кишкой. Еще один вариант — анастомоз «конец в бок»; данная модификация хирургического пособия по Бильрот-2 известна как операция Гофмейстера-Финстерера.
Техника оперативного вмешательства описана схематически, но этого достаточно, чтобы понять главное. Пассаж пищи по верхним отделам ЖКТ после хирургического лечения меняется, а вместе с этим меняется физиология пищеварения. Изменения не проходят бесследно. У значительного процента пациентов развиваются те или иные заболевания оперированного желудка.
Примечание. Более физиологичным является гастродуоденоанастомоз, который создается в ходе резекции желудка по Бильрот 1. После такой операции осложнения развиваются редко. Резекция по Бильрот 2 с созданием гастроеюноанастомоза нарушает физиологию пищеварения; осложнений после подобных операций развиваются чаще.
Примечание. В хирургическом лечении ожирения используется принципиально иная техника — продольная резекция. Во время продольной резекции желудка удаляется часть органа по большой кривизне, но остается антральный отдел и привратник. Сохраняется естественное соединение желудка и 12- перстной кишки , что нивелирует риск послеоперационных осложнений.
Следует упомянуть еще одну причину развития постгастрорезекционного гастрита — Helicobacter Pylori. Хеликобактерная инфекция не является специфическим этиологическим фактором, поскольку она может провоцировать развитие гастрита даже у здоровых людей. Но после резекции защитные свойства слизистой ослабевают, что повышает риск активации возбудителя с развитием воспалительных процессов.
Гастрит культи после резекции: симптомы
В отличие от демпинг-синдрома или синдрома приводящей петли, для гастрита не характерна яркая клиническая картина с манифестацией в виде острых приступов. Воспалительные изменения развиваются медленно, не сразу себя проявляют.
Без должного внимания могут оставаться другие симптомы гастрита: тошнота после еды, отрыжка, изжога. При гастрите многие жалуются на потерю аппетита. У некоторых пациентов периодически появляется диарея. Со временем постгастрорезекционные расстройства приводят к снижению массы тела, ухудшению общего самочувствия, повышенной утомляемости, астении. При дефиците железа, витамина B12 и других микроэлементов развивается анемия.
Если внимательно проанализируем симптомы гастрита культи желудка после резекции, увидим, что они не специфичны. Тяжесть в эпигастральной области, тошнота, изжога — все это можно трактовать как реакцию организма на изменившуюся после оперативного вмешательства физиологию пищеварения. Действительно, даже без гастрита многие пациенты сталкиваются с подобными проблемами. В такой ситуации незаменимым диагностическим инструментом становится эзофагогастродуоденоскопия, или ФЭГДС.
Гастрит культи желудка: диагностика
Уточнить тип гастрита помогает биопсия, которая проводится во время ФЭГДС. Примерно у половины больных фиксируются атрофические изменения слизистой оболочки с перестройкой желудочных желез по кишечному или пилорическому типу. У оставшейся половины пациентов диагностируется поверхностный гастрит или гастрит с изменениями желез, но без атрофии.
Важная задача диагностики — определение кислотности желудочного сока. Как мы уже писали, в ходе классической резекции желудка удаляется антральная часть органа, что негативно влияет на секрецию компонентов желудочного сока. Действительно, у 56 % пациентов диагностируется пониженная кислотность желудочного сока; у 34 % кислотность повышена; у 10% гастрит культи протекает с нормальной кислотностью.
Лечение гастрита культи желудка
Хирургическое лечение гастрита культи желудка не проводится. Пациенту показана медикаментозная терапия, направленная на нормализацию желудочной секреции и, если у пациента выявлен Helicobacter Pylori, элиминацию инфекции. Большую роль в лечении играет правильное питание.
При составлении программы терапии учитывается кислотность желудочного сока. Пациентам с низкой кислотностью назначают пентагастрин. Этот лекарственный препарат является синтетическим аналогом гормона гастрин, о роли которого мы подробно говорили в предыдущих разделах статьи. Пентагастрин стимулирует секрецию соляной кислоты, пепсина, пищеварительных ферментов. Параллельно назначаются пищеварительные ферменты в таблетированной форме (панкреатин, фестал, мезим).
При повышенной кислотности желудочного сока пентагастрин не назначают. Пациенту показаны препараты из группы блокаторов H2-гистаминовых рецепторов, которые уменьшают секрецию соляной кислоты и пищеварительных ферментов.
При атрофическом гастрите пациенту могут быть назначены анаболические препараты, препятствующие дальнейшей атрофии слизистой оболочки.
При наличии хеликобактерной инфекции лечение гастрита культи желудка обязательно включает специфический антибактериальный курс, направленный на элиминацию патогена. С этой целью используются классические «тройные схемы», включающие препараты висмута, антибиотики (тетрациклин, кларитромицин) и метронидазол. Также возможно использование двойных схем: омепразол + амоксициллин или кларитромицин.
Курс антибактериальной терапии назначается на две недели. Контрольное обследование на хеликобактерную инфекцию проводится через 6 недель после завершения антибактериальной терапии. Если повторная диагностика выявляет наличие патогена, пациенту назначается более агрессивный курс из четырех препаратов: омепразол, препараты висмута, тетрациклин и метронидазол с плановым контрольным обследованием через 6 недель после курса.
Питание при гастрите культи желудка
Более чем у половины пациентов с гастритом после резекции желудка диагностируется снижение секреции желудочного сока. Диета при пониженной кислотности базируется на следующих принципах:
Диета при повышенной кислотности желудка основана на тех же принципах. Отличие в том, что перед едой не следует пить соки, которые усиливают секрецию. Более внимательно следует относиться к продуктам, обладающим стимулирующим действием на желудочную секрецию.
Демпинг-синдром
Проявляется демпинг-синдром следующими симптомами. Через 10-20 минут после приема пищи появляется ощущение переполнения в эпигастральной области. Пациент жалуется на слабость, сонливость, головокружение. Усиливается потоотделение, возникает головная боль. Состояние может сопровождаться учащением сердцебиения, ознобом, шумом в ушах, одышкой, парестезией кожи верхних конечностей. Типичный симптом — полиурия (учащенное и обильное мочеиспускание).
Ухудшение перфузии головного мозга — главная причина развития таких симптомов, как головокружение, слабость, шум в ушах, сонливость. Уменьшение ОЦК провоцирует одышку и тахикардию. Механическое раздражение кишечника сопровождается ощущением переполнения в эпигастральной зоне.
В патогенезе демпинг-синдрома присутствует гуморальный компонент. Острая фаза сопровождается выбросом катехоламинов (норадреналин) с активацией симпатической нервной системы; отсюда дрожь в руках, тахикардия, повышение систолического давления. Диастолическое давление, как правило, снижено.
В конце приступа пациенты ощущают урчание в животе (объясняется усиленной перистальтикой под действием мотилина). Заканчивается приступ диареей, что имеет просто объяснение: осмотически активный пищевой комок удерживает в кишечнике большой объем жидкости, которая выводится с калом.
Демпинг-синдром: степени тяжести
При легкой форме демпинг-синдрома приступы возникают редко, всего 1 или 2 раза в месяц. Они всегда провоцируются нарушениями диеты, а именно, потреблением молочных продуктов и/или простых углеводов. Длится приступ недолго, от 15 минут до получаса, протекает легко. Специального лечения легкая форма не требует. Пациенту достаточно исключить продукты, провоцирующие приступы.
Демпинг-синдром средней степени тяжести протекает с частыми обострениями, 3-4 раза в неделю. Приступ длится до полутора часов, сопровождается значительным ухудшением самочувствия. В клинической картине присутствуют многие из перечисленных выше симптомов.
Несмотря на выраженные проявления и серьезные последствия, при средней степени тяжести демпинг-синдром лечится консервативно. Лишь при неэффективности консервативной терапии рассматривается вопрос о необходимости проведения операции.
Лечение демпинг-синдрома
Консервативное лечение демпинг-синдрома направлено на исключение факторов, провоцирующих приступы, создание оптимальных условий для переваривания пищи в желудке, замедление эвакуации пищевого комка из желудка в кишечник.
Ключевую роль в лечении демпинг-синдрома играет диета. Пациенты должны питаться часто, не менее шести раз в день. Объем порции — до 150-200 мл. Практикуется раздельное питание: сначала пациент съедает твердое блюдо, которое надолго задерживается в желудке, через полчаса — жидкое блюдо. Простые углеводы, молоко и другие молочные продукты, провоцирующие приступы, полностью исключаются из рациона. Рекомендуют ограничить употребление жирного.
При лечении болезни оперированного желудка большое значение имеет температура блюд. Чем горячее пища, тем быстрее она эвакуируется в кишечник. При демпинг-синдроме пациентам следует принимать пищу, температура которой не выше температуры тела. После еды рекомендуется прилечь на 20-30 минут; в горизонтальном положении продвижение пищевого комка по ЖКТ замедляется.
Пациентам с демпинг-синдромом средней тяжести назначается общеукрепляющая медикаментозная терапия: витамины группы В в инъекционной форме, капельницы с глюкозой и инсулином. При значительной потере веса назначаются капельницы с альбумином, анаболические стероиды. Для укрепления костной ткани и профилактики остеопороза применяется витамин D3 и кальцитонин.
С целью ускорения переваривания пищи перед едой пациент принимает пищеварительные ферменты. Для замедления перистальтики используются подкожные инъекции атропина. По показаниям назначаются седативные препараты.
Хирургическое лечение показано пациентам с тяжелой формой демпинг-синдрома, когда приступы возникают ежедневно, провоцируются практически любой пищей. Во время операции производится реконструкция анастомоза с восстановлением пассажа пищи через 12-перстную кишку.
Синдром приводящей петли
В отличие от гастрита культи, клиническая картина этого осложнения весьма специфична. Синдром приводящей петли проявляется болью с преимущественной локализацией в правом подреберье. На пике болевого синдрома возникает обильная рвота желчью с примесями пищи. Симптомы появляются после еды, через 20-40 минут; в роли провоцирующего фактора обычно выступает прием углеводов, молока, других молочных продуктов. Рвота быстро приносит облегчение.
Как в случае с демпинг-синдромом, при синдроме приводящей петли выделяют три степени тяжести. Легкая форма осложнения сопровождается редкими обострениями. Приступы всегда связаны с погрешностями в диете. Вне приступа самочувствие пациента нормальное. Потери веса нет, трудоспособность не нарушена.
При средней степени тяжести приступы возникают часто, 3-4 раза в неделю. Трудоспособность снижена, пациенты теряют вес, ухудшается общее самочувствие. При тяжелом синдроме приводящей петли приступы ежедневные, обильная рвота становится причиной обезвоживания. Пациенты быстро теряют вес, нетрудоспособны.
Консервативное лечение синдрома приводящей петли возможно при легкой и средней степени тяжести. Пациенту необходимо придерживаться лечебной диеты. Питание частое, небольшими порциями. Углеводную пищу, молоко, другие молочные продукты из меню исключают. Желательно исключить жирную, жареную, острую пищу.
Тяжелую форму осложнения лечат хирургическим путем. Целью операции является удаление спаек и рубцов, препятствующих нормальному функционированию двенадцатиперстной кишки. При наличии такой возможности анастомоз по Бильрот-2 реконструируют в анастомоз Бильрот-1 (конец в конец). Если это невозможно, проводят реконструкцию анастомоза по Брауну или операцию по Ру.
Подробную информацию о методах резекции желудка и возможных послеоперационных осложнениях вы можете получить на первичной консультации специалиста клиники «Центр снижения веса». Филиалы лечебного учреждения находятся в Санкт-Петербурге и Сестрорецке.
Показания к операции
Индекс массы тела 30-35 кг/м2, а также возраст до 30 лет
Операция резекции и гастрэктомии
29 января 1881 года Теодор Бильрот провел первую успешную операцию резекции желудка при локализации рака в его выходном отделе. Последующая и также успешная операция резекции была проведена через несколько месяцев ассистентом Бильрота. Успех заключался и в продолжительности жизни пациента, первого среди прооперированных по поводу рака желудка прожившего пять лет после операции.
Уважаемые пациенты! Обратите внимание на следующие материалы сайта:
Несмотря на то, что с момента выполнения первой успешной операции на желудке прошло более 130 лет и за прошедшее время медицина шагнула далеко вперед, основным методом лечения рака желудка остается операция. Никакие другие методы лечения не могут заменить хирургическое вмешательство.
Принципиально выделяют два вида радикальных операций по поводу рака желудка: субтотальная резекция желудка и гастрэктомия. Выбор объема операции зависит в первую очередь от локализации опухоли в желудке, уровня глубины проникновения опухоли в стенку желудка, а также её распространение на соседние органы и структуры.
Дистальная субтотальная резекция желудка
При распространении опухоли на соседние органы выполняется и их резекция. Операция завершается восстановлением непрерывности желудочно-кишечного тракта формированием анастомоза (соустья) между оставшейся частью желудка и тонкой кишкой.
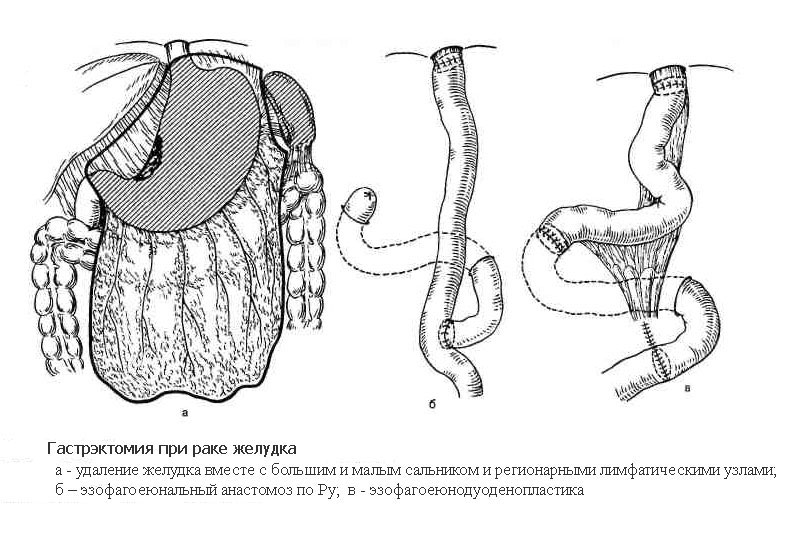
Существует несколько десятков способов восстановления непрерывности желудочно-кишечного тракта, но наиболее часто применяемыми являются следующие: по Бильрот, Бальфуру, Ру, Райхелю—Полиа, Хофмейстеру—Финстереру, Мойнихену. Анастомозы формируются с помощью ручного шва, либо с помощью различных сшивающих аппаратов.
Гастрэктомия
Гастрэктомия – операция, выполняемая при локализации раковой опухоли в средней и верхней трети тела и кардиальном отделе желудка, а также при расположении опухоли в месте перехода желудка в пищевод (кардиоэзофагеальный рак). Объем операции включает удаление всего желудка, также с обязательным выполнением лимфодиссекции. В отдельных случаях дополнительно удаляются селезенка вместе с телом и хвостом поджелудочной железы. При распространении опухоли на соседние органы выполняется и их резекция. Операция завершается формированием анастомоза напрямую между пищеводом и тонкой кишкой, также либо с помощью ручного шва, либо с помощью специальных сшивающих аппаратов.
Изложенные операции могут выполняться традиционным (открытым) методом и с помощью высокотехнологичных малотравматичных методов (лапароскопическим или роботическим).
Традиционный (открытый) метод применяется у пациентов с местнораспространенными опухолями желудка требующие расширенных и комбинированных операций с резекцией соседних органов и структур, а также у пациентов с высоким индексом массы тела (ИМТ>30).
У пациентов с начальной (I-II) стадией заболевания и с ИМТ
Гладышев Дмитрий Владимирович:
Коваленко Сергей Алексеевич:
Городская больница №40, г.Сестрорецк, ул.Борисова, д.9, хирургический корпус (№4), кабинет №19.
Часы приёма: понедельник, среда, пятница с 15.00 до 17.00. По направлению онкологов поликлиник.
Запись по телефону: 8-911-235-21-80.
Информационно-справочная служба: +7 (812) 437-40-75 и +7 (812) 437-31-11
Отдел платных услуг: +7 (812) 437-11-00 и +7 (911) 766-97-70
Информация по отборочной комиссии: +7 (812) 437-09-07
Отдел госпитализации: +7 (812) 437-03-68 и +7 (812) 434-32-13
Запись на МРТ, КТ, ПЭТ КТ : +7 (812) 437-35-13 и +7 (911) 171-06-04
Маммография: +7 (812) 200-16-88.
Вы можете выбрать удобную для Вас дату исследования соответственно с периодом менструального цикла.
Кроме того, Вы можете оставить свой вопрос в рубрике «Вопрос-ответ» и сотрудники отдела платных услуг обязательно свяжутся с Вами или ответят по указанному Вами адресу электронной почты.