Ксс плода чем опасны
Ксс плода чем опасны
1. Сокращения:
• Киста сосудистого сплетения (КСС)
б) Лучевая диагностика:
2. УЗИ кисты сосудистого сплетения (КСС) головного мозга плода:
• Характерный вид КСС:
о Обособленное анэхогенное бессосудистое новообразование (часто >2 мм):
— Окружено сосудистым сплетением
о Крупные КСС (> 10 мм):
— Вероятность связи с Т18 выше
— Их могут ошибочно принимать за вентрикуломегалию
— Разрешаются медленнее
— Иногда вызывают обструкцию
о Часто встречаются множественные и двусторонние КСС:
— Не повышают риск выявления Т18
в) Дифференциальная диагностика кисты сосудистого сплетения (КСС) головного мозга плода:
1. Папиллома сосудистого сплетения:
• Редкое новообразование сосудистого сплетения
• Опухоль вырабатывает ЦСЖ → вентрикуломегалия
2. Внутрижелудочковое кровоизлияние:
• Сгустки крови внутри желудочка прилипают к сосудистому сплетению
• Часто сопровождается вентрикуломегалией ± паренхиматозным кровоизлиянием
г) Клинические особенности:
1. Клиническая картина:
• Наиболее частые субъективные и объективные симптомы:
о Изолированная случайная находка
• Другие клинические проявления и симптомы:
о КСС + пороки, связанные с Т18
2. Демографические особенности:
• Эпидемиология:
о 0,3-3,6% во II триместре
о 30-50% плодов с Т18
3. Естественное течение и прогноз:
• Преходящее доброкачественное новообразование:
о Разрешается практически всегда
о В случаях сохранения кисты она все равно не имеет отрицательного прогностического значения
о Не вызывает нарушения развития нервной системы
• При сочетании КСС и других пороков прогноз осторожный:
о Зависит от результатов кариотипирования
д) Особенности диагностики. Важно знать:
• Необходимо установить профиль риска пациента:
о Если он неизвестен, требуется генетическое консультирование
о Оперативное направление на консультацию к специалисту
е) Список использованной литературы:
1. Reddy UM et al: Fetal imaging: executive summary of a joint Eunice Kennedy Shriver National Institute of Child Health and Human Development, Society for Maternal-Fetal Medicine, American Institute of Ultrasound in Medicine, American College of Obstetricians and Gynecologists, American College of Radiology, Society for Pediatric Radiology, and Society of Radiologists in Ultrasound Fetal Imaging Workshop. J Ultrasound Med. 33(5):745-57, 2014
2. Sonek J et al: Second trimester ultrasound markers of fetal aneuploidy. Clin Obstet Gynecol. 57( 1): 159—81, 2014
3. DiPietro JA et al: Isolated prenatal choroid plexus cysts do not affect child development. Prenat Diagn. 31 (8):745—9, 2011
4. Веке A et al: Risk of chromosome abnormalities in the presence of bilateral or unilateral choroid plexus cysts. Fetal Diagn Ther. 23(3): 185-91,2008
5. Dagklis T et al: Choroid plexus cyst, intracardiac echogenic focus, hyperechogenic bowel and hydronephrosis in screening for trisomy 21 at 11 + 0 to 13 + 6 weeks. Ultrasound Obstet Gynecol. 31 (2): 132-5, 2008
Видео УЗИ головного мозга плода в норме
Редактор: Искандер Милевски. Дата обновления публикации: 21.9.2021
Ксс плода чем опасны
Киста сосудистых сплетений головного мозга у плода: причины и последствия
Киста сосудистых сплетений головного мозга у плода: причины и последствия
Для беременной женщины каждое УЗИ – волнующее событие. Во время процедуры врач расскажет, как растет и развивается плод, все ли у него в порядке.
К сожалению, не всегда посещение кабинета ультразвуковой диагностики завершается на оптимистичной ноте. Порой будущая мать слышит от врача непонятные и от этого тревожные для нее слова – «обнаружена киста сосудистого сплетения головного мозга». Что это такое? Чем грозит новообразование малышу? Как ему помочь?
Что это такое?
Кисту сосудистого сплетения (КСС) следует отличать от сосудистой кисты – это разные образования, по-разному влияющие на плод. Строго говоря, кисту сосудистого сплетения нельзя назвать кистой в обычном понимании этого слова, поскольку она не является неким патологическим образованием. Что же это такое?
Сосудистые сплетения возникают в самом начале развития эмбриона. Это переплетение сосудиков, вырабатывающих спинномозговую жидкость – ликвор. Когда ликвора вырабатывается слишком много, он скапливается между сосудами. Сонолог во время УЗИ видит это скопление жидкости как анэхогенное включение в боковых желудочках мозга.
Обычно кисты диагностируют во время второго планового УЗИ. По статистическим данным, их обнаруживают у 2–3% малышей.
Существует предположение, что кисты сосудистых сплетений на том или ином этапе внутриутробного развития и роста возникают у всех детей. Они не относятся к патологическим образованиям, угрожающим здоровью и жизни плода или матери, и не требуют принятия экстренных мер.
Причины возникновения кисты сосудистых сплетений
Принято считать, что кисты сосудистых сплетений могут возникать под влиянием таких факторов, как:
Проблемы с кровоснабжением могут появляться из-за неправильного положения ребенка в утробе, патологий пуповины (отсутствие одной артерии, узлы, гематомы, обвитие) и плаценты (гипо- или гиперплазия, частичная отслойка, предлежание). Предполагается, что недостаточное кровоснабжение органов плода и, в частности, структур головного мозга может приводить к излишней выработке спинномозговой жидкости и, как следствие, ее скоплению – образованию кисты.
Однако есть и другое мнение, сторонники которого считают формирование кист сосудистых сплетений нормальным явлением, характерным для развития мозга. Иными словами, для их образования нет никаких причин, они не являются патологией.
Диагностика и лечение
Зачем же вообще обращать внимание на кисты сосудистых сплетений и отмечать их в ходе УЗИ? Дело в том, что сами по себе такие кисты не опасны, но они являются так называемыми маркерами хромосомных аномалий (ХА) – признаками возможного наличия у плода генетических отклонений. К другим маркерам относятся:
Если выявляется один из перечисленных маркеров ХА, вероятность наличия у плода пороков развития составляет не более 8%. Сочетание нескольких признаков повышает ее до 53%. Когда обнаруживаются 8 маркеров, в 92% случаев рождается ребенок с тяжелыми генетическими отклонениями.
Кисты сосудистых сплетений выявляются чаще всего у детей с синдромом Эдвардса (30–80%), реже они сигнализируют о синдроме Дауна (8%) или Патау (2%). Однако обнаружение только лишь кисты сосудистого сплетения не позволяет поставить какой-либо определенный диагноз.
При выявлении кисты на сроке 18–20 недель медики занимают выжидательную позицию. Как правило к 24–28 неделе этот маркер исчезает сам по себе – на этот срок женщине назначают дополнительное УЗИ. Если имеются основания предполагать, что киста возникла из-за инфекции, которой переболела мать, женщине назначают анализы для проверки ее состояния.
Сочетание кисты с другими маркерами ХА является показанием к проведению дополнительных исследований. Беременную могут направить на экспертное УЗИ, аминоцентез, кордоцентез, порекомендовать ей пройти ДОТ-тест. Если риск рождения ребенка с хромосомными патологиями высок, рекомендуют прерывание беременности по медицинским показаниям.
Возможные последствия
В девяти случаях из десяти подобная киста самостоятельно рассасывается задолго до рождения ребенка. Обычно на третьем плановом УЗИ на 30–34 неделе ее не обнаруживают. Никакого влияния на физическое или умственное развитие новорожденного она не оказывает.
Если киста сохраняется и после рождения, младенец осматривается, в том числе с помощью ультразвука, в 3, 6 и 12 месяцев. Иногда, если КСС сочетается с другими неврологическими нарушениями, специалист назначает ребенку препараты для активизации мозгового кровообращения и нормализации выработки ликвора. Это поможет кисте рассосаться без последствий для малыша.
Меры профилактики
Поскольку доподлинно не известны причины образования КСС, а сама по себе такая киста не считается патологией, специфических мер профилактики не существует. Женщине рекомендуется вести здоровый образ жизни, правильно и полноценно питаться, гулять на свежем воздухе, заниматься гимнастикой для беременных и делать дыхательные упражнения, принимать комплексные витаминные препараты по назначению врача.
Особое внимание стоит обратить на защиту от всевозможных инфекций. Не стоит посещать людные места, особенно в период сезонного подъема заболеваемости ОРВИ и гриппом. В интимной жизни есть смысл использовать презерватив.
Кисты сосудистых сплетений головного мозга плода на УЗИ беременности
?Что такое изолированные кисты сосудистого сплетения (хориоидального) и насколько они распространены?
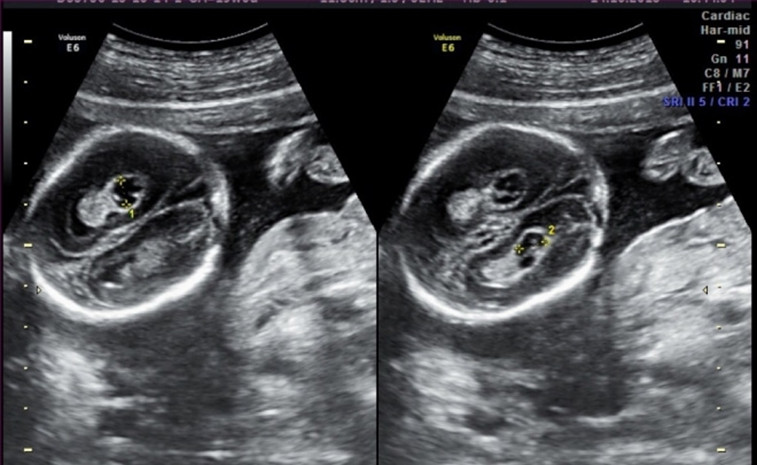
?КСС представляет собой небольшую заполненную жидкостью структуру внутри сосудистой оболочки боковых желудочков мозга плода. Сосудистые сплетения — сложные структуры, в головном мозге, продуцирует жидкость питающий головной и спинной мозг. На УЗИ — КСС проявляются в виде анэхогенных кист внутри эхогенного сосудистого сплетения.
КСС могут быть одиночными или множественными, односторонними или двусторонними, и чаще всего имеют диаметр менее 1 см и выявляются примерно у 1–2% плодов во втором триместре и одинаково встречаются у плодов мужского и женского пола
?Каковы основные клинические последствия изолированной КСС?
?КСС не считается структурной или функциональной аномалией головного мозга. При выявлении кисты сосудистого сплетения необходимо оценивать наличие структурных пороков развития и других сонографических маркеров хромосомных нарушений. Необходимо детальное обследование головного мозга, позвоночника, сердца плода (4-камерный срез и главных сосудов) а также биометрию плода для исключения внутриутробной задержки развития. Если никаких других нарушений нет, то киста хориоидального сплетения считается изолированной.
Единственная проблема с КСС это связь с трисомией 18. Трисомия 18(с-м Эдвардса) — в 30-50% случаев сопровождается КСС и характеризуется — отставанием в развитии плода, аномалии конечностей, нарушением формы головы, сочетанными нарушениями сердца, почек и мочевыделительной системы.
?Более 90% кист хориоидального сплетения рассасываются, чаще всего к 28 неделям. Исследования, оценивающие результаты развития нервной системы у детей, родившихся после пренатального диагноза КСС, не показали отклонений в нейро-когнитивной способности, моторной функции или поведении.
?На приеме пациентка на УЗИ плода в 18-19 недель беременности. При исследовании определяются кистозные структуры в проекции сосудистых сплетений, никаких других сонографических маркеров анеуплоидии или структурных пороков развития не выявлено.
Ксс плода чем опасны
Если у Вашего плода найдены ультразвуковые маркёры
Если при ультразвуковом исследовании найдены маркеры хромосомной патологии плода
Самые часто встречающиеся ультразвуковые маркеры хромосомной аномалии:
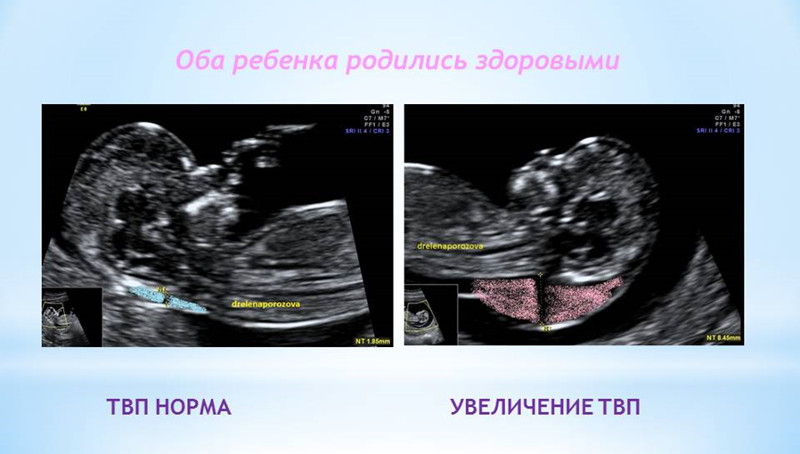
1. Увеличение ТВП.
Оценка этого параметра проводится в первое скрининговое УЗИ (11-14 недель)
ТВП (толщина воротникового пространства) может оказаться больше нормы по нескольким причинам.
Почему у плода может выявляться увеличение ТВП?
Родители бывают крайне взволнованы и хотят сразу же получить ответы на все, возникающие у них вопросы – с чем связано, что делать и многие другие. Вопросы, на которые невозможно ответить сразу. Ведь причин увеличения ТВП множество. Данная находка может встречаться у абсолютно здоровых плодов, это не порок развития, это лишь сигнал к более глубокому обследованию, потому что такая особенность может иметь место у плодов с хромосомной патологией, аномалиями сердца либо другими врожденными или наследственными заболеваниями. При увеличении максимального порога ТВП ВАЖНО, чтобы врач оценил все остальные ультразвуковые маркеры (признаки), а также провел детальную оценку анатомии плода. Возможно, причина увеличения ТВП кроется в нарушении развития плода (например, аномалии строения сердца).
Что делать при выявлении увеличения ТВП у плода?
Если у вашего плода обнаружили расширение ТВП, Вас обязательно направят на консультацию к врачу генетику, который собрав анамнез, оценив все риски, даст рекомендации по дополнительным методам исследования (инвазивная диагностика). Далее потребуется экспертное УЗИ плода на сроке 20 недель для детальной оценки анатомии. Если по всем этим исследованиям отклонений не выявлено, то шансы родить здорового ребенка велики даже при значительной величине ТВП.
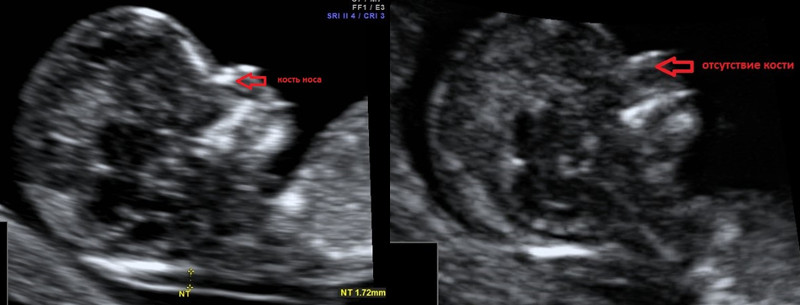
2. Гипоплазия\аплазия костей носа.
Гипоплазия костей носа – уменьшение размеров косточки носа в зависимости от КТР вашего малыша.
Аплазия костей носа – отсутствие визуализации косточки носа у вашего малыша.
Отсутствие видимости костной части спинки носа у плода или ее недоразвитие (недостаточно яркая) на первом скрининге связана с задержкой отложения кальция. Такая ситуация несколько чаще может встречаться у плодов с синдромом Дауна, однако важно, что:
3. Гиперэхогенный кишечник.
Это термин, говорящий о повышенной эхогенности (яркости) кишечника на ультразвуковом изображении. Выявление гиперэхогенного кишечника НЕ является пороком развития кишечника, а просто отражает характер его ультразвукового изображения. Необходимо помнить, что эхогенность нормального кишечника выше, чем эхогенность соседних с ним органов (печени, почек, легких), но такой кишечник не считается гиперэхогенным. Гиперэхогенным называется только такой кишечник, эхогенность которого сравнима с эхогенностью костей плода.
Почему кишечник у плода может быть гиперэхогенным?
Иногда гиперэхогенный кишечник выявляется у абсолютно нормальных плодов, и при УЗИ в динамике этот признак может исчезать. Повышенная эхогенность кишечника может быть проявлением хромосомных болезней плода, в частности, синдрома Дауна. В связи с этим при обнаружении гиперэхогенного кишечника проводится тщательная оценка анатомии плода. Однако при выявлении гиперэхогенного кишечника можно говорить лишь о повышенном риске синдрома Дауна, так как подобные изменения могут встречаться и у совершенно здоровых плодов. Иногда гиперэхогенный кишечник может быть признаком внутриутробной инфекции плода. Гиперэхогенный кишечник часто обнаруживается у плодов с задержкой внутриутробного развития. Однако при этом будут обязательно выявляться отставание размеров плода от срока беременности, маловодие и нарушение кровотока в сосудах плода и матки. Если ничего из вышеперечисленного не выявлено, то диагноз задержки развития плода исключен.
Что делать при выявлении гиперэхогенного кишечника у плода?
Вам следует обратиться к специалисту генетику, который еще раз оценит результаты биохимического скрининга и даст необходимые рекомендации по дальнейшему ведению беременности.
4. Гиперэхогенный фокус в желудочке сердца.
Это термин, говорящий о повышенной эхогенности (яркости) небольшого участка сердечной мышцы на ультразвуковом изображении. Выявление гиперэхогенного фокуса в сердце НЕ является пороком развития сердца, а просто отражает характер его ультразвукового изображения. Гиперэхогенный фокус возникает в месте повышенного отложения солей кальция на одной из мышц сердца, что не мешает нормальной работе сердца плода и не требует никакого лечения.
Почему у плода может выявляться гиперэхогенный фокус в сердце?
Иногда гиперэхогенный фокус в сердце выявляется у абсолютно нормальных плодов, и при УЗИ в динамике этот признак может исчезать. Наличие гиперэхогенного фокуса в сердце плода может быть проявлением хромосомных болезней плода, в частности, синдрома Дауна. В связи с этим при обнаружении гиперэхогенного фокуса проводится тщательная оценка анатомии плода. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только гиперэхогенного фокуса в сердце не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур.
Что делать при выявлении гиперэхогенного фокуса в сердце плода?
Если у плода выявлен ТОЛЬКО гиперэхогенный фокус в сердце, то никаких дополнительных обследований не требуется; риск болезни Дауна не увеличивается. На плановом УЗИ в 32-34 недели еще раз будет осмотрено сердце плода. В большинстве случаев гиперэхогенный фокус в сердце исчезает к этому сроку беременности, но даже если он продолжает оставаться в сердце, это никак не влияет на здоровье плода и тактику ведения беременности.
5. Единственная артерия пуповины.
Нормальная пуповина состоит из трех сосудов – две артерии и одна вена. Иногда вместо двух артерий в пуповине формируется только одна артерия и одна вена, таким образом, в пуповине определяется всего два сосуда. Данное состояние считается пороком развития пуповины, однако этот порок не оказывает никакого влияния на послеродовое состояние ребенка и его дальнейшее развитие.
Почему у плода может определяться единственная артерия пуповины?
Иногда единственная артерия пуповины выявляется у абсолютно нормальных плодов; после рождения ребенка данный факт не оказывает никакого влияния на его дальнейшее развитие. Иногда единственная артерия пуповины сочетается с пороками сердечно-сосудистой системы плода, поэтому при выявлении единственной артерии пуповины проводится детальный осмотр анатомии плода и, в частности, сердечно-сосудистой системы. При отсутствии других пороков развития единственная артерия пуповины в состоянии обеспечить адекватный кровоток плода. Несколько чаще единственная артерия пуповины выявляется у плодов с синдромом Дауна и другими хромосомными болезнями. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только единственной артерии пуповины не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур. Единственная артерия пуповины иногда приводит к возникновению задержки внутриутробного развития плода. В связи с этим при обнаружении единственной артерии пуповины рекомендуется дополнительное УЗИ в 26-28 недель беременности, и плановое в 32-34 недели. Если отставание размеров плода от срока беременности или нарушение кровотока в сосудах плода и матки не выявлено, то диагноз задержки развития плода исключен.
Что делать при выявлении единственной артерии пуповины у плода?
Выявление только единственной артерии пуповины не повышает риск наличия синдрома Дауна и не является показанием к консультации генетика и проведению других диагностических процедур. Необходимо контрольное УЗИ в 26-28 и 32 недели беременности для оценки темпов роста плода и оценки его функционального состояния.
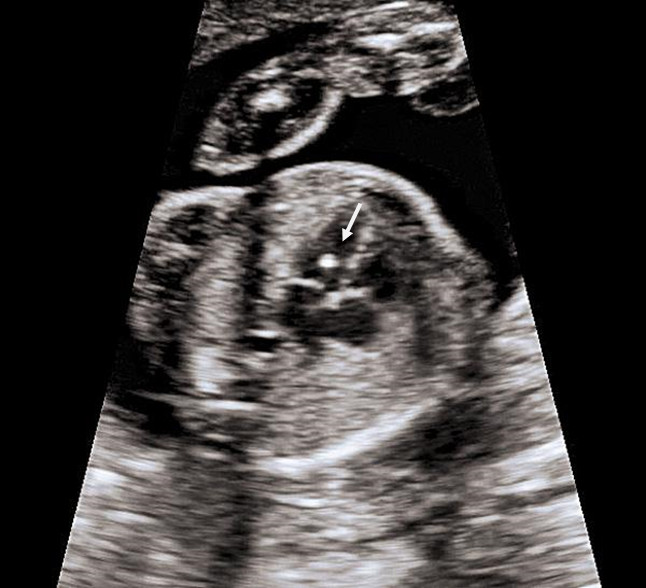
6. Кисты сосудистых сплетений (КСС).
Часто ли встречаются кисты сосудистых сплетений?
В 1-2 % всех нормальных беременностей плоды имеет КСС, в 50 % случаев обнаруживаются двусторонние кисты сосудистых сплетений, в 90 % случаев кисты самопроизвольно исчезают к 26-ой неделе беременности, число, размер, и форма кист могут варьировать, кисты также найдены у здоровых детей и взрослых. Несколько чаще кисты сосудистых сплетений выявляются у плодов с хромосомными болезнями, в частности, с синдромом Эдвардса (трисомия 18, лишняя 18 хромосома). Однако, при данном заболевании у плода всегда будут обнаруживаться множественные пороки развития, поэтому выявление только кист сосудистого сплетения не повышает риск наличия трисомии 18 и не является показанием к проведению других диагностических процедур. При болезни Дауна кисты сосудистых сплетений, как правило, не выявляются. Риск синдрома Эдвардса при обнаружении КСС не зависит от размеров кист и их одностороннего или двустороннего расположения. Большинство кист рассасывается к 24-28 неделям, поэтому в 28 недель проводится контрольное УЗИ. Однако, если кисты сосудистых сплетений не исчезают к 28-30 неделям, это никак не влияет на дальнейшее развитие ребенка.
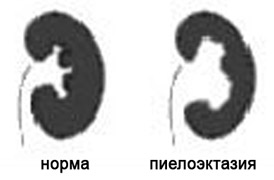
7. Расширение почечных лоханок (пиелоэктазия).
Почечные лоханки это полости, где собирается моча из почек. Из лоханок моча перемещается в мочеточники, по которым она поступает в мочевой пузырь.
Пиелоэктазия представляет собой расширение почечных лоханок. Пиелоэктазия в 3-5 раз чаще встречается у мальчиков, чем у девочек. Встречается как односторонняя, так и двухсторонняя пиелоэктазия. Легкие формы пиелоэктазии проходят чаще самостоятельно, а тяжелые иногда требуют хирургического лечения.
Причина расширения почечных лоханок у плода.
Если на пути естественного оттока мочи встречается препятствие, то моча будет накапливаться выше данного препятствия, что будет приводить к расширению лоханок почек. Пиелоэктазия у плода устанавливается при обычном ультразвуковом исследовании в 18-22 недели беременности.
Опасна ли пиелоэктазия?
Умеренное расширение почечных лоханок, как правило, не влияет на здоровье будущего ребенка. В большинстве случаев при беременности наблюдается самопроизвольное исчезновение умеренной пиелоэктазии. Выраженная пиелоэктазия (более 10 мм) свидетельствует о значительном затруднении оттока мочи из почки. Затруднение оттока мочи из почки может нарастать, вызывая сдавление, атрофию почечной ткани и снижение функции почки.
Кроме того, нарушение оттока мочи нередко сопровождается присоединением пиелонефрита – воспаления почки, ухудшающего ее состояние. Несколько чаще расширение лоханок почек выявляется у плодов с синдромом Дауна. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только расширения почечных лоханок не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур. Единственное, что нужно сделать до родов – пройти контрольное УЗИ в 32 недели и еще раз оценить размеры почечных лоханок.
Нужно ли обследовать ребенка после родов?
У многих детей умеренная пиелоэктазия исчезает самопроизвольно в результате дозревания органов мочевыделительной системы после рождения ребенка. При умеренной пиелоэктазии бывает достаточно проводить регулярные ультразвуковые исследования каждые три месяца после рождения ребенка. При присоединении мочевой инфекции может понадобиться применение антибиотиков. При увеличении степени пиелоэктазии необходимо более детальное урологическое обследование.
В случаях выраженной пиелоэктазии, если расширение лоханок прогрессирует, и происходит снижение функции почки, бывает показано хирургическое лечение. Хирургические операции позволяют устранить препятствие оттоку мочи. Часть оперативных вмешательств может с успехом выполняться эндоскопическими методами – без открытой операции, при помощи миниатюрных инструментов, вводимых через мочеиспускательный канал. В любом случае вопрос об оперативном лечении решается после рождения ребенка и полного его обследования.
Что делать при выявлении ультразвуковых маркеров хромосомной патологии у плода?
Вам следует обратиться к специалисту генетику, который еще раз оценит результаты ультразвукового исследования и биохимического скрининга, рассчитает риск индивидуально для вашего случая и даст необходимые рекомендации по дальнейшему ведению беременности.
© 2021 краевое государственное бюджетное учреждение здравоохранения «Красноярский краевой медико-генетический центр» (КГБУЗ «ККМГЦ»)