Краниостеноз у детей это что
Краниостеноз у детей это что
Краниостеноз определяется как преждевременное заращение черепных швов и делится на первичный и вторичный. Первичный краниостеноз — преждевременное заращение одного или более черепных швов вследствие аномального развития черепа, вторичный краниостеноз возникает в результате нарушения роста мозга. Частота первичного краниостеноза составляет примерно 1/2000 новорожденных.
Причина краниостеноза в большинстве случаев не ясна, однако в 10-20 % случаев краниостеноз входит в структуру наследственных синдромов. Знания о нормальном развитии черепа помогают понять генез краниостеноза. На ранних этапах развития мозг окружен слоем мезенхимы. Ко 2-му месяцу гестации начинается формирование костной ткани в той части мезенхимы, из которой в дальнейшем развивается череп и на основании черепа формируется хрящевая ткань.
К 5-му месяцу гестации кости черепа (лобная, теменная, височная и затылочная) хорошо сформированы и разделены швами и родничками. Мозг быстро растет в первые несколько недель жизни; в норме рост мозга не органичен в связи с равномерным ростом вдоль черепных швов. Причина краниостеноза неизвестна, однако наиболее распространена теория, что патологическое развитие основания черепа вызывает избыточное давление на твердую мозговую оболочку, которое обусловливает нарушение нормального формирования черепных швов. Дисфункция остеобластов или остеокластов не приводит к краниостенозу.
В большинстве случаев краниостеноз отмечается при рождении и характеризуется деформацией черепа в результате преждевременного заращения черепных швов. Пальпация шва выявляет выступающий костный край, заращение швов может подтверждаться Рентгенографией или КТ в неясных случаях.
При преждевременном заращении сагиттального шва череп удлинен и сужен, формируется скафоцефалия — наиболее распространенная форма краниостеноза. Для скафоцефалии характерен выступающий затылок, широкий лоб, передний родничок маленький или отсутствует. Это спорадическое заболевание наиболее часто встречается у мальчиков и часто становится причиной затруднения в процессе родов в связи с несоответствием размеров головки плода и костей таза. Скафоцефалия не вызывает повышения ВЧД или развития гидроцефалии и неврологических нарушений.
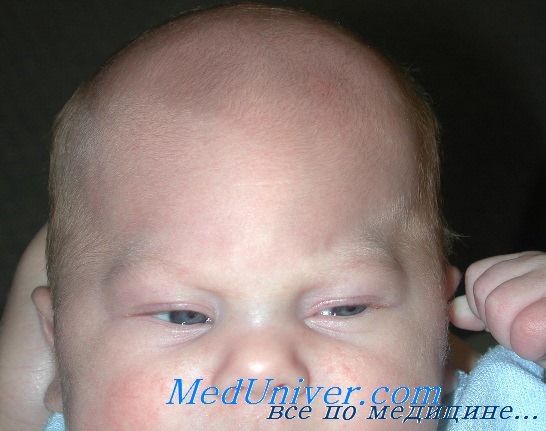
Лобная (фронтальная) плагиоцефалия стоит на 2-м месте по распространенности среди вариантов краниостеноза, характеризуется односторонним уплощением лба, глазница и бровь на той же стороне занимает приподнятое положение, ушная раковина выступает (оттопырена). Этот вариант краниостеноза чаще встречается у лиц женского пола и возникает в результате преждевременного заращения венечного и клиновидно-лобного швов. С целью косметической коррекции проводится хирургическое лечение данной аномалии.
Затылочная плагиоцефалия, как правило, возникает в результате неправильного положения ребенка в младенческом возрасте и чаще встречается у обездвиженных детей или детей с ограниченными двигательными возможностями. Однако сращение или склероз ламбдовидного шва может вызвать одностороннее уплощение затылочной кости и выбухание лобной кости на той же стороне. Тригоноцефалия — редкая форма краниостеноза, возникающая в результате преждевременного заращения метопического шва.
При этом варианте краниостеноза формируется килеобразная форма лобных костей и гипотелоризм, имеется риск ассоциированных аномалий развитии лобных костей. Туррицефалия — вариант краниостеноза, при котором череп принимает форму конуса вследствии преждевременного заращения венечного и часто также клиновидно-лобного и клиновидно-решетчатого швов. При деформации по типу листа клевера череп принимает характерную форму, напоминающую лист клевера. Височные кости значительно выступают, остальная часть черепа сужена. Часто развивается гидроцефалия.
Преждевременное заращение только одного шва редко приводит к формированию неврологического дефицита. В этой ситуации единственным показанием для хирургического вмешательства служит косметическая коррекция. Прогноз зависит от того, какие швы вовлечены, и от выраженности деформации. Неврологические осложнения, включая гидроцефалию и повышение ВЧД, чаще развиваются при преждевременном заращении двух черепных швов и более. В этом случае необходимо хирургическое лечение.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Краниосиностоз
Краниосиностоз – это заболевание, основным симптомом которого является деформация мозгового отдела черепа, возникающая вследствие преждевременного зарастания костных швов. Клиника включает в себя деформации черепа, симптомы внутричерепной гипертензии, патологию зрительного нерва, отставание в психическом развитии. Редко заболевание сопровождается аномалиями костей лицевого черепа. Диагностика заключается в оценке степени зарастания черепных швов и определении костных дефектов путем физикального обследования, рентгенографии, КТ и МРТ. Основное лечение – ранняя хирургическая коррекция формы костей черепа.
Общие сведения
Краниосиностоз – это патологическое состояние в педиатрии, возникающее на фоне раннего зарастания черепных швов, характеризующееся деформацией черепной коробки и нарушением развития тканей головного мозга. В среднем распространенность разных форм заболевания в станах СНГ составляет 0,03-3,5% от всех новорожденных. Мужской пол более склонен к развитию данной патологии. Наиболее распространенный вариант – моносиностоз. Чаще всего наблюдается преждевременное зарастание сагиттального шва (скафоцефалия) – 50-65% от всех краниосиностозов. Самой редкой и прогностически неблагоприятной является синдромальная форма, при которой имеется высокий риск летального исхода на первом году жизни ребенка. При своевременной диагностике и адекватном лечении в первые 6-9 месяцев жизни дальнейшее развитие пациента проходит без отклонений.
Причины краниосиностоза
Точная этиология краниосиностоза не установлена. Согласно выдвинутым теориям, данное заболевание может развиваться в результате внутриутробного нарушения гормонального фона ребенка, перинатальных травм и сдавливания костей черепа в полости матки. Также данная патология возникает при наследственных патологиях – синдроме Апера, синдроме Крузона и синдроме Пфайффера. Доподлинно известна одна из ведущих причин развития краниосиностоза – аномалия гена, отвечающего за образование рецепторов фактора роста фибробластов (FGFR типы I, II и III).
Патогенетически краниосиностоз обусловлен преждевременным синостозированием одного или сразу нескольких черепных швов: коронарного, сагиттального, лямбдовидного или метопического. На фоне этого, согласно закону Вирхова, возникает компенсаторный рост костной ткани в перпендикулярном направлении, из-за чего формируется деформация черепа. Полисиностоз (а зачастую – и моносиностоз) часто сопровождается внутричерепной гипертензией, которая может проявляться неврологическими нарушениями вследствие сдавливания коры головного мозга, венозным застоем глазного дна, отеком диска зрительного нерва, а при длительном течении – полной атрофией зрительного нерва и потерей зрения.
Классификация краниосиностоза
Краниосиностоз, согласно этиологическим факторам, разделяют на две группы:
В зависимости от количества заросших черепных швов выделяют:
Симптомы краниосиностоза
Клинически краниосиностоз проявляется с момента рождения ребенка. Для всех форм характерны плагиоцефалия и раннее закрытие большого родничка (в норме это происходит в 12-18 месяцев). Только при полисиностозе или сопутствующей гидроцефалии он может оставаться открытым до 3-х летнего возраста. Также при краниосиностозах зачастую наблюдается повышение внутричерепного давления, которое может проявляться неврологическими нарушениями: беспокойством, интенсивным плачем, тошнотой и рвотой, нарушением сна, снижением аппетита, позитивным симптомом Грефе, судорогами.
Каждая из форм заболевания имеет характерные клинические особенности. Краниосиностоз стреловидного шва (скафоцефалия или ладьевидный череп) характеризуется увеличением переднезаднего размера головы ребенка при недостаточности ее ширины. Визуально определяется вытягивание черепа, «вдавливание» височных областей, «нависание» лба и затылочной части, сужение лица и приобретение им овальной формы. Пальпаторно над местом прохождения стреловидного шва выявляется костный гребень. В раннем возрасте возможна задержка психического развития.
Зарастание лямбдовидного шва чаще всего носит односторонний характер и проявляется уплощением затылочной области. Является трудно диагностируемой формой, поскольку плагиоцефалия практически незаметна под волосами, а неврологические нарушения минимальны. При взрослении пациента динамика заболевания практически отсутствует.
Коронарный или венечный краниосиностоз может быть как одно-, так и двухсторонним. Зарастание только одной половины шва сопровождается типичной деформацией черепа ребенка – уплощением лобной кости и верхней части глазницы с пораженной стороны. При этом противоположная половина компенсаторно «нависает». Со временем развиваются искривление носа в противоположную сторону, уплощение скулы, нарушение прикуса и косоглазие. Двухсторонний коронарный краниосиностоз проявляется широким, плоским и высоким лбом с уплощенными глазничными краями лобной кости, редко – башенной деформацией черепа (акроцефалией). Неврологические нарушения неспецифичны и аналогичны другим формам.
Нетопический краниосиностоз или тригоноцефалия характеризуется развитием треугольного лба с костным килем, проходящим от глабеллы до большого родничка. Также наблюдается гипотелоризм – смещение глазниц кзади с уменьшением межглазничного промежутка. Со временем происходит некоторое сглаживание костного гребня и нормализация формы лба. В половине случаев возникают нарушения зрения и отставание в психическом развитии.
Синдромальный краниосиностоз является самой редкой и тяжелой формой. Помимо плагиоцефалии отмечается дисплазия костей лицевой части черепа, из-за чего возникают дыхательная недостаточность, нарушение приема пищи и патология зрения. Характеризуется синостозом венечного шва и, как результатом – брахицефалической формой головы ребенка. Также возникают гипоплазии костей верхней челюсти, выпячивание глазных яблок из орбит, гипертелоризм. Часто наблюдается значительное расширение родничка и расхождение стреловидного шва. Без лечения у детей развивается выраженное отставание в психическом развитии, зачастую они погибают на протяжении первых 12 месяцев жизни от ОРВИ, осложнившихся пневмонией.
Диагностика краниосиностоза
Диагностика краниосиностоза базируется на физикальном осмотре и инструментальных методах исследования. Анамнез нередко малоинформативен, но его данные позволяют педиатру проследить динамику клинической симптоматики, если таковая имеет место. Важным моментом становится визуальный осмотр ребенка, который дает возможность обнаружить характерные деформации черепа, аномалии костей и т. д. Лабораторные анализы специфических изменений не выявляют и могут использоваться с целью определения генетической патологии или диагностики осложнений.
Обязательными являются инструментальные методы, позволяющие визуализировать костные деформации и оценить степень поражения тканей головного мозга. Сюда относятся нейросонография, рентгенография, компьютерная и магнитно-резонансная томография. Нейросонография используется с целью оценить состояние тканей головного мозга и размеры желудочков, выявить внутричерепную гипертензию. На рентгенограмме удается определить нарушения структуры костей, окостенение черепных швов, а при повышенном внутричерепном давлении – усиление пальцевых вдавлений. КТ и МРТ применяются для получения более информативных результатов. При подозрении на поражение зрительной системы проводится офтальмоскопия, позволяющая обнаружить поражение диска зрительного нерва. Рекомендованы консультации нейрохирурга и офтальмолога.
Дифференциальная диагностика краниосиностоза осуществляется с позиционной плагиоцефалией, родовой травмой новорожденных (кефалогематомой, подапоневротическим кровоизлиянием, переломом костей черепа), кистами головного мозга, рахитом и микроцефалией.
Лечение краниосиностоза
Основное лечение краниосиностоза – хирургическая коррекция костной деформации черепа. Оптимальное время для проведения оперативного вмешательства – первые 6-9 месяцев жизни ребенка. Данные сроки обусловлены тем, что в этом периоде наблюдается наиболее интенсивное развитие тканей головного мозга, которому может препятствовать деформация черепной коробки. Кроме того, кости черепа в этом возрасте быстро восстанавливают свою структуру без развития осложнений. Объем и техника операции зависят от формы краниосиностоза и сопутствующих патологий. В 2-3-х летнем возрасте коррекция проводится исключительно с целью ликвидировать косметический дефект. Помимо хирургического лечения осуществляется изменение рациона ребенка в соответствии с возрастными требованиями. При развитии интеркуррентных заболеваний показана медикаментозная терапия.
Прогноз и профилактика краниосиностоза
Прогноз для детей с краниосиностозом напрямую зависит от формы заболевания, своевременности диагностики и эффективности оперативного вмешательства. При качественном проведении лечебных мероприятий исход заболевания, как правило, благоприятный. Прогностически неблагоприятной принято считать синдромальную форму краниосиностоза.
Специфической профилактики для данной патологии не существует. Неспецифические меры подразумевают медико-генетическую консультацию семьи и планирование беременности, охрану здоровья женщины при вынашивании ребенка, рациональное питание, отказ от вредных привычек и исключение всех потенциальных этиологических факторов развития краниосиностоза.
Краниостеноз у детей
О заболевании
Среди деформаций черепа встречаются врожденные и приобретенные. Врожденные появляются еще во время беременности, и ребенок рождается с определенным пороком развития. Приобретенные возникают после родов, чаще всего в результате травмы или определенного вмешательства, например, хирургического.
Краниостеноз у детей может быть как врожденным, так и приобретенным после рождения. Этот дефект представляет собой досрочное сращение или отсутствие швов в костях черепа, которые в норме должны оставаться пластичными для естественного роста и развития мозга ребенка. В результате внутричерепное давление повышается, а форма черепа видоизменяется. Если речь идет о пороке развития, краниостеноз у новорожденных может сопровождаться и другими дефектами, которые затрагивают головной мозг и другие органы тела. В случае с приобретенным заболеванием сращение швов происходит из-за травмы или хирургического вмешательства.
Краниостеноз встречается у одного из 1000 новорожденных.
Из-за чего возникает заболевание
Врачи единогласны во мнении: наследственность на преждевременное сращение костей черепа не влияет. И если с приобретенным заболеванием ситуация более или менее понятна, то на появление врожденного с разной долей вероятности могут влиять:
Чем опасен краниостеноз
Отсутствие подвижных швов в черепе остро ограничивает головной мозг. Поэтому чем раньше приходит помощь при краниостенозе, тем более высока вероятность полного излечения ребенка в будущем. Механизмы компенсации у младенцев до 2 лет очень высоки, реабилитация же после этого возраста оказывается более сложной и продолжительной. Если не пройти лечение своевременно, заболевание может вызывать следующие состояния:
Если же не пройти лечение своевременно, заболевание может вызывать следующие состояния:
Каким бывает краниостеноз у детей
В первую очередь зависит от того, есть ли у ребенка другие пороки развития. Иногда патология сопровождает различные синдромы — тогда ее называют синдромальной. Например, она может возникать одновременно со сращением пальцев на руках или ногах, расщелиной нёба или губы, мозговыми грыжами.
Если сращение швов в костях черепа происходит без других дефектов развития, оно считается несиндромальным, то есть самостоятельным.
Врачи классифицируют болезнь на виды исходя из того, какие именно черепные швы срастаются:
Синостоз — или сращение швов — может вовлекать в себя от одного до нескольких швов. Существует понятие пансиностоза — полного зарастания всех швов. Такой вид патологии можно считать наиболее тяжелым, он встречается реже остальных.
Как проходит лечение краниостеноза у детей
Способ устранить патологию только один — хирургическая операция. Ее проводят, чтобы восстановить форму костей черепа. После того, как кости принимают естественную форму, их скрепляют мини-шурупами или мини-пластинами, хирургической проволокой, которые удаляют через год. Их удаляют через год. В ходе операции врачи используют современный технологичный биодеградирующий материал, который не нужно удалять хирургически — он постепенно растворяется сам, а на его месте прирастает собственная костная ткань. Это существенно упрощает восстановление пациента.
Наилучших результатов можно ожидать, если операция проводится в возрасте от 3–4 месяцев до 2 лет. Сильные деформации черепа иногда можно заметить только после того, как кости заканчивают свое формирование, то есть в возрасте 5–6 лет. В таких случаях патология проявляет себя сильными головными болями, ухудшением зрения и повышением внутриглазного давления, повышенной утомляемостью и раздражительностью.
Если заболевание возникает как ответ на трепанацию черепа или после травмы, деформированный участок кости удаляют, а на его место устанавливают имплант из современного материала — полимера, металла или керамики.
Медицинские организации
Помощь благотворительного фонда «Линия жизни» в лечении детей с краниостенозом заключается в покупке перевязочных материалов и инструментов, которые требуются для коррекции дефекта.
Хирургическое лечение несиндромальных краниосиностозов у детей
Общая информация
Краткое описание
АССОЦИАЦИЯ НЕЙРОХИРУРГОВ РОССИИ
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ НЕСИНДРОМАЛЬНЫХ КРАНИОСИНОСТОЗОВ У ДЕТЕЙ (Москва, 2015)
Клинические рекомендации утверждены решением ХХХХ пленума Правления Ассоциации нейрохирургов России, г. Санкт-Петербург, 16.04.2015г
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| Тип краниосиностоза | Пораженный краниальный шов |
| I Простые |
Затылочная плагиоцефалия
Коронарный с одной стороны
Лямбдовидный с одной стороны
Двусторонний коронарный
Диагностика
Диагностика несиндромальных КС
Стандартное ультразвуковое исследование плода на третьем триместре беременности может выявлять деформацию головки плода. Подтверждение диагноза проводится при помощи 3D УЗ-сканирования. Деформация черепа у плода и подозрение на КС является показанием для оперативного родоразрешения для предотвращения интранатальной травмы ЦНС плода и травмы родовых путей матери (опция).
Определение тактики диагностических и лечебных мероприятий проводится детским нейрохирургом с привлечением ряда врачей-специалистов (невролог, педиатр, окулист, генетик, ЛОР-врач, челюстно-лицевой хирург, рентгенолог, анестезиолог-реаниматолог и др.) (опция)
В случае необходимости к диагностике и лечению привлекаются другие врачи специалисты.
Суммарный алгоритм нейровизуализационных мероприятий у детей с несиндромальными КС представлен на схеме (рис 2).
4. Мальформация Киари I типа (может быть первичной или вторичной, вследствие кранио-церебральной диспропорции).
1.2 Картина глазного дна (отек дисков зрительных нервов) – встречается редко у детей младшего возраста, что связано с физиологическими особенностями детского возраста (рекомендация). Нормальная картина глазного дна не исключает наличие у пациента ВЧГ.
Лечение
2. Устранение деформации головы ребенка с достижением эстетического результата, что способствует дальнейшей социальной адаптации.
Примечание: Противопоказания для хирургического лечения – общие для нейрохирургических заболеваний на настоящем этапе. Основанием для отказа от операции может явиться категорическое несогласие родственников пациента с хирургическим методом, подкрепляемое письменным подтверждением. Во всех остальных случаях следует хирургическое лечение считать показанным.
(например, дистракционные устройства, пружинные дистракционные устройства, краниальные ортезы) 30.
Дистракционное лечение при помощи пружинных дистракционных устройств не имеет аналогических стадий. Период дистракции начинается непосредственно после операции, носит пассивный характер, не требует участия медицинского персонала или родственников пациента. Период дистракции непосредственно переходит в период ретенции и составляет суммарно 6 мес, после чего ребенок госпитализируется для удаления дистракционных устройств 37 (рекомендация).
1.2. Биодеградируемые пластины и винты (пины)
Детям первого года жизни вне зависимости от результатов исследования крови на группу крови и резус-фактор проводится индивидуальный подбор эритроцитарной массы (рекомендация).
2. Выполнение линейной краниотомии, краниоэктомии, кальвариоэктомии в возрасте 1-3 мес. Вмешательства связаны с рисками и недоказанной эффективностью, велика вероятность рецидива заболевания (опция).
4. Реконструктивные вмешательства, такие как прямая и обратная «пи»-пластика, «barrel-stave osteotomy»-пластика, реконструкция костей свода черепа (опция).
3. Остеотомия с установкой дистракционного аппарата (опция).
4. Хирургическое лечение может не проводиться (в случае отсутствие признаков ВЧГ и КЦДП), осуществляется динамическое наблюдение за пациентом (опция)
2. Хирургическое лечение может не проводиться (в случае отсутствие признаков ВЧГ и КЦДП), осуществляется динамическое наблюдение за пациентом (опция)
3. Контурная пластика у пациентов старшего возраста с остаточной деформацией (опция).
4. Хирургическое лечение может не проводиться (в случае отсутствие признаков ВЧГ и КЦДП), осуществляется динамическое наблюдение за пациентом (опция)
V. Односторонний синостоз лямбдовидного шва, затылочная плагиоцефалия
3. Хирургическое лечение может не проводиться (в случае отсутствие признаков ВЧГ и КЦДП), осуществляется динамическое наблюдение за пациентом (Опция)
VI. Множественные синостозы, пансиностозы
Редко встречаются у пациентов с несиндромальными КС. Проявляются различными видами деформациями. Хирургическое лечение проводится по принципам и алгоритмам простых КС. Для этой группы характерно развитие поздних синостозов, развивающихся в течение первого года (лет) жизни. Поэтому, клинические проявления и степень их выраженности может меняться в процессе роста и развития пациента. Общей направленностью тактики хирургического лечения является проведение операции в более поздние сроки, что может позволить избежать проведения повторных вмешательств при прогрессировании синостоза и вовлечении ранее сохранных швов черепа. (опция)
Информация
Источники и литература
Информация
| Сатанин Леонид Александрович | Кандидат медицинских наук, младший научный сотрудник отделения детской нейрохирургии НИИ нейрохирургииим. акад. Н.Н. Бурденко |
| Горелышев Сергей Кириллович | Доктор медицинских наук, профессор, заведующий отделением детской нейрохирургии НИИ нейрохирургииим. акад. Н.Н. Бурденко |
КЦДП – кранио-церебральная диспропорция
Алгоритмы