Кортикальная миоклония что это симптомы и лечение
Что такое юношеская миоклоническая эпилепсия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агранович А. О., эпилептолога со стажем в 11 лет.
Определение болезни. Причины заболевания
Юношеской миоклонической эпилепсией (синдромом Янца) называют эпилептический синдром, который проявляется внезапными подёргиваниями в мышцах — миоклоническими приступами (от греч. «myos» — мышца, «klonos» — беспорядочное движение). Заболевание обычно развивается в подростковом возрасте.
Подёргивания в первую очередь возникают в мышцах верхнего плечевого пояса и рук. Сначала пациенты не обращают на них внимания, но со временем эпизоды возникают всё чаще и ухудшают качество жизни. Например, во время приступов из рук могут выпадать предметы. В дальнейшем появляются подёргивания ног, из-за которых человек может упасть.
Нередко к этим эпизодам присоединяются генерализованные судорожные приступы — судороги возникают по всему телу и пациент теряет сознание. Также возникают абсансы — бессудорожные приступы с отключением сознания и амнезией на этот период. Как правило, частота генерализованных приступов невысокая: от одного за всю жизнь до раза в месяц. Подёргивания обычно случаются утром после пробуждения. Ярким провоцирующим фактором может стать недосыпание или вынужденное пробуждение. Также в трети случаев отмечается фотосенситивность — чувствительность к ритмическим вспышкам света.
Распространённость
Причины заболевания
Симптомы юношеской миоклонической эпилепсии
Чаще всего подёргивания возникают в верхнем плечевом поясе: мышцах рук и плеч с обоих сторон. Из-за этого пациенты нередко выпускают предметы из рук, например разбивают кружки и роняют зубные щётки. Однако возможны различные вариации миоклоний.
Приступы учащаются в утренние часы, особенно при недосыпе или вынужденном пробуждении.
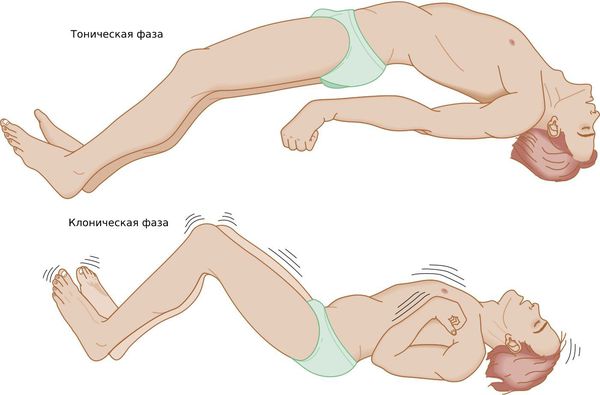
Генерализованный тонико-клонический приступ — состояние, при котором полностью отключается сознание. Приступ начинается с тонической фазы: напряжения в мышцах и специфического вскрикивания или хрипения. Руки полусогнуты и приподняты вверх или прижаты к телу. В этот момент из-за спазма дыхательной мускулатуры меняется цвет лица: оно синеет или сереет.
Далее развивается клоническая фаза, которая проявляется ритмичными подёргиваниями в конечностях. Она завершается полным мышечным расслаблением.
Патогенез юношеской миоклонической эпилепсии
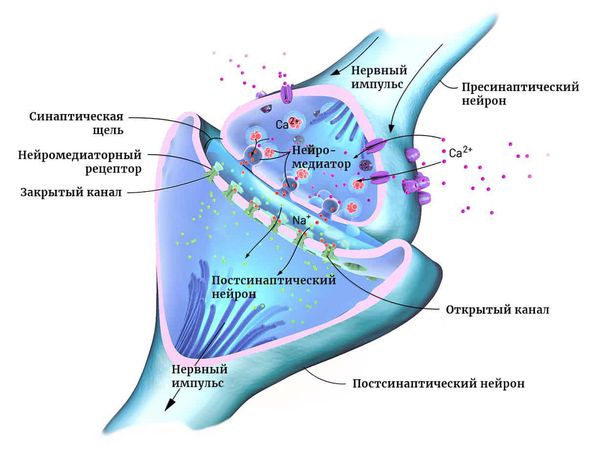
Мозг человека состоит из двух основных типов клеток: нейронов и глии. Нейроны — это электрически возбудимые клетки, которые обрабатывают, хранят и передают информацию с помощью электрических и химических сигналов. Глиальные клетки играют в этом процессе вспомогательную роль.
Нейроны могут соединяться друг с другом и образовывать нервные сети. В пределах одного нейрона и его отростков информация передаётся в виде электрического возбуждения. В синапсе (месте контакта между нервными клетками) оно приводит к выделению различных химических веществ — нейромедиаторов.
Нейромедиатор взаимодействует с рецепторами на мембране следующего нейрона. В результате в нём возникает электрическое возбуждение. Или не возникает — это зависит от конкретного нейромедиатора, активного в данный момент.
В нервных сетях между возбуждением и торможением работы нейронов поддерживается постоянный баланс. При сдвиге равновесия в сторону возбуждения происходит эпилептический приступ.
Классификация и стадии развития юношеской миоклонической эпилепсии
В 2017 году Международная лига борьбы с эпилепсией (ILAE) обновила классификацию заболевания, выделив четыре уровня диагностики:
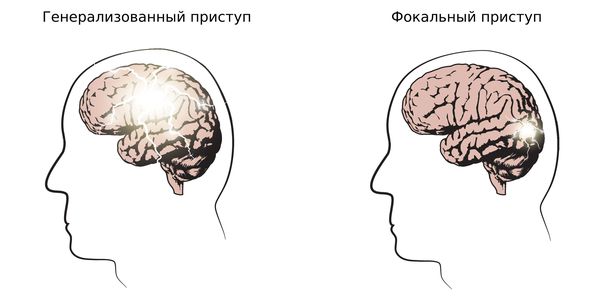
1. Определить тип приступа: фокальный (возникающий из одного очага), генерализованный и с неизвестным началом. Миоклонические, тонико-клонические приступы и абсансы относятся к генерализованным приступам.
2. Установить тип эпилепсии: фокальная, генерализованная, сочетанная (фокальная + генерализованная) и неизвестная. Юношеская миоклоническая эпилепсия относится к генерализованной эпилепсии.
4. Выявить причины заболевания: генетические, структурные, метаболические, иммунные, инфекционные и с неизвестной этиологией. Юношеская миоклоническая эпилепсия в большинстве случаев вызвана генетическими факторами.
Классификация юношеской миоклонической эпилепсии проводится в зависимости от течения заболевания. Главный критерий — это наличие миоклонических приступов. Также выделяют варианты течения с добавлением генерализованных судорожных приступов и/или абсансов.
Осложнения юношеской миоклонической эпилепсии
Пациенты часто не обращают внимания на патологические сокращения мышц, поэтому к неврологу и эпилептологу больной зачастую обращается после появления генерализованных тонико-клонических приступов. В результате противоэпилептические препараты назначают с опозданием. На фоне этого приступы могут учащаться и угрожать здоровью и жизни пациента травмами и утоплениями.
Диагностика юношеской миоклонической эпилепсии
Основной диагностический критерий заболевания — это наличие миоклонических приступов.
Сбор анамнеза
На приёме врач спрашивает о необычных внезапных состояниях:
Пациенты могут не обращать внимания на такие симптомы и считать их своей особенностью. Абсансы и генерализованные тонико-клонические приступы с потерей сознания, особенно во сне, они могут и вовсе забывать. Поэтому при сборе анамнеза важно выяснить обстоятельства приступа не только у самих пациентов, но и у родственников и очевидцев.
Электроэнцефалограмма (ЭЭГ)
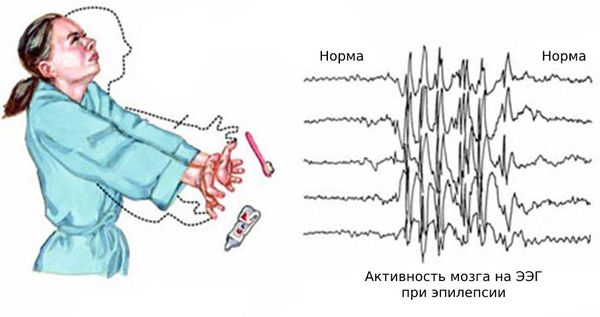
Основным способом диагностики эпилепсии является электроэнцефалограмма — метод исследования, при котором регистрируется суммарная электрическая активность клеток коры головного мозга.
Сейчас диагноз «эпилепсия» устанавливают с помощью длительного видео-ЭЭГ мониторинга — электроэнцефалограмма записывается параллельно с одной или несколькими видеокамерами, датчиком ЭКГ и при необходимости дополнительным контролем мышечной активности, частоты и глубины дыхания.
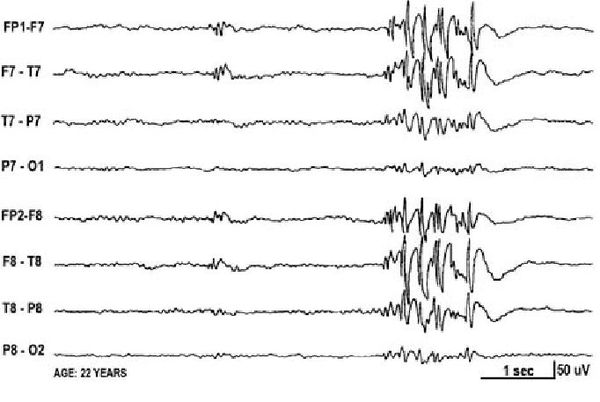
Основной фон биоэлектрической активности при юношеской миоклонической эпилепсии, как правило, соответствует возрастной норме. Патологическая активность проявляется короткими и генерализованными разрядами полиспайков (островолновых комплексов), которые регистрируются при миоклонических вздрагиваниях и полипик-волновыми комплексами между приступами.
Эпилептическая фотосенситивность — это предрасположенность к приступам под влиянием света. Может протекать бессимптомно или проявляться эпилептическими приступами под воздействием провоцирующих факторов: видеоигр, работы за компьютером, просмотра телевизора, мигающего освещения в ночных клубах и света природного происхождения.
Интеллект и неврологический статус при заболевании находятся в норме. Выражена эмоциональная неустойчивость и признаки невротического развития личности: резкая смена настроения, вспыльчивость и повышенная тревожность
Лечение юношеской миоклонической эпилепсии
Образ жизни
Антиэпилептические препараты
Ранее лидерами в лечении юношеской миоклонической эпилепсии являлись препараты вальпроевой кислоты. Они эффективны для прекращения приступов, но вызывают много побочных эффектов:
Помимо перечисленных препаратов, могут применяться «Топирамат», «Зонисамид», «Перампанел» и «Фенобарбитал».
Прогноз. Профилактика
Эффективность АЭП в предотвращении приступов достигает 90 %. При отмене терапии часто возникают рецидивы, поэтому потребуется длительный приём препаратов, иногда пожизненный.
Качество жизни значительно ухудшается при частых миоклонических и генерализованных тонико-клонических приступах, при которых пациенты рискуют получить травмы.
Профилактика
Особое внимание стоит уделить образу и режиму жизни пациента. Самыми мощными провоцирующими факторами являются недосыпание и злоупотребление алкоголем. А учитывая, что дебют заболевания приходится на подростковый возраст, молодые люди часто нарушают эти рекомендации, особенно в студенческие годы.
Пациент, у которого выявили фотосенситивность, предрасположен к приступам под воздействием мерцающего света. Поэтому им необходимо ограничить просмотр телевизора и работу за компьютером, исключить видеоигры и избегать посещения ночных клубов.
У всех пациентов с эпилепсией имеются определённые социальные ограничения: они не могут работать в некоторых сферах, водить автомобиль и нести военную службу. Все они определяются индивидуально соответствующими комиссиями.
Миоклония
Пер. с англ. Н.Д. Фирсовой (2018)

В идеале устранение основной причины поможет справиться и с симптомами миоклонии. Если причина возникновения миоклонии неизвестна или не может быть устранена, то лечение будет направлено на снижение влияния миоклонии на качество жизни.
Симптомы
Люди с миоклонией часто такими словами описывают свои симптомы (рывки, толчки или судороги):
Когда обратиться к врачу
Если проявления миоклонии становятся частыми или постоянными, поговорите со своим врачом для дальнейшей оценки, правильной диагностики и лечения.
Причины
Миоклония может быть вызвана множеством причин. Врачи разделяют типы миоклонии на основании патологий, их вызвавших, что помогает подобрать лечение.
Физиологическая миоклония
Этот тип миоклонии встречается у здоровых людей и редко нуждается в лечении. Примеры:
Эссенциальная миоклония
Эссенциальная миоклония возникает сам по себе, обычно без каких-либо других симптомов и без связи с каким-либо основным заболеванием. Причина эссенциальной миоклонии часто необъяснима (идиопатическая) или, в некоторых случаях, кроется в наследственности.
Эпилептическая миоклония
Этот тип миоклонии является частью эпилептического расстройства.
Симптоматическая (вторичная) миоклония
Мышечные сокращения, возникающие в результате основного заболевания, в том числе:
Состояния нервной системы, которые приводят к вторичной миоклонии, включают:
Диагностика
Чтобы диагностировать миоклонию, врач изучит вашу историю болезни и симптомы и проведет медицинское обследование.
Чтобы определить причину миоклонии и исключить другие возможные причины вашего состояния, врач может порекомендовать несколько тестов, в том числе:
Электроэнцефалография (ЭЭГ)
Эта процедура регистрирует электрическую активность мозга и помогает определить, где в мозгу происходит миоклония. В ходе процедуры врачи прикрепляют маленькие электроды к коже головы. Вас могут попросить дышать глубоко и устойчиво, смотреть на яркий свет или слушать определенные звуки, поскольку эти действия могут выявить ненормальную электрическую активность.
Электромиография (ЭМГ)
Во время этой процедуры врачи надевают поверхностные электроды ЭМГ на несколько мышц, особенно на те, которые участвуют в непроизвольных сокращениях. Инструмент регистрирует электрическую активность мышц в покое и при сокращении, например, при сгибании руки. Эти сигналы помогают определить характер и происхождение миоклонии.
Магниторезонансная томография (МРТ)
МРТ-сканирование используется для обнаружения структурных проблем или опухолей в головном или спинном мозге, которые могут вызвать симптомы миоклонии. МРТ-сканирование использует магнитное поле и радиоволны для получения детальных изображений головного, спинного мозга и других областей организма.
Лабораторные тесты
Врач может предложить провести генетическое тестирование, чтобы помочь определить возможные причины миоклонии. Он может также проверить вашу кровь или мочу, чтобы определить:
Лечение
Лечение миоклонии наиболее эффективно тогда, когда удается найти обратимую причину, которую можно устранить – например, другое заболевание, лекарство или токсин.
Однако в большинстве случаев первопричину невозможно обнаружить или устранить, поэтому лечение направлено на ослабление симптомов миоклонии, особенно когда они приводят к инвалидности. Не существует лекарств, специально предназначенных для лечения миоклонии, но врачи позаимствовали некоторые из арсеналов для лечения других заболеваний, чтобы облегчить симптомы миоклонии. Для контроля симптомов может потребоваться более одного препарата.
Лекарственные препараты
Лекарства, которые врачи обычно назначают при миоклонии:
Другие консервативные методы лечения
Инъекции OnabotulinumtoxinA (Ботокс) могут быть полезны при лечении различных форм миоклонии, особенно когда поражена только одна область. Ботулинический токсин блокирует выброс химического вещества, которое вызывает мышечные сокращения.
Глубокая стимуляция мозга (DBS) была испытана у некоторых людей с миоклонией и другими нарушениями движения. Исследователи продолжают изучать возможности DBS в лечении миоклонии.
Хирургия
Если симптомы миоклонии вызваны опухолью или другим поражением головного или спинного мозга, может потребоваться операция. Людям с миоклонией, затрагивающей часть лица или уха, хирургия также может оказаться полезной.
Подготовка к встрече с врачом
Вероятно, сначала вы обсудите свои проблемы с вашим лечащим врачом, который затем направит вас к неврологу.
Поскольку консультации могут иметь ограничения по времени, а поговорить часто есть о чем, хорошей идеей будет тщательно подготовиться к беседе. Вот некоторая информация, которая поможет вам подготовиться.
Что вы можете сделать
Некоторые основные вопросы о миоклонии, которые стоит задать своему врачу:
В дополнение к вопросам, которые вы готовы задать своему врачу, не стесняйтесь задавать вопросы во время вашего визита в любое время, когда вы чего-то не понимаете.
Чего ожидать от врача?
Доктор, вероятно, задаст вам несколько вопросов. Если вы будете готовы ответить на них, это поможет вам сэкономить время на то, чтобы задать ему свои вопросы.
Врач может спросить:
Невролог «СМ-Клиника» рассказала о течении гиперкинеза у взрослых
Возможно, вы слышали выражение «Пляска святого Витта» — в исторических источниках так называли специфические проблемы нервной системы. Сегодня их называют гиперкинезами. Что это за болезнь и как ее лечить?
АЛЕНА ПАРЕЦКАЯ
Врач-патофизиолог,
иммунолог, член
Санкт-Петербургского
общества патофизиологов
ВАЛЕНТИНА КУЗЬМИНА
К.м.н., врач-невролог «СМ-Клиника»
До середины прошлого века считалось, что гиперкинезы – это вариант невроза. Но исследования в неврологии помогли определить, что это одно из проявлений серьезных нервных болезней.
Что нужно знать о гиперкинезе
Что такое гиперкинез
Причины гиперкинеза у взрослых
Гиперкинезы – это не заболевание, а синдром (набор определенных симптомов, проявлений). Они являются признаками повреждения нервной системы из-за:
Первичные – это наследственные повреждения нервной системы: болезнь Вильсона, хорея Гентингтона, оливопонтоцеребеллярные дегенерации.
Вторичные – они возникают из-за различных проблем, поражений нервной системы, полученных в течение жизни (черепно-мозговые травмы, энцефалиты, отравление угарным газом, последствия алкоголизма, тиреотоксикоза, ревматизма, опухоли и т.д.).
Психогенные – это гиперкинезы, которые возникают в результате острых психотравм, хронических поражений – истерических неврозов, психозов, тревожных расстройств. Эти формы бывают очень редко, но не исключены.
Проявления гиперкинеза у взрослых
Ключевые проявления патологии – это двигательные акты, которые возникают помимо воли самого человека. Их описывают как непреодолимое желание двигаться именно таким, необычным образом. Кроме того, возникают дополнительные симптомы, которые типичны для основного заболевания. Самые частые варианты проявлений:
Тремор или дрожание – попеременные сокращения мышц сгибателей-разгибателей, имеющие как высокую, так и низкую амплитуду. Они могут быть в разных частях тела, пропадая при движении или в покое (либо, наоборот, усиливаясь).
Нервный тик – резкие, отрывистые сокращения мышц, имеющие низкую амплитуду. Тики обычно локализуются в одной группе мышц, их можно частично подавлять волевым усилием. Бывают моргание, подергивание уголка глаза, мигание, повороты головы, сокращение уголка рта, плеча.
Миоклонии – сокращения в хаотичном порядке отдельных мышечных волокон. За счет них некоторые группы мышц могут совершать непроизвольные движения, рывки.
Хорея – неритмичные рывковые движения, производимые с большой амплитудой. При них двигаться произвольно крайне тяжело, обычно они начинаются с конечностей.
Баллизм – резкие и непроизвольные вращательные движения в плече или бедре, из-за чего конечность совершает бросковые движения.
Блефароспазм – резкое непроизвольное смыкание века из-за повышения тонуса мышц.
Оромандибулярная дистония – непроизвольные смыкания челюстей с открытием рта при жевании, смехе или разговоре.
Писчий спазм – резкое сокращение мышц в области кисти при письме, нередко вместе с дрожанием кисти.
Атетоз – медленные извивающиеся движения в пальцах, стопе, кистях, лице.
Торсионная дистония – медленные скручивающие движения в области торса.
Лицевой гемиспазм – спазм мышц начинается с века, переходя на всю половину лица.
Виды гиперкинеза у взрослых
Гиперкинезы бывают различными, в зависимости от того, какая часть нервной системы и экстрапирамидного пути повреждена. Варианты различаются по темпу движений и особенностям так называемого «двигательного рисунка», времени возникновения и характеру этих движений.
Неврологи выделяют несколько групп гиперкинезов, по локализации их патологической основы.
Повреждения в подкорковых образованиях – их проявления будут в форме хореи, торсионной дистонии, атетоза или баллизма. Движения человека характеризует отсутствие какой-либо ритмичности, достаточно сложные, необычные движения, нарушение тонуса мышц (дистония) и широкие вариации движений.
Повреждения в стволе мозга – в этом случае будет типичным тремор (дрожание) появление миоритмий, тиков, лицевых спазмов, миоклоний. Для них характерна ритмичность, движения относительно простые и стереотипные.
Поражения корковых и подкорковых структур – для них типичны приступы эпилепсии, генерализованные гиперкинезы, диссинергия Ханта, моклонусы.
Если рассматривать скорость движений, которые непроизвольно возникают в теле, можно выделить:
постоянные движения, которые могут исчезать только во сне (это, например, дрожание или атетоз);
приступообразные, которые возникают периодами, ограниченными во времени (это тики, миоклонии).
Лечение гиперкинеза у взрослых
Диагностика
Основной план диагностики подразумевает консультацию невролога. Врач оценивает тип гиперкинеза, определяет сопутствующие симптомы, психические функции, интеллект. Также назначаются:
Современные методы лечения
– Из современных методов лечения, – объясняет врач-невролог Валентина Кузьмина, – можно выделить ботулинотерапию. Например, первичный писчий спазм можно уменьшить с помощью холинолитиков, но более перспективный метод лечения – инъекции ботулотоксина в мышцы, вовлеченные в гиперкинез.
При выраженном кинетическом компоненте тремора, а также треморе головы и голосовых складок, эффективен клоназепам.
При мозжечковом треморе, плохо поддающемся лечению, обычно используют ГАМК-ергические препараты, а также утяжеление конечности с помощью браслета.
Профилактика гиперкинеза у взрослых в домашних условиях
– Специфических мер профилактики развития заболевания не существует, – подчеркивает врач-невролог Валентина Кузьмина. – Профилактика ухудшения уже имеющегося заболевания направлена в первую очередь на ограничение психоэмоциональных нагрузок, стрессов. Также важным является соблюдение здорового образа жизни – полноценное питание, правильный режим отдыха и работы и др.
Популярные вопросы и ответы
Почему опасны гиперкинезы, когда нужно обращаться к врачу, нужно ли пить лекарства и можно ли полечиться самим, рассказала врач-невролог Валентина Кузьмина.
Какие могут последствия у гиперкинеза взрослых?
Среди основных последствий гиперкинеза у взрослых можно выделить проблемы с работой и в быту. Гиперкинезы не являются состоянием, опасным для жизни пациента. В некоторых случаях отсутствие лечения может привести к развитию ограничений подвижности суставов, вплоть до контрактур. Ограничения подвижности могут значительно осложнять осуществление таких простых бытовых действий, как одевание, расчесывание волос, умывание и т.д.
Постепенное развитие атрофии мышц приводит к полной неподвижности и инвалидности пациента.
Существуют ли лекарства от гиперкинеза?
Да, лекарства существуют, пить их надо будет постоянно, иначе гиперкинез усилится. Основной целью лечения является уменьшение имеющейся симптоматики и повышение качества жизни пациента.
Можно ли вылечить гиперкинез народными средствами?
Нет. Подобные методы не имеют доказанной эффективности, более того, они могут серьезно навредить, привести к прогрессированию основного заболевания из-за упущенного времени.
Ночная миоклония: почему мы вздрагиваем при засыпании (2021-01-26 11:43:45)
Ночная миоклония: почему мы вздрагиваем при засыпании
Не только дети, но и взрослые, засыпая, часто дергают ногами. Такое явление многие люди считают мышечными судорогами или подразумевают, что это симптом какого-то нервного или неврологического заболевания. Между тем, ночная миоклония, как называют это медики, в большинстве своем не является вестником какого-либо патологического состояния организма и порой свидетельствует о насыщенной жизни данного человека.
Как происходит миоклония
Почему происходит вздрагивание
Как уже было сказано выше, если гипоталамус, регулирующий нейроэндокринную деятельность мозга, в период расслабления мышц человека продолжает бодрствовать, то и возникает миоклония. Как правило, такое происходит у людей, которые в момент засыпания продолжают размышлять над трудовыми задачами, что-то решают или просто «прокручивают», эмоционально переживая, только что прожитый день. Психологические и физические нагрузки не дают уставшему организму расслабиться синхронизировано и центральная нервная система, продолжая бодрствовать, может рассылать множественные электрические импульсы, приводящие тело к «двигательному пробуждению».
У малышей миоклония — довольно частое явление; засыпая, они подергивают ручками, ножками, головой. Это происходит по схожей причине — еще несколько минут назад ребенок бодрствовал, играл, сильно плакал, видел что-то, оставившее в его памяти удивительное впечатление и тут же маленький уставший организм уснул. Его центральная нервная система еще возбуждена только что пережитыми событиями, а мышцы уже расслабляются, переходя в определенную фазу сна.
Что делать, чтобы миоклония не возникала
А если вздрагивание случается днем?
Подробнее
Медицинский лекторий
Сахарный диабет и ожирение. Новый взгляд на проблему.
Вирус папилломы человека: профилактика, вакцинация, лечение.
Как правильно измерить температуру тела?
Гормоны и избыточный вес
Диагностику заболеваний почек можно автоматизировать
Фазы сна и что важно о них знать
Правильный режим питания в профилактике заболеваний
Токсиколог объяснил, как действовать при отравлении грибами
Какие продукты вызывают зависимость? Выражение «шоколадный пьяница» появилось неспроста
Какие продукты помогут защититься от вирусов
Кофе будет работать эффективнее, если пить его правильно
20 причин для начала занятий ЛФК
Миколог дал рекомендации по безопасному сбору грибов
Что такое Диета планетарного здоровья
Названа неожиданная польза горьких огурцов
Рацион долгожителей: простые правила средиземноморской диеты
Диетолог назвала самый полезный способ готовить яйца
Врач назвала минерал, необходимый здоровью человека осенью
Врач рассказал, что поможет в борьбе с метеозависимостью