Консолидация перелома на рентгеновском снимке что это такое
Что такое консолидированный перелом
Статья опубликована: 29.08.2015
Термином консолидация перелома врачи обозначают сращение отломков кости с формированием сначала первичной, а затем и вторичной костной мозоли. Таким образом, консолидированный перелом – это полное восстановление целостности кости после ее перелома.
Процесс консолидации является очень сложным и длительным, он подразумевает увеличение количества клеток, способных синтезировать костную и соединительную ткань – остеобластов и фибробластов соответственно. Благодаря выделению специальных веществ этими клетками происходит формирование всех слоев кости и восстановление ее целостности.
Сроки консолидации перелома отличаются в зависимости от его локализации:
Кроме того, еще в течение нескольких лет в области формирования костной мозоли продолжается активная деятельность остеокластов – клеток, способных рассасывать костную ткань, они устраняют излишек костной мозоли и костные отломки.
Новая эффективная запатентованная методика лечения замедленной консолидации перелома.
Несращение кости или правильнее говорить замедленная консолидация переломов – не такое уже и редкое заболевание в век урбанизации и научно-технического прогресса. Зачастую, являясь последствием перелома, несращение кости приводит к тому, что человек становиться инвалидом. При этом радикально изменяется жизнь человека, а иногда, пострадавший рискует надолго быть прикованным к костылям и даже к постели.
Замедленная консолидация перелома что это?
Что такое замедленная консолидация переломов (несращение кости). Большинство переломов костей срастается (консолидируется) через 3-6 месяцев. Если перелом к этому сроку не зажил, то врачи говорят о замедленной консолидации перелома или замедленном сращении перелома. Псевдоартроз (ложный сустав, несросшийся перелом) являются осложнением перелома кости, когда происходит прерывание процесса заживления перелома. Между основными фрагментами перелома образуется фиброзная или хрящевая ткань и поэтому даже через 6-8 месяцев не возникает образования костной мазоли и заживления перелома.
Причинами возникновения замедленной консолидации переломов и, соответственно, несращения перлома кости, и псевдоартроза являются:
Практически всегда требуется оперативное лечение при оскольчатых переломах, переломах со смещением, открытых переломах. Без этого не обойтись. Однако, после операций частым осложнением является замедленная консолидация перелома, а иногда происходит образование псевдоартроза. Для лечения этих состояний приходилось прибегать к повторным операциям, что не гарантировало сращения кости. Больные могли по несколько лет передвигаться на костылях и постоянно прибегать к посторонней помощи. Процент операций, осложненных замедленной консолидацией по данным некоторых авторов составляет до 25%.
Лечебные мероприятия при переломах костей следующие репозиции (правильное сопоставление отломков) и прочной фиксации отломков на весь период срастания. Без фиксации отломков сращение кости не произойдет.
Фиксация отломков кости достигается применением консервативной иммобилизациии, а также оперативными методиками. Однако, сами травматологи говорят, что формирование замедленной консолидации перелома является
нередким осложнением даже после операции. Даже надежная фиксация отломков кости при помощи внутренних и внешних металических конструкций не достигает цели и не происходит сращение кости. Травматологи в этих случаях предлагают повторные операции с пересадкой костного лоскута из подвздошной кости в место перелома. Но и в этом случае имеется высокая вероятность, что кость не сростеться. Несращение кости – и пациенты ходят на костылях или вообще лишены возможности передвижения. Исходя из чего необходимо совершенствовать и внедрять в практику новые методы лечения.
Какой же выход? Что нового в лечении и реабилитации переломов?
Как оказывается он есть! В последнее время появилось эфективное решение этой проблемы – это ударно-волновая терапия, действительно уникальный метод лечения несросшихся переломов, псевдоартрозов. За 10 лет лечения ЗКП специалисты МЦ “Аватаж” разработали собственную методику лечения замедленной консолидации переломов и псевдоартрозов с использованием оборудования Storz Medical, которая былы запатентована. По нашим данным эффективность такого лечения составляет 100%. Все пациенты, обратившиеся к нам в центр были выписаны с выздоровлением – образованием костной мозоли.
В чем уникальность ударно-волновой терапии при несращении кости?
Ударная волна воздействуя на ткани приводит к стимуляции ангиогенеза (единственный метод в медицине!). В область травмы увеличивается приток питательных веществ и кислорода. Происходит ускорение заживления ткани. При воздействии на кость происходит активация остеобластов, которые начинают синтез костной ткани. Как следствие воздействия ударно-волновой терапии на область перелома возникает образование костной мозоли и сращение кости.
Метод ударно-волновой терапии используется нами и как метод профилактики замедленной консолидации переломов. Металические конструкции не являются противопоказанием для проведения процедур ударно-волновой терапии. Более 200 человек прошли лечение в МЦ Аватаж с диагнозом замедленная консолидация переломов или псевдоартроз. Все они получили сращение кости. 12 лет собственного опыта в лечении переломов и сотрудничество с ведущими кафедрами травматологии и ортопедии в Украине позволили создать свои методики лечения и профилактики замедленной консолидации переломов и псевдоартрозов.
Как проводиться процедура ударно-волновой терапии при лечении замедленной консолидации перелома?
При замедленной консолидации перелома (несращение кости) процедура проводиться с частотой 1 раз в 7-10 дней. В медицинском центре Аватаж врачи применяют специальные насадки, стимулирующие образование костной мозоли (стимулируют остеогенез). Воздействие производится в область перелома. Врачи медицинского центра “Аватаж” применяют собственные запатентованные методики лечения и профилактики замедленной консолидации перелома, базирующиеся на использовании оборудования Storz Medical.
Как говорил знаменитый ученый профессор Г. Илизаров: “Напряжение в растяжении является могучим фактором, активизирующим рост тканей. Согласно этой закономерности можно возбуждать образование новых структурных единиц фиброзной ткани, сосудов, кожи, костей”. Учитывая это мы заставляем сокращаться и растягиваться мышцы с помощью биомеханической стимуляции (направленная локальная вибротерапия), которая тренирует мышцы и заставляет их работать не совершая при этом движений. Такое воздействие дополняет ударно-волновую терапию и ускоряет процесс сращение кости.
Примеры результатов лечения и реабилитации несросшегося перелома.
За последний несколько последних лет с диагнозом замедленная консолидация перелома и псевдоартроз пролечилось более 180 пациентов. У всех лечение завершилось образованием костной мозоли. Были и такие пациенты, у которых перелом не срастался несколько лет. У таких пациентов также наступило образование костной мозоли после проведения курса ударно-волновой терапии с использованием запатентованной методики Аватаж и современного оборудования Storz Medical.
Пациент Р.
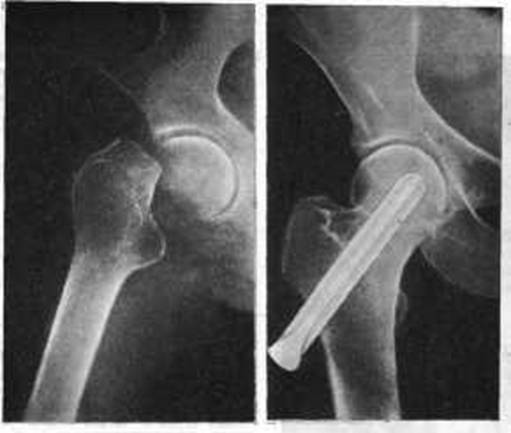
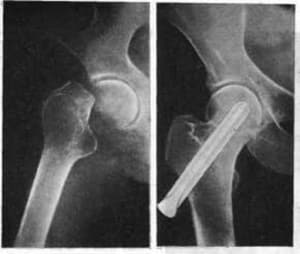
Осколчатый закрытый перелом левой плечевой кости с замедленной консолидацией перелома и контрактурой левого плечевого сустава. Пациент отказался от оперативного лечение и в течение 5 месяцев проходил амбулаторное лечение. Признаков сращения кости не наблюдалось. Пациент был направлен на реабилитацию в МЦ “Аватаж”. Было проведен курс реабилитации с использованием УВТ, биомеханической стимуляции мышц, кинезиотерапии, миостимуляции. Результат – полная консолидация перелома, уменьшение оли и восстановление объема движений в плече спустя 1,5 месяца после начала курса восстановления.
Перелом плечевой кости. Замедленная консолидация перелома. Видны отломки кости, которые смещены. Снимок – до лечения
Сращение костных обломков у пациентов с оскольчатым переломом плечевой кости после прохождения курса лечения.
 Замедленная консолидация перелома. Снимок до проведения радиальной ударно-волновой терапии, стрелками указаны места перелома. Кость несрасталась в течение 10 месяцев. |  Образование костной мозоли(сращение кости) после проведения 6 сеансов ударно-волновой терапии. На снимке видно уплотнение костной ткани и исчезновение перелома. |
Пример 2.
Замедленная консолидация перелома. Опреативная стабилизация отломков не была проведена. в течение 8 месяцев сращения кости не было. После 5 сеансов ударно-волновой терапии наблюдается сращение кости.
 Незаживающий перелом, долечения УВТ. |  Образование костной мозоли после 5 сеансов УВТ, |
Перелом большеберцовой кости. Замедленная консолидация перелома. Состояние до проведения ударно-волновой терапии.
Состояние кости после проведения курса ударно-волновой терапии. Отмечается консолидация кости, исчезновение линий перелома.
Пример4.
Пациентка, 75 лет. Замедленная консолидация после перелома нижней трети плечевой кости.
Состояние после металлоостеосинтеза.
Замедленная консолидация перелома в нижней части плечевой кости. До лечения ударно-волновой терапией.
Срастание костных обломков плечевой кости после курса ударно-волновой терапии. Стрелками указаны места где на месте линии перелома образовалась уплотнение кости и костная мозоль.
Пример 4.
Пациент с длительно (более 3х лет) несрастающимся переломов, который осложнился остеомиелитом. После 3х повторных операций и установки аппарата внешней фиксации сращение кости не наступило. Больной был направлен в МЦ “Аватаж” для прохождения курса ударно-волновой терапии и реабилитации. После прохождения курса УВТ из 10 процедур исчезли проявления остеомиелита и кость и образовалась костная мозоль. Через 2 месяца был снят аппарат внешней фиксации.
Повторная операция по стабилизации отломков, установлена внешняя конструкция. До лечения УВТ.
Замедленная консолидация перелома. Была проведена стабилизация обломков. До лечения УВТ.
После проведения курса радиальной ударно-волновой терапии произошла консолидация кости, были сняты металлические конструкции.
Запатентованные методики в реабилитации после переломов: методики лечения и профилактики замедленной консолидации переломов и псевдоартрозов.
Врачи медицинского центра “Аватаж” совместно со специалистами кафедры травматологии и ортопедии ЗГМедУ и врачами Запорожской областной клинической больницы запатентовали методику лечения замедленной консолидации переломов и псевдартрозов с помощью радиальной ударно-волновой терапии. А также была запатентована методика предотвращающая развитие замедленной консолидации переломов после оперативного лечения переломов.
Лечение замедленной консолидации переломов и псевдоартрозов (несращение кости) в Запорожье, дополнительная информация по телефонам: 050 435 87 00; 067 234 87 00.
Патент на способ лечения замедленной консолидации переломов и псевдоартрозов.
Патент на способ профилактики замедленной консолидации переломов и псевдоартозов
Лечение замедленной консолидации переломов (несращение кости) в Запорожье в медицинском центре “Аватаж”. Дополнительная информация по телефонам 067 234 8700 или 050 435 8700.
gormed.su
Самое главное о консолидации поврежденных костей при переломах
Заказать звонок
Период восстановления после перелома бывает достаточно длительным и не всегда успешным: насколько быстро и правильно срастутся поврежденные кости, зависит от многих факторов. В числе последних – особенности организма, тип перелома, а также поведение пациента после травмы. Как же правильно организовать уход в этот ответственный период, чтобы избежать осложнений?
Немного о переломах
Перелом – это нарушение костной ткани вследствие повышенной механической нагрузки. Если повреждение входит в стадию консолидации, это означает, что кости начинают сращиваться без патологических деформаций. Так чаще всего происходит в детском возрасте, когда организм еще достаточно молод и силен, чтобы легко справиться с проблемой.
Иногда же, в особенности во взрослом возрасте, ситуация развивается иначе – с неблагоприятным прогнозом. В случае неконсолидированного перелома пациенту нужна незамедлительная госпитализация и хирургическое вмешательство – одной очной или тем более заочной консультацией хирурга здесь не обойтись.
4 этапа консолидации поврежденной кости
Говорить об окончательном выздоровлении можно, только если восстановление поврежденной костной ткани прошло четыре этапа.
Пациенту стоит запастись терпением на ближайшие 3-7 недель, но даже по истечение этого срока кость еще не будет полноценной. Для полного восстановления понадобится не менее года, в течение которого придется наблюдаться у хирурга. Восстановление после такого повреждения занимает гораздо больше времени, чем после удаления фибромы, атеромы или липомы.
Особенности периода консолидации разных переломов
Период сращивания может проходить по-разному. При повреждении ребра, фаланги пальца или пятной кости он начинается примерно через три недели, в случае с ключицей – не ранее четвертой. Сращивание костей верхних конечностей затягивается на 2-3 месяца, а нижних – еще дольше, до четырех. Консолидация бедренных костей наступает только спустя полгода, поэтому подобные травмы крайне опасны.
Нарушение указанных сроков говорит о неполадках в организме, например истощении, авитаминозе, сахарном диабете, гнойной инфекции, нарушенном кровообращении или другой патологии. В этом случае необходимо дополнительное обследование и принятие срочных мер, иначе пациента может ожидать повторное хирургическое вмешательство.
РЕНТГЕНОДИАГНОСТИКА ПЕРЕЛОМОВ СКЕЛЕТА
В настоящей работе мы хотели бы напомнить некоторые важные для практики понятия, касающиеся наиболее распространенных травматических повреждений скелета, уточнить принятые в травматологических учреждениях термины, помочь практическим врачах в умении распознавать и описывать наиболее распространенные травматические повреждения костей.
Введение
Итак, несколько общих правил:
Все отделы скелета (за редким исключением) следует снимать в двух взаимно перпендикулярных проекциях.
Важным показателем правильности выбора укладки при рентгенографии сустава является выявление суставной щели.
При развитии остеосклероза и массивной костной мозоли необходимо дополнительно выполнять жесткие и суперэкспонированные снимки, а для выявления ранней облаковидной костной мозоли целесообразны «мягкие» снимки.
При подозрении на юношеский эпифизеолиз следует выполнять снимок по Лунштейну. Эта проекция позволяет лучше выявить характерное для подобных переломов смещение головки бедренной кости кзади.
Рентгенологическое исследование грудного отдела позвоночника целесообразно производить с использованием методики зонографии.
Основными рентгенологическими симптомами переломов являются линия (плоскость) перелома и деформация кости, обусловленная смещением отломков. В губчатом веществе линия перелома проявляется в виде полосы просветления и перерыва трабекулярного рисунка. Более отчетливо линия перелома выявляется в перерыве компактного вещества. Контуры линии перелома обычно неровные, мелкозубчатые, зигзагообразные. Трабекулы смежных отломков прерываются и свободно выступают в прозрачную полосу линии перелома. Видимая на рентгенограмме линия перелома является отображением плоскости перелома, характер изображения которой зависит от ее формы и от направления рентгеновского луча. Если плоскость перелома проходит перпендикулярно к пленке, то она отображается на рентгенограмме в виде светлой полосы. Если плоскость перелома имеет сложную пространственную ориентацию, то разрушенные участки одного полуцилиндра проекционно наслаиваются на участки сохраненной кости другого полуцилиндра, вследствие чего на рентгенограмме линия перелома выявляется плохо. В подобных случаях она может быть видна только в области коркового слоя.
При вколоченных переломах без смещения линия перелома выглядит в виде не просветления, а уплотнения, и лишь через неделю, когда происходит частичное рассасывание костных трабекул в области перелома, плоскость перелома проявляется в виде полосы просветления.
Переломы бывают полными и неполными. Неполные переломы называются трещинами. В подобных случаях плоскость перелома проходит не через всю массу кости, а распространяется лишь на ее часть. На рентгенограмме трещина видна в виде тонкой линии, которая постепенно теряется в неизмененной костной структуре.
Оба конца разъединившейся кости в области перелома называются отломками, более мелкие фрагменты в зоне перелома носят название осколков.
По локализации различают диафизарные, эпифизарные (внутрисуставные), метафизарные (околосуставные).
По характеру смещения отломков в зависимости от механизма действия переломы делятся:
на боковые (смещение по ширине);
продольные (смещение по длине с захождением отломков один за другой, с расхождением и вклинением, вколоченные, компрессионные;
флексионные (сгибание), смещение отломков под углом друг к другу;
торзионные (смещение по периферии, ротация отломков вокруг продольной оси конечности;
отрывные (растяжение), чаще всего наблюдается отрыв мыщелков;
по типу зеленой (ивовой) веточки (поднадкостничные);
эпифизеолиз (смещение эпифизов костей по линии не окостеневшего росткового хряща);
вдавленные переломы костей свода черепа;
хронические переломы (лоозеровская зона перестройки).
Переломы могут сочетаться с вывихами или подвывихами. В этих случаях они называются переломо-вывихами.
После ручной репозиции нередко происходит вторичное смещение отломков независимо от способа фиксации, что приводит к неудовлетворительным результатам лечения.
Вторичное смещение может быть особенно выраженным у пациентов с хорошо развитой мускулатурой за счет тракционного влияния мышц на костные отломки.
Особый интерес представляют переломы при деформирующей остеодистрофии (болезнь Педжета). Несмотря на увеличение толщины и повышение плотности костной ткани, при этой болезни кости теряют механическую прочность. С.Рейнберг считает, что частота переломов при болезни Педжета достигает 30-40%. Рентгенологическая картина перелома кости при болезни Педжета характерна: нарушение целостности кости происходит не в типичных местах, как в нормальных костях, а обычно наблюдается в области диафиза длинной трубчатой кости. Линия перелома проходит строго поперечно, то есть плоскость перелома находится перпендикулярно длинной оси кости. Края костных отломков ровные, характерная для других переломов зазубренность отсутствует. Перелом при болезни Педжета можно сравнить с переломом банана, поэтому он получил название «бананового». Заживление перелома при болезни Педжета обычно протекает в нормальные сроки.
Заживление переломов
Заживление перелома происходит главным образом за счет периостальной грануляционной ткани, из которой формируется так называемая костная мозоль. В формировании мозоли в некоторой степени играет также роль реакция эндоста.
Процесс регенерации кости проходит стадию уплотнения линии перелома. Эта темная линия перелома называется костным швом. У взрослых первые нежные облаковидные очаги обызвествления появляются на рентгенограмме в среднем не раньше 3-4 недель. Одновременно с этим или несколькими днями раньше концы отломков несколько притупляются, контуры корковых отломков в области мозоли становятся неровными и смазанными. В дальнейшем тень мозоли становится более интенсивной и принимает очаговый зернистый характер. Затем отдельные участки сливаются, и при полном обызвествлении костная мозоль приобретает вид циркулярной гомогенной муфты. Постепенно тень мозоли сгущается, и наступает костная консолидация. Линия перелома исчезает в периоде между 4-м и 8-м месяцем. Сроки формирования костной мозоли зависят от многих причин: локализации перелома, возраста и общего состояния пациента, наличия сопутствующих заболеваний, инфицирования, степени фиксации отломков и пр.
Относительно стабильные переломы требуют лишь минимального образования костной мозоли. Стабильная внутренняя фиксация кровоснабжающейся кости полностью приводит в действие «потенциал заживления», благодаря чему происходит «сваривание» хорошо сопоставленных и стабильно фиксированных фрагментов, а затем прямое заживление перелома без образования костной мозоли. По аналогии с заживлением раны этот тип восстановления целости кости получил название первичного или прямого заживления.
Сроки формирования костной мозоли зависят от многих причин: локализации перелома, возраста и общего состояния пациента, наличия сопутствующих заболеваний, инфицирования, степени фиксации отломков и других причин.
В некоторых случаях по разным причинам процесс заживления перелома прерывается. Между основными фрагментами перелома образуется фиброзная или хрящевая ткань, которая препятствует консолидации отломков. Развивается псевдоартроз. Чаще всего это происходит после консервативного лечения перелома. Причины псевдоартрозов разнообразны: нарушение кровоснабжения и пониженная способность к регенерации, плохая репозиция, слишком большая дистракция костных отломков и отсутствие их достаточного соприкосновения, недостаточная фиксация отломков, потеря костного вещества, раннее приложение физических нагрузок. При смещении отломков возможно ущемление между ними мышц, сосудов, нервов (интерпозиция мягких тканей). Несвоевременное их освобождение может быть причиной паралича, нарушения кровообращения в конечности, несращения отломков.
При плохой репозиции вследствие постоянного раздражения и травмирования костных концов в области перелома происходит избыточное костеобразование, не ведущее к консолидации отломков. Соприкасающиеся концы отломков укорачиваются и сглаживаются, все зазубрины и неровности линии перелома исчезают. При ложном суставе с близким соприкосновением костных отломков концы их соединены фиброзной тканью. В застарелых случаях несросшегося перелома через 6-8 месяцев развивается нечто напоминающее «новый сустав» со всеми элементами обычного сустава. Один из отломков блюдцеобразно расширяется, принимая форму суставной впадины, другой закругляется, приобретая вид головки. Оба покрываются гиалиновым или волокнистым хрящом, а окружающая их фиброзная ткань приобретает вид суставной капсулы. Костномозговые каналы смежных костных отломков закрываются толстыми пластинками компактного костного вещества, на рентгеновских снимках видны избыточно развитая костная мозоль и широкая щель вновь образованного патологического сустава. При значительном костном диастазе развивается так называемый болтающийся ложный сустав. Концы отломков в этих случаях резко атрофированы, приобретают неправильно заостренную форму, иногда с шипами на концах.
Череп
Переломы свода черепа подразделяются на линейные, вдавленные, оскольчатые и дырчатые. Линейные переломы и трещины иногда распознаются с большим трудом. Иногда они видны только на специальных укладках. При переломах основания черепа обзорные снимки малоэффективны. Поэтому отрицательные данные обычной рентгенографии в стандартных проекциях не имеют никакой ценности.
В плоских костях свода черепа линия перелома может иметь зигзагообразный вид и быть плохо различимой, поскольку линии перелома наружной и внутренней пластин могут перекрещиваться.
Таким образом, мы видим, что обычная рентгенография черепа в травматологической практике не решает диагностических задач, сопряжена с большими лучевыми нагрузками и значительными экономическими затратами. Эти данные явились побуждающим мотивом для разработки критериев, повышающих вероятность выявления переломов костей черепа. Такими критериями являются потеря сознания, рвота, проникающие ранения черепа, выделения из уха или носа, кровь в среднем ухе, симптом «очков», кома или ступор, очаговые неврологические симптомы и пр.
Именно по этой причине Всемирная организация здравоохранения в своем докладе («Эффективный выбор диагностических изображений в клинической практике». Доклад научной группы ВОЗ. Серия технических докладов 795. Женева, 1992) при принятии решений относительно лечебных мероприятий при травмах головы рекомендует больше ориентироваться на неврологический статус, чем на данные рентгенографии.
Репаративные процессы при переломах черепа выражены очень слабо, периостальная костная мозоль практически не развивается.
При травматических повреждениях лицевого скелета легко диагностируются только переломы нижней челюсти.
Позвоночник
Типичным является компрессионный перелом позвоночника. Чаще всего поражаются нижнегрудной и верхнепоясничный отделы позвоночного столба. Первое место по частоте повреждения занимают Th12 и L1.
При компрессионном переломе обыкновенно сплющивается передняя часть тела позвонка, вследствие чего на боковой рентгенограмме он приобретает клиновидную форму. Важным отличием компрессии травматического характера от разрушения позвонка метастатического генеза является сохранность дужек и межпозвонковых суставов. Иногда тело поврежденного позвонка выступает за передний контур позвоночного столба. Плотность позвонка возрастает.
При люксационных переломах помимо перелома тела позвонка нередко возникают повреждение дужек и отростков, в первую очередь суставных, и смещение в виде штыкообразной деформации позвоночного столба.
При травмах шейных позвонков целесообразно выполнять снимки верхних шейных позвонков через рот для исключения ротационного подвывиха С1.
Вывихи и подвывихи шейных позвонков
Смещение при вывихах шейных позвонков происходит между суставными поверхностями нижнего суставного отростка вышележащего позвонка и верхнего суставного отростка нижележащего позвонка. Вывихнутым считается вышележащий позвонок. Вывихи возникают при резкой ротации, резком сгибании и разгибании. Особенно часто вывихи шейных позвонков возникают при падении на голову, при ударе головой о дно у ныряльщиков, при автомобильных авариях.
Травматический спондилит (болезнь Кюммеля)
Сущность болезни окончательно не установлена. Она встречается преимущественно у занимающихся тяжелым физическим трудом.
Формальная рентгенологическая картина кюммелевского поражения позвоночника напоминает туберкулезный спондилит. Однако в отличие от туберкулеза при травматическом спондилите Кюммеля не наблюдается натечного абсцесса, отсутствует характерное для туберкулеза поражение смежных позвонков.
Лопатка
В норме верхняя поверхность ключицы расположена выше акромиального отростка лопатки, что нередко воспринимается как подвывих. Следует ориентироваться на нижнюю поверхность головки ключицы и акромиального отростка, которые в норме образуют ровную линию. Ступенькообразная деформация нижнего контура сочленения свидетельствует о наличии вывиха.
Плечо
При исследовании плеча рентгенографию обычно выполняют в двух стандартных проекциях. Ввиду резкой болезненности и опасности вторичного смещения отломков аксиальный снимок плечевого сустава производить не следует. В таких случаях в целях исключения вывиха головки плечевой кости рекомендуется выполнять рентгенографию плечевого сустава в боковой проекции через грудную клетку с неповрежденной стороны (луч направляется через подмышечную впадину).
Предплечье
Изолированный перелом диафиза лучевой кости с вывихом в лучелоктевом суставе называется переломом Галеази. Изолированный перелом диафиза лучевой кости может сопровождаться вывихом головки локтевой кости, задним вывихом локтевой кости в локтевом суставе с отрывом венечного отростка. Эти особенности переломов костей предплечья следует учитывать при рентгенографии: рентгенограммы предплечья должны захватывать локтевой и лучезапястный суставы.
Перелом головки лучевой кости всегда внутрисуставной, так как суставная сумка прикрепляется по краю суставного хряща головки.
У детей часто наблюдается подвывих головки лучевой кости, однако диагностика его представляет значительные трудности в силу наличия нескольких точек окостенения. Травматологи используют следующее правило: ось проксимального конца лучевой кости (выше уровня бугристости), продолженная до головки головчатого возвышения плечевой кости, делит его на две равные части. Это правило действительно для снимков в любой проекции. При смещениях головки лучевой кости ось делит головчатое возвышение на две неравные части.
Типичным для травм предплечья является переломо-вывих Монтеджиа. Для него характерны перелом диафиза локтевой кости на границе проксимальной и средней третей со значительным угловым смещением и вывих головки лучевой кости. Своевременное выявление этого перелома в полном объеме имеет большое значение для правильного лечения и исхода. К сожалению, рентгенологи, хирурги и травматологи часто допускают ошибки в диагностике этого типа перелома. Особенно часто пропускается вывих головки лучевой кости. Просмотренный и не вправленный вывих головки лучевой кости ведет к сильному ограничению функции сустава, в последующем развивается деформация локтевого сустава и предплечья. В запущенных случаях излечение консервативными методами невозможно.
К сожалению, подобные ситуации типичны. Тысячи людей становятся инвалидами по причине безграмотности, большой самонадеянности и безалаберности врачей, которые так безответственно решают судьбу больного. Коллектив учреждения, где это происходило, горой встал на защиту незадачливого коллеги. Напрочь отмели преступную халатность, случай расценили как диагностическую ошибку, а за это у нас не наказывают.
Кисть
Кисть состоит из пястья и запястья. Переломы костей этого отдела скелета возникают по разным причинам: при падении, прямом ударе и т.д. В запястье чаще всего ломается ладьевидная кость, реже полулунная и трехгранная.
Типичным является перелом основания первой пястной кости (перелом Беннетта), который обычно протекает довольно благоприятно. Этот перелом нередко сопровождается вывихом дистального фрагмента.
Повреждения костей таза делят на две основные группы: 1) изолированные переломы отдельных костей без нарушения целости тазового кольца; 2) переломы с нарушением целости тазового кольца. К первой группе относятся отрывы костных фрагментов в местах прикрепления мышц, переломы крыла подвздошной кости и крестца. Следует помнить, что переломы копчика практически не встречаются, но возможны подвывихи и вывихи.
При переломах второго типа следует руководствоваться «правилом бублика», который всегда ломается не менее чем в двух местах. В соответствии с этим правилом, обнаружив перелом на одной стороне тазового полукольца, следует искать перелом на противоположной стороне.
Бедро
Бедренная кость чаще всего ломается в области головки и шейки бедра.
Переломы шейки бедра чаще всего встречаются у пожилых людей, у которых и без того имеются нарушения статико-динамики и снижены репаративные способности.
Типичными являются переломы верхней трети бедренной кости: перелом головки бедра, медиальный или субкапитальный перелом шейки, латеральный или межвертельный перелом шейки бедра, чрезвертельный перелом, подвертельный перелом.
Чем ближе к головке проходит плоскость перелома, тем меньше шансов на его сращение. Вследствие плохого кровоснабжения и слабо развитой надкостницы субкапитальный перелом обычно не срастается.
Подвертельный перелом распознается легко.
В дистальном отделе бедренной кости типичными являются надмыщелковые переломы.
Голень
Переломы мыщелков относятся к внутрисуставным переломам или Т- и Y-образным переломам верхнего конца большеберцовой кости. Отрыв межмыщелкового возвышения происходит вместе с передней крестообразной связкой.
В дистальных отделах голени типичным является надлодыжечный перелом Мальгеня. Линия перелома проходит через метафиз большеберцовой кости. В юношеском возрасте плоскость перелома захватывает медиальную часть росткового хряща. Малоберцовая кость обычно ломается выше, на границе со средней третью диафиза. Этот перелом является внесуставным. Как правило, имеется значительное смещение дистальных отломков вместе со стопой наружу.
Типичным также является чрезлодыжечный (двухлодыжечный) перелом Дюпюитрена. Линия перелома внутренней лодыжки лежит на уровне главной суставной щели, а перелом малоберцовой кости локализуется чуть выше. Обычно наблюдается значительный подвывих стопы кнаружи. Нередко имеет место отрыв задней губы (задней лодыжки) большеберцовой кости. В таких случаях перелом называют трехлодыжечным. Отлом задней лодыжки влечет подвывих стопы кзади.
Переломы диафизов чаще всего винтообразные (спиралевидные). При косых и спиральных переломах диафиза большеберцовой кости обычно происходит перелом проксимального конца малоберцовой кости, поэтому при подобных переломах необходима рентгенография голени с захватом коленного сустава.
Стопа
В таранной кости чаще всего наблюдается поперечный перелом шейки, отделяющий тело кости от ее головки. Подобный перелом часто возникает при падении с высоты с упором на ноги.
Изолированный отлом заднего отростка таранной кости следует дифференцировать с добавочной треугольной костью, возникающей вследствие неслияния заднего отростка таранной кости с ее телом. При этом добавочная кость в отличие от перелома имеет четко выраженную компактную пластинку по всему периметру.
Лоозеровские зоны перестройки
Лоозеровские зоны представляют собой своеобразную перестройку костной ткани, выражающуюся в виде участков разрежения костной структуры. Лоозеровские зоны можно назвать хроническим переломом, поскольку они развиваются, как правило, в точках наибольшей перегрузки. Так, хорошо известна «маршевая стопа» или «маршевый перелом», перелом новобранцев. При этом состоянии в стопе появляются сильные боли. Первое время на рентгенограммах изменений не определяется. Спустя несколько недель в кости появляется полоса просветления шириной в несколько миллиметров, пронизывающая корковое и губчатое вещество на всю ширину кости. Вокруг лоозеровской зоны перестройки развивается реактивный оссифицирующий периостит, являющийся костной мозолью. В подавляющем большинстве случаев поражена II плюсневая кость.
В редких случаях зоны перестройки появляются в других костях (чаще всего большеберцовых и бедренных) в виде краевых поверхностных дефектов коркового вещества, окруженных зоной периостальной реакции. Разгрузка конечности в сочетании с консервативной терапией ведет к полному излечению.
Переломы у детей
Детская травматология имеет свои особенности, связанные с анатомо-физиологическими особенностями растущей кости. Наличие рентгенопрозрачных зон и добавочных ядер окостенения нередко представляет значительные затруднения в трактовке рентгенологической картины и является причиной диагностических ошибок.
Переломы одной из костей предплечья со смещением или захождением одного отломка за другой почти всегда сочетается с вывихом или подвывихом в одном из радиоульнарных суставов.
Другой особенностью переломов детского возраста являются травматические остеоэпифизеолизы. У детей метафизарная зона слабее, чем у взрослых, поэтому переломы возникают именно здесь, в субхондральной зоне. Чаще всего травматические эпифизеолизы наблюдаются в области лучезапястного сустава.
К сожалению, объем газетной статьи не позволяет представить описание всех многообразных вариантов травматических повреждений скелета, поэтому мы ограничились изложением семиотики наиболее типичных и распространенных травматических повреждений скелета.
Павел ВЛАСОВ, профессор.
Кафедра лучевой диагностики Института повышения квалификации
Федерального управления медико-биологических и экстремальных проблем МЗ РФ.
Ольга НЕЧВОЛОДОВА, профессор.
Центральный НИИ травматологии и ортопедии им. Н.Н.Приорова.