группа крови rhd что это значит
Кровный интерес: группа крови и резус-фактор
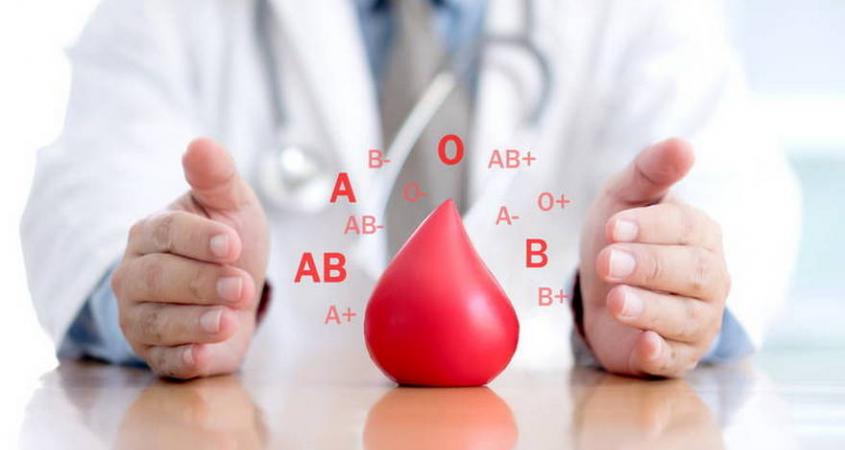
Чем различаются группы крови
Например, при группе крови «А» кровь содержит антитела против группы крови «В» (анти-В). Группа крови «В» характеризуется антителами против группы крови «А» (анти-А). Исключением является кровь группы 0 (I) – в ней нет антигенов, зато в плазме находятся антитела к группам крови A и В. При группе крови «AB» антитела против группы крови A или B отсутствуют.
Все это важно при переливании компонентов крови: при хирургических операциях: у донора и реципиента должна быть идентичная группа. Если пациенту перельют кровь неправильного типа, то последствия для человека будут фатальны из-за реакции его иммунной системы.
Кровь первой группы совместима с другими группами, и такие люди являются универсальными донорами. А обладателям четвертой группы можно перелить кровь любой группы, они универсальные реципиенты.
Однако при любом переливании заранее учитывается, что кровь не может совпадать идеально из-за содержания различных антител. Для сложных онкогематологических пациентов и младенцев медики подбирают донора крови по точно выбранным комбинациям антител – и не по одной системе AB0, а нескольким, часто по шести.
Резус фактор определяется наличием антигена D на поверхности эритроцита – эту особенность обозначают «плюсом» и называют резус-положительной кровью. У 85% населения выявляется этот антиген. Наиболее известна проблема резус-конфликта у матери и плода. Это происходит, когда у будущего ребенка (Rh+), а у матери резус-отрицательная кровь (Rh-). В этом случае иммунная система женщины вырабатывает антитела к крови ребенка. Группа крови и резус-фактор являются генетически обусловленными и не меняются в течение всей жизни.
На что влияет группа крови
Первая группа (0) крови – самая распространенная и встречается у 45% людей на планете. Вторая (A) группа преобладает среди европейцев – ее носителями являются около 35% людей. Кстати, в России больше распространена вторая группа. Третья группа (B) крови встречается еще реже – лишь у 13% населения. Самая малочисленная четвертая (AB) – всего у 7% людей на земном шаре.
Людям свойственно приписывать различия каким-либо особенным качествам личности, как это произошло с левшами. Аналогичное происходит с разнообразием групп крови.
По некоторым данным, группа крови влияет на черты характера человека: люди с первой группой – активные и склонные к риску, а обладатели второй группы – спокойные, трудолюбивые исполнители. У третьей группы – беспокойный характер, они постоянно стремятся к чему-то новому. А люди с четвертой группой крови – странные, разносторонние, непредсказуемые. В Японии считают, что группа крови влияет на совместимость партнеров и профессиональные качества, и это учитывают при приеме на работу, чтобы создать нужный коллектив.
Однако, по мнению специалистов, подобные закономерности весьма условные и чем-то схожи с оценкой личности по знаку Зодиака. Существует также теория об эффективных диетах для людей разных типов крови. При этом большинство ученых полагают, что она не имеет научных оснований.
Группа крови и здоровье
И все же медицинская статистика указывает на предрасположенность к заболеваниям в зависимости от группы крови. Справедливо также, что разные группы крови могут защищать от разных болезней. Некоторые исследователи даже находят в этом эволюционный смысл многообразия типов.
Так, в частности, первая группа повышает риск возникновения язвы желудка, но при этом иммунные клетки в крови этой группы способны быстрее определять и реагировать на инфекцию. Люди со второй группой уязвимы к онкозаболеваниям и сердечно-сосудистым болезням.
Вторая группа крови – самая распространенная у больных COVID-19, в большом отрыве от других групп. Далее идут – первая и третья. Меньше всего заразившихся коронавирусом среди людей с четвертой группы крови.
Обладатели третьей группы могут столкнуться с болезнями почек и суставов, У них чаще, чем у других возникает радикулит и остеохондроз. Люди с редкой, четвертой отрицательной кровью (AB) Rh (-) чаще всего подвержены риску инсультов и изменений мозга, у них слабый иммунитет.
Гиппократ в книге «О природе человека» говорил о том, что здоровье основывается на балансе четырех «телесных соков», и главный из них – кровь. Добавим, что подсайт «ForPost- Здоровье» публикует серию статей про важнейшую субстанцию нашего тела, и планирует ее продолжить.
О нормах показателей общего анализа крови читайте в материале ForPost- Здоровье «Кровный интерес: общий анализ крови»
Группа крови и все, что вам нужно знать о ней
Группа крови
Точное количество крови в организме человека будет зависеть от размера его тела. Кроме того, группа крови варьируется между разными людьми. Тип крови человека зависит от того, какие гены он унаследовал от своих родителей. Эти различия — как раз именно то, что делает группу крови человека индивидуальной.
Система «АВО» является самой известной и используемой для обозначения групп крови, хотя существуют и другие системы. В ABO есть четыре основных категории (группы): A (2 группа), B (третья группа), O (первая группа) и AB (четвертая группа). В этих группах есть еще восемь подгрупп крови.
Что определяет группу крови?
Основными компонентами крови являются:
Группа крови будет зависеть от того, какие антигены находятся на поверхности эритроцитов.
Антигены — это молекулы. Это могут быть белки или сахара. Типы и особенности антигенов могут отличаться между людьми из-за их генетических различий.
Антигены в крови имеют различные функции, в том числе:
Ученые используют два типа антигенов для классификации групп крови:
Антигены и антитела играют важную роль в защитных механизмах иммунной системы.
Белые кровяные клетки производят антитела. Эти антитела будут нацелены на антиген, если они считают его чужеродным объектом.
Вот почему важно знать группу крови, когда человеку требуется ее переливание.
По данным Американского Красного Креста, если человек с новой кровью получает эритроциты с антигенами, которых еще нет в его системе, в итоге его организм отвергает и атакует эти новые эритроциты.
Это может вызвать серьезную и, иногда, опасную для жизни реакцию.
АВО и самые распространенные группы крови
Система групп крови АВО классифицирует группы крови в соответствии с различными типами антигенов в эритроцитах и антител в плазме.
Они используют систему ABO наряду со статусом антигена RhD, чтобы определить, какой тип или типы крови будут соответствовать безопасному переливанию эритроцитов.
Существуют четыре группы АВО:
Группа A (II): поверхность эритроцитов содержит антиген A, а в плазме — анти-B антитело. Антитело анти-B может атаковать клетки крови, содержащие антиген B.
Группа B (III) : поверхность эритроцитов содержит антиген B, а плазма содержит анти-A антитело. Анти-А антитело будет атаковать клетки крови, которые содержат антиген А.
Группа AB (IV): эритроциты имеют антигены как A, так и B, но плазма не содержит антител против A и B. Люди с типом AB могут получить любую группу крови из ABO.
Группа O (I): Плазма содержит как анти-А, так и анти-В антитела, но поверхность эритроцитов не содержит антигенов А или В. Поскольку эти антигены отсутствуют, человек с любым типом крови ABO может получить этот тип крови при переливании.
Резус-фактор
Некоторые эритроциты имеют резус-фактор, также известный как антиген RhD. Резус-группировка добавляет еще одно измерение.
Если эритроциты содержат антиген RhD, они являются позитивными (положительный резус-фактор) RhD. Иначе они являются отрицательными RhD (отрицательный резус-фактор).
Понимание АВО и Резус
Врачам необходимо учитывать, как АВО (группу), так и Rh (резус) при рассмотрении групп крови. Это означает, что в системе групп крови ABO / Rh есть восемь основных групп крови. Некоторые встречаются чаще, чем другие.
По данным Американской ассоциации банков крови, распределение групп крови примерно выглядит следующим образом (Европа и США):
Около 82% людей в этих регионах имеют резус-положительную кровь. Самый редкий тип группы крови: AB отрицательный.
Это основные типы крови. В восьми основных группах также есть много менее известных и менее распространенных групп крови.
Универсальный донор и универсальный получатель
В результате существует высокий спрос на О-отрицательную кровь, хотя этот тип встречается у менее чем 10% населения.
Правила для плазмы противоположны правилам для Rh. Универсальный донор плазмы крови будет иметь группу крови AB (IV).
Группа крови: риски и совместимость
Прежде чем человек получит донорскую кровь, врачи проверят ее совместимость. Предоставление кому-то неправильной группы крови может привести к потенциально опасным для жизни реакциям и осложнениям.
Если человек с антигеном группы B получает эритроциты от человека с антигеном группы A, его организм запускает иммунный ответ и отвергает перелитую кровь. Антитело анти-А в плазме реципиента будет атаковать и разрушать эритроциты донора антигена А.
Когда плазма реципиента атакует и разрушает донорские клетки, кровь может слипаться или агглютинировать. Это может привести к образованию тромбов, которые могут закупорить кровеносные сосуды. Если сосуды лопнут, может начаться интоксикация из-за вытекшего гемоглобина.
Другие возможные побочные эффекты включают аллергические реакции и анафилаксию. В некоторых случаях организм может справиться, но другие могут быть опасными для жизни.
Некоторые реакции происходят сразу, в то время как другие могут развиваться до 28 дней.
Кроме того, кровь может иногда содержать неожиданные антитела, вирусы или паразиты. У донора может не быть симптомов, но они могут повлиять на здоровье реципиента.
Доктора и другие специалисты проводят детальные анализы и скрининг, прежде чем пациент сможет получить донорскую кровь, плазму или другие препараты из крови.
Группа крови при беременности
Если два родителя имеют разные группы крови, у ребенка не обязательно будет тот же тип крови или резус-фактор, что и у матери.
Если у матери резус-отрицательная кровь, а у ребёнка резус-положительный, это может иметь риск во время беременности и родов.
Небольшое количество эритроцитов из кровообращения плода может проникать через плаценту и попадать в кровоток матери. Антитела против RhD могут затем развиваться в плазме матери в процессе, известном как сенсибилизация.
Проблема может возникнуть, если это антитело затем обнаруживает «чужеродный» антиген в клетках крови плода. Антитела могут начать атаковать эритроциты плода, в качестве защитного механизма.
В некоторых случаях может возникнуть сильная желтуха и даже повреждение мозга.
Инъекция анти-RhD иммунного глобулина G может помочь предотвратить выработку этого антитела матерью и уменьшить влияние сенсибилизирующего фактора на плод.
По данным Всемирной организации здравоохранения (ВОЗ), если у женщины резус-отрицательная кровь, врач может назначить анти-D-иммуноглобулин через 28 недель и 34 недели в качестве профилактической меры.
Анализ крови во время беременности может предсказать возможные риски, проверив, совместима ли группа крови плода с матерью.
Тестирование на группу крови
Определить группу крови человека поможет анализ крови.
Чтобы проверить кровь, врач возьмет немного крови, чаще всего, из руки пациента.
В лаборатории техник смешивает кровь с тремя различными веществами, чтобы увидеть, как они реагируют. Каждое вещество будет содержать антитела А, антитела В или резус-фактор.
Антитела будут вызывать разные реакции в каждом случае. Если кровь несовместима, она будет слипаться. Наблюдение за этими реакциями позволит специалисту определить группу крови пациента.
Прежде чем пациент сможет получить донорскую кровь, техник проверит реакцию, смешав образец крови донора с образцом реципиента.
Специалисты перед переливанием тщательно проверяют всю кровь и продукты крови.
В заключение
Если пациенту требуется переливание крови, его группа крови должна быть совместимой с группой донора, чтобы избежать осложнений.
Донорство крови спасает жизни каждый день, но неправильный тип крови может привести к опасным для жизни последствиям.
Этот блог не предназначен для обеспечения диагностики, лечения или медицинских советов. Информация на этом блоге предоставлена только в информационных целях. Пожалуйста, проконсультируйтесь с врачом о любых медицинских и связанных со здоровьем диагнозах и методах лечения. Информация на этом блоге не должна рассматриваться в качестве замены консультации с врачом. Заявления, сделанные о конкретных товарах в статьях этого блога не подтверждены для лечения, диагностики или предотвращения болезней.
Резус-принадлежность (Rh-factor, Rh)
Резус-принадлежность (Rh-factor, Rh)
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, и приводимая ниже информация носит исключительно справочный характер.
Резус-принадлежность: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.Синонимы: резус-принадлежность, резус-фактор крови, резус, Rh, Rh type, Rh typing, Rh-factor, rhesus factor.
Примерно у 85% населения земного шара эритроциты (красные клетки крови) несут антиген, называемый резус-фактором (Rh); о таких людях говорят, что они резус-положительны (Rh+). Остальная часть населения лишена этого антигена, то есть они — резус-отрицательны (Rh-).
Исследование резус-принадлежности (резус-фактора) назначают перед госпитализацией (обследование потенциальных реципиентов (реципиент — человек, которому переливают донорскую кровь)).
Оценка резус-принадлежности при беременности или подготовке к беременности необходима для предотвращения резус-конфликта и развития тяжелых осложнений новорожденных.
Подготовка к процедуре
Подготовка к процедуре включает общие правила, которые необходимо выполнять перед сдачей большинства анализов крови.
Срок исполнения
1 рабочий день (указанный срок не включает день взятия биоматериала).
Что может повлиять на результаты
При соблюдении правил подготовки к исследованию результат будет корректным.
Резус-принадлежность (Rh-factor, Rh)
Для исследования берется кровь из вены.
Сдать анализ на резус-фактор можно в ближайшем медицинском офисе ИНВИТРО. Список офисов, где принимается биоматериал для лабораторного исследования, представлен в разделе «Адреса».
Референсные значения
Результат выдается в форме:
Эритроциты (красные клетки крови) несут на своей поверхности различные белки (антигены). Эти антигены наследуются от родителей.
Выявлено около 236 эритроцитарных антигенов (большинство из них встречаются редко). Они объединены в системы группы крови. Одна из таких систем, которая имеет огромное практическое значение — это система резус-фактора. Среди антигенов системы Резус наибольшее значение имеет антиген D (RhD). Именно антиген D подразумевается под термином резус-фактор. По наличию или отсутствию антигена D люди делятся на резус-положительных и резус-отрицательных.
Антиген D (резус-фактор) обладает выраженными иммуногенными свойствами (способность вызывать образование антител).
Резус-конфликт (несовпадение по резус-принадлежности реципиента и донора, матери и плода) в 95% случаев является причиной гемолитической болезни новорожденных, а также частой причиной тяжелых осложнений, возникающие после переливания крови (посттрансфузионные осложнения).
При определении резус-принадлежности различают несколько вариантов антигена D, что может приводить к затруднению его определения. Чаще всего эритроциты резус-положительного человека несут на себе все виды антигена D (нормально выраженный D антиген). У некоторых людей на эритроцитах представлены нормальные виды антигена, но снижено их количество на поверхности клетки — этот вариант называют D слабый. Если эритроциты несут не все виды антигена D (отличаются качественно), то такой вариант обозначают как D вариантный.
Исследование крови на резус-принадлежность является важным этапом предоперационной подготовки пациента, когда есть вероятность, что потребуется переливание донорской крови (гемотрансфузия). Если человеку (реципиенту) с резус-отрицательной кровью перельют резус-положительную кровь, иммунная система реципиента распознает этот антиген как чужеродный и запустит выработку антител к нему (как правило, образуется небольшое количество антител, но остаются так называемые клетки памяти (В-лимфоциты), которые помнят об антигене D). При повторном контакте с чужими эритроцитарными антигенами сразу образуется большое количество антител, и донорские эритроциты начинают массивно разрушаться. Это приводит к посттрансфузионным осложнениям — гемолитической анемии (снижению гемоглобина, способного переносить кислород к тканям и органам за счет разрушения эритроцитов), острой почечной недостаточности, желтухе, посттрансфузионному шоку.
Вторая возможная ситуация возникновения резус-конфликта — беременность, когда резус-отрицательная мать (на ее эритроцитах нет антигена D) беременна резус-положительным ребенком (на эритроцитах плода присутствует резус-фактор). На поздних сроках беременности фрагменты резус-положительных эритроцитов плода могут проникать в кровь матери, где будут восприняты как чужеродный антиген и вызовут реакцию иммунной системы — выработку антител к резус-фактору. Эти антитела в свою очередь способны проникать через плаценту в организм ребенка и разрушать его эритроциты. При первой резус-положительной беременности в организме матери обычно не успевает образовываться достаточно большого количества антител, и у плода не возникает серьезных осложнений. Однако у последующих резус-положительных плодов может наблюдаться хронический распад эритроцитов. Обычно, если не происходит выкидыша, такие дети рождаются недоношенными, страдают анемией (малокровием) и желтухой. Это состояние называют гемолитической болезнью новорожденных (гемолиз — разрушение эритроцитов). Оно может привести к гибели ребенка.
Таким образом, заблаговременное обследование матери и плода на резус-принадлежность позволяет предотвратить резус-конфликт и гибель новорожденного.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Кровный интерес. Шесть наивных вопросов про анализы
Рассказывает ведущий эксперт по лабораторной диагностике центра молекулярной диагностики ЦНИИ эпидемиологии Роспотребнадзора Елена Тиванова.
1. Вставать рано обязательно?
Наш организм живёт в соответствии с суточными биоритмами. Например, в вечерние часы гормон кортизол вырабатывается особенно активно, а утром его концентрация в крови минимальна. То же касается большинства других гормонов, показателей жирового, белкового и углеводного обмена (биохимии крови). Поэтому у одного и того же человека анализы, взятые в разное время, могут различаться.
Чтобы не было путаницы, врачи решили принять за норму утренние значения здорового человека. А раз так, анализ, сданный с утра, будет точнее интерпретирован, чем вечерний. Именно поэтому многие исследования нужно проводить с 7 до 10 утра и желательно в одно и то же время.
Впрочем, это касается не всех анализов. Например, на наличие в крови антител к инфекциям время суток никак не влияет.
Вывод. В любое время суток можно проводить генетические исследования, сдавать общий анализ крови, а также анализы на группу крови, резус-фактор, на наличие аллергии и на инфекции, например, на ВИЧ, сифилис и гепатиты. Биохимию и гормоны лучше сдавать утром.
2. Почему нельзя позавтракать?
Вообще-то можно, но не всем. Например, если вы съедите бутерброд, антитела к инфекциям в крови не появятся, а группа крови останется прежней. Можно перекусить и перед общим анализом крови. Но не позднее, чем за два часа. Дело в том, что в ответ на приём пищи в крови возрастает количество лейкоцитов — белых кровяных телец, которые в том числе служат маркером воспаления. Однако кровь довольно быстро приходит в норму. Кстати, увеличение числа лейкоцитов может спровоцировать не только поздний завтрак, но и слишком долгое (больше 12 часов) голодание. Так что устраивать разгрузочный день накануне сдачи анализов не стоит.
Если же вы исследуете гормоны или сдаёте биохимию, поесть можно не позже, чем за 8 часов до визита в клинику. Приём пищи запускает целый ряд биохимических реакций в организме, которые длятся довольно долго и искажают результаты анализов.
Перед сдачей крови на холестерин, триглицериды, перед исследованием уровня глюкозы, инсулина, проинсулина и С‑пептида (последние четыре показателя используются для диагностики и мониторинга сахарного диабета) голодать придётся ещё дольше — около 12 часов. Воду перед этими анализами тоже лучше не пить.
Вывод. Все анализы, которые обязательно сдавать с утра, сдаются натощак, без завтрака. А время ужина накануне зависит от вида исследования.
3. А если всё-таки поесть?
Даже если приём пищи не влияет на результаты нужного вам анализа, садиться за стол можно не позднее, чем за 2-3 часа до сдачи крови. Дело в том, что после еды в крови возрастает содержание хиломикронов — особых веществ, которые придают крови мутность, — поэтому результаты анализа могут быть неточны. А можно и вовсе не дождаться результатов. Инструкция предписывает лаборантам не брать для анализа некачественный биоматериал.
Вывод. Даже если анализ необязательно сдавать натощак, пища должна быть лёгкой и нежирной. Чем сытнее и обильнее трапеза, тем больше придётся ждать, пока исчезнут хиломикроны и кровь станет пригодной для анализа.
4. Что будет, если выпить накануне анализа?
Алкоголь влияет на работу печени, а основные метаболические процессы, в том числе синтез некоторых гормонов, происходят именно в этом органе. Кроме того, печень участвует в синтезе веществ, отвечающих за остановку кровотечений. Поэтому, если вы злоупотребили алкоголем накануне гормональных, биохимических анализов, а также накануне исследований гемостаза, результат будет неверным.
К тому же алкоголь вызывает обезвоживание организма. Поэтому после активных возлияний изменяется гематокрит — соотношение жидкой части крови и её компонентов. Проще говоря, кровь сгущается, а количество эритроцитов, лейкоцитов, тромбоцитов возрастает.
Вывод. Алкоголь не влияет на результаты генетических анализов, анализов на инфекции и группу крови. Перед остальными исследованиями, в том числе и перед общим анализом крови, пить категорически нельзя. Но лучше всего воздержаться от алкоголя перед сдачей любого анализа.
5. Если страшно сдавать кровь из вены, можно сдать из пальца?
А вот этого не надо! Анализы венозной крови точнее. Кровь из пальца представляет собой смесь капиллярной крови и межтканевой жидкости, а все референсные значения, на которые врачи ориентируются при интерпретации показателей крови, рассчитаны на чистую венозную кровь.
К тому же не у всех кровь из пальца вытекает легко. И тогда медсестра может поспешить и начать сдавливать палец, пытаясь извлечь нужное количество крови. Это приводит к повреждению эритроцитов и, как следствие, неправильному количеству красных кровяных телец в анализе.
Сильное надавливание на палец может исказить и показатели уровня лейкоцитов. Дело в том, что в норме лейкоциты в капилляре располагаются вблизи сосудистой стенки. Если сосуд сужается при надавливании, лейкоциты попадают в основное кровяное русло. В результате мы получаем ложное повышение их количества.
Вывод. Сдавать кровь из пальца следует только в крайнем случае — если невозможно взять кровь из вены. Такое бывает у людей с очень низким давлением, у тех, кто проходит курс химиотерапии, или если вены серьёзно повреждены.
6. Почему в разных лабораториях разные нормы?
Лаборатории по-разному калибруют приборы и используют разные реагенты. Отсюда и расхождение, которое, как правило, больше всего заметно на гормональных исследованиях. Однако это не значит, что одна лаборатория делает анализы точнее, чем другая.
Вывод. Если сдаёте анализы в динамике, лучше делать это в одном месте.
Три запрета
Важно
Накануне сдачи анализов мочи соблюдайте обычный питьевой режим. Слишком обильное или недостаточное питьё изменит плотность и цвет биоматериала. Также следует избегать красящих продуктов, например свёклы, и не усердствовать с острыми и солёными продуктами, которые влияют на кислотность мочи.
Определение группы крови
Заместитель генерального директора по науке и образованию
Кандидат медицинских наук
Определение группы крови — это анализ, с помощью которого выявляется принадлежность человека группе людей с определенными иммуногенетическими характеристиками крови, что позволяет установить их совместимость между собой по этому признаку. Группа крови формируется у ребенка еще в период внутриутробного развития и сохраняется неизменной всю жизнь.
Почему важно знать группу крови
Определение совместимости по группе крови необходимо, прежде всего, для трансфузии (переливания крови). Большая потеря крови смертельно опасна. С давних времен предпринимались попытки возместить кровопотерю за счет вливания крови другого человека. Но первую попавшуюся кровь использовать нельзя. При смешивании крови «вслепую» примерно в половине случаев происходит агглютинация: красные кровяные тельца (эритроциты) начинают склеиваться между собой, образуя скопления. Хлопья, возникающие при агглютинации, видны в пробирке невооруженным глазом; понятно, что если этот процесс случится внутри кровеносной системы, ничего хорошего для человека ждать нельзя.
В начале XX века было установлено, почему происходит агглютинация. На поверхности мембраны эритроцита (красной кровяной клетки) находятся особые белки-антигены (их назвали агглютиногенами). Антигенами они называются потому, что могут связываться с другими веществами — антителами. Связь эта специфична, то есть данный антиген может быть связан только конкретным антителом. Когда мы говорим о группах крови, мы пользуемся системой, которую интересует только два антигена (на самом деле их «ездит» на эритроцитах гораздо больше). Для удобства эти антигены (агглютиногены) обозначены первыми буквами латинского алфавита — A и B. Соответствующие им антитела (их называют агглютининами) обозначены первыми буквами греческого алфавита — α (альфа) и β (бета).
Очевидно, что антиген и соответствующее ему антитело одновременно в крови находиться не могут, иначе пошла бы реакция (агглютинация). А вот другие комбинации возможны. Именно они и определяют, к какой группе принадлежит наша кровь.
Группы крови и их совместимость
В отечественной медицине группы обозначаются цифрой и называются соответственно: первая, вторая, третья, четвертая. За рубежом эту систему называют АВ0 и используют соответствующие обозначения.
Группа I (группа 0) — первая (или нулевая). У людей с кровью этой группы на мембране эритроцитов нет обоих агглютиногенов (A и B), а вот агглютинины α и β в плазме присутствуют.
Группа II (А) — вторая группа. Кровь этой группы содержит агглютиноген A и агглютинин β.
Группа III (B) — третья группа. В крови на эритроцитах присутствует агглютиноген B, в плазме — агглютинин α.
Группа IV (AB) — четвертая группа. На эритроцитах присутствуют оба антигена, а антител в плазме нет.
Переливать цельную кровь можно только тогда, когда кровь и донора и реципиента относится к одной группе. Для переливания также могут использоваться эритроциты (они отделяются от плазмы), в этом случае значение имеют лишь агглютиногены. Эритроциты человека первой группы крови можно переливать всем, так как они не могут привнести антиген и спровоцировать агглютинацию. Поэтому человек с первой группой крови является универсальным донором.
Эритроциты второй группы можно переливать людям, у которых и так уже есть в крови агглютиноген А — то есть со второй и четвертой группой. Соответственно, эритроциты третье й группы можно переливать тем, у кого в крови есть агглютиноген B, это — третья и четвертая группа.
Человек с четвертой группой крови является универсальным реципиентом: ему можно переливать эритроциты от людей с любой группой крови, тогда как его кровь можно использовать для переливания только людям с такой же группой крови.
Когда проводится определение группы крови
Показаниями для определения группы крови являются:
Когда у врачей возникает необходимость узнать группу крови, анализ, как правило, делается заново. Так поступают, чтобы полностью исключить возможность ошибки в результате использования неверных данных. Врач не будет спрашивать группу крови у пациента, поскольку отвечает за его жизнь и должен иметь стопроцентную уверенность, что группа крови определена правильно.
Но знать свою группу крови (и группу крови своих детей) всё равно полезно. Во-первых, никто не может быть застрахован от чрезвычайных ситуаций. А во-вторых, есть определенная зависимость между группой крови и предрасположенностью к различным заболеваниям.
Как сдают анализ на определение группы крови
Кровь на анализ для определения группы крови могут брать как из пальца, так и из вены (сейчас предпочитают брать кровь из вены). Специальной подготовки к анализу не требуется. Желательно, чтобы последний прием пищи был не позднее, чем за 4 часа до анализа, но это требование не жесткое.
Где сдать анализ на определение группы крови в Москве
Вы можете сдать анализ на определение группы крови в любой из поликлиник «Семейного доктора». Одновременно можно сдать анализ на определение резус-фактора.
Записаться на диагностику
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Ведущий врач
Ведет прием в поликлиниках:
Поликлиника №42
Медицинский стаж: 26 лет
Подробнее обо мне »