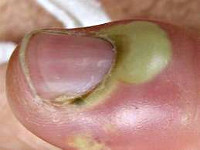
гноится заусенец на пальце что делать
Что делать если надорвала заусеницу?
Заусеница – неприятное явление, с которым сталкивался каждый. Она выглядит маленькой, безобидной, иногда совсем незаметной, но приносит много дискомфорта. Она цепляется за одежду, волосы, надрывается все дальше и дальше. За такими кусочками кожи нужно тщательно следить и сразу же избавляться от них, так как могут быть печальные последствия. Если надорванная кожа зацепилась, туда попали микробы, рана начинает нарывать. В таком случае стоит пойти к врачу, если поход запланировать в ближайшее время не получается, то стоит принять меры в домашних условиях.
В этой статье рассмотрим что делать, если случился нарыв. Расскажем о профилактике заусениц, как избежать надрывов.
Почему возникает нарыв
Когда кожа надорвалась, ее нельзя тянуть, размачивать, пользоваться химическими средствами. Хоть рана и маленькая, туда быстро попадают микробы. Они провоцируют нагноение, палец начинает болеть. Чтобы избежать этого, нужно следить за своими руками, как только появляется заусеница, отрезать ее под корень ножницами с тонким острым концом.
Грызть пальцы, пытаться откусить кожу – тоже плохая идея. Во рту не стерильная среда, в рану попадают микробы и инфекции. Также гной может появиться в ране из-за ослабленного иммунитета в организме. Когда любой контакт с вещами, другими руками, провоцирует образование ран и гноя. Лучше всего следить за гигиеной своих рук, постоянно осматривать их, мыть, заниматься уборкой только в перчатках.
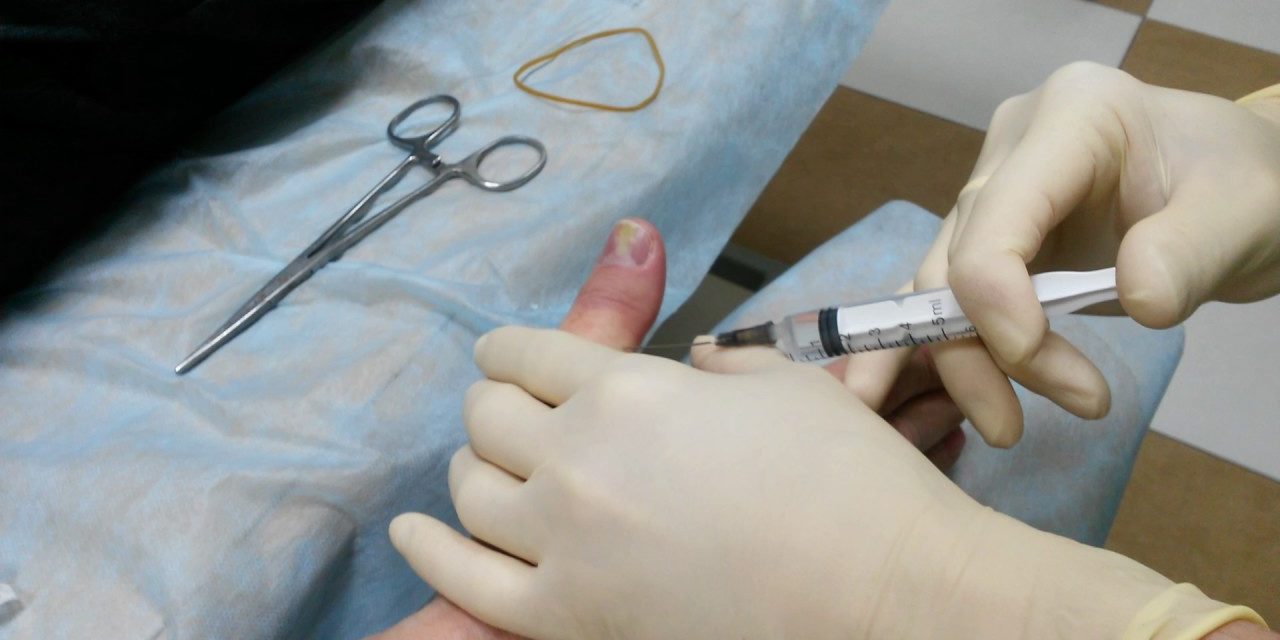
Надорванная заусеница
Если из раны сочится кровь, стоит немного нажать пальцем и проверить есть ли гной. Если да, то срочно ехать в больницу. Когда вы видите только капли крови, то можно сделать следующее:
Это поможет снять боль в пальце, обеззаразит его, предотвратит появление гноя. Далее для лечения можно пользоваться соком алоэ, его можно добыть из листьев домашнего растения. Снять толстую кожу, а из внутренней части сделать пюре, намазать его толстым слоем на палец, оставить на несколько часов.
Нарыв под заусеницей
Обратите внимание, если гной легко вытек наружу, значит все в порядке. Если гной остался внутри, нельзя прокалывать палец. В этом случае поход к врачу должен произойти незамедлительно. Перед врачом можно замотать палец бинтом с мазью Вишневского, она хорошо вытягивает гной.
Даже если гноя уже нет, а палец все равно болит, или рана выглядит нездоровой, влажной, то все равно нужно ехать к врачу. Возможно, инфекция попала глубже, или у вас просто низкий иммунитет. Врач выпишет лекарственные средства, они точно помогут от боли. Медлить с такими ранами не стоит, так как есть риск потерять палец.
Нарыв на пальце у ребенка
Дети не так заморачиваются на счет гигиены рук, могут увидеть заусеницу сразу оторвать ее и побежать играть в песке. Нужно объяснять ребенку, что если нашел рану на руке, или что-то беспокоит, то сразу обращаться за помощью к родителям.
Когда вы обнаружили надрыв на пальце у ребенка, то можно выполнять все те же процедуры, которые были описаны в пункте выше.
Профилактика заусенцев
Обновлять маникюр каждые 3-4 недели, обрезать лишнюю кутикулу, отмершую кожу вокруг ногтей. Именно она надламывается, образует надрывы, мешает. Обязательно мыть руки после улицы и приемов пищи. Совершать уборку с химическими средствами в резиновых перчатках.
Если заусеница уже поселилась на пальце, не медлить, обрезать ее или если видите гной – ехать к врачу. В такие моменты по минимуму нужно контактировать с грязью, чужими руками.
Воспаление пальцев руки, или панариций
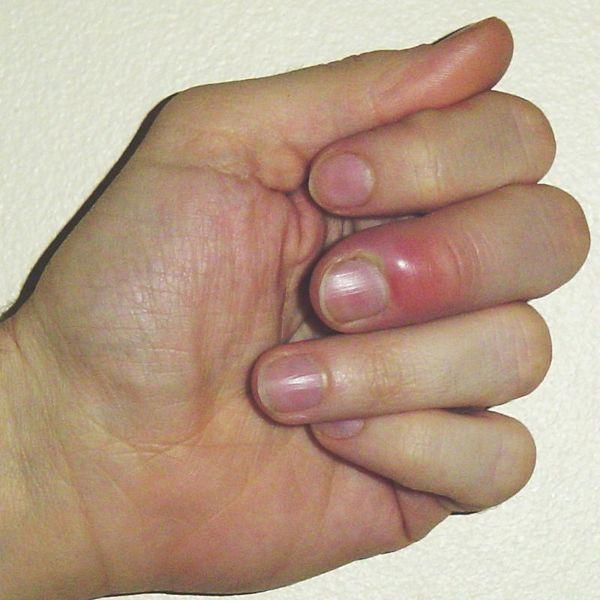
Воспаление пальцев на руках в медицине называется панарицием. Обычно заболевание проявляется как гнойный нарыв на пальцах рук или ног, как правило, абсцесс локализуется около ногтевой пластины. Пораженное место отекает, краснеет, внутри начинает формироваться воспалительный процесс.
Чаще всего патология развивается посредством занесения заражения в ранку через трещины и микротравмы кожного покрова. Как правило, это травмы, порезы, ушибы, занозы. Иногда причиной развития гнойного нарыва являются банальные заусенцы, оторванные до крови. Если вовремя не заняться лечением, обычный гнойничок может превратиться в серьезную рану.
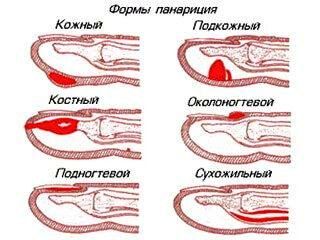
Виды панариция по месту локализации
В зависимости от расположения нагноения медики разделяют панариций на несколько категорий:
Симптомы
Симптомы могут разниться в связи с тем, насколько глубоко инфекция проникла в ткани. Заболевание начинается с нескольких стадий. В начале происходит инфицирование тканей, с заносом микробной инфекции.
На этой стадии панариций протекает иногда незаметно, не причиняя никаких болей. Через несколько дней пораженное место краснеет, набухает, становиться горячим на ощупь. Появляются характерные боли, сопровождающие нарывание ранки. На последней стадии формируется гнойный фурункул, поражаются суставы фаланги. Затяжные формы панариция лечатся хирургически.
Некоторые характерные симптомы:
Способы лечения панариция
На первых порах лучше всего прибегнуть к консервативным методам лечения, так как они могут достаточно быстро остановить проникновение гноя в глубокие слои пальца. Методы лечения должны быть оговорены с врачом-хирургом.
На поздних стадиях панариций лечат антибактериальными препаратами, которые подавляют гнойный процесс. В некоторых ситуациях приходиться прибегать к хирургическому вскрытию раны. Образование стойкого абсцесса требует немедленного обращения к врачу, в таком случае не стоит заниматься самолечением, это может быть опасно.
Что делать, если заусенец начал нарывать?

Причины нарыва заусенцев
Чаще всего нагноение происходит из-за отрыва заусенца, нагноения пальца. Что стоит предпринимать в такой ситуации? Нужно заняться лечением руки. Чтобы не пускать все на самотек нужно бороться с этой проблемой цивилизованными способами. Нельзя отрывать и отгрызать заусенцы, даже если очень хочется. В таком случае заусенец будет больше и может образоваться ранка, в которую может попасть инфекция. Довольно часто случаются случаи, когда женщина оторвала заусенец, палец опух, и начались проблемы. Но даже если вы не пытались удалить заусенец он может нарывать. Такое случается при сниженном иммунитете. Если организм ослаблен, то попадание в него даже маленьких микробов может нанести серьезный вред.
Еще одна причина – это контакт с грязью. Даже если заусенец небольшой, он может легко воспалиться в при контакте с грязью и химией.
Что делать, если оторвался заусенец и болит палец?
Первым делом стоит убедиться в том, что нет гноя. Если он отсутствует, стоит предпринять следующие меры:
1. Распарить палец в теплой ванночке. В ванночку стоит добавить антисептик, это может быть соль с водой. Подходит масло чайного дерева, сок лимона и марганцовка.
2. Торчащие частички кожи нужно аккуратно удалить.
3. Затем нужно обработать палец антисептиком. Можно использовать перекись, спирт и хлоргексидин.
4. Палец стоит аккуратно завязать, чтобы не было контакта с воздухом и бактериями.
Для решения проблемы также можно использовать народные средства. К примеру алоэ, листочек нужно оторвать и растереть в кашицу. После этого ее налаживают на палец и завязывают.
Что делать если заусенец начал нарывать?
При вырывании заусенца он может основательно нарывать. Также потребуется выполнить антисептическую ванночку. Во время ее выполнения стоит удалить из раны гной. Чтобы не занести инфекцию стоит добавить в ванночку антимикробное средство.
Выдавливать гной можно только в том случае если открыт наружу выход. Если нет, то выполнять такие манипуляции нельзя.
После удаления гноя стоит провести антисептические меры, и завязать палец. На следующий день нужно нанести зеленку и йод.
В случае отрыва заусенца с нарыванием пальца и невозможностью выхода гноя потребуется воспользоваться ихтиоловой мазью, димексидом или мазью Вишневского.Эти средства способствуют созреванию нарыва и выходу гноя наружу.
Но что делать в том случае если домашние средства не помогают?
В таком случае не нужно тянуть, и стоит незамедлительно обратиться к врачу. Он пропишет специальные препараты, которые точно помогут.
Профилактика образования заусенцев
Чтобы не появлялись заусенцы, вся грязная работа должна выполняться в перчатках. Руки не должны длительное время находиться в воде. Это приводит к пересушиванию кожи и ее повреждению.
Руки стоит регулярно увлажнять кремами и прочими средствами. Стоит выполнять расслабляющие ванночки.
Если же заусенцы появились, что же нужно сделать, чтобы они не начали нарывать? Не стоит упускать время. Сразу же нужно провести дезинфекцию и удаление.
В нашем интернет-магазине «Укрсалон» представлен широкий выбор оборудования для маникюра и педикюра по доступным ценам и отличного качества!
Панариций. Лечение нарывов
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными.
Цены на услуги
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Гнойные воспаления на тыльной поверхности пальцев к панарициям не относятся, за исключением процессов в области ногтя.
Панариций развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными. При этом наблюдаются характерный отек, покраснение и боли в области пораженного пальца. На начальных стадиях еще возможно консервативное лечение. При тяжелых формах заболевания наблюдается озноб и повышение температуры. Боли могут носить резкий, пульсирующий характер и мешать нормальному сну. На пораженном участке кисти начинает формироваться гнойник.
Все дело в том, что на ладонной поверхности пальцев расположено множество важных анатомических образований: сухожилия и сухожильные влагалища, нервы, сосуды, капсулы суставов и т. д. Подкожная клетчатка в этой области имеет особое строение. От кожи к ладонному апоневрозу идут многочисленные эластичные и прочные волокна. Кроме того, в толще клетчатки располагаются продольные пучки соединительной ткани. В результате клетчатка оказывается разделенной на мелкие ячейки, напоминающие пчелиные соты.
Такое строение, с одной стороны, препятствует распространению воспаления «вдоль», с другой – создает благоприятные условия для проникновения гнойного процесса вглубь тканей. Именно поэтому при панариции возможно быстрое прогрессирование с вовлечением сухожилий, костей и суставов или даже всех тканей пальца.
При формировании гнойника необходима операция, т.к. особенности строения и расположения мягких тканей в этой области, как было отмечено выше, способствуют распространению нагноения в глубину. В отсутствие надлежащего лечения вероятны серьезные осложнения, поэтому при подозрении на панариций следует незамедлительно обращаться к врачу.
Панариций чаще наблюдается у детей, а также у лиц молодого и среднего возраста – от 20 до 50 лет. По статистике, три четверти пациентов заболевают после микротравмы, полученной на производстве. Самой распространенной локализацией являются I, II и III пальцы правой кисти. Развитию панариция способствуют как внешние (охлаждение, вибрация, воздействие химических веществ), так и внутренние (ослабление иммунитета) факторы.
Классификация панарициев
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция:
Предрасполагающие факторы и причины развития панариция
Непосредственной причиной возникновения панариция чаще всего становится золотистый стафилококк, который проникает в ткани через ранки, ссадины, уколы, трещины, занозы или заусенцы, чаще всего остающиеся незамеченными, т.к. выглядят настолько незначительными, что больной попросту не обращает на них внимания. Реже панариций вызывается грамотрицательной и грамоложительной палочкой, стрептококком, кишечной палочкой, протеем, а также анаэробной неклостридиальной микрофлорой и возбудителями гнилостной инфекции.
К числу внешних факторов, способствующих развитию панариция, относятся:
Внутренними факторами, увеличивающими вероятность возникновения панариция, являются:
Симптомы панариция
В области воспаления формируется гнойный очаг, который хорошо виден при поверхностных формах панариция. Формирование гнойника может сопровождаться слабостью, повышенной утомляемостью, головной болью и повышением температуры тела. Симптомы интоксикации ярче выражены при глубоких, тяжелых формах панариция (костном, суставном, сухожильном).
Кроме того, у каждой формы панариция существуют свои характерные симптомы.
Кожный панариций
Обычно возникает в области ногтевой фаланги. Кожа в этом месте краснеет, затем в центре покраснения отслаивается ограниченный участок эпидермиса. Образуется пузырь, наполненный мутной, кровянистой или серовато-желтой жидкостью, просвечивающей через кожу. Сперва боли нерезкие, затем они постепенно усиливаются, становятся пульсирующими. Эта форма панариция часто сопровождается стволовым лимфангитом, при котором на предплечье и кисти образуются красные полосы по ходу воспаленных лимфатических узлов. При неосложненном панариции общее состояние не страдает, при лимфангите возможно повышение температуры, слабость, разбитость.
Околоногтевой панариций (паронихия)
Как правило, развивается после неудачно проведенного маникюра или является осложнением заусенцев и трещин околоногтевого валика у людей физического труда. Вначале отмечается локальный отек и покраснение, затем процесс быстро распространяется, охватывая весь ногтевой валик. Достаточно быстро формируется гнойник, просвечивающий через тонкую кожу этой области. В области воспаления возникают сильные боли, нарушающие сон, однако общее состояние почти не страдает. Лимфангит при данной форме панариция наблюдается редко.
Возможно самопроизвольное вскрытие гнойника, однако его неполное опорожнение может стать причиной перехода острой формы панариция в хроническую. При прогрессировании процесса гной может прорваться под основание ногтя, распространиться в подкожную клетчатку ладонной области, на кость и даже дистальный межфаланговый сустав.
Подногтевой панариций
Обычно является осложнением паронихии, однако, может развиваться и первично – в результате занозы, колотой ранки в области свободного края ногтя либо при нагноении подногтевой гематомы. Поскольку формирующийся гнойник в этой области «придавлен» жесткой и плотной ногтевой пластиной, для подногтевого панариция характерны чрезвычайно интенсивные боли, общее недомогание и значительное повышение температуры. Ногтевая фаланга отечна, под ногтем просвечивает гной.
Подкожный панариций
Самый распространенный вид панарициев. Обычно развивается при инфицировании небольших, но глубоких колотых ранок (например, при уколе шипом растения, шилом, рыбьей костью и т. д.). Вначале появляется небольшое покраснение и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей. Палец отекает. Общее состояние пациента может как оставаться удовлетворительным, так и значительно ухудшаться. При гнойниках, находящихся под большим давлением, отмечаются ознобы и повышение температуры до 38 градусов и выше. При отсутствии лечения, недостаточном или позднем лечении возможно распространение гнойного процесса на глубокие анатомические образования (кости, суставы, сухожилия).
Костный панариций
Может развиться при инфицированном открытом переломе или стать следствием подкожного панариция при распространении инфекции с мягких тканей на кость. Характерно преобладание процессов расплавления кости (остеомиелит) над ее восстановлением. Возможно как частичное, так и полное разрушение фаланги. На ранних стадиях симптомы напоминают подкожный панариций, однако, выражены гораздо более ярко. Пациент страдает от чрезвычайно интенсивных пульсирующих болей, не может спать.
Пораженная фаланга увеличивается в объеме, из-за чего палец приобретает колбообразный вид. Кожа гладкая, блестящая, красная с цианотичным оттенком. Палец слегка согнут, движения ограничены из-за боли. В отличие от подкожного панариция при костной форме невозможно определить участок максимальной болезненности, поскольку боль носит разлитой характер. Отмечается озноб и лихорадка.
Суставной панариций
Может развиться в результате непосредственного инфицирования (при проникающих ранах или открытых внутрисуставных переломах) или распространения гнойного процесса (при сухожильном, подкожном и костном панариции). Вначале возникает небольшой отек и боль в суставе при движениях.
Затем боль усиливается, движения становятся невозможными. Отек увеличивается и становится особенно выраженным на тыльной поверхности пальца. При пальпации определяется напряжение капсулы сустава. В последующем на тыле пальца образуется свищ. Первичные панариции могут заканчиваться выздоровлением, при вторичных панарициях (обусловленных распространением нагноения с соседних тканей) исходом обычно становится ампутация или анкилоз.
Сухожильный панариций (гнойный тендовагинит)
Как и другие виды панариция, может развиться как при прямом проникновении инфекции, так и при ее распространении из других отделов пальца. Палец равномерно отечен, слегка согнут, отмечаются интенсивные боли, резко усиливающиеся при попытке пассивных движений. При давлении по ходу сухожилия определяется резкая болезненность. Покраснение может быть не выражено. Отмечается значительное повышение температуры, слабость, отсутствие аппетита. Возможны спутанность сознания и бред.
Сухожильный панариций – самое тяжелое и опасное гнойное воспаление пальца.
Это обусловлено тем, что гной быстро распространяется по сухожильным влагалищам, переходя на мышцы, кости, мягкие ткани ладони и даже предплечья. При отсутствии лечения сухожилие полностью расплавляется, и палец теряет свою функцию.
Диагностика панариция
Диагноз выставляется на основании жалоб пациента и клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом.
Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке.
Лечение панариция
На ранних стадиях пациентам с поверхностным панарицием может быть назначена консервативная терапия: дарсонваль, УВЧ, тепловые процедуры.
На поздних стадиях поверхностного панариция, а также на всех стадиях костной и сухожильной формы заболевания показана операция. Вскрытие панариция дополняют дренированием так, чтобы обеспечить максимально эффективный отток из разделенной на ячейки клетчатки.
Хирургическая тактика при костном или суставном панариции определяется степенью сохранности пораженных тканей. При частичном разрушении выполняют резекцию поврежденных участков. При тотальной деструкции (возможна при костном и костно-суставном панариции) показана ампутация. Параллельно проводится лекарственная терапия, направленная на борьбу с воспалением (антибиотики), уменьшение болей и устранение явлений общей интоксикации.
Причины, симптомы и лечение панариция. Амбулаторная хирургия во Владивостоке
Вероятность поранить пальцы рук или ног есть всегда, после чего в ранку открыт путь инфекции. Поэтому важно сразу обработать рану дезинфицирующими средствами, так как может развиться гнойный воспалительный процесс, который называется панариций.
Панариций – это острое гнойное воспаление мягких тканей пальцев рук и ног. Основными причинами развития панариция являются: ссадины, порезы на пальцах, некачественный маникюр и педикюр, вросший ноготь, которые создают условия для проникновения микробов. Самые распространенные из них – это стафилококки и стрептококки. Существуют ситуации, когда панариций на ноге или на руке развивается в результате попадания смешанной патогенной микрофлоры. Основные симптомы панариция это: сильная дергающая боль в пальце, покраснение и припухлость кожи пальца (часто вокруг ногтя), повышение температуры тела.
В некоторых случаях панариций может быть причиной возникновения серьезных осложнений, требующих проведения немедленной операции. При появлении таких симптомов, как повышение температуры тела, скопление гноя под кожей в виде пузыря или полосы, а также появлении невыносимых болей в пальце необходимо немедленно обратиться к врачу.
Лечение панариция, как правило, консервативное (ванночки с лекарствами, антибактериальные мази) или хирургическое.
Причины возникновения панариция
Развитию панариция кроме загрязнения кожи способствуют некоторые внутренние факторы организма:
При этих состояниях нарушается питание тканей и их кровоснабжение. Поэтому болезнетворному микроорганизму легче проникнуть через микротравмы на коже пальцев рук и ног.
Наиболее часто панариций вызывают стафилококки. Реже к его развитию приводят стрептококки, протей, синегнойная палочка и другие микроорганизмы.
Проникает инфекция через мелкие колотые раны на ладонной поверхности кожи пальца о рыбью кость, металлическую стружку, древесную щепу. Или через ссадины, трещины кожи, небольшие ожоги, ранения при маникюре и другие мелкие раны.
Поскольку раны мелкие, то больные зачастую не обращают на них внимания, не обрабатывая вовремя. А, учитывая особенности строения кожи и кровоснабжения кисти, небольшой раневой канал закрывается очень быстро. Поэтому инфекция остается в ране, приводя к образованию воспалительной жидкости (гноя).
Жидкость, не имея возможности вытечь из раны наружу, устремляется вглубь по перемычкам подкожно-жирового слоя. Она вовлекает в воспалительный процесс мышцы, связки, сухожилия и их влагалища, суставы, кости. В зависимости от места возникновения и пути распространения воспалительного процесса выделяют несколько видов панариция.
Виды панариция
Симптомы и признаки панариция
Панариций может поражать пальцы рук или ног и развивается в несколько стадий, которые отличаются глубиной проникновения инфекции.
Так, в самом начале заболевания, когда воспаление затрагивает лишь кожу, отмечается покраснение и припухлость кожи, зуд или болезненность в области пальца. При дальнейшем распространении инфекции вглубь, на жировую клетчатку боль становится невыносимо, дергающей. При отсутствии адекватного лечения воспаление может распространиться на мышцы, сухожилия и кости пальца, что проявляется сильнейшей болью, отеком, нарушением подвижности пальца и повышением температуры.
Лечение панариция во Владивостоке
При подозрении на панариций необходимо как можно скорее обратитесь за консультацией к врачу-хирургу. Любая задержка с началом лечения может привести к тяжелым осложнениям.
Лечение панариция без операции, так называемое консервативное лечение, возможно только на начальных этапах заболевания и только под наблюдением врача-хирурга.
Основными методами консервативного лечения панариция являются:
Если несмотря на консервативное лечение симптомы панариция усилились, поднялась температура тела, либо появился нарыв на пальце (скопление гноя), срочно обратитесь к врачу-хирургу.
Операция вскрытие панариция проводится, если:
Врач-хирург Клиники на Комарова рекомендует
«В первые 1–2 дня возможно консервативное лечение формирующегося панариция при помощи полуспиртовых компрессов или ванночек с гипертоническим раствором соли – но положительный эффект от них наступает лишь в 20-30% случаев (ни в коем случае не пользуйтесь повязками с ихтиоловой мазью или мазью Вишневского – они лишь ускоряют нагноение).
Критерием окончательного формирования панариция в гнойной хирургии является «бессонная ночь» — после таких ночей пациенты обычно без лишних уговоров приходят к хирургу за оперативным лечением. Попытки самолечения неприемлемы, так как могут закончиться развитием панариция вглубь. Это приведет к появлению таких его форм, как сухожильный и костный панариций, что значительно усложняет лечение и ухудшает исход.
Подкожный или подногтевой панариций – заболевание, при котором хирург может вылечить пациента амбулаторно. Госпитализация не нужна, однако после операции необходимо проводить перевязки столько, сколько потребуется врачу для адекватного контроля за раной.
Операция выполняется под местной анестезией, рана очищается от гноя и заживает в период от 5 до 10 дней.
Уже в первый же день после операции наступает видимое облегчение, пациенту проводится курс лекарственной терапии антибактериальными препаратами и анальгетиками.
В периоде восстановления пациенту можно назначить физиотерапевтическое лечение для ускорения процессов регенерации.
Записаться на прием к врачу хирургу вы можете по телефону +7 (423) 243 14 15, 240 2727.
Стоимость консультативного приема 1 500 рублей.