глюком гк сейчас помпа что значит
Глюком гк сейчас помпа что значит
«Установка инсулиновой помпы — это не просто пришел пациент и сказал: “Я хочу!”»
Какие прорывы случились в лечении сахарного диабета, что такое инсулиновые помпы, какой «диагноз» у Шрека из мультфильма и как избежать эндокринных заболеваний рассказывает заведующая отделением эндокринологии Саратовской областной больницы Елена Жукова. «Установка инсулиновой помпы — это не просто пришел пациент и сказал: «Я хочу!». Он должен быть обучен, мотивирован к использованию, и обязан продолжать контролировать глюкозу в крови, вести дневники. Есть наблюдение: если у человека кнопочный телефон, и он пользуется им как будильником, ответить-позвонить, то ему сложновато будет работать с помпой. Если же он активно пользуется смартфоном, разбирается в гаджетах, идет на взаимодействие с доктором, должен быть хороший результат», – отметила врач.
– Почему вы стали врачом и именно врачом-эндокринологом?
– Я из врачебной семьи, и к моменту выбора профессии моя родная сестра уже училась в медицинском университете, поэтому другого я не представляла. Единственный вопрос, который сама себе иногда задаю: почему именно эндокринология? К окончанию университета я планировала стать врачом-гастроэнтерологом. Но, как пафосно ни звучит, наверное, эндокринология меня выбрала сама. Весь 6-й курс я дежурила в отделении гастроэнтерологии, очень нравилось, а в интернатуре по терапии мне предложили в качестве волонтера сходить на дежурство в эндокринологию. В итоге я «заболела» этой специальностью. Как часто говорит мой учитель, профессор Марина Алексеевна Куницына: «Эндокринология — царица многих терапевтических наук».
– Что это означает?
– Эндокринология – молодая и бурно развивающаяся отрасль медицины, она тесно связана с гастроэнтерологией, кардиологией, неврологией, гинекологией, онкологией и др. Тот же самый сахарный диабет второго типа встречается практически во всех сферах медицины и играет огромную роль. Одна патология может маскироваться или стирать границы другого заболевания, а ее лечение приводить к появлению новой болезни – вариаций много. Лечение гормональными препаратами, например, ревматоидного артрита или бронхиальной астмы, может грозить развитием сахарного диабета. Об этом важно помнить и всегда тесно сотрудничать с коллегами других специальностей.
– От чего возникают заболевания эндокринной системы?
– Единого ответа на этот вопрос нет. Запустить развитие болезни может и наследственность, и другие заболевания — например, аутоиммунные. Иногда железы внутренней секреции страдают от инфекций, иногда от травм, кровоизлияний. Влиять на эти факторы мы не можем, зато можем выбирать образ жизни, связанный со сниженным риском развития эндокринных заболеваний. В списке факторов риска всегда были и будут курение, ожирение, недостаток подвижности, злоупотребление алкоголем.
– Как развивается современная эндокринология?
– Основа современной эндокринологии – высокотехнологичные биохимические тесты и гормональные препараты последнего поколения. Расширился спектр гормонов, которые можно исследовать в крови, моче, слюне, любой биологической жидкости. Можно определить антитела — маркеры заболеваний, которые помогут провести дифференциальную диагностику; определить чувствительность к тому или иному лекарству, чтобы сделать лечение эффективнее. Широко используются новые технологии в диагностике – КТ и МРТ, радионуклидная диагностика, радиоиммунный и молекулярно-генетический анализ. За счет них можно выявлять заболевания на ранних стадиях. Современные методики лечения позволяют контролировать течение эндокринных заболеваний, избегать осложнений и обеспечивать пациентам достойное качество жизни.
– Учитывая, что инсулинотерапия прописывается при сахарном диабете первого типа пожизненно, о прорыве в лечении, говорить не стоит?
– Смотря с какой стороны посмотреть. В доинсулиновую эпоху такие пациенты были обречены. Сейчас есть возможность компенсировать пациентов с различной недостаточностью желёз внутренней секреции, не только поджелудочной. Причем препараты становятся более высокоэффективными — они максимально очищены от примесей, селективно действуют на нужные рецепторы, их переносимость лучше, меньше побочных явлений. Это уже можно назвать большим прорывом.
Что касается сахарного диабета первого типа, когда речь идет об абсолютной инсулиновой недостаточности, то здесь разработки ведутся в нескольких направлениях: создании нового продленного инсулина, который способен максимально долго оставаться в организме, разработка новых быстродействующих инсулинов, что позволяет максимально имитировать работу поджелудочной железы, и помповой инсулинотерапии, когда вместо железы работает аппарат. То есть, чтобы сама помпа определяла, сколько нужно добавить и убавить инсулина. На данный момент пациент должен сам определять дозу инсулина в зависимости от уровня глюкозы.
– Инсулиновые помпы устанавливают взрослым людям или только детям?
– У нас в больнице инсулиновые помпы устанавливаются взрослому населению по квотам ВМП (высокотехнологичная медицинская помощь). Показания: диабет 1-2 типа с множественными осложнениями. Но нужно учитывать, что установка инсулиновой помпы — это не просто пришел пациент и сказал: «Я хочу!». Он должен быть обучен, мотивирован к использованию, и обязан продолжать контролировать глюкозу в крови, вести дневники. Если пациент не сможет использовать помпу правильно, то мы получим осложнения вплоть до комы. Это не аппарат работает за него, а он вместе с аппаратом работает на благо своего здоровья. Есть наблюдение: если у человека кнопочный телефон, и он пользуется им как будильником, ответить-позвонить, то ему сложновато будет работать с помпой. Если же он активно пользуется смартфоном, разбирается в гаджетах, идет на взаимодействие с доктором, должен быть хороший результат.
– Инсулиновая помпа, получается, не всем удобна?
– Кому-то неудобно, кто-то часто ходит в спортзал, бассейн – в воде с ней быть нельзя. Кто-то комплексует и не хочет, чтобы ее было видно. Либо человек привык к инсулиновым ручкам. В то же время есть инсулиновые порты, которые подходят тем, кто боится инъекций, особенно деткам. Порт устанавливается сроком до 5-ти дней и через него в последующем вводится инсулин. Т.е., если пациент обычно делает 5 инъекций инсулина в день, умножаем на 5 дней, то вместо 25 инъекций за 5 дней он получит только одну при установке данного аппарата. Такие, казалось бы, несущественные вещи не замечаются людьми, которые не болеют сахарным диабетом.
– При сахарном диабете 2-го типа можно обойтись без инъекций инсулина?
– При диабете 2-го типа инсулинотерапия может быть промежуточным или заключительным этапом, но не является главным препаратом для лечения. В лечении этого типа диабета важно исключить факторы риска. Но если пациент обнаружил нарушение углеводного обмена в самом начале, скорректировал питание, снизил массу тела, начал вести здоровый образ жизни, то можно уйти в ремиссию. Поэтому важно обращать внимание на свой образ жизни, избегать вредных привычек, проходить вовремя медосмотры и диспансеризацию.
– Какие эндокринологические болезни самые распространенные?
– На сегодняшний день это сахарный диабет и патологии щитовидной железы. Большинство заболеваний щитовидной железы объединены названием «зоб». Он бывает эндемический и спорадический. Эндемический зоб – заболевание, поражающее население в регионах с недостатком йода. При дефиците йода снижается продукция тиреоидных гормонов в организме, что неизбежно сопровождается компенсаторной гиперплазией – т.е. увеличением щитовидной железы. Спорадический зоб возникает у людей, живущих вне районов зобной эндемии, вследствие генетических, гормональных и других нарушений.
– Зоб можно увидеть в зеркале? Как человек поймет, что у него проблемы?
– Есть заболевания, проявления которых можно заметить визуально. Чаще всего это патологии надпочечников, гипофиза. Если человек начал диспропорционально поправляться, на коже появились стрии — это сигнал обратиться к врачу. Или вдруг заметил, что у него увеличился размер обуви, размер колец, перчаток, укрупнились черты лица, начались головные боли, ухудшилось зрение, огрубел голос. Такое заболевание, как акромегалия, чаще всего манифестирует между 20 и 40 годами, иногда старше 50 лет, и связана с избыточностью гормона роста. Вследствие чего формируется патологический диспропорциональный рост костей, хрящей, мягких тканей, внутренних органов, а также нарушения метаболизма, состояния сердечно-сосудистой, легочной системы и др. Кстати, примером пациента с акромегалией является борец Морис Тийе, который стал зарабатывать при помощи своей специфической внешности и получил сценическое имя «Урод Орг», а позже стал прототипом Шрека из одноименного мультфильма. Но когда происходят изменения, заметные глазу, значит, с момента заболевания прошел не один год, и они с трудом поддаются коррекции.
При этом симптомы нарушений эндокринной системы часто похожи на симптомы других заболеваний. Если в организме что-то стало не так, как было раньше, человек должен обратиться к врачу и попытаться объяснить, что именно его беспокоит. Задача врача определить, похоже это на эндокринную патологию или нет. При этом часто наши диагнозы возникают как диагнозы-исключения. К примеру, феохромоцитома чаще всего проявляется в повышении артериального давления. Следовательно, когда терапевт встречается с жалобами пациентов на давление, он должен рассматривать эндокринную болезнь в списке подозреваемых. Чаще всего идет перебор вариантов заболевания и в какой-то момент становится понятно, что это именно эндокринная болезнь.
– Есть ли профилактика эндокринных заболеваний?
– Сложный вопрос, эндокринных заболеваний много, многие из них обусловлены генетическими факторами. Если брать вторичный гиперпаратиреоз, то, наверное, можно сказать, что следует не забывать бывать на солнце, есть продукты, богатые витамином Д, дополнительно принимать витамин Д. Профилактика заболеваний щитовидной железы — это сбалансированное питание с детских лет, достаточное количество морепродуктов, при этом важно, чтобы продукт с высоким содержанием йода не являлся доминирующими. В отношении сахарного диабета все иначе, и поедание сахара в детстве совершенно не при чем.
Профилактикой диабета будет уменьшение количества употребляемой пищи, уменьшение животных жиров, «быстрых» углеводов, расширение двигательной активности, отказ от курения. Но, в целом, нет таких рекомендаций, следуя которым можно со стопроцентной гарантией избежать эндокринных заболеваний. Частые причины возникновения редких эндокринных болезней – генетический или аутоиммунный факторы, а причины некоторых, к сожалению, пока еще неизвестны, так что главные открытия еще впереди.
Структура статьи
Рассказ диабетика со стажем Натальи Хмелевской, языковед-переводчик, г. Москва
Моя жизнь диабетика с почти тридцатилетним стажем делится на две эпохи: «до новой эры (до появления в моей жизни инсулиновой помпы – Paradigm REAL-Time) и в настоящем времени (когда я получаю инсулин с помощью помпы). Сразу отмечу, что эти два периода по качеству жизни не имеют между собой ничего общего.
Вот что было до «новой эры» – до помпы. Постоянные «сахарные качели»: вверх (до 15,0 – 16,0 ммоль/л) и вниз (до 2,3 – 2,9 ммоль/л). Так продолжалось 26 лет почти ежедневно. Даже в те дни, когда сахар крови был очень хороший (а по моим стандартам того времени это 11–12 ммоль/л), неминуемо в какой-то момент он или обрушивался, или подскакивал, и уловить эти внезапные изменения было невозможно. Врачи говорили мне: «У вас лабильный или «ломкий» диабет, чего же Вы хотите?». Я лечилась во всех известных российских эндокринологических клиниках, институтах, центрах. Консультировалась в Германии – у одного европейского светила. Он, перепробовав все, выписал меня без базального инсулина, на одних болюсах. Через сутки гликемия была 20 ммоль/л, и я вернулась на родину на схеме, с которой приехала в Европу. Это было в 2004 году. До Германии был еще и швейцарский опыт, когда мне каждый день меняли дозу «базала» и разрешали двигаться не более 20 минут в день.
Но два года назад, когда я решила, что не пойду больше ни к одному новому врачу и буду так перемогаться дальше, судьба сделала мне подарок. Мой врач предложил мне попробовать новый способ лечения – постоянное подкожное введение инсулина при помощи специального устройства – инсулиновой помпы Paradigm REAL-Time производства компании Medtronic MiniMed, США.
И началась новая жизнь!
Сахара сначала стабилизировались, а затем решительно снизились. Через два месяца гликированный гемоглобин – 6,8%. Все эти очень быстрые, революционные изменения происходили потому, что я стала пользователем очень интеллектуального устройства. Система Paradigm REAL-Time не только вводит инсулин, но и постоянно измеряет и выводит на дисплей уровень сахара. Получив ее, я распрощалась с синими от бесконечных измерений пальцами. Прибор показывает на дисплее в режиме реального времени уровень сахара и, что совсем замечательно, сигнализирует звонком или вибрацией о превышении заданных параметров. У меня это от 5,5 до 9,5 ммоль/л. При этом одна или две стрелки около цифры сахара обозначают скорость повышения или падения его уровня за последние 20 минут, что помогает быстро и адекватно отреагировать на то или иное изменение. Например, ввести дополнительный болюс, принять спасительные углеводы, остановить помпу, увеличить или уменьшить скорость «базального инсулина», используя временный базальный режим.
Помпа с функцией мониторинга глюкозы в режиме реального времени – это сторож, предупреждающий о надвигающейся гипогликемии и позволяющий выравнивать сахарную кривую. Особенно это важно для меня ночью и во время занятий в спортивном зале.
Есть в устройстве и еще одна полезная функция: по-английски это Wizard, а в русском переводе «Помощник болюса». В моей повседневной жизни он делает самое главное – невероятно точно рассчитывает дозу болюса инсулина на еду или коррекцию повышенного сахара крови. Моей задачей остается правильно подсчитать количество углеводов в хлебных единицах (ХЕ). Да, получив помпу, я впервые начала фанатично точно подсчитывать углеводы. Даже приобрела портативные весы для поездок на отдых и приемов пищи вне дома. Сейчас подсчеты идут автоматически – все таблицы, когда это стало первостепенной необходимостью, улеглись в памяти.
«Помощник» работает так. Я ввожу уровень сахара, затем количество предполагаемых ХЕ, которые я собираюсь съесть, и помпа, запрограммированная на мою индивидуальную потребность в инсулине (это 0,8 ЕД инсулина на 1 ХЕ утром и 0,7 ЕД в обед и в ужин), подсчитывает необходимую дозу. Самое удивительное, что она считает и вводит десятые доли единицы инсулина.
Еще одно «чудо» – помпа считает «остаточный» инсулин, т.е. то количество лекарства, которое осталось и работает в моем теле после предыдущего введения. Каждый диабетик знает, что гипогликемии очень часто случаются, когда «накладываются» две последовательно введенные дозы инсулина. Время активности быстродействующего инсулина у всех разное, и это тоже может быть запрограммировано в помпу (к примеру, у меня инсулин Новорапид работает 4 часа). А это значит, что в любой момент, когда мне захотелось положить себе дополнительную порцию еды, перекусить, съесть десерт, я могу это сделать абсолютно безопасно, не гадая, сколько бы подколоть.
С помпой я обязательно учитываю мясо, рыбу, овощи, сыр, творог. Эти продукты в организме превращаются в глюкозу через 2–3 часа. В этом случае помпа по моей команде вводит инсулин в особом режиме, называемом «болюс квадратной волны», т.е. доза как бы растягивается на время, требуемое для утилизации белков. Есть можно все – в полном смысле слова, – однако все имеет свою «стоимость» в ХЕ, и «помощник болюса» безошибочно рассчитывает необходимую дозу инсулина.
Используя высокие технологии, я чувствую себя не жертвой болезни, а умелым манипулятором, пилотом самолета, водителем автомобиля на сложной дороге, одним словом, хозяином положения. А это крайне важно! Чувство постоянной вины и неудовлетворенности тем, что я «не справляюсь» с диабетом ушло. Самооценка повысилась, особенно когда удается виртуозно удержать гликемию сложными приемами. Например, «усиленным болюсом»: при высоком сахаре крови я ввожу дополнительный болюс на снижение и подкрепляю это адекватно сниженной дозой базального режима. Или начинаю тренировку и заканчиваю ее при одном и том же сахаре, например 7 ммоль/л, не «завалившись» ни в одну сторону.
Окружающие меня близкие люди замечают, что раздражение и агрессивность меня покинули. Могу плавать час, ходить быстрым шагом (6,5 км/час в течение минут 40). А ведь до помпы, устав от бесконечных гипогликемий, я практически перестала двигаться.
Мои друзья и знакомые при встрече или разговоре раньше обязательно задавали вопрос, как я себя чувствую. Это было естественно, когда имеешь дело с тяжело и вечно больным человеком. Этот вопрос сейчас ставит меня в тупик: «Как? Нормально конечно, или хорошо, я не помню, когда чувствовала себя так хорошо». Это правда. Я чувствую себя нормальным, полноценным и свободным человеком.
Я не хочу сказать, что я выздоровела и собираюсь на Олимпиаду в Лондон, или что хорошее самочувствие само свалилось мне на голову. Помпа с функцией мониторинга сахара в режиме реального времени – уникальный инструмент, который дает человеку возможность изменить качество жизни и обрести контроль над ситуацией. Но помпа требует от человека горячего желания получить хороший результат и направленных умственных усилий. Если вам все равно, как вы живете, и вы махнули на себя рукой, то высокие технологии вам не нужны, не тратьте деньги. Если есть воля к жизни – почему-то это понятие совсем исчезло из обихода – то перед вами устройство, с помощью которого вы сможете начать жить по-человечески.
Круглосуточная линия поддержки компании Медтроник 8-800-200-7636
Звонок по России бесплатный
Опыт использования помповой инсулинотерапии у детей и подростков с сахарным диабетом 1-го типа
Сахарный диабет 1-го типа (СД 1-го типа) остается одним из наиболее распространенных эндокринных заболеваний в детском возрасте [1, 2]. Достижение стойкой компенсации при данной патологии является залогом снижения частоты осложнений и увеличения продолжит
Сахарный диабет 1-го типа (СД 1-го типа) остается одним из наиболее распространенных эндокринных заболеваний в детском возрасте [1, 2]. Достижение стойкой компенсации при данной патологии является залогом снижения частоты осложнений и увеличения продолжительности жизни, что возможно только при проведении адекватной заместительной инсулинотерапии [1, 3].
Цель: оценить роль помповой инсулинотерапии в достижении компенсации СД 1-го типа у детей разного возраста.
Материалы и методы
Исследуемая группа — пациенты с СД 1-го типа (n = 36) в возрасте от 5 до 18 лет (средний возраст 13,3 ± 3,04 года), получающие непрерывную подкожную инфузию инсулина (НПИИ) посредством инсулинового дозатора — помпы. В соответствии с критериями включения данную группу составили пациенты с длительностью болезни от одного года до 10 лет (5,4 ± 3,4 года) и продолжительностью помповой инсулинотерапии от 3 месяцев до 2,5 лет (в среднем 1,2 ± 0,7 лет). В качестве инсулинового дозатора пациентам была установлена помпа Accu-Сhek spirit (Roche Diagnostics GmbH, Германия). Перевод пациентов на помповую инсулинотерапию осуществлялся в стационарных условиях. Постановке помпы в каждом случае предшествовало индивидуальное трехдневное обучение пациента и/или его родителей управлению носимым дозатором. С переходом на новый режим инсулинотерапии комбинация инсулинов у всех пациентов была заменена на постоянную подкожную инфузию исключительно инсулинами ультракороткого действия (в концентрации 100 МЕ/мл): у 24 человек (66,7%) использовался НовоРапид™ (Novo Nordisk, Дания), у 12 человек (33,3%) — Хумалог™ (Eli Lilly, США).
Анализ эффективности помповой инсулинотерапии был проведен с использованием данных клинико-метаболического контроля: оценивались показатели суточной гликемии, HbA1c, частота гипогликемических и кетоацидотических состояний; дневников самоконтроля пациентов; опросников (особенности режимов работы инсулинового дозатора, уровень социальной адаптации пациентов).
Инсулиновая помпа
Постоянная подкожная инфузия инсулина (инсулиновая помпа) в вопросах и ответах.
Что такое инсулиновая помпа?
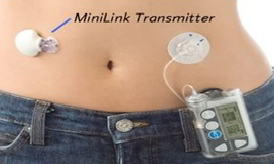
Инсулиновая помпа – это небольшое устройство, предназначенное для непрерывного введения инсулина в подкожную клетчатку при лечении сахарного диабета. Помпа заменяет введение инсулина с помощью шприц-ручек, является более физиологичным (точнее имитирует секрецию поджелудочной железы) и безопасным методом. Благодаря использованию только инсулинов короткого или ультракороткого действия не образуется депо инсулина, уменьшается риск развития гипогликемии. Некоторые модели инсулиновых помп позволяют помимо введения инсулина проводить мониторинг гликемии в режиме реального времени (значения сахара крови отображаются на экране помпы), что позволяет быстрее и точнее реагировать на изменение сахара крови, избежать гипогликемии, особенно при нарушенной чувствительности к ним. Существует возможность остановки помпы и прекращения подачи инсулина при необходимости, чего нельзя сделать после введения инсулина шприц-ручками
Как работает инсулиновая помпа?
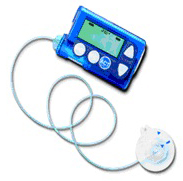
Существует 2 основных типа введения инсулина – базальный и болюсный. Базальный уровень введения – это постоянная подача определенного количества инсулина в час – заменяет инъекции продленного инсулина. Болюсное введение – разовое введение определенного количества инсулина на прием пищи с учетом съеденных углеводов – как будто вводите короткий инсулин шприц-ручкой.
Какие бывают инсулиновые помпы?
 | В России представлены помпы фирм Accu-Chek (Roche), Medtronic, в интернет-магазинах доступна помпа DANA Diabecarе (обслуживание только через интернет-магазины, нет представительства в России). |
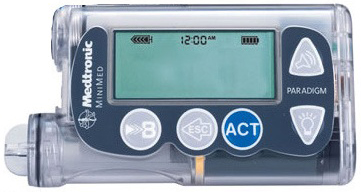 | Самая простая инсулиновая помпа – Medtronic Paradigm MMT 715, имеет русскоязычное меню, функцию помощника болюса. |
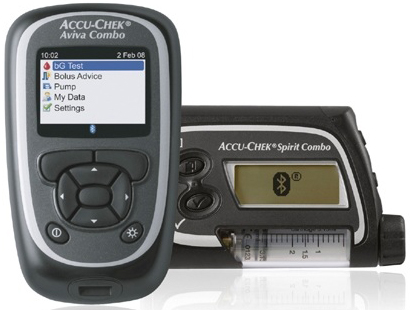 | Accu-Chek Combo – помимо помпы имеется пульт-глюкометр, позволяющий дистанционно осуществлять расчет болюса, измерение сахара крови и отдавать команду помпе на введение инсулина. Очень удобно для тех, кому не хочется афишировать наличие сахарного диабета. |
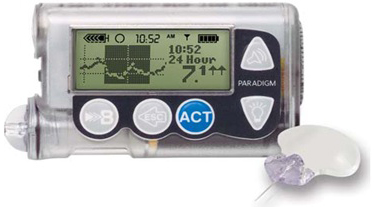 | Medtronic Pаrаdigm MMT 722 – кроме возможностей ММТ 715 имеет функцию постоянного мониторирования глюкозы крови в режиме реального времени (CGMS). Данные можно просматривать на экране помпы и скачивать в компьютер с помощью специальной программы. |
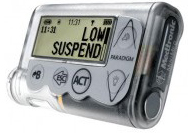 | Medtronic Paradigm Veo MMT 754 – имеет все функции ММТ 722, является единственной помпой, которая может прекращать введение инсулина, если при постоянном мониторировании глюкозы выявлен низких сахар крови. |
Какие расходные материалы нужны для помпы?
Для всех видов инсулиновых помп основными расходными материалами являются:
 | Резервуар для перекачивания инсулина (из картриджа, флакона, шприц-ручки), который вставляется в саму помпу. |
 | Пластиковая канюля (иголка, которая вводится подкожно специальным устройством), имеет длину 6 – 9 – 10 мм (в зависимости от производителя). |
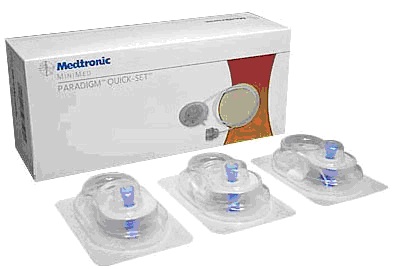 | Катетер – трубочка, соединяющая иголку с резервуаром, в помпах Medtronic наиболее распространен инфузионный набор – канюля сразу соединенная с катетером |
 | Сенсор для измерения сахара крови (для помп с функцией мониторирования глюкозы (CGMS). |
Кому показана инсулинотерапия посредством помпы?
а) при лабильном течении сахарного диабета, с наличием частых гипогликемических состояний,
б) синдром «утренней зари»,
в) при планировании беременности и во время нее,
г) детям и подросткам,
д) лицам, ведущим активный образ жизни, спортсменам,
е) при высокой чувствительности к инсулину (очень малые суточные дозы инсулина),
ж) наличие осложнений сахарного диабета и их профилактика,
з) тяжелые осложнения сахарного диабета (гастропарез, нарушение распознавания гипогликемии),
и) улучшение качества жизни, необходимость скрывать наличие сахарного диабета.
Есть ли противопоказания к установке инсулиновой помпы?
Да, есть. Это выраженное снижение зрения (слепота), невозможность проведения самоконтроля (измерения сахара крови не менее 4-х раз в день), нежелание учитывать хлебные единицы, интеллектуальное снижение. Также является противопоказанием наличие воспалительных/аллергических заболеваний кожи живота и других мест введения инфузионного набора.
Минусы помповой инсулинотерапии.
Основным недостатком является высокая стоимость обслуживания помпы (6-7 тысяч рублей в месяц, при проведении мониторирования СGMS еще дороже на 10-15 тысяч). Также возможно инфицирование катетера, развитие кетоацидоза (в связи с отсутствием депо инсулина).
Что такое помощник болюса?
Для более точного расчета дозы инсулина на прием пищи и/или на высокий сахар крови существует помощник болюса. Основные параметры, которые он учитывает:сахар крови в настоящий момент (для расчета коррекционного болюса, исходя из целевых значений), количество съеденных углеводов, углеводный коэффициент в настоящее время (количество инсулина, необходимое для усвоения 1 ХЕ), чувствительность к инсулину (на сколько 1 ед инсулина снижает сахар крови), активный инсулин (сколько еще осталось действующего инсулина после предыдущего болюсного введения). В помпе Акку-Чек Комбо учитывается еще и состояние здоровья (стресс, болезнь, предменструальный синдром), предстоящая физическая нагрузка.
Какие бывают болюсы?
Существуют три основных типа болюсов: нормальный, растянутый, болюс двойной волны. Нормальный болюс – разовое введение всей, необходимой дозы инсулина.Растянутый болюс – когда доза инсулина вводится не сразу, а за определенное время (например, 5 единиц инсулина вводится в течение 30 минут), используется при употреблении большого количества жиров, клетчатки, замедляющих всасывание пищи, для более физиологичного усвоения. Болюс двойной волны – часть дозы вводится сразу, остальное «растягивается» на определенное время (например, болюс 10 единиц, из них 5 единиц вводится сразу, остальные 5 «растягиваются» на час). Чаще всего используется при длительном застолье.
Что такое базальный режим?
Постоянное введение инсулина, заменяющее инъекции продленного инсулина (лантуса, хумулина НПХ и пр.). При базальном введении программируется скорость введения определенного количества инсулина в час (например, 0,5 ед в час). Шаг дозы в помпах разных компаний варьирует (от 0,01 до 0,05 ед/ч). Это дает возможность подобрать индивидуальный темп подачи инсулина, уменьшить количество инсулина в ночные часы, значительно увеличить дозу в утренние часы при наличии синдрома «утренней зари», чего невозможно сделать только введением продленного инсулина. Например, базальная доза в ночное время 1 ед/час, а в часы с 6 до 8 утра дозу можно увеличить до 2 ед/час, затем на дневное время уменьшить дозу до 1,5 ед/час.
Что такое временная базальная скорость?
Иногда случаются события, уменьшающие или увеличивающие потребность в инсулине, например, предстоящая физическая нагрузка (тренировка), или ситуация, сопровождающаяся сильными эмоциональными пееживаниями. Временная базальная скорость позволяет увеличить/уменьшить базальную дозу на определенное количество % (или единиц) на определенное время (часы, минуты).
Например, на время тренировки, зная, что потребность в инсулине уменьшится, мы можем установить временную базальную скорость 30% от исходной дозы в час на 2,5 часа. Это позволит спокойно заниматься физическими упражнениями без необходимости перекуса, риск гипогликемии уменьшается.
Где можно установить инсулиновую помпу?
Установить инсулиновую помпу можно в различных медицинских учреждениях, в том числе и в нашей клинике. Во время госпитализации в терапевтическое отделение, будет бесплатно установлена помпа по желанию пациента (ММТ 722, Акку-Чек Комбо), подобрана базальная доза инсулина, настроен помощник болюса, проведено обучение пациента по самостоятельному обслуживанию помпы, смене расходных материалов.
Каким инсулином заправляют помпу?
В помпах используются ультракороткие аналоги инсулина (новорапид, хумалог), иногда – инсулин апидра.
Надо ли использовать шприц-ручки при ношении помпы?
Шприц-ручка с коротким инсулином всегда должна быть доступна (как «скорая помощь») из-за возможности непредвиденных ситуаций – села батарейка в помпе, закупорилась канюля, произошла поломка помпы. При нормальном функционировании помпа заменяет введение инсулина шприц-ручками полностью.
Как часто меняют расходные материалы?
Канюля служит 3-4 дня, затем из-за своего маленького диаметра закупоривается, инсулин перестает поступать в нужном количестве. Резервуар и катетер могут использоваться 7-10 дней. Инфузионный набор (игла+катетер) меняют также через 3-4 дня, по мере закупорки канюли.
Можно ли принимать душ с помпой?

Что делать, если сахар крови стал высоким и не снижается?
В первую очередь нужно исключить перегиб или закупорку канюли, наличие пузырей воздуха в катетере, выяснить, не закончился инсулин в резервуаре. При наличии пузырей выполнить промывку катетера, сменить иголку по необходимости, заменить резервуар. Если эти меры не привели к снижению сахара крови, необходимо обратиться к врачу (коррекция дозы, исключение скрытых гипогликемических состояний).
Планируется застолье, как изменить настройки?
Базовые настройки изменять не нужно. Выберите растянутый болюс или болюс двойной волны исходя из длительности застолья и количества съеденных углеводов.
Резко снижается сахар во время занятий спортом, что делать?
Используйте временную базальную скорость на время тренировки.
Повышается (снижается) потребность в инсулине перед менструацией, что делать?
Обычно предменструальный синдром длится несколько дней. Наиболее рационально создать второй базальный профиль (где уменьшить или увеличить почасовую базальную дозу) и использовать его по мере необходимости. Если эти изменения кратковременны, можно использовать временную базальную скорость. В помпе Акку-Чек Комбо можно также использовать «Состояние здоровья – предменструальный синдром» для уменьшения или увеличения болюсной дозы инсулина.
Материал подготовила м.н.с. лаборатории эндокринологии НИИКЭЛ-филиал ИЦиГ СО РАН, врач-эндокринолог, Ольга Николаевна Фазуллина
Клиника института лимфологии
тел. +7 (383) 291-14-81, +7 (383) 336-07-08
Приёмная гл. врача +7 (383) 332-42-92
©«Клиника института лимфологии», 2021.
Все права защищены.
Обращаем ваше внимание, что вся информация предоставлена для ознакомления и не является публичной офертой (ст. 435 ГК РФ, ст. 437 ГК РФ).
Стоимость, название и спектр услуг могут меняться. Для получения актуальной информации обращайтесь по телефонам, указанным выше.
Записаться на прием
Уважаемый пациент! Вы можете оставить заявку на запись к любому специалисту клиники или диагностическую услугу. Администратор клиники обязательно свяжется с Вами по указанному номеру телефона в ближайшее возможное время для согласования даты и времени приема.
Ваш запрос отправлен. В течение рабочего дня администратор обязательно свяжется с Вами.
Заказать звонок
Ваш запрос отправлен. Регистратор свяжется с Вами в ближайшее время.