гликозаминогликаны что это такое
Эффективность и безопасность гликозаминогликан-пептидного комплекса в терапии обострений хронической боли при остеоартрите коленных суставов у коморби

В статье представлены результаты наблюдательной комплексной программы, включающей немедикаментозные и медикаментозные методы лечения рецидива хронической боли при остеоартрите у коморбидных пациентов. Наиболее важными компонентами данной программы являетс
The article presents the results of complex observational program which includes drug and non-drug methods of treatment of recurrent chronic pain in osteoarthritis in comorbid patients. The most important components of this program are application of glycosaminoglycan-peptide complex and physical exercises. Special attention is paid to patients with comorbid diseases as the most widespread group of patients disposed to polypharmacy and having contraindications for NSAID administration.
Остеоартрит (ОА) — заболевание суставов, характеризующееся клеточным стрессом и деградацией экстрацеллюлярного матрикса, возникающих при макро- и микроповреждениях. Данная нозология характеризуется такими анатомическими и физиологическими нарушениями, как деградация хряща, ремоделирование кости, образование остеофитов, воспаление и потеря нормальной функции сустава. В современной клинической практике остеоартрит является одним из самых частых компонентов коморбидности. Клинико-эпидемиологические работы последних лет четко обозначили медико-социальное значение проблемы ОА:
Наличие хронической боли является ключевым фактором, увеличивающим число сердечно-сосудистых катастроф. Данные исследования, опубликованные в Европейском журнале сердца [1], свидетельствуют о возрастании числа больших кардиоваскулярных осложнений при наличии ОА:
Именно факт увеличения риска серьезных осложнений сердечно-сосудистых заболеваний и летальности при наличии у пациента клинически манифестированного ОА заставляет взглянуть на данную проблему с точки зрения не столько болезни, изменяющей качество жизни, сколько проблемы, вносящий существенный вклад в увеличение смертности популяции.
Воспаление является ключевым патогенетическим событием как в инициации, так и в прогрессировании коморбидности в целом и ОА в частности. Доказательством тому могут служить данные Роттердамского когортного исследования, демонстрирующие увеличение риска прогрессии ОА (1,3 (1,02–1,6), 0,03) при высоком уровне С-реактивного белка (как маркере интенсивности системного воспаления) и рецидива хронической боли при ОА (1,8 (1,3–2,4), 0,0003) [2].
Медиаторы, запускающие и поддерживающие воспаление в суставе, активно вырабатываются в следующих случаях, требующих обязательной медикаментозной коррекции:
1) избыточная масса тела (клетки жировой ткани продуцируют много провоспалительных и деструктивных медиаторов);
2) нефизиологичная нагрузка на сустав (высокий индекс массы тела, нарушение осей конечностей (деформация ног, халюс вальгус и т. п.), подъем тяжестей, падения, что требует протекции и разгрузки сустава ортезами);
3) гиперхолестеринемия, гипергликемия, артериальная гипертензия, гиперурикемия, гипоксия — состояния, включающие синтез всех возможных медиаторов воспаления и приводящие к деструкции хряща и кости. Вследствие этого лечение боли при ОА возможно лишь в случае целевых значений указанных параметров.
Несомненно, что с повсеместным внедрением возможности эндопротезирования суставов проблема ОА получила революционное решение в случаях неуспешности консервативного лечения. Однако возрастающая потребность в эндопротезировании, явно несоответствующая реальным возможностям системы отечественного здравоохранения, вносит определенный скептицизм в решение проблемы терапии ОА в будущем.
Поэтому в настоящий момент особое внимание клиницистов привлекают рекомендации по консервативному лечению ОА.
С этой точки зрения представляется концептуально правильным предложенный в Клинических рекомендациях РНМОТ [3] порядок врачебных интервенций при ведении больных с ОА и коморбидностью:
В отечественной клинической практике следующая панель аргументов определяет особое место медленнодействующих препаратов в терапии ОА.
Во-первых, это отсутствие достаточной двигательной реабилитации больных, объясняемое крайне низкой приверженностью отечественных пациентов к данной рекомендации. Во-вторых, трудности с назначением центральных анальгетиков. В-третьих, недостаточная доступность эндопротезирования. И, наконец, мнение ведущих лидеров и главных специалистов РФ, оценивающих данную терапию достаточно эффективной интервенцией в терапии боли при ОА.
Существенным событием, ознаменовавшим надежный уровень доказательности хондроитина, было появление в 2015 г. систематического Кохрановского обзора [4]. Эксперты заключили, что хондроитин сульфат (ХС) превосходил плацебо по влиянию на боль в суставах при ОА.
Однако остается открытым вопрос в скорости наступления обезболивающего эффекта. Не секрет, что пероральные формы ХС подвергаются существенной деградации кишечной микробиотой [5]. На основании перорального применения шести различных субстанций ХС показано, что до 76% изначальной дозы ХС обнаруживается в виде деградированных осколков хондроитина в фекалиях пациентов в течение 72 ч. Этот факт отчасти объясняет использование больших доз ХС в таблетированных формах и медленное наступление клинического эффекта.
Следовательно, можно предположить, что парентеральное введение ХС может повлиять на скорость наступления анальгетического эффекта и на размер клинического эффекта.
В отечественной практике особый интерес представляет гликозаминогликан-пептидный комплекс (ГПК) — Румалон, содержащий хондроитин-4-сульфат (64,5%), хондроитин-6-сульфат (16,5%), хондроитин (9,5%), дерматан-сульфат (3,4%), гиалуроновую кислоту (2,1%), кератан-сульфат (4,0%) и пептиды.
Механизм действия ГПК (Румалон) обусловлен наличием высокой концентрации ХС, оказывающего тормозящее действие на синтез провоспалительных медиаторов в тканях сустава, путем снижения активации рецептора к ИЛ-1 и нарушения транслокации ядерного фактора транскрипции kВ [6]. Дерматан- и кератан-сульфат, в совокупности с гиалуроновой кислотой, обеспечивают метаболическую активность клеточных структур сустава и структурирование матрикса хряща. К тому же гиалуроновая кислота, посредством взаимодействия с рецепторами CD-44, увеличивает синтез собственных нитей гиалуроната, служащих структурной единицей протеогликанов хряща.
Румалон хорошо известен врачам на протяжении последних десятилетий, поскольку был первым препаратом, относящимся к группе хондропротекторов, на территории Европы, а впоследствии СССР и стран СНГ. Имеется ряд клинических исследований, выполненных с учетом требований «доказательной медицины» (РКИ), показавших хороший размер клинического эффекта ГПК [7]. Определенный интерес представляет недавно опубликованное исследование ПРИМУЛА [8], данные которого подтверждают хорошее лечебное действие и благоприятную переносимость ГПК (Румалон). В ходе исследования были продемонстрированы быстрый анальгетический и противовоспалительный эффект этого препарата, его позитивное влияние на все клинические проявления ОА. Применение инъекционной формы ГПК имеет свои преимущества: пациенты субъективно рассматривают такое лечение как «более активное», лечащему врачу проще отслеживать соблюдение назначений и оценивать результаты терапии, чем при использовании пероральных средств. Авторы рекомендуют ГПК при тяжелом, прогрессирующем течении ОА, в том числе в тех случаях, когда предыдущая комплексная терапия не дала позитивного результата.
Однако результаты исследования ПРИМУЛА не дают ответа на вопрос, насколько парентеральная форма ГПК способна безопасно купировать болевой синдром в коленных суставах у коморбидных пациентов, и насколько проведенный инъекционный курс терапии позволяет пролонгировать безболевые периоды у данной категории больных, что и послужило целью нашего наблюдения.
Для оценки эффективности и безопасности применения ГПК (Румалон) у коморбидных больных с обострением хронической боли при ОА коленных суставов была спланирована открытая, наблюдательная программа ДАРТС (эффективность и безопасность гликозаминогликан-пептиДного комплекса в терапии остеоАРТрита коленных Суставов у коморбидных больных). Кроме того, программа ДАРТС включала: контролируемую в рамках программы физическую активность (контроль и выполнение с инструкторами ЛФК в сроки инъекционного курса ГПК с последующим контролем ежедневного выполнения специально разработанного комплекса ЛФК и достаточного уровня ходьбы); контроль и компенсация компонентов коморбидности больных.
Целью данной программы было оценить эффективность, сроки наступления эффективного обезболивания и безопасность применения гликозаминогликан-пептидного комплекса (Румалон) у коморбидных пациентов с ОА коленных суставов.
Материалы и методы исследования
Был проведен скрининг 82 пациентов с хронической болью в коленных суставах и коморбидными состояниями. Отобрано 50 пациентов, отвечающих критериям включения и исключения.
Критерии включения:
Критерии исключения:
* ФГБОУ ВО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
** ФГБОУ ВО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
Эффективность и безопасность гликозаминогликан-пептидного комплекса в терапии обострений хронической боли при остеоартрите коленных суставов у коморбидных больных (результаты наблюдательной программы «ДАРТС»)/ А. В. Наумов, О. Н. Ткачева, Ю. В. Котовская, Н. О. Ховасова
Для цитирования: Лечащий врач № 7/2018; Номера страниц в выпуске: 31-37
Теги: коленные суставы, воспаление, рецидив, сердечно-сосудистые заболевания
Гликозаминогликан
Гликозаминогликаны, или мукополисахариды — полисахариды, содержащие гексозамины (аминосахара). Они состоят из большого количества дисахаридных звеньев, из-за чего молекулярная масса может достигать нескольких миллионов Да.
Содержание
Классификация
Гликозаминогликаны делятся на 4 группы:
Вещества первых трех групп имеют сходное строение. В структуре кератансульфата имеются отличия — уроновые кислоты замещаются D-галактозой.
Свойства и механизм действия
Главное свойство гликозаминогликанов — способность удерживать влагу. Наиболее выражено это у гиалуроновой кислоты, одна молекула гиалуроната удерживает до тысячи молекул воды.
Известны гликозаминогликаны и своей способностью структурировать составные элементы коллагена и эластина (основных белков кожи), что способствует улучшению состояния эпидермиса и достижению омолаживающего эффекта.
Полисахариды обладают и другими свойствами: защитным, противовоспалительным, бактерицидным.
Механизмы действия гликозаминогликанов:
Действие, значение для организма
Гликозаминогликаны играют важную роль в организме человека. Они являются органичными компонентами кожи, родственными эпидермису и дерме.Но в свободном виде мукополисахариды не встречаются, а связываются с белками, образуя протеогликаны. Белково-углеводные комплексы присоединяют к себе воду и другие структурные элементы клеток (глицерин, витамин С, церамиды, жирные кислоты), образуя монолитную матрицу. Этот межклеточный матрикс поддерживает клетки кожи и служит надежным барьером. Он не позволяет влаге выходить наружу и не пропускает внутрь бактерии.
Протеогликаны входят в состав костной и хрящевой тканей, содержатся в синовии и различных отделах глаза. Они принимают участие в дифференцировке клеток, ионном обмене, формировании иммунных реакций, процессе регенерации тканей. При заживлении ран существенно повышается концентрация гликозаминогликанов в организме.
Содержание гликозаминогликанов в организме
Гликозаминогликаны
Часть тела
Кожа, кости, хрящи, синовиальная жидкость, стекловидное тело
Кожа, хрящи, сухожилия
Кожа, сухожилия, сердечные клапаны, роговица, склера
Кожа, печень, легкие, сердце, сосуды
Благодаря влагоудерживающим способностям гликозаминогликаны:
Применение в косметологии и медицине
С возрастом уменьшается содержание гликозаминогликанов в организме, вследствие чего изменяется состав жидкостей и соединительной ткани, кожа становится дряблой. При нарушении обмена мукополисахаридов развиваются различные заболевания (мукополисахаридозы, коллагенозы, ревматизм).
Предотвратить дегенеративные процессы в организме помогут препараты, содержащие гликозаминогликаны. Они нашли широкое распространение в косметологии и эстетической медицине. Гликозаминогликаны добавляют в кремы-репаранты, anti-age кремы, увлажняющие лосьоны, восстанавливающую косметику, средства для роста ресниц, губную помаду. Они блокируют свободные радикалы, затормаживания механизмы старения и удерживают влагу, предотвращая обезвоживание кожи. В результате удается обеспечить эффект редермализации — восстановления и омоложения кожного покрова. Дополнительно мукополисахариды могут выступать в качестве стабилизаторов, загустителей, лубрикантов.
Чаще всего косметологи в своей практике используют гиалуроновую кислоту и хондроитинсульфаты. Также имеется множество запатентованных формул, в которых гликозаминогликаны компонуются с витаминами, антиоксидантами, пептидами.
Для изготовления косметических средств обычно берут натуральные гликозаминогликаны, которые получают из растительных и животных организмов. Реже в кремы добавляют искусственные полисахариды, синтезированные в лаборатории.
Гликозаминогликаны, проникающие в кожу с косметикой, полностью идентичны коже. Поэтому они эффективно воспринимаются организмом и не вызывают аллергических реакций.
В косметологии гликозаминогликаны оказывают комплексное действие:
Углеводные комплексы, благодаря увлажняющему действию, нашли применение и в офтальмологии. Гиалуроновая кислота входит в состав искусственной слезы, ее добавляют в капли для глаз и растворы для контактных линз.
Показания и противопоказания
Показаниями к использованию косметических средств, содержащих гликозаминогликаны, служат:
Противопоказания к применению практически отсутствуют, так как мукополисахариды являются природными компонентами, не представляют вреда для организма, не вызывают осложнений и побочных эффектов. Единственное, нужно смотреть на состав препарата, так как определенная реакция может быть на дополнительные, а не действующие вещества.
Мукополисахаридозы – путь к диагнозу
Мукополисахаридозы (МПС) – это группа редких наследственных заболеваний, которые обусловлены дефицитом определенных лизосомных ферментов, участвующих в разрушении гликозаминогликанов (ГАГ), и характеризуются накоплением последних в различных органах и тканях. У части больных наблюдается медленное прогрессирование МПС, а типичные фенотипические признаки появляются в подростковом или зрелом возрасте, что в значительной степени затрудняется диагностику. Одним из типичных симптомов МПС является нарастающая тугоподвижность суставах, поэтому такие больные могут обращаться за помощью к ревматологам. Особенность поражения опорно-двигательного аппарата при МПС – отсутствие локальных и системных признаков воспаления. Важное диагностическое значение имеют системные проявления, такие как пупочная и паховая грыжа, изменение черт лица, помутнение роговицы, низкий рост, увеличение печени и селезенки, рецидивирующие инфекции дыхательных путей и средний отит и др. Для подтверждения диагноза определяют экскрецию ГАГ с мочой и активность лизосомных ферментов, а также проводят молекулярно-генетическое исследование.
Мукополисахаридозы (МПС) – это группа редких лизосомных болезней накопления, характеризующихся нарушением обмена гликозаминогликанов (ГАГ). Причиной каждого МПС является генетически обусловленный дефицит определенного лизосомного фермента, участвующего в разрушении ГАГ. Практически все МПС (за исключением МПС II) наследуются по аутосомно-рецессивному типу и с равной частотой встречаются у мальчиков и девочек. МПС II – это Х-сцепленное рецессивное заболевание, которое развивается у мальчиков, хотя описаны отдельные случаи и у девочек [1].
Накопление ГАГ в лизосомах различных тканей сопровождается разнообразными системными проявлениями, в том числе поражением опорно-двигательного аппарата, сердца, нервной системы, органа зрения и др., и приводит к прогрессирующему ухудшению функции внутренних органов. МПС в целом характеризуются тяжелым течением и неблагоприятным прогнозом, поэтому многие пациенты умирают в детском или подростковом возрасте. Однако возможно и более легкое течение заболевания, в частности МПС I и МПС VI, когда симптомы появляются в подростковом или старшем возрасте и нарастают более постепенно, а пациенты доживают до зрелого возраста [2,3]. В таких случаях диагноз нередко устанавливают с опозданием, а МПС длительно протекает под маской других болезней, прежде всего ревматических. Выделение легкого варианта течения МПС весьма условно, так как при медленном прогрессировании заболевания в конечном итоге развивается тяжелое поражение отдельных органов, которое приводит к инвалидизации пациентов и может потребовать оперативного вмешательства (например, протезирование тазобедренного сустава, имплантация искусственного клапана сердца, декомпрессия спинного мозга) [4]. МПС – это неоднородная группа заболеваний, которые имеют как общие фенотипические признаки, так и существенные различия (табл. 1, 2)
| • МПС I, II и VII – системные заболевания, поражающие различные органы и ткани, включая ЦНС; неврологические нарушения не бывают изолированными. |
| • МПС III характеризуется поражением ЦНС при отсутствии соматических проявлений. |
| • МПС IV поражает в основном опорно-двигательный аппарат и не сопровождается снижением интеллекта. |
| • При МПС VI наблюдается поражение различных органов и систем, интеллект остается нормальным. |
| Тип | Название | Фермент | Ген | Тип наследования | Лечение |
|---|---|---|---|---|---|
| МПС I | Синдромы Гурлера, Шейе или Гурлера-Шейе | α-L-идуронидаза | IDUA 4p16.3 | Аутосомно-рецессивный | Ларонидаза |
| МПС II | Синдром Хантера | Идуронат-2-сульфатаза | IDS Xq28 | X-сцепленный рецессивный | Идурсульфаза |
| МПС IIIA | Синдром Санфилиппо A | Гепаран-N-сульфатаза | SGSH 17q25.3 | Аутосомно-рецессивный | Разрабатывается |
| МПС IIIB | Синдром Санфилиппо В | α-N-ацетилглюкозаминидаза | NAGLU 17q21 | Аутосомно-рецессивный | |
| МПС IIIC | Синдром Санфилиппо С | Ацетил-КоА α-глюкозамин-ацетил-трансфераза | HGSNAT 8p11.1 | Аутосомно-рецессивный | |
| МПС IIID | Синдром Санфилиппо D | N-ацетилглюкозамин-6-сульфатаза | GNS 12q14 | Аутосомно-рецессивный | — |
| MПС IVA | Синдром Моркио А | Галактозамин-6 сульфатсульфатаза | GALNS 16q24.3 | Аутосомно-рецессивный | Элосульфаза |
| MПС IVB | Синдром Моркио В | β-Галактозидаза | GLB1 3p21.33 | Аутосомно-рецессивный | — |
| MПС VI | Синдром Марото-Лами | Арилсульфатаза B | ARSB 5q11.q13 | Аутосомно-рецессивный | Галсульфаза |
| МПС VII | Синдром Слая | β-Глюкуронидаза | GUSB 7q21.11 | Аутосомно-рецессивный | Разрабатыва |
| МПС IX | Синдром Натовича | Гиалуронидаза I | AH 3p21.3-p21.2 | Аутосомно-рецессивный | — |
Своевременная диагностика МПС сегодня приобрела особое значение, учитывая возможность заместительной терапии рекомбинантными ферментами, такими как идурсульфаза (МПС II), ларонидаза (МПС I), галсульфаза (МПС VI) и элосульфаза (МПС IVA), которые позволяют улучшить состояние больных или по крайней мере затормозить прогрессирование заболевания [5]. Ферментозаместительная терапия (ФЗТ) более эффективна, если ее начинают на более раннем этапе, когда еще отсутствуют необратимые проявления болезни.
Трудности диагностики МПС
МПС относятся к очень редким (орфанным) заболеваниям. В разных странах различные МПС регистрировали с частотой 1 на 16000-29000 живых новорожденных [6,7], а в 2007 году в Скандинавских странах распространенность МПС составила всего 4-7 случаев на 1 млн населения [8]. В связи с этим информированность врачей, особенно наблюдающих взрослых пациентов, о МПС низкая. Дополнительные сложности в диагностике возникают при более легком течении МПС, особенно при отсутствии типичных фенотипических проявлений, таких как низкий рост и характерные черты лица. Например, в зависимости от клинических проявлений и течения выделяют три формы МПС I – тяжелую (синдром Гурлера), промежуточную (синдром Гурлера-Шейе) и более легкую (синдром Шейе). Во всех случаях причиной заболевания является мутация гена, кодирующего α-L-идуронидазу. У пациентов с синдромом Гурлера симптомы появляются в раннем детском возрасте и часто наблюдается тяжелое поражение ЦНС, в то время как при синдроме Шейе симптомы менее выражены и возникают значительно позднее, а когнитивные расстройства обычно отсутствуют [9]. Два варианта течения заболевания – тяжелый и более легкий – возможны и при МПС VI (синдроме Марото–Лами), обусловленном мутациями гена, кодирующего арилсульфатазу В.
В клинике им. Е.М. Тареева за последние 3 года были обследованы 5 взрослых пациентов в возрасте от 20 до 33 лет с МПС VI. У трех из них диагноз был установлен в подростковом возрасте (от 7 до 16 лет), а у двух – в возрасте 23 и 30 лет, соответственно. Необ хо димо подчеркнуть, что хотя у двух последних пациенток наблюдалось замедленное прогрессирование заболевания, тем не менее, в обоих случаях на момент госпитализации в клинику имелось тяжелое поражение опорно-двигательного аппарата с резким ограничением подвижности в суставах, пороки клапанов сердца, стеноз шейного отдела позвоночника, нарушение проходимости дыхательных путей, поражение органа зрения и др. Обе пациентки были низкого роста (132 и 146 см) [4].
Замедленное прогрессирование течение иногда на блюдается и при МПС II (синдроме Хантера). Два года назад в нашу клинику был госпитализирован 42-летний пациент с МПС II, который был диагностирован в возрасте 13 лет на основании характерных изменений внешнего вида и наличия синдрома Хантера у старшего брата и подтвержден при энзимологическом (дефицит активности идуронат-2-сульфатазы) и молекулярногенетическом (мутация с.236С>А гена IDS в гемизиготном состоянии) исследованиях [10]. В течение длительного времени состояние пациента оставалось удовлетворительным. Успешно закончил школу, а затем институт. Работал инженером на заводе. С 30-летнего возраста прогрессирующее снижение чувствительности и боли в кистях и стопах, ухудшение зрения и выпадение центральных полей зрения, однако продолжал работать. Резкое ухудшение состояния, связанное с развитием сердечной недостаточности на фоне тяжелого порока аортального клапана, было отмечено только за год до госпитализации, т.е. в возрасте около 40 лет.
При обращении к ревматологу на МПС может указывать поражение суставов, не сопровождающееся признаками воспаления, такими как припухание, повышение СОЭ и/или уровня С-реактивного белка [12]. T. Rocha Siqueira и соавт. измеряли экскрецию ГАГ с мочой у 55 пациентов в возрасте от 3 до 21 года (в среднем 9 лет) с невоспалительной артропатией неясного генеза. У всех больных определялись дискомфорт или боль в суставах, а у 2/3 – скованность [12]. Экскре ция ГАГ была повышена у 1 из 55 больных. При дополнительном обследовании у 15-летней пациентки был установлен диагноз МПС II. Хотя очевидным ограничением этого исследования было небольшое число обследованных пациентов, тем не менее, полученные данные указывают на возможную роль скрининга в диагностике более легких форм МПС.
Как заподозрить МПС?
В настоящее время известно 11 лизосомных ферментов, дефицит которых приводит к развитию 7 типов МПС [13]. Замедленное прогрессирование заболевания и более поздняя диагностика чаще отмечаются у пациентов с МПС I, IV, VI и VII, в то время как другие типы МПС обычно характеризуются тяжелым течением и более короткой продолжительностью жизни. Следует отметить, что в задачи практического врача не входит дифференциальная диагностика различных МПС – вполне достаточно заподозрить этот диагноз и направить пациента на консультацию к генетику и/или провести скрининговое исследование (определение экскреции ГАГ с мочой).
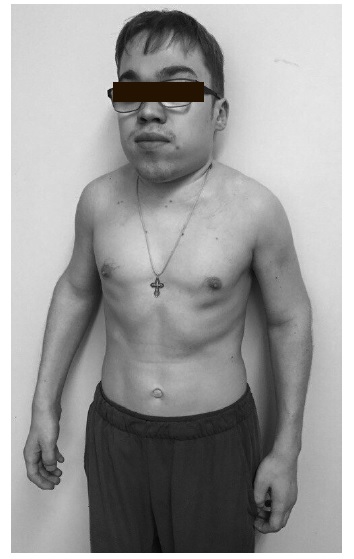
Хотя МПС представляют собой неоднородную группу болезней и отличаются по тяжести течения и частоте поражения центральной нервной системы, тем не менее, в целом клинические проявления некоторых из них достаточно однотипны и позволяют предположить наличие заболевания, особенно у пациентов старшего возраста при наличии типичного фенотипа. При осмотре пациентов с МПС прежде всего обращают на себя внимание низкий рост, непропорциональное строение скелета (короткие туловище и шея, длинные конечности), а также грубые черты лица, толстые губы, увеличение языка, запавшее переносье, увеличение расстояния между глазами (гипертелоризм) (рис. 1, 2). При тяжелом течении МПС рост пациентов не превышает 95-100 см, хотя при медленном развитии заболевания может достигать 140-150 см. Например, в нашей серии наблюдений рост 5 взрослых пациентов с МПС VI варьировался от 132 до 153 см, а рост 42-летнего пациента с МПС II составлял 158 см. В крупном исследовании среди 121 пациента с МПС VI доля взрослых составляла около 25% [14]. Средний рост больных в возрасте 19-24 и 25-56 лет равнялся 142,7±20,1 и 157,0±8,5 см, соответственно. Таким образом, по крайней мере у части больных МПС рост может быть фактически нормальным.
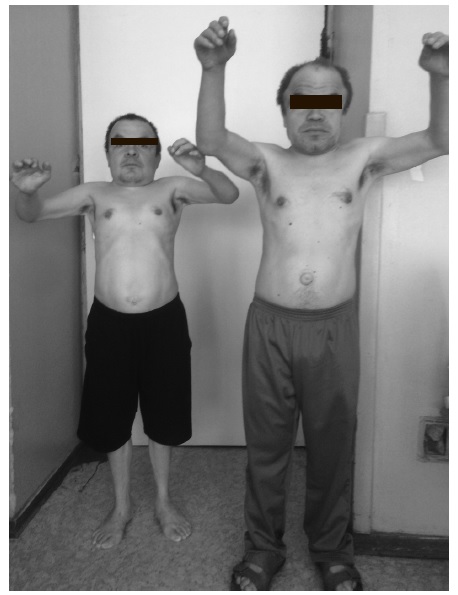
При всех МПС развивается тяжелое поражение опорно-двигательного аппарата (множественный дизостоз), которое проявляется тугоподвижностью и контрактурами суставов (в большей степени ухудшается разгибание), деформацией кистей (“когтистая лапа”) (рис. 3) и позвоночника (кифоз, сколиоз), воронкообразной грудной клеткой. Наблю даются недоразвитие таза, дисплазия головок бедренных костей и вальгусное положение шейки бедренной кости. Ограничение подвижности суставов отмечается уже в детском или подростковом возрасте, постепенно нарастает и в конечном итоге служит причиной инвалидизации больных.
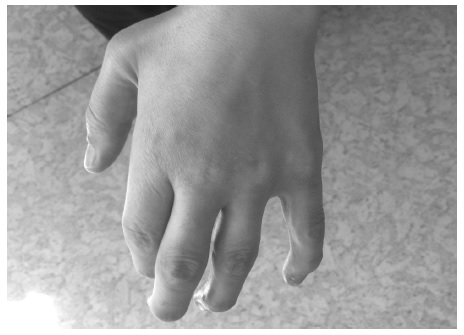
Для МПС IV (синдрома Моркио), в отличие от других типов МПС, типично развитие гипермобильности суставов, обусловленной деформацией метафизов, гипоплазией костей и деградацией соединительной ткани, окружающей суставы [15].
У пациентов с МПС часто наблюдаются обструкция глотки, верхних и нижних дыхательных путей, связанная с увеличением языка и миндалин, сужением трахеи, утолщением надгортанника и голосовых связок, отложением ГАГ в слизистой оболочке бронхов. Обструкция дыхательных путей сопровождается затрудненным дыханием и громким храпом с эпизодами апноэ во время сна. Характерно развитие рецидивирующего среднего отита, вызывающего прогрессирующую тухоугость, которая обусловлена как кондуктивными, так и нейросенсорными механизмами. Причинами нарушения функции дыхания могут быть также небольшие размеры и малоподвижность грудной клетки, растя жение живота в сочетании с кифозом, сколиозом и значительным поясничным лордозом, а также рецидивирующие инфекции нижних дыхательных путей.
Еще одно типичное проявление МПС – поражение клапанов сердца, частота которого достигает 60-90%. С. Wippermann и соавт. обследовали 84 больных в возрасте от 1 до 47 лет с различными типами МПС [16]. Частота недостаточности митрального и/или аортального клапана составила 75,0%, однако тяжелая митральная или аортальная регургитация наблюдалась только в 4,8% и 8,3% случаев, соответственно. Частота пороков клапанов сердца достигала 89-100% у больных МПС I, II и VI, но была ниже у пациентов с МПС III и IV – 3366%. В другом исследовании у 28 больных МПС VI частота поражения митрального клапана составила 96%, трикуспидального – 71% и аортального – 43% [17]. Следует отметить, что, в отличие от некоторых других лизосомных болезней накопления, таких как болезнь Фабри, для МПС не характерно тяжелое поражение миокарда.
У большинства больных МПС I, VI и VII часто отмечается помутнение роговицы, в то время как при других типах МПС оно отсутствует [18].
У пациентов с тяжелыми формами МПС I и II наб лю дается поражение ЦНС (поведенческие расстрои ̆ства, задержка умственного развития, ухудшение интеллекта, тяжелая когнитивная дисфункция) [10]. Выраженные неврологические и когнитивные расстройства характерны также для МПС III. В то же время у большинства пациентов с МПС VI сохраняется нормальный интеллект.
МПС I, II и VI могут привести к развитию синдрома запястного канала, проявляющегося стойкой болью и онемением пальцев кисти в результате сдавления срединного нерва между костями и сухожилиями мышц запястья. Возможно также сдавление спинного мозга вследствие сужения спинно-мозгового канала и нестабильности атлантоаксиального канала. Компрессион ная миелопатия может осложниться слабостью в нижних конечностях и спастической параплегией или квадриплегией.
Диагноз и дифференциальный диагноз
Алгоритм диагностики и дифференциальной диагностики МПС у пациентов с поражением опорно-двигательного аппарата представлен на рис. 4 [19]. Если контрактуры суставов определяются у новорожденного ребенка, то наиболее вероятен диагноз артрогрипоза – заболевания, характеризующегося врожденными контрактурами двух и более суставов несмежных областей в сочетании с мышечной гипо- или атрофией. Различают артрогрипоз с поражением верхних и/или нижних конечностей, генерализованный и дистальный варианты. Артрогрипоз – это не самостоятельная нозологическая форма, а скорее физический симптом, который может быть обусловлен различными причинами, например, ограничением движений плода во время его развития (многоводие, маловодие, пороки развития и опухоли матки, многоплодная беременность), нарушением развития мышц (вирусные инфекции), генетическими факторами и др.
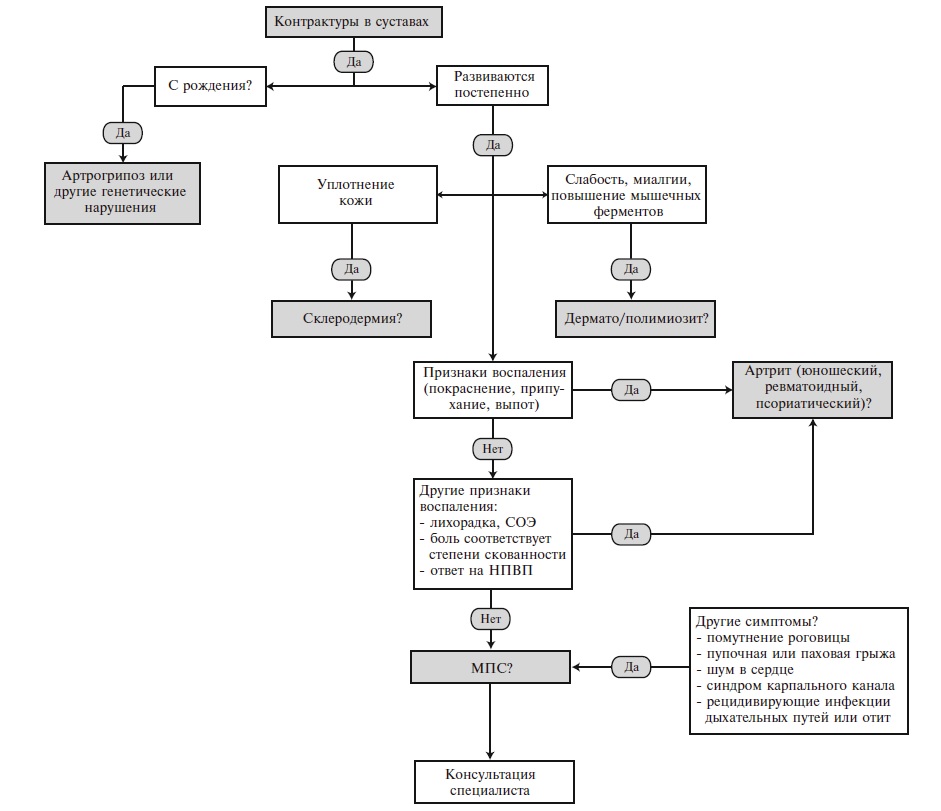
Боли и тугоподвижность суставов, появляющиеся в детском или подростковом возрасте, могут имитировать ревматические заболевания, в частности юношеский идиопатический артрит, ревматоидный или псориатический артрит. Основное значение для дифференциальной диагностики с этими заболеваниями имеют отсутствие воспалительной боли (т.е. боли, возникающей по утрам и сопровождающейся скованностью, которая уменьшается на фоне физической активности), локальных (припухание и болезненность при пальпации суставов) и системных (повышение температуры тела и/или СОЭ и уровня С-реактивного белка) признаков воспаления (рис. 4) [19]. Глюкокортикостероиды неэффективны, хотя нестероидные противовоспалительные препараты могут несколько уменьшить имеющиеся симптомы.
Признаки поражения суставов, появляющиеся в более старшем возрасте, часто расценивают как первичный остеоартроз. Дифференцировать поражение опорно-двигательного аппарата при МПС с этим забо леванием позволяют развитие артропатии в подростковом или молодом возрасте при отсутствии факторов риска первичного остеоартроза и наличие других типичных проявлений генетического заболевания (карликовый рост, измененные черты лица, порок клапана сердца, помутнение роговицы и т.п.) (табл. 3).
| Поражение опорно-двигательного аппарата |
| Контрактуры суставов, развивающиеся в раннем возрасте и не сопровождающиеся признаками воспаления или эрозивными изменениями костей |
| “Когтистая лапа” |
| Деформация позвоночника (сколиоз, кифоз, лордоз) |
| Рентгенологические признаки множественного дизостоза |
| Другие клинические проявления |
| Нарастающая “грубость” черт лица |
| Помутнение роговицы |
| Короткая ригидная шея |
| Частые респираторные инфекции, рецидивирующий средний отит, заложенность носа, шумное дыхание/храп |
| Шум в сердце |
| Пупочные и/или паховые грыжи |
| Низкий рост |
| Нарушение походки |
| Увеличение живота за счет печени и селезенки |
Скрининговым методом диагностики МПС является измерение экскреции ГАГ с мочой. Определение типа ГАГ в моче (дерматансульфат, гепарансульфат, хондороитинсульфат и кератансульфат) с помощью тонкослойной хроматографии или электрофореза имеет определенное значение для дифференциальной диагностики МПС, однако результаты этих исследований все же не позволяют установить окончательный диагноз. Экскреция ГАГ с мочой у детей, подростков и молодых людей с МПС обычно превышает таковую у здоровых людей сопоставимого возраста [13]. Однако у взрослых людей с МПС, особенно с более легкими и медленно прогрессирующими формами заболевания, она может оказаться близкой к норме. Соответственно, следует осторожно интерпретировать результаты этих тестов и продолжать обследование, если диагноз МПС представляется вероятным на основании клинических данных.
Следующий этап диагностики – определение активности лизосомных ферментов в высушенных пятнах крови, лейкоцитах или фибробластах. Анализ высушенных пятен крови обычно проводят в тех случаях, когда образец необходимо отправить в лабораторию, находящуюся в другом городе или стране. Более надежным считают исследование лейкоцитов, выделенных из цельной крови, или культивированных фибробластов.
Для подтверждения диагноза проводят молекулярногенетическое исследование, которое необходимо также для выявления носителей мутантных генов и пренатальной диагностики.
Лечение мукополисахаридозов
Для патогенетической терапии МПС применяют рекомбинантные формы ферментов, дефицит которых лежит в основе развития соответствующего заболевания, в том числе ларонидазу для лечения МПС I, идурсульфазу – МПС II, галсульфазу – МПС VI, элосульфазу альфа – МПС IVa (в Российской Федерации последний препарат не зарегистрирован). Все препараты предназначены для внутривенного введения. Их эффективность и безопасность установлены как в рандомизированных, двойных слепых, плацебо-контролируемых исследованиях, так и длительных наб людательных исследованиях, позволивших изучить отдаленные эффекы ФЗТ [20].
Эффективность и безопасность галсульфазы оценивали в рандомизированном, двойном слепом, плацебоконтролируемом, 24-недельном исследовании 3 фазы у 39 больных МПС VI [21]. Критериями эффективности были толерантность к физической нагрузке и экскреция ГАГ с мочой. Лечение галсульфазой в течение 24 недель по сравнению с плацебо привело к значительному увеличению пройденной за 12 минут дистанции (р=0,025) и скорости подъема по лестнице (р=0,053) и достоверному снижению экскреции ГАГ с мочой (p
Заключение
МПС – это группа редких заболеваний, которые обычно диагностируют поздно вследствие низкой информированности врачей о лизосомных болезнях накопления. Наибольшие диагностические трудности возникают при более легких формах МПС, которые характеризуются медленным развитием соматических проявлений и стертостью типичных внешних признаков. Выделение легких, или ослабленных (attenuated), форм МПС весьма условно, так как в конечном итоге у таких больных развиваются инвалидизирующие осложения, часто требующие оперативного лечения. Одним из типичных симптомов МПС I, II и VI является нарастающая тугоподвижность в суставах, поэтому такие больные могут обращаться за помощью к ревматологам. Особенность поражения опорно-двигательного аппарата при МПС – отсутствие локальных (припухания суставов и болезненности при их пальпации) и системных (повышения температуры тела и/или СОЭ и уровня С-реактивного белка) признаков воспаления. Исключить остеоартроз позволяют молодой возраст пациента и отсутствие типичных факторов риска дегенеративных заболеваний суставов. Важное диагностическое значение имеют системные проявления, такие как пупочная и паховая грыжа, изменение черт лица, помутнение роговицы, низкий рост, увеличение печени и селезенки, рецидивирующие инфекции дыхательных путей и средний отит и др. Если заподозрен диагноз МПС, то необходимо определить экскрецию ГАГ с мочой, а также измерить активность лизосомных ферментов и провести молекулярно-генетическое исследование для подтверждения диагноза.
