гипотония пищевода что это такое
Клиника, диагностика и лечение нарушений двигательной функции пищевода
Из этой лекции Вы узнаете о:
В то же время работа пищевода может определяться самостоятельным функционированием межмышечного нервного сплетения, даже без участия вагусной регуляции, т.е. деятельность ауэрбаховского нервного сплетения может быть автономной. Это регуляция местная, осуществляющаяся при раздражении внутренней поверхности пищевода. В этом случае возникает так называемая вторичная перистальтика пищевода, направленная на удаление попавших из желудка в пищевод еды, жидкости, воздуха, которая возникает в ответ на растяжение стенки пищевода на любом его участке.
Таким образом, из приведенных данных видно, что существует несколько путей регуляции двигательной функции пищевода: воздействие на холинергическую, дофаминергическую, нитроергическую стимуляцию и блокирование тока кальция в гладкомышечную клетку. На роли гормональной регуляции и деятельности водителей ритма перистальтики пищевода мы не останавливаемся, поскольку они недостаточно ясны и недоступны для регуляторного воздействия.
Пищевой комок поступает в просвет пищевода при расслаблении верхнего пищеводного сфинктера. Задержка этого расслабления всего на 250 мс приводит к тяжелейшей аспирационной пневмонии. После поступления пищи в пищевод инициируется первичная перистальтическая волна, которая движется по нему со скоростью 2-4 см в секунду.
В норме первичная перистальтическая волна проходит по пищеводу за 8-12 с. При этом отмечается разная амплитуда сокращений стенки: 21 мм рт.ст. в верхней трети пищевода, 52 мм рт.ст. в средней и 46 мм рт.ст. в нижней, причем сокращению стенки предшествует ее расслабление. Тонкий механизм этого процесса заключается в том, что холинергическая стимуляция на некоторое время тормозит собственную активность мускулатуры пищевода, поддерживающую его тонус, а затем, после прекращения этой стимуляции, возникает так называемая реакция на выключение и стенка интенсивно сокращается.
Двигательные нарушения деятельности пищевода приводят к патологическому движению пищи двух видов: задержке или замедлению антеградного движения либо появлению ретроградного движения. Эти расстройства включают в себя нарушения перистальтики грудного отдела пищевода и деятельности сфинктеров. Возможны гипермоторные (различные виды эзофагоспазма) и гипомоторные (редко встречающиеся) нарушения перистальтики грудного отдела пищевода. Нарушения деятельности нижнего пищеводного сфинктера включают в себя недостаточность и ахалазию кардии, нарушения деятельности верхнего пищеводного сфинктера чаще попадают в поле зрения невропатологов и оториноларингологов.
В клинической картине дискинезий пищевода важное место занимает психологическая дезадаптация больных. Она возникает после того, как пациент лишается возможности нормально принимать пищу, должен особым образом вести себя во время еды, а иногда вообще не может есть в присутствии других людей. Приём пищи, являющийся по существу достаточно интимным актом, подвержен влиянию негативных стрессовых воздействий. Даже вполне здоровый человек время от времени испытывает ощущение, образно описываемое, как «комок в горле», мешающий проглотыванию. Исходя из этого, ясно, что при нарушении глотания создаются условия для психологической дезадаптации и развития неврозов. Данное обстоятельство обусловливает необходимость использовать при лечении этих больных препараты, оказывающие успокаивающее действие.
Примерная схема лечения больных с двигательными нарушениями пищевода представлена на рис. 1. Антагонисты ионов кальция, блокируя сокращение гладкомышечных клеток, снижают тонус и амплитуду сокращений стенки пищевода и в ряде случаев оказываются весьма эффективными. Мы применяем нифедипин для лечения гипермоторных дискинезий пищевода. Нитраты, являясь прямым донором оксида азота, также снижают тонус и амплитуду сокращений пищевода. В некоторых случаев они уменьшают выраженность болевого синдрома и явлений дисфагии. Мы применяем изосорбида динитрат.
Рис. 1. Схема лечения нарушений двигательной функции пищевода
Поскольку ацетилхолин является основным медиатором, стимулирующим сокращение гладкомышечной клетки и соответственно двигательную активность, при лечении гипермоторных дискинезий патогенетически обосновано использование холинолитических препаратов. Холинолитик бускопан широко применяют при лечении гипермоторных дискинезий желчного пузыря и кишечника, пилороспазма, язвенной болезни и других заболеваний. По молекулярному строению препарат является бутил-N-скополаминобромидом. Благодаря наличию молекулы брома препарат дает легкий седативный эффект, что выгодно отличает его от других холинолитиков. Бускопан является M1- и М2-холиноблокатором. Он действует как на уровне парасимпатических ганглиев, так и в стенке органа.
Мы поставили перед собой задачу оценить способность бускопана оказывать спазмолитическое действие при гипермоторных дискинезиях пищевода. С этой целью проводили изучение двигательной функции пищевода с помощью эзофаготонокимографии и рентгенологическое исследование пищевода до и после применения бускопана.
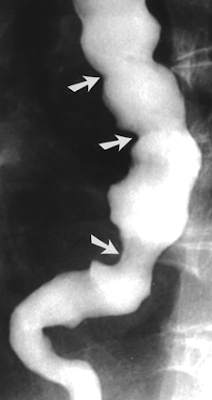
На рентгенограммах, представленных на рис. 2, а, отображена картина эзофагоспазма: отчетливо видны спастические сокращения нижней трети пищевода. При рентгенологическом исследовании, проведенном после внутримышечного введения 1 мл бускопана, установлено исчезновение признаков гипермоторной дискинезий (рис. 2,б). Это подтверждает предположение об эффективности холинолитиков при лечении гипермоторных дискинезий пищевода.
Рис. 2. Рентгенограммы пищевода больного с эзофагоспазмом
Другой нашей целью было изучение возможности применения бускопана в рентгенологической диагностике заболеваний пищевода.
При проведении дифференциальной диагностики некоторых состояний необходима искусственная гипотония органа. Как известно, методику искусственной гипотонии применяют, в частности, в тех случаях, когда расслабление стенки пищевода позволяет лучше выявить его патологические изменения. Проведение рентгенологического исследования пищевода в условиях искусственной гипотонии бывает необходимо при установлении характера стриктуры пищевода, который часто определяет выбор тактики дальнейшего лечения. По рентгенограммам, представленных на рис. 3, а, трудно судить о природе возникшей стриктуры пищевода, на основании этого снимка нельзя отвергнуть злокачественный характер поражения. После введения бускопана, хотя стриктура и сохранилась, стенка пищевода в месте сужения расслабилась, в связи с чем с большей вероятностью можно говорить о доброкачественном характере сужения (рис. 3,6). Применение бускопана позволяет лучше определять наличие грыжи пищеводного отверстия диафрагмы, что также очень важно для решения вопроса о тактике лечения. После введения бускопана грыжа пищеводного отверстия диафрагмы на рентгенограммах видна более отчетливо.
Рис. 3. Рентгенограммы больного со стриктурой пищевода
Следует также упомянуть, что гипотония стенки пищевода, вызываемая бускопаном, позволяет лучше диагностировать варикозное расширение вен пищевода. На рис. 4, а, представлены рентгенограммы пищевода больного циррозом печени: варикозно-расширенные вены не видны. После введения бускопана эти изменения визуализируются более отчетливо (рис. 4, б).
Рис. 4. Рентгенограммы пищевода больного циррозом печени
Таким образом, полученные данные свидетельствуют о том, что бускопан, оказывая холинолитическое действие, способен также снижать тонус стенки тела пищевода, в связи с чем его можно применять как для лечения гипермоторных дискинезий пищевода, так и для диагностики его заболеваний.
Кафедра пропедевтики внутренних болезней 1-го лечебного факультета Московской медицинской академии им. И.М. Сеченова.
Дискинезии пищевода
Что провоцирует / Причины Дискинезии пищевода:
Дискинезии пищевода бывают первичные и вторичные.
Причинами первичных дискинезий пищевода служат:
Патогенез (что происходит?) во время Дискинезии пищевода:
Функция пищевода проста, как видно уже из его названия. Поэтому нарушения функции однообразны и в конечном счете сводятся к нарушениям моторики и проходимости пищевода. Не зависимо от их природы они выражаются либо в гипертонии, гиперкинезиях и спазмах, либо в гипотонии, гипокинезии и недостаточности сфинктеров. Все эти функциональные расстройства распознаются с помощью рентгенологического исследования. Они сопровождают первичные заболевания пищевода или чаще являются вторичными и наблюдаются при многих болезнях пищеварительной системы, нервной и эндокринной систем, при нарушениях метаболизма и психических заболеваниях.
Симптомы Дискинезии пищевода:
Самым частым функциональным нарушением является недостаточность пищеводно-желудочного перехода с гастроэзофагеальным рефлюксом. Рефлюкс возникает в результате разницы давлений в пищеводе и желудке. При вертикальном положении больного он отсутствует. Если в этом положений замечен переход сульфата бария из желудка в пищевод, то он связан не с рефлюксом, а с отрыжкой, тошнотой или рвотой, в которых участвуют мышцы желудка, диафрагмы и брюшной стенки.
К недостаточности пищеводно-желудочного перехода близок синдром халазии. Под халазией понимают расслабление нижнего пищеводного сфинктера с недостаточностью его замыкательной функции. Синдром описан у новорожденных и выражается в массивном затекании содержимого желудка в пищевод. Сходный симпто-мокомплекс наблюдается при склеродермии, болезни Рейно, после кардиодилатации и кардиомиотомии. Нередко при этом регистрируется и сегментарный спазм пищевода.
Диаметрально противоположны рентгенологические симптомы гипертонии и спазмов пищевода. Пищевод выпрямлен и не расширен. Складки слизистой оболочки в нем контурируются отчетливо. Продвижение контрастной массы в той или иной степени нарушено из-за дискоординации моторики пищевода, что выражается в локальных неперемещающихся неперистальтических сокращениях.
Очертания пищевода становятся волнистыми, так как на его контурах появляются симметричные или неравномерные втяжения (рис. 12). Они быстро возникают и быстро исчезают- Вторичные сокращения приводят к сужению тубулярной части пищевода над ампулой на протяжении нескольких сантиметров. Процесс может дойти до сегментарного спазма ретрокардиального сегмента. Для снятия спазма приходится применять сублингвальное назначение нитроглицерина или подкожное введение атропина. Напротив, прием охлажденной бариевой взвеси усиливает спазм.
Диагностика Дискинезии пищевода:
Все виды гиперкинезий распознаются лучше, если проводить рентгеноскопию с применением 1-2 чайных ложек кислого бария С /2 чайной ложки лимонной кислоты на ‘/з стакана сметанообразной бариевой взвеси.
Недостаточность кардии и гастроэзо-фагеальный рефлюкс выявляют в положении больного на спине или на животе либо в вертикальном положении, но при сильном наклоне кпереди. Обычно применяют простой прием: пациенту предлагают выпить порцию контрастной массы в вертикальном положении и после эвакуации сульфата бария из пищевода в желудок принять горизонтальное положение на спине. Возврат сульфата бария в пищевод указывает на рефлюкс. Глубокое дыхание, натуживание, поднимание выпрямленных ног, глотательные движения способствуют рефлюксу. Используют также модифицированую методику Карвало (проба водяного сифона): больной ложится на правый бок под углом 45° и заводит левую руку за голову, а в правую руку берет стакан воды комнатной температуры. Его просят не торопясь пить эту воду через полиэтиленовую трубку, не приподнимая голову с трохоскопа. Иногда уже после первых глотков воды можно заметить, как бариевая взвесь с проглоченной водой возвращается из желудка в пищевод. В ответ наблюдается усиление моторики пищевода. Однако пептический эзофагит является почти постоянным спутником недостаточности кардии. Это, естественно, обогащает рентгенологическую картину: определяются расширение просвета пищевода, перестройка рельефа слизистой оболочки, неровность очертаний, ослабление перистальтики, появление неперистальтических сокращений.
Лечение Дискинезии пищевода:
К каким докторам следует обращаться если у Вас Дискинезии пищевода:
Диффузный спазм пищевода (эзофагоспазм). Дискинезия пищевода (K22.4)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
В зависимости от механизмов нарушения двигательной активности пищевода различают два варианта эзофагоспазма:
— первичный (идиопатический) эзофагоспазм;
— вторичный (рефлекторный) эзофагоспазм.
Отдельные авторы, кроме того, выделяют гиперкинетические и гипокинетические варианты заболевания, представленные в следующей классификации (Трухманов А.С., 1997):
1. Нарушения перистальтики грудного отдела пищевода:
Этиология и патогенез
Этиология диффузного спазма пищевода неизвестна.
В зависимости от механизмов нарушения двигательной активности пищевода различают два варианта эзофагоспазма.
Гиперкинетические варианты дискинезий пищевода сопровождаются усилением тонуса и моторики пищевода как во время глотания, так и вне его.
Эпидемиология
Возраст: преимущественно от 30 до 70 лет
Признак распространенности: Распространено
Соотношение полов(м/ж): 0.3
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Изжога встречается у 20% пациентов.
Диагностика
Автор. Nevit Dilmen 1994
Эзофагоманометрия (манометрия пищевода)
У определенного процента больных результаты исследования могут не отличаться от нормы, у других при проведении манометрии пищевода обнаруживаются:
— спастические сокращения стенок пищевода в виде волн различной формы и амплитуды, во время которых давление в пищеводе превышает 30 мм.рт.ст.;
-эпизоды нормальной перистальтики, позволяющие дифференцировать эзофагоспазм от ахалазии;
— рефлекторное расслабление нижнего пищеводного сфинктера, неполная его релаксация.
Суточный мониторинг рН в нижней трети пищевода выявляет эпизоды ГЭР, о чем говорит падение показателей рН ниже 4. Регистрируется общее количество рефлюксов, число эпизодов продолжительностью более 5 минут, длительность самого большого эпизода, средняя продолжительность рефлюкса, общее время исследования, в течение которого значение рН было ниже 4.
Возможно применение метода внутрипищеводной импедансометрической диагностики моторной функции пищевода.
Лабораторная диагностика
Обязательные исследования: общий анализ крови.
Дополнительные исследования: биохимический анализ крови (общий белок, глюкоза, АлАТ, АсАТ, амилаза, ЩФ).
Дифференциальный диагноз
Осложнения
Лечение
Немедикаментозное лечение подразумевает профилактику повышения внутрибрюшного давления: больные должны избегать выполнения частых наклонов туловища, подъема тяжестей, переедания.
Медикаментозное лечение
Комплексное лечение должно быть направлено на устранение спазма гладкой мускулатуры и восстановления нормальной перистальтики пищевода.
Назначают прием за 30-40 минут до еды блокаторов медленных кальциевых каналов; антихолинергических средств (атропин, платифиллин и др) или нитратов (изосорбида ди- и мононитраты).
Для большинства больных (эмоционально лабильных пациентов), целесобразно применение седативных средств и антидепрессантов.
Вопрос о применении прокинетиков остается спорным. Осуществляется лечение осложнений, в частности рефлюкс-эзофагита (антисекреторные средства, антациды, цитопротекторы).
Хирургическое лечение
Проводится лишь у некоторых больных с тяжелым течением заболевания и при неэффективности комплексной диетомедикаментозной терапии.
У эмоционально стабильных пациентов наблюдаются лучшие результаты оперативного лечения.
Нарушения моторики органов пищеварения и общие принципы их коррекции
Практически любое заболевание органов пищеварения сопровождается нарушением их моторной функции. В одних случаях они определяют характер клинических проявлений, в других — скрываются на втором плане, однако присутствуют практически всегда.
Практически любое заболевание органов пищеварения сопровождается нарушением их моторной функции. В одних случаях они определяют характер клинических проявлений, в других — скрываются на втором плане, однако присутствуют практически всегда. И это закономерно, т. к. характер моторики находится под контролем и в тесной связи с состоянием органов пищеварения, также как под контролем нервных и гуморальных механизмов более высокого уровня.
Все состояния, связанные с нарушением моторики органов пищеварения, можно подразделить на две большие группы. В первом случае рассматриваемые нарушения связаны с патологическим процессом в том или ином отделе пищеварительной системы, например, при язвенной болезни двенадцатиперстной кишки или при колитах. Моторика может изменяться при сдавлении кишки извне, наличии препятствия в ее просвете или увеличении объема ее содержимого, как, например, наблюдается при осмотической диарее. В других случаях моторика меняется вследствие нарушения ее регуляции со стороны нервной или эндокринной систем. Эта группа заболеваний получила название функциональных, что подчеркивает вторичность и обратимость развивающихся изменений. В то же время длительно существующие функциональные нарушения моторики органов пищеварения рано или поздно приводят к их «органическому» поражению. Так, функциональный гастроэзофагеальный рефлюкс может стать причиной рефлюкс-эзофагита, т. е. привести к формированию гастроэзофагеальной рефлюксной болезни, а синдром раздраженного кишечника — к развитию хронического колита. Таким образом, благоприятное течение функциональных нарушений, на котором акцентируют внимание и Римские критерии, является таковым только на определенном временном промежутке. Следует также подчеркнуть, что функциональные заболевания особо актуальны для педиатрической практики, т. к. составляют у детей подавляющую часть всех заболеваний органов пищеварения. Распространенность функциональных нарушений в структуре заболеваний желудочно-кишечного тракта у детей не только велика, но продолжает ежегодно расти. Так, синдром функциональной диспепсии наблюдается в 30–40% случаев, хроническая дуоденальная непроходимость — в 3–17% [1].
Все моторные нарушения пищеварительной трубки можно сгруппировать следующим образом:
Клиническая симптоматика нарушений моторики органов пищеварения многообразна и зависит от локализации процесса, его характера и первопричины. Они могут проявляться диареей или запором, рвотой, регургитацией, болями или дискомфортом в животе и многими другими жалобами.
Соматические симптомы (жалобы) больного представляют собой, по существу, интерпретацию психической сферой человека информации от рецепторов, расположенных во внутренних органах. На ее формирование оказывает влияние не только патологический процесс как таковой, но также особенности нервной системы и психической организации пациента. Реальная жалоба, представляемая таким образом врачу, определяется характером патологии, чувствительностью рецепторов, особенностями проводящей системы и, наконец, интерпретацией информации от органов на уровне коры больших полушарий. При этом последнее звено нередко оказывает решающее влияние на характер жалоб, нивелируя их в одних случаях и усугубляя — в других, а также придавая им индивидуальную эмоциональную окраску.
Поток импульсов от периферических рецепторов определяется уровнем их чувствительности или гиперчувствительности к действию повреждающих стимулов, проявляющейся снижением порога их активации, увеличением частоты и длительности импульсов в нервных волокнах с усилением афферентного ноцицептивного потока. При этом незначительные по своей силе стимулы (например, растяжение стенки кишки) могут провоцировать интенсивный поток импульсов в центральные отделы нервной системы, создавая образ тяжелого поражения с соответствующей ответной вегетативной реакцией.
Можно, таким образом, выделить три уровня формирования соматического симптома (жалобы), например боли: органный, нервный, психический. Генератор симптома может располагаться на любом уровне, однако формирование эмоционально окрашенной жалобы происходит только на уровне психической деятельности. При этом болевая жалоба, сгенерированная без поражения органа, может ничем не отличаться от таковой, возникшей вследствие истинного повреждения.
Как и в случае боли, жалобы, связанные с нарушением моторики желудочно-кишечного тракта, могут быть сформированы на уровне пораженного органа (желудка, кишечника и т. п.), связаны с нарушением регуляции этих органов со стороны нервной системы, но также могут быть сгенерированы независимо от состояния органа, в связи с особенностью психоэмоциональной организации пациента. По сравнению с механизмом возникновения боли, различие связано лишь с направлением нервной импульсации: в случае болей имеет место «восходящее» направление, а генератором жалобы может стать вышележащий уровень без участия нижележащего, тогда как в случае нарушения моторики желудочно-кишечного тракта наблюдается обратная ситуация: «нисходящая» импульсация с возможностью генерации симптома нижележащим органом без участия вышележащего. Наконец, возможна генерация нисходящего стимула на сегментарном уровне в ответ на патологический восходящий импульс, например, при гиперреактивности рецепторов. Механизмы, связанные со снижением порога чувствительности рецепторов кишечника в сочетании со стимуляцией его со стороны верхних регуляторных центров, активизирующихся на фоне психосоциальных влияний, наблюдаются, в частности, при синдроме раздраженного кишечника.
Таким образом, любой симптом (жалоба) становится таковым только при обработке разрозненной нервной импульсации высшими отделами. Истинная соматическая жалоба определяется поражением того или иного внутреннего органа, а различные отделы нервной системы выполняют функции связующего звена и первичной обработки данных, передавая последние на уровень психики или в обратном направлении. В то же время генератором соматоподобных жалоб может быть сама нервная система и ее высшие отделы. При этом психический уровень является абсолютно самодостаточным и здесь могут «зарождаться» жалобы, не имеющие своего прообраза на соматическом уровне, но не отличимые от истинных соматических симптомов. Именно эти механизмы лежат в основе нарушений моторики функционального характера. Дифференцировка первичного уровня симптома (жалобы) имеет принципиальное значение для правильной постановки диагноза и выбора оптимального плана лечения.
Нарушения моторики органов пищеварения любого происхождения неизбежно вызывают вторичные изменения, главными из которых является нарушение процессов переваривания и всасывания, а также нарушение микробиоценоза кишечника. Перечисленные нарушения усугубляют моторные нарушения, замыкая патогенетический «порочный круг» [2].
Органы пищеварения обладают электрической активностью, определяющей ритм и интенсивность мышечных сокращений и моторики в целом. Вопрос о локализации электрического водителя ритма желудочно-кишечного тракта остается открытым. Проведенные исследования показали, что водитель ритма желудка расположен в проксимальной части большой кривизны, а для тонкой кишки данную роль играет проксимальный отдел двенадцатиперстной кишки (некоторые авторы локализуют его в области впадения общего желчного протока), который генерирует медленные электрические волны наиболее высокой для всей тонкой кишки частоты. Кроме того, доказано, что любая зона желудочно-кишечного тракта является источником ритма для каудально расположенных сегментов или становится таковым в определенных условиях. Скорость распространения основного электрического ритма в различных отделах желудочно-кишечного тракта неодинакова и зависит от его функционального состояния и водителя ритма. Для желудка она колеблется от 0,3–0,5 см/сек (в фундальном отделе) до 1,4–4,0 см/сек (в антральном отделе). Следует отметить, что всегда существует градиент как основного электрического ритма, так и ритмических сокращений гладких мышц желудочно-кишечного тракта по частоте и скорости проведения возбуждения в каудальном направлении [3, 4, 5, 6].
Для оценки характера моторики органов пищеварения могут использоваться рентгенологические (контрастные) и электрофизиологические методы исследования (электрогастроэнтеромиография). Последние в настоящее время получили новый импульс для развития и внедрения в практику на основе новой технической базы и компьютерных технологий, позволивших в реальном времени проводить сложный математический анализ полученных данных. Метод основан на регистрации электрической активности органов пищеварения.
Коррекция нарушений моторики органов пищеварения сводится к решению трех задач:
Так как первопричиной функциональных нарушений чаще всего является нарушение нервной регуляции органов пищеварения, первая задача в этом случае должна решаться гастроэнтерологами в тесном контакте с невропатологами, психоневрологами и психологами после тщательного обследования пациента [7]. В случае первичной патологии органов пищеварения, например при язвенной болезни, на первое место выходит лечение основного заболевания.
Вторая задача решается назначением постуральной терапии, коррекцией питания и медикаментозными средствами. Постуральная терапия наиболее важна при коррекции гастроэзофагеального рефлюкса. Рекомендуется обеспечить возвышенное положение головного конца кровати пациента, избегать тесной одежды и тугих поясов, физических упражнений, связанных с перенапряжением мышц брюшного пресса, глубоких наклонов, длительного пребывания в согнутом положении, поднятия руками тяжестей более 8–10 кг на обе руки. Детям грудного возраста следует придавать вертикальное положение во время кормления и непосредственно после кормления. В питании следует ограничить или снизить содержание животных жиров, повысить содержание белка, избегать раздражающих продуктов, газированных напитков, уменьшить разовый объем (можно увеличить частоту) приема пищи. Кроме того, не следует есть перед сном. Больным с ожирением рекомендуется снизить вес. Эти и некоторые другие задачи у детей грудного возраста решаются назначением специальных антирефлюксных смесей. По возможности следует избегать приема препаратов, снижающих тонус нижнего пищеводного сфинктера, в т. ч. седативных, снотворных, транквилизаторов, теофиллина, холинолитиков, бета-адреномиметиков. В случае курения его необходимо прекратить.
При патологии кишечника исключаются плохо переносимые (вызывающие появление боли, диспепсии) и способствующие газообразованию продукты: жирные блюда, шоколад, бобовые (горох, фасоль, чечевица), капуста, молоко, черный хлеб, картофель, газированные напитки, квас, виноград, изюм. Ограничиваются свежие овощи и фрукты. Другие продукты и блюда назначают в зависимости от преобладания в клинической картине диареи или запора.
В целом диета определяется основным заболеванием.
С целью медикаментозной коррекции моторики органов пищеварения применяются прокинетики и спазмолитики. Список прокинетиков, применяющихся отечественными гастроэнтерологами, относительно невелик. К ним относятся метоклопрамид, домперидон и тримебутин.
Действие домперидона (Мотилиум), также как и метоклопрамида (Церукал, Реглан), связано с их антагонизмом по отношению к дофаминовым рецепторам желудочно-кишечного тракта и, как следствие, усилением холинергической стимуляции, приводящей к повышению тонуса сфинктеров и ускорению моторики. В отличие от домперидона, метоклопрамид хорошо проникает через гематоэнцефалический барьер и способен вызывать серьезные побочные эффекты (экстрапирамидные расстройства, чувство сонливости, усталости, беспокойство, а также галакторею, связанную с повышением в крови уровня пролактина), что заставляет избегать его применения в педиатрической практике. Единственной ситуацией, когда метоклопрамид оказывается незаменимым, является экстренное купирование рвоты, т. к. другие прокинетики не выпускаются в инъекционных формах. Мотилиум назначается в дозе 2,5 мг на 10 кг массы тела 3 раза в день в течение 1–2 месяцев. Побочные эффекты Мотилиума (головная боль, общая утомляемость) встречаются редко (у 0,5–1,8% больных).
Изучается также влияние на моторику и возможность применения при функциональных расстройствах как у взрослых, так и у детей аналогов соматостатина (октреотида). Было показано, что соматостатин снижает моторику желудочно-кишечного тракта и может с успехом применяться при ряде функциональных расстройств, однако конкретные показания и способ применения еще не разработаны [8, 9].
Особое место среди препаратов, влияющих на моторику, занимает лоперамид (Имодиум). Точкой фармакологического приложения этого препарата являются опиатные рецепторы толстой кишки, воздействие на которые приводит к значительному, зависимому от дозы, более выраженному по сравнению с тримебутином, замедлению моторики. Лоперамид является высокоэффективным симптоматическим противодиарейным средством и может использоваться в комбинации с другими препаратами. Применение его должно быть достаточно осторожным, т. к. на фоне замедления моторики кишечное всасывание повышается, что может привести к тяжелой интоксикации, особенно у больных с инфекционной диареей или выраженным дисбактериозом кишечника.
Во многих случаях, помимо нарушений пропульсивной активности, имеет место спазм сфинктеров. В этих случаях ключевыми препаратами становятся спазмолитики, не только нормализующие мышечный тонус, но также устраняющие боль. Спазмолитическими эффектами в отношении органов пищеварения обладают несколько групп лекарственных средств. К ним относятся М-холинолитики (начиная с ушедшего из клинической практики атропина), миотропные спазмолитики, действующие через подавление фосфодиэстеразы (например, дротаверин (Но-шпа)), селективный блокатор кальциевых каналов клеток кишечника (пинаверия бромид (Дицетел)) и высокоэффективный модулятор Na+- и K+-каналов (мебеверин (Дюспаталин)).
Дротаверин, ингибиторуя фосфодиэстеразы IV, повышает концентрации цАМФ в миоцитах, что приводит к инактивации киназы миозина, тормозит соединение миозина с актином, снижая сократительную активность гладкой мускулатуры, и способствует расслаблению сфинктеров и снижению силы мышечных сокращений.
Пинаверия бромид (Дицетел) блокирует потенциалзависимые кальциевые каналы миоцитов кишечника, резко снижая поступление в клетку внеклеточных ионов кальция и тем самым предотвращая мышечное сокращение. Особенностями препарата является его селективность в отношении органов пищеварения, включая желчевыводящие пути, а также способность снижать висцеральную чувствительность, не влияя на другие органы и системы, включая сердечно-сосудистую.
Особенностью мебеверина (Дюспаталина) является его двойное действие. С одной стороны, он блокирует быстрые Na+-каналы, препятствуя деполяризации мембраны мышечной клетки и развитию спазма, нарушая при этом передачу импульса от холинергических рецепторов. С другой стороны, мебеверин блокирует наполнение Сa++-депо, истощая их и ограничивая тем самым выход К+ из клетки, что препятствует развитию гипотонии. Таким образом, мебеверин обладает модулирующим действием на сфинктеры органов пищеварения, при котором возможно не только снятие спазма, но также предотвращение избыточной релаксации. Особенностью Дюспаталина является его форма выпуска: 200 мг мебеверина заключены в микрогранулы, покрытые рН-чувствительной оболочкой, а сами микрогранулы заключены в капсулу. Таким образом достигается не только наибольшая эффективность препарата, но также пролонгирование его действия во времени и на протяжении всего желудочно-кишечного тракта. Постепенно высвобождающийся из гранул препарат обеспечивает равномерное действие в течение 12–13 часов. Дюспаталин назначается внутрь за 20 мин до еды по 1 капсуле 2 раза в день (утром и вечером).
Мебеверин выпускается с 1965 г., и многолетний опыт его применения показал не только эффективность препарата, но и его безопасность. Важной особенностью препарата является отсутствие антихолинергических эффектов, что значительно расширяет область его применения.
При метеоризме назначаются препараты, уменьшающие газообразование в кишечнике за счет ослабления поверхностного натяжения пузырьков газа, приводя к их разрыву и предотвращая тем самым растяжение кишечной стенки (и соответственно — развитие боли). Может использоваться симетикон (Эспумизан) и комбинированные препараты: Панкреофлат (панкреатические ферменты + симетикон), Юниэнзим с МПС (растительные ферменты + сорбент + симетикон).
При запорах показано назначение слабительных препаратов и/или прокинетиков, однако в последней группе препаратов отсутствуют эффективные средства, допущенные к применению в педиатрической практике, а из слабительных средств наиболее эффективным и безопасным во всех возрастных группах средством является лактулоза (Дюфалак).
Главной особенностью лактулозы является ее пребиотическое действие. Пребиотики представляют собой частично или полностью неперевариваемые компоненты пищи, которые избирательно стимулируют рост и/или метаболизм одной или нескольких групп микроорганизмов, обитающих в толстой кишке, обеспечивая нормальный состав кишечного микробиоценоза. С биохимической точки зрения в эту группу нутриентов входят полисахариды и некоторые олиго- и дисахариды.
В результате микробного метаболизма пребиотиков в толстой кишке образуются молочная кислота, короткоцепочечные жирные кислоты, углекислый газ, водород, вода. Углекислый газ в большой степени преобразуется в ацетат, водород всасывается и выводится через легкие, а органические кислоты утилизируются макроорганизмом, причем значение их для человека трудно переоценить.
Лактулоза представляет собой дисахарид, состоящий из галактозы и фруктозы. Ее пребиотический эффект был доказан в многочисленных исследованиях. Так, в рандомизированном двойном слепом контролируемом исследовании на 16 здоровых добровольцах (10 г/день лактулозы в течение 6 недель) было показано достоверное нарастание числа бифидобактерий в толстой кишке [10].
Слабительный эффект лактулозы непосредственно связан с ее пребиотическим действием и обусловлен значительным увеличением объема содержимого толстой кишки (примерно на 30%) в связи с ростом численности бактериальной популяции. Увеличение продукции кишечными бактериями короткоцепочечных жирных кислот нормализует трофику эпителия толстой кишки, улучшает ее микроциркуляцию, обеспечивая эффективную моторику, всасывание воды, магния и кальция. Частота побочных эффектов лактулозы значительно ниже по сравнению с другими слабительными средствами и не превышает 5%, причем в большинстве случаев их можно считать незначительными. Безопасность лактулозы определяет возможность ее применения даже у недоношенных детей, доказанную в клинических испытаниях [11, 12].
Доза лактулозы (Дюфалака) подбирается индивидуально, начиная с 5 мл 1 раз в день. При отсутствии эффекта дозу постепенно (на 5 мл каждые 3–4 дня) увеличивают до получения желаемого эффекта. Условно максимальной дозой можно считать у детей до 5 лет 30 мл в сутки, у детей 6–12 лет — 40–50 мл в сутки, у детей старше 12 лет и взрослых — 60 мл в сутки. Кратность приема может составлять 1–2 (реже — 3) раза в день. Курс лактулозы назначают на 1–2 месяца, а при необходимости — и на более длительный срок. Отменяют препарат постепенно под контролем частоты и консистенции стула.
Регуляторами моторики в определенной степени являются также адсорбенты, среди которых первое место занимает Смекта. Важно, что смектит (действующее начало препарата Смекта), помимо непосредственно адсорбирующего действия, обладает свойствами мукоцитопротекции и способствует замедлению моторики и благоприятно влияет на состав кишечной микрофлоры, являясь синергистом пробиотиков.
Третья задача при коррекции расстройств моторики — воздействие на нарушения, возникшие на фоне дискинезии пищеварительного тракта. Нарушения моторики (как замедление, так и ускорение) приводят к нарушению нормальных процессов переваривания и всасывания и изменению состава внутренней среды кишки. Изменение состава внутренней среды в кишке отражается на составе микрофлоры с развитием дисбактериоза, а также усугубляет уже имеющиеся нарушения пищеварительных процессов, в частности, вследствие изменения рН кишечного содержимого. В дальнейшем возможно повреждение эпителия, развитие воспалительного процесса, знаменующего переход от функциональных нарушений к заболеванию с вполне определенным морфологическим субстратом. Таким образом, с одной стороны, для коррекции нарушенной моторики целесообразно использование препаратов, обладающих пребиотической активностью (в т. ч. лактулоза), а, с другой стороны, в комплекс лечения функциональных нарушений пищеварительного тракта, при необходимости, должны включаться препараты панкреатических ферментов (предпочтительно высокоэффективные микросферические, например, Креон), адсорбенты (Смекта), пробиотки (Бифидум-бактерин форте и аналогичные).
В целом, определение состава терапии должно быть строго индивидуальным, учитывающим патогенетические особенности процесса у конкретного пациента с обязательной коррекцией первопричины расстройств моторики органов пищеварения.