гипопаратиреоз что это такое у взрослых
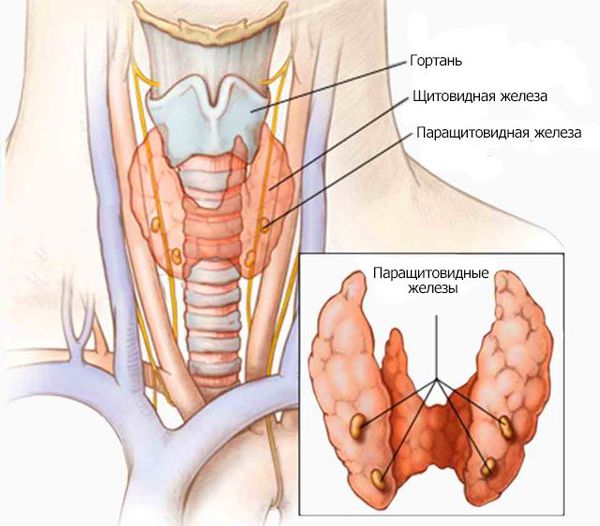
Гипопаратиреоз
Гипопаратиреоз — это заболевание, связанное с недостаточной активностью паратгормона – вещества, которое выделяется паращитовидной железой. Реже развитие симптоматики связано с нарушением чувствительности рецепторов к паратгормону. По статистике, отклонение функциональной активности паращитовидных желез от нормы наблюдается у 3 человек из 1000. Заболевание развивается независимо от возраста и может быть как врожденным, так и приобретенным.
Вне зависимости от причин развития, требуется специфическое лечение, а также постоянный контроль над заболеванием со стороны эндокринолога. Пациентам приходится все время принимать поддерживающие дозы препаратов. Несмотря на то, что недуг относится к заболеваниям обмена веществ, современная медицина позволяет привести к длительной ремиссии практически всех пациентов. Опасность болезни зключается в осложнениях и судорожных приступах. Поэтому при появлении симптоматики, требуется неотложная консультация врача.
Причины и классификация
Чаще всего развитие гипопаратиреоза ассоциировано с заболеваниями эндокринной системы. Это объясняется тем, что все железы внутренней секреции связаны анатомически и функционально. В результате недостаточной выработки паратгормона нарушается баланс минеральных веществ, и возникают характерные симптомы.
Симптомы
Главный клинический симптом — это усиленная мышечная возбудимость, которая приводит к судорогам. Этот синдром получил специальное название — тетанический (судорожный). Как правило, судороги болезненные, но больной остается в сознании. Они развиваются не сразу, сначала появляются типичные предвестники: скованность в мышцах, онемение, мурашки в области верхней губы, покалывание в пальцах. Затем начинаются спазмы мышц.
В зависимости от того, в какой части тела возникает судорога, появляются соответствующие симптомы:
Приступы могут быть спровоцированы или же развиваются самостоятельно. Пациенты теряют сознание только в тяжелых случаях.
Кроме приступов, развитие заболевание сопровождается вегетативными нарушениями. Часто развиваются осложнения, вызванные нарушением кровообращения — катаракта, нарушение мозговой деятельности.
Диагностика
При наличии выраженных симптомов, специфическая диагностика проводится только для подтверждения диагноза. В большинстве случаев сбора анамнеза и проведения внешнего осмотра достаточно для подтверждения гипопаратиреоза. То есть в первую очередь нужно обратиться к врачу. Физикальный осмотр позволяет выявить повышенную нервно-мышечную возбудимость. А описанные пациентом тетанические судороги однозначно свидетельствуют в пользу гипопаратиреоза.
Для выявления уровня минеральных веществ и гормонов назначают лабораторные исследования (анализы крови). Могут назначить рентгенограмму (для выявления остеосклероза), МРТ (при подозрении на кальцификацию). Для диагностики скрытой формы предусмотрены специальные пробы.
Наши врачи
Лечение гипопаратиреоза
Лечение заболевания в первую очередь направлено на купирование приступа — тетания требует быстрого оказания помощи. Долгосрочная терапия подразумевает восстановление обмена кальция, магния и в некоторых случаях прием гормональных препаратов. Лечение сочетают с диетотерапией и витаминотерапией. Если наблюдается дисфункция ЦНС, то терапия направлена на поддержку нервной системы. Рекомендуется сочетать прием препаратов с получением физиотерапевтических процедур.
Купирование приступа проводится как можно быстрее. Это необходимо из-за высокой опасности развития осложнений, вызванных нарушением кровообращения в коронарных сосудах. Пациент во время приступа может пострадать от асфиксии. Своевременная терапия предполагает введение препаратов кальция. Чаще всего используют 10% раствор соли кальция. В зависимости от объема введенного раствора эффект держится от 2 до 8 часов. Неотложную помощь могут осуществлять только медицинские работники или лица, прошедшие специальное обучение. Введение кальция хлорида и кальция глюконата имеет свои особенности. Объем определяется по состоянию пациента. Необходимо осуществлять постоянный контроль во избежание передозировки.
Кроме внутривенного введения растворов, возможен пероральный прием лекарств. Кроме кальция, часто назначают препараты, содержащие экстракт паращитовидной железы. Они позволяют поддержать естественный контроль уровня кальция в крови — то есть выполняют функцию эндогенного паратгормона. Подобные лекарства всегда назначают на фоне терапии солями кальция.
Основа долгосрочной терапии — это прием препаратов кальция и магния для восстановления нормального обмена веществ. Как правило, начинают с крупных дозировок, постепенно снижая их в соответствии с улучшением состояния. Такая схема приема позволяет в короткие сроки купировать симптомы заболевания и обеспечить нормальную жизнедеятельность. Впоследствии для каждого пациента подбирают индивидуальную поддерживающую дозировку. Важно принимать препараты кальция совместно с витамином D — он улучшает всасывание кальция в кишечнике.
Рекомендуется употреблять лекарства после еды — действующее вещество обладает раздражающим действием на слизистую желудка. Вместе с этим используют препараты, связывающие фосфор — это альмагель или гидроксид алюминия. Кроме кальция, осуществляется прием сульфата магния. На фоне терапии необходимо контролировать артериальное давление.
Диетотерапия и витаминотерапия
Диетотерапия — важная часть эффективного лечения. Диета для пациентов должна быть богата кальцием, магнием и витамином D. При этом следует ограничить употребление фосфора. Соли кальция и магния в большом количестве содержатся в молочных продуктах, некоторых фруктах и овощах. Витамин D с пищей можно получить из рыбьего жира, морской рыбы, печени и яичного желтка. Так как с поступление этого вещества с пищей не позволяет покрыть даже суточную потребность, часто назначают аптечные витамины. Ограничить нужно потребление мяса — в нем много фосфора, мясная диета может усилить приступы тетании.
Прием витаминов обязателен в комплексном лечении гипопаратиреоза. Витамин D (а точнее несколько веществ, которые относятся к группе витаминов D) способен стимулировать поступление кальция в кровь, а также его всасывание в кишечнике. Рекомендуется принимать D3, но при его отсутствии можно воспользоваться витамином D2. Дозировку подбирают индивидуально в зависимости от дозировки препаратов кальция — при снижении дозы основной терапии, снижают и количество витамина. Так как большое количество кальциферола может быть токсичным, принимают витамины С и А.
Эффективность лечения и прогноз
Существует ряд критериев, по которым лечащий врач оценивает эффективность назначенного лечения:
При соблюдении всех рекомендаций врача, прогноз благоприятный. Лечение должно проводиться под контролем эндокринолога. Проверка — раз в три месяца. Необходимо контролировать развитие катаракты (одно из самых частых осложнений) у офтальмолога.
Что такое гипопаратиреоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ананьева А. Ш., эндокринолога со стажем в 4 года.
Определение болезни. Причины заболевания
Гипопаратиреоз — это заболевание, возникающее из-за недостаточной секреции паращитовидными железами паратиреоидного гормона или нечувствительностью тканей организма к его действию. Патология сопровождается снижением содержания кальция в крови, что проявляется судорогами, болями в костях, мышцах и нарушениями сердечного ритма.
Гипокальциемия — стойкое снижение содержания общего кальция в крови ниже 2,2 ммоль/л, ионизированного кальция ниже 1,1 ммоль/л.
Наиболее частые причины гипопаратиреоза:
Симптомы гипопаратиреоза
К основным симптомам гипопаратиреоза относятся:
Кроме того, при заболевании отмечаются боли в костях, головные боли, снижение зрения и двоение в глазах.
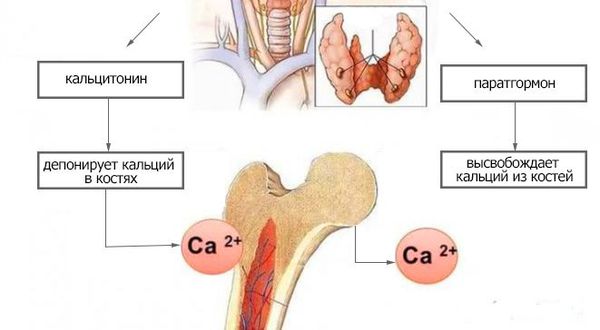
Патогенез гипопаратиреоза
Концентрация внеклеточного кальция регулируется в узких пределах основными факторами:
Паращитовидные железы в зависимости от концентрации ионизированного кальция крови выделяют определённое количество паратиреоидного гормона. При низкой концентрации ионов кальция в крови секреция паратиреоидного гормона увеличивается. И наоборот, высокая концентрация кальция подавляет секрецию паратгормона. При первичном поражении паращитовидных желёз (операция, травма), в результате их недоразвития, при нарушении действия паратгормона или чувствительности к нему паратиреоидный гормон перестаёт регулировать фосфорно-кальциевый обмен. В результате возникает синдром гипокальциемии.
Классификация и стадии развития гипопаратиреоза
В зависимости от причин заболевания выделяют следующие виды гипопаратиреоза:
1. Повреждение паращитовидных желёз:
2. Снижение функции паращитовидных желёз:
3. Недоразвитие паращитовидных желёз (врождённый гипопаратиреоз):
Также существует ряд заболеваний, которые клинически имитируют гипопаратиреоз, но на самом деле представляют собой вторичный гиперпаратиреоз (гипокальциемия и высокий уровень ПТГ):
По течению выделяют:
Осложнения гипопаратиреоза
Диагностика гипопаратиреоза
Для постановки диагноза в первую очередь собирают анамнез болезни (историю заболевания) и осматривают пациента.
Врачу важно знать:
При осмотре пациента врач обращает внимание на следующие симптомы [3] :
Для подтверждения гипокальциемии проводят следующие исследования (не менее двух раз) [3] :
Для уточнения причин гипокальциемии:
Инструментальные методы для подтверждения гипокальциемии не требуются, их проводят для исключения других заболеваний и уточнения осложнений гипопаратиреоза [3] :
По результатам дополнительных методов исследования могут быть рекомендованы консультации других специалистов:
Лечение гипопаратиреоза
Немедикаментозное лечение:
Медикаментозное лечение — при хронической гипокальциемии основной задачей медикаментозного лечения является восстановление фосфорно-кальциевого баланса в организме. С этой целью назначают [3] [6] [10] :
Лечение гипокальциемии, вызванной дефицитом магния или сопровождающееся им, требует применения препаратов магния в сочетании с витамином Д и солями кальция.
Для лечения острой гипокальциемии необходимо уменьшить концентрацию кальция в крови ниже 1,9 ммоль/л:
Прогноз. Профилактика
Прогноз для жизни благоприятный. Чаще всего лечение осуществляется амбулаторно. Контроль и эффективность лечения оценивается по отсутствию клинических проявлений гипокальциемии (боли в костях, судорог, возбудимости), нормализации показателей фосфора и кальция.
При первичном назначении терапии, смене лекарственных препаратов или подборе доз необходим контроль кальция и фосфора. Для этого пациенту следует посещать эндокринолога один раз в 7-10 дней.
При налаженной стабильной терапии консультация эндокринолога необходима один раз в 3-6 месяцев. Наблюдение офтальмолога для контрольного осмотра проводят один раз в 6-12 месяцев.
Для компенсации заболевания требуется поддерживать уровень электролитов:
Профилактика гипопаратиреоза должна быть комплексной, она включает предупреждение:
Гипопаратиреоз
Главной причиной развития данного состояния является удаление паращитовидных желез или повреждение их во время проведения оперативного вмешательства на щитовидной железе. Эффект сдавливания паращитовидной железы может развиваться и после перенесенного травматического воздействия на шейный отдел позвоночника. Определенную роль в патогенезе заболевания отведено аутоиммунным повреждениям щитовидной железы, что приводит к увеличению размера железистой ткани.
Основные симптомы
Основным признаком является появление судорожных сокращений мышечной ткани, а также онемение и похолодание нижних конечностей. Спазматическое мышечное сокращение достигает ладоней, стоп и круговых мышц рта. У больных гипопаратиреозом увеличивается язык в размере, что значительно затрудняет процесс жевания и употребления пищи. Помимо спазматических сокращений скелетной мускулатуры могут сокращаться также мышечные волокна диафрагмы, кишечника и области шеи, для больных с интервью один болезненный могут провоцировать развитие ларингоспазма и острую боль в животе.
Обострение заболевания, как правило, имеет приступообразный характер и провоцируется воздействием на организм интенсивного физического или эмоционального перенапряжения.
Приступы гипопаратиреоза часто сопровождается развитием вегетососудистой дистонии, а также симптомами активация симпатической нервной системы. При объективном осмотре у пациентов наблюдается:
Окончательный диагноз больному устанавливается на основании объективного осмотра, а также проведение лабораторных анализов крови и мочи. По результатам биохимического анализа крови можно судить о наличии гипопаратиреоза.
Лечение
В качестве лечения гипопаратиреоза применяют заместительную терапию препаратами, содержащими в своем составе кальций. Эффективно также считается применение препарата паратиреоидина, длительный прием данного препарата не показан так как он вызывает резистентность и провоцирует возникновение аллергических реакций. При остро возникшем приступе гипопаратиреоза больным вводится внутривенно струйно раствор кальция хлорида. Прогноз на выздоровление при гипопаратиреозе зависит от этиологического фактора, повлекшего за собой развитие данного состояния.
Гипопаратиреоз
В организме человека, по разным причинам, может возникнуть недостаток паратгормона, из-за которого и развивается гипопаратиреоз. Согласно статистике, патологией страдает 0,3-0,4 процента населения планеты. Причем возникнуть она может вне зависимости от возраста, пола человека. Заболевание требует серьезного и адекватного подхода, так как возможны опасные последствия, вплоть до летального исхода. Для этого предусмотрена детальная и дифференцированная диагностика гипопаратиреоза, применение новейших методов лечения и меры профилактики, благодаря которым можно избежать опасной симптоматики или снизить ее интенсивность.
Что такое гипопаратиреоз
Паращитовидная железа вырабатывает секрецию парагормона, и ввиду различных патологических фактов, возможен недостаток вещества. У больного возникает сбой в обменных процессах, касаемых важных для организма фосфора и кальция. Также провоцировать состояние может нарушение чувствительности тканей, рецепторов к паратгормону. На этом фоне происходит понижение показателей активности паращитовидки, ведущей к тем же обменным нарушениям.
Существуют разные виды гипопаратиреоза – идиоптический, врожденный, посттравматический, послеоперационный и аутоиммунный. В крови человека меняется уровень содержания паратгормонов Р и Са, а на денситометрии, при рентгене отражается стадия остеосклероза.
Современные представители специализации эндокринология выделяют несколько форм проявления гипопаратиреоза, обуславливая характером течения, симптоматикой заболевания.
Острая
У больного часто возникают сильные приступы судорог, прерывистое дыхание, учащенный пульс, мощная слабость, быстрая утомляемость. Состояние сложно компенсируется.
Хроническая
Приступы возникают не часто, их провокаторами являются инфекционные процессы, нагрузки физического плана, стрессы, перенапряжение, критические дни, усталость. Переохлаждение, длительное нахождение на жаре, открытом солнце. Состояние может обостряться в весенний, осенний сезоны. При адекватном отношении к проблеме и соответствующем лечении формируется стойкая ремиссия на длительное время.
Скрытая (латентная)
Наружные признаки практически отсутствуют, но болезнь кроется внутри организма и может потихоньку развиваться. Для выявления требуется детальное исследование организма.
Причины гипопаратиреоза
Симптомы и последствия
Главная клиническая деталь заболевания – пациент страдает судорогами. В его организме усиливается мышечная, нервная возбудимость из-за дефицита паратгормона. На этом фоне наблюдаются мощные мышечные сокращения, при которых пациент ощущает сильные боли. Данный признак именуется в медицине «тетанический».
Перед судорогами у больного могут наблюдаться скованность мышечной ткани, онемение, ощущение «мурашек» в зоне верхней губы, пальцев рук и нижних конечностей, похолодание и покалывание. Затем возникают сами судороги, и, как правило, они имеют симметричный характер, то есть с обеих сторон. Сначала рефлексируют мышцы рук, далее ножные. В редких случаях спазмируют лицевые мышцы внутренних органов и тела.
Спазм мышечной структуры нередко сопровождается бледностью кожных покровов, учащенным сердцебиением, резкими скачками давления, расстройствами в ЖКТ – рвота, понос. В тяжелых случаях больной может потерять сознание.
Нарушения в вегетатике – наблюдается:
Нарушается сердечная деятельность, повышается чувствительность к резким звукам, громким разговорам, музыке. Из вкусовых – человек слишком восприимчив к кислым, сладким и острым блюдам. Сбивается терморегуляция – больному или слишком, жарко или возникает озноб.
Последствия
Если в организме присутствует дефицит кальция на протяжении длительного времени, то возникают проблемы с психикой человека, его памятью. Развивается бессонница, раздражительность, неврозы, эмоциональные срывы, депрессия, тоска, снижаются интеллектуальные способности.
При хроническом течении болезни формируются и трофические патологии:
У детей при гипопаратиреозе неправильно формируются зубы, наблюдается гипоплазия зубной эмали, развитие кариеса и отставание в росте.
Длительное течение заболевания приводит к формированию катаракты, при котором происходит помутнение глазного хрусталика, снижение остроты зрения и развитие слепоты. Латентное (скрытое) течение выявляется спазмами мышечной структуры, частыми вирусными, грибковыми и бактериальными инфекциями, авитаминозом и интоксикациями.
Лечение
Диета
В рацион необходимо включать продукты, богатые кальцием, но при этом содержащие малое количество фосфора. Сюда относятся фрукты, овощи, кисломолочная продукция.
В моменты обострения болезни следует отказаться от мясной пищи.
В рационе должен присутствовать витамин D2- ергокальциферол, поэтому в меню нужно включить яйца, печень, рыбий жир.
Профилактика
Чтобы при оперативном вмешательстве не возникло опасных последствий, применяется щадящая техника, не задевающая паращитовидный орган.
При рецидивирующем типе токсического зоба, чтобы избежать развития гипопаратиреоза, применяется лучевая терапия с йодом радиоактивным вместо хирургического вмешательства.
Большое значение имеет профилактика осложнений после операций – работа со спайками, инфильтратами. Данные патологии могут вызвать сбой кровоснабжения в зону околощитовидных желез. Важно вовремя после операции обнаружить признаки нервно-мышечной возбудимости.
Прогнозы
При гипопаратиреозе прогноз благоприятен, главное – применить адекватное лечение. Правильная компенсация и контроль врача-эндокринолога хотя бы 1 раз в полгода позволяет не только не развиваться гипопаратиреозу, но и опасным последствиям патологии. Еще лучше, если проводить корректирующие курсы лечения 1 раз в 3 месяца и соблюдать все рекомендации профильного специалиста.
Гипопаратиреоз
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «18» апреля 2019 года
Протокол №62
Гипопаратиреоз – редкое эндокринное заболевание, сопровождающееся низким уровнем кальция и значительным снижением (недостаточностью) паратгормона (ПТГ) крови.
Название протокола: Гипопаратиреоз
Код(ы) МКБ-10:
| Код | Название |
| E20.0 | Идиопатический гипопаратиреоз |
| E20.1 | Псевдогипопаратиреоз |
| E20.8 | Другие формы гипопаратиреоза |
| E20.9 | Гипопаратиреоз неуточненный |
Дата разработки/пересмотра: 2014 год (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
Пользователи протокола: врачи общей практики, терапевты, эндокринологи, хирурги, онкологи, невропатологи.
Категория пациентов: взрослые, беременные женщины.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов |
| GPP | Наилучшая клиническая практика |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По этиологии:
А. Послеоперационный ГипоПТ (встречается чаще всего в 75 % случаях старше 45 лет).
NB! После операции хронический гипопаратиреоз устанавливается только через 6 месяцев [10].
Таблица 1. Генетические причины гипопаратиреоза
| Нозология | Тип наследования | Ген/дефект | Клинические особенности |
| С низким уровнем ПТГ | |||
| Аутоиммунный полигландулярный синдром 1-го типа (АПС-1) | Аутосомно- рецессивный | AIRE | Хронический кожно-слизистый кандидоз, надпочечниковая недостаточность, алопеция, витилиго, анемия, сахарный диабет 1 типа и другие аутоиммунные нарушения |
| Синдром Ди Джорджа | Аутосомно- доминантный | TBX1, NEBL | Аплазия тимуса и ОЩЖ, расщелина неба, иммунодефицит, врожденные пороки сердца, аномалии развития лицевого скелета |
| CHARGE-синдром | Аутосомно- доминантный | CHD7, SEMA3E | пороки сердца, атрезия хоaн, замедление роста и развития, аномалии половых органов и ушей, аносмия |
| Синдром Бараката (HRD-синдром) | Аутосомно- доминантный | GATA3 | Нейросенсорная тугоухость, аномалии почек Синдромы Кенни–Каффи, |
| Синдромы Кенни–Каффи, Саньяд–Сакати | Аутосомно- доминантный, аутосомно- рецессивный | TBCE, FAM111A | Низкорослость, остеосклероз, кальцификация базальных ганглиев, задержка умственного развития, дальнозоркость |
| Синдром Дубовитца | Аутосомно- рецессивный | Неизвестен | Микроцефалия, задержка роста |
| Синдром Бартера тип 5 | Аутосомно- доминантный | CaSR | Гипокалиемия и метаболический алкалоз |
| Синдромы Кернса–Сейра, MELAS, MTPD | Наследование по материнской линии | Дефекты митохо ндри альной ДНК | Офтальмоплегия, птоз, глухота, кардиомиопатия, сахарный диабет |
| Изолированный идиопатический гипопаратиреоз | Аутосомно- доминантный, аутосомно- рецессивный Х-cцепленный | PTH, GSMB, SOX3 | |
| Аутосомно-доминантная гипокальциемия тип 1 и 2 | Аутосомно- доминантный | CaSR, GNA11 | Гипокальциурия, низкий уровень магния крови, ПТГ низкий или нормальный |
| С высоким уровнем ПТГ | |||
| Псевдогипопаратиреоз типа 1а (остеодистрофия Олбрайта) | Аутосомно- доминантный | GNAS | Низкорослость, ожирение, лунообразное лицо, брахидактилия, задержка умственного развития, подкожные кальцификаты |
| Псевдогипопаратиреоз типа 1b | Аутосомно- доминантный | Дефекты метилирования GNAS | — |
| Остеопетроз | Аутосомно- доминантный, аутосомно- рецессивный | TNFSF11, CA2, CLCN7, OSTM1 и др. – | — |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
| Органы/системы | Клинические проявления |
| Опорно-двигательная система, в том числе костная система | Фибриллярные подергивания, тонические судороги, тетания, карпопедальный спазм, симптомы Хвостека и Труссо Переломы костей Поражение зубной эмали |
| Дыхательная система | Ларингоспазм и бронхоспазм |
| Желудочно-кишечный тракт | Дисфагия, рвота, диарея и запоры |
| Сердечно-сосудистая система | Удлинение интервала Q–T и неспецифические изменения зубца T, гипокальциемическая кардиомиопатия, риск развития ИБС * |
| Вегетативная нервная система | Жар, озноб, головокружения, головные боли, парестезии (чаще пальцев рук, ног, области вокруг рта), потливость, стойкий дермографизм, нарушения зрительной аккомодации, боли в области сердца с картиной коронароспазма и нарушениями ритма |
| Центральная нервная система | Невроз, снижение памяти, бессонница, депрессия |
| Почки | Почечно-каменная болезнь и наруше- ние функции почек, нефрокальциноз |
| иммунная | инфекции |
| специалист | показания |
| Невропатолог/эпилептолог | Дифференциальный диагноз с эпилепсией |
| стоматолог | При поражении зубов |
| офтальмолог | При поражении глаз |
| Кардиолог/аритмолог | Нарушение ритма сердца/ аритмии |
| нефролог | нефрокальциноз |
| гастроэнтеролог | Различные расстройства со стороны ЖКТ |
| Акушер гинеколог | В случае беременности |
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Альфакальцидол (Alfakaltsidol) |
| Гидрохлоротиазид (Hydrochlorothiazide) |
| Индапамид (Indapamide) |
| Кальцитриол (Calcitriol) |
| Колекальциферол (Kolekaltsiferol) |
| Магния сульфат (Magnesium sulfate) |
| Хлорталидон (Chlortalidone) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Целью терапии является контроль симптомов и минимизация осложнений гипокальциемии.
Лечение проводится всем пациентам с хроническим гипопаратиреозом с симптомами гипокальциемии с уровнем альбуминскорректированного общего кальция менее 2 ммоль/л или ионизированного кальция сыворотки крови менее 1 ммоль/л. В случае бессимптомного течения хронического гипопаратиреоза с уровнем общего кальция между 2 ммоль/л и нижней границей референсного диапазона предлагается пробная терапия с последующей оценкой общего самочувствия [11].
Немедикаментозное лечение
Назначается диета, богатая кальцием, магнием и бедная фосфором. Резкое ограничение или отказ от мясных продуктов необходим в период обострения гипопаратиреоза. Важен прием с пищей витамина D2.
Медикаментозное лечение: медикаментозное лечение проводят всем пациентам с хроническим Гипо- ПT с симптомами гипокальциемии и уровнем общего кальция сыворотки крови (с перерасчетом на альбумин)
| Фармакологическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Диуретики | Гидрохлортиазид | 12,5–100 мг | В |
| Диуретики | Хлорталидон | 25–100 мг | В |
| Диуретики | Индапамид | 1,25–5 мг | В |
| Макро – и микроэлементы | Сульфат магния | 50% раствор | В |
Беременные:
Суточная потребность в кальции у беременных и кормящих женщин с гипоПТ составляет 1000—1500 мг. Витамин D и его аналоги необходимы для контроля судорожного синдрома в целях предотвращения спонтанного прерывания беременности и преждевременных родов. Учитывая особенности действия различных препаратов витамина D, предпочтительно использовать кальцитриол [14].
Дальнейшее ведение
Схема. Мониторинг и лечение хронического ГипоПТ
Схема. Влияние некомпенсированного ГипоПТ матери на плод
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы);
Схема ведения пациента с гипоПТ 
Немедикаментозное лечение
диета, богатая кальцием, магнием и бедная фосфором. Резкое ограничение или отказ от мясных продуктов необходим в период обострения гипопаратиреоза. Важен прием с пищей витамина D2.
Медикаментозное лечение
Перечень основных лекарственных средств (имеющих 100% вероятность применения);
| Лекарственная группа | Лекарственные средства | Показания | Уровень доказательности |
| Диуретики | Гидрохлортиазид | 12,5–100 мг | В |
| Диуретики | Хлорталидон | 25–100 мг | В |
| Диуретики | Индапамид | 1,25–5 мг | В |
| Макро – и микроэлементы | Сульфат магния | 50% раствор | В |
Беременные:
Суточная потребность в кальции у беременных и кормящих женщин с гипоПТ составляет 1000—1500 мг. Витамин D и его аналоги необходимы для контроля судорожного синдрома в целях предотвращения спонтанного прерывания беременности и преждевременных родов. Учитывая особенности действия различных препаратов витамина D, предпочтительно использовать кальцитриол [14].
Дальнейшее ведение
Режим рутинного биохимического мониторинга сывороточного уровня ионизированного или общего кальция с перерасчетом на альбумин и фосфатов
Целевые уровни терапии: у пациентов с бессимптомным течением гипокальциемии уровень 25(OH)D должен составлять 75–125 нмоль/л (30–50 нг/мл). Целевые уровни сывороточного кальция поддерживаются в пределах диапазона: общего кальция с перерасчетом на альбумин — 2,1–2,3 ммоль/л или ионизированного кальция (Са++) — 1,10–1,25 ммоль/л.
Пациенты с хроническим гипопаратиреозом нуждаются в постоянном динамическом контроле в связи с риском возникновения осложнений, в том числе почечной патологии и кальцификации мягких тканей.
1 раз в 6 месяцев необходим осмотр окулистом (возможность развития и прогрессирования катаракты);
рентгенологический контроль или КТ головного мозга по клиническим показаниям (кальцификация базальных ганглиев).
Схема. Мониторинг и лечение хронического ГипоПТ.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
— устранение клинических проявлений гипокальциемии; уровень общего кальция в сыворотке крови — 2,1–2,5 ммоль/л, ионизированного кальция — 1–1,28 ммоль/л; — суточная экскреция кальция с мочой > 2,5 ммоль, но
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: