гипертрофия желтой связки позвоночника что это такое
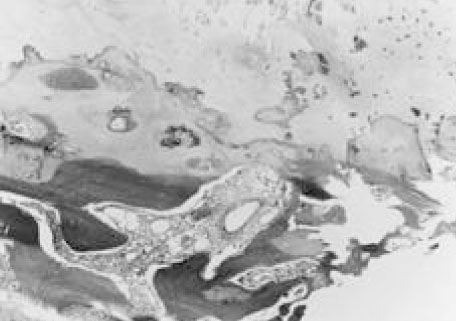
Оссификация желтой связки
Синонимы:
История и этимология
Данная патология впервые была описана Полгаром (Polgar) при боковой рентгенографии.
Эпидемиология:
Наиболее часто встречается у обследуемых в 4-6 декаде жизни. Преимущественно встречается у мужчин, чем у женщин, что касаемо этнической предрасположенности, то данная патология чаще встречается в японской, северо-африканской популяциях, реже у белой расы и афроамериканцев.
Генетические особенности:
Полиморфизм одного нуклеотида в структуре гена COL6A1 обнаружен у обследуемых с оссификацией желтой связки в популяции китайцев хань.
Этиология
До конца этиология этого патологического состояния не изучена, но в большинстве случаях данные изменения связывают с метаболическими и эндокринными заболевания.
Ассоциация
Болезнь накопления кристаллов дигидрата пирофосфата кальция (отложение кристаллов не только в желтой связке, но межпозвонковых дисках, передней продольной связке, задней продольной связке, межостистых и надостистых связках, апофизарных и крестцово-подвздошных суставах.
Патология
Макроскопические изменения
Микроскопические изменения
Клинические проявления
Наиболее частыми признаками являются хронические симптомы миелопатии грудного отдела позвоночника, проявляющиеся трудностями при передвижениях, слабостью мышц, болью в спине и парестезии в нижних конечностях. Изначально клиника поражения задних столбов спинного мозга, а вторичные проявления уже будут прогрессирующий спастический парапарез.
Радиологические находки:
Общие признаки:
Рентгенография
Компьютерная томография (КТ)
Магнитно-резонансная томография (МРТ)
Т1-взвешенное изображение
Т2-взвешенное изображение
Деформирующий спондилоартроз: опасность заболевания, виды, симптомы, лечение
Спондилоартроз – это дегенеративное заболевание фасеточных межпозвонковых суставов. Являясь разновидностью остеоартроза, поражает околосуставные мышцы, хрящ и подлежащую кость. Проявляет себя резкой болью при физических нагрузках.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Если не обеспокоиться лечением возникших болей в спине, они могут привести к серьезным проблемам со здоровьем в будущем. Дегенеративные процессы проходят в хрящевой прослойке, она начинает терять упругость, чтобы нормализовать устойчивость дугоотросчатых суставов, кости начинают деформироваться. В результате появляется остеофит, который повреждает мягкие ткани. Поэтому спондилоартроз позвоночника, поясничного, шейного и грудного отделов часто сопровождается болезненными ощущениями.
Опасность спондилоартроза
Основной причиной появления заболевания является старение организма, поэтому люди от 50 лет чаще подвержены возникновению спондилоартроза. Из-за естественного ослабления иммунной системы и возрастной потери необходимых микроэлементов организм не справляется с их восполнением, что и приводит к заболеванию.
Но причиной возникновения могут являться и травмы, полученные в юном возрасте или врожденные аномалии (асимметрия парных фасеточных суставов). А также в результате прогрессии других заболеваний:
Данная патология считается очень опасной и нередко приводит к критическому ухудшению состояния здоровья человека, при этом он теряет способность двигаться. Выделяется несколько стадий:
Виды и симптоматика
Деформирующий спондилоартроз протекает неприятно и может задеть любую группу суставов. При развитии шейного спондилоартроза возникает другое заболевание – остеохондроз. Болевые ощущения возникают не только в шее, а по всей верхней части тела. Запущенное заболевание нередко приводит к потере сознания, головокружениям, обширным мигреням и расстройствам слуха и зрения.
спондилоартроз поясничного отдела не менее опасен, чем плечевой. Регулярные покалывающие боли и возникающие «прострелы», также могут сыграть с больным злую шутку и привести, например, к потере равновесия опорно-двигательного аппарата.
Позвонковый спондилоартроз является обобщенным видом деформирующего спондилоартроза. Проявляется очень болезненно. Поражаются дугоотросчатые суставы, из-за чего вскоре появляются крупные воспаления.
Редким видом спондилоартроза считается грудной, все из-за того, что нагрузки на грудной отдел приходится меньше всего. Симптоматика слабовыраженная, является наименее опасным среди всех патологий такого типа. Как правило, для профилактики рекомендуется проводить разминку.
Выявление спондилоартроза
Самыми распространенными симптомами начинающегося заболевания являются пульсирующие или резкие вспышки колющей боли в суставах. Из-за этого болевые ощущения, вызванные патологией, легко можно спутать с другим, более или менее опасным суставным заболеванием. По этой причине в случае появления необъяснимых болей в области позвонков требуется незамедлительно обратиться к специалисту, который пропишет курс обследования и план лечения.
Для точного определения типа патологии проводится обширное обследование, в него входит:
Методы лечения
Уровень медицины на данный момент позволяет замедлить ход развития деформирующего спондилоартроза или прекратить его вовсе. Но это только на начальных стадиях, гораздо реже на 3 и 4 стадиях.
Профилактика заболевания разнообразна. Самый распространенный способ – употребление специализированных лекарств, медикаментозных блокад, которые помогают улучшить функциональное состояние опорно-двигательного аппарата. Как правило, бывают в виде таблеток, мазей и инъекций.
Лечение народными средствами лучше выполнять только с разрешения врача. Другим средством в борьбе с патологией суставов являются физиотерапевтические процедуры. Сюда относится как обычный массаж и лечебная физкультура, так и процедуры электрофореза и ультрафонофореза.
Последней мерой в борьбе с заболеванием является хирургическое вмешательство, назначается в серьезных случаях, когда боль становится невыносимой или патология запущенна до 3 или 4 стадии.
Гипертрофия (утолщение) желтых связок позвоночника
Лечение в нашей клинике:
Позвоночный столб является важнейшей частью опорно-двигательного аппарата. Он играет роль своеобразной опоры для грудной клетки, черепной коробки, брюшной и тазовой полостей. В центре позвоночного столба располагается спинномозговой канал. В нем находится важнейшая часть вегетативной нервной системы, обеспечивающей жизнедеятельность всего тела человека. Это спинной мозг и ликвор.
Гипертрофия желтых связок – это довольно распространенное заключение по итогам проведенного МРТ обследования. С помощью рентгенографического снимка обнаружить, что желтые связки утолщены, невозможно, поскольку они не обладают плотной кальцинированной структурой. Никаких клинических симптомов, указывающих на данную патологию у пациента может не возникать.
Поэтому возникает закономерный вопрос о том, что это такое – гипертрофия желтой связки позвоночника, чем она опасна для здоровья человека и каким образом можно вернуть ей физиологическое строение. В предлагаемой статье на этот вопрос предоставлен исчерпывающий ответ.
Если у вас выявлено по результатам МРТ, что желтые связки позвоночника утолщены, но при этом отсутствуют клинические симптомы патологии, то не следует думать, что все пройдет само собой. Нет, данная патология требует правильного подхода к терапии на ранних стадиях, когда еще не оказывается существенного давления на оболочки спинного мозга. В последствии консервативное лечение будет мало эффективно, а порой и совсем невозможно.
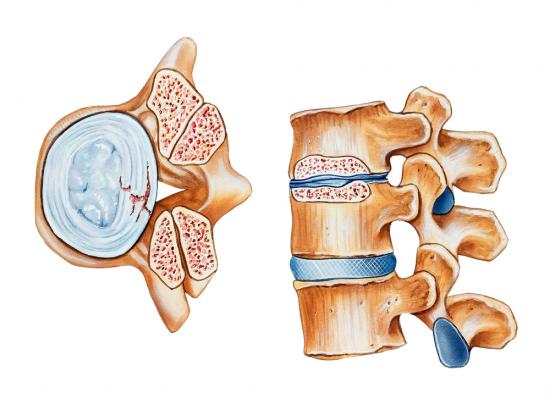
Рано или поздно утолщение желтых связок позвоночника начнет оказывать негативное воздействие. Эти анатомические структуры располагаются внутри овальных отверстий тел позвонков. Любое изменение их толщины и массы автоматически сужает просвет спинномозгового канала. Если нет других сопутствующих патологий, таких как протрузия межпозвоночного диска, дорзальная грыжа фиброзного кольца, смещение позвонка и т.д., то существенного сужения спинномозгового канала наблюдаться не будет.
В случае развития задней грыжи при утолщении желтых связок может возникнуть серьезная компрессия спинного мозга. Это чревато развитием тотального паралича. При расположении данной патологии в области шейного и шейно-грудного отдела позвоночника высока вероятность внезапной остановки сердца или прекращения дыхательной деятельности.
Если у вас выявлена подобная патология, то мы приглашаем вас на первичную бесплатную консультацию к вертебрологу в нашу клинику мануальной терапии. Доктор проведет полный осмотр, ознакомиться с данными, полученными в ходе проведения обследования. Затем вам будут даны исчерпывающие индивидуальные рекомендации по проведению эффективного консервативного лечения данной патологии.
Гипертрофированные желтые связки позвоночника
Для того, чтобы понимать, что означает заключение врача о том, что гипертрофированная желтая связка, нужно иметь первичное представление о анатомическом расположении и функции данной структурной части позвоночного столба. Предлагаем совершить небольшой экскурс в анатомию:
В норме желтая связка позвоночника обладает достаточной прочностью и эластичностью. Её структура однородная и она обладает равномерной толщиной. Если желтые связки гипертрофированы, то это означает только одно – на определённых участках или по всей протяженности этой структурной части наблюдается усиление роста базовых клеток. также не исключено развитие рубцовых фиброзных волокон, что чаще всего бывает при длительном воспалительном процессе эндогенного характера.
Если желтые связки позвоночника гипертрофированы, необходимо устранять причину развития данного процесса и проводить комплексное восстановительное лечение. Негативные последствия для здоровья человека при подобной патологии могут быть довольно серьезными:
Чтобы не допустить развития подобных осложнений, необходимо своевременно обращаться за медицинской помощью. Опытный врач вертебролог сможет определить причину развития гипертрофии, затем будет назначено эффективное лечение.
Причины гипертрофии желтых связок
Потенциальные причины гипертрофии желтых связок позвоночника включают в себя множество сочетанных между собой факторов негативного влияния. Обычно у пациента при сборе анамнеза и при проведении осмотра выявляется сразу несколько потенциальных причин.
Среди самых распространенных аспектов стоит выявлять и исключать следующие:
К вероятным причинам развития гипертрофии желтых связок позвоночника можно безусловно отнести возраста старше 40-ка лет, многочисленные беременности у женщин, избыточную массу тела, курение, употребление алкогольных напитков и травмы области спины. Все эти факторы обладают непосредственным разрушительным воздействием на все ткани позвоночного столба.
В изолированном виде гипертрофия жёлтой связки позвоночника встречается очень редко. В целом это не самостоятельное заболевание, а скорее осложнение длительно протекающих патологий межпозвоночных дисков, дуральных оболочек спинномозгового канала и т.д.
Гипертрофия желтых связок пояснично-крестцового отдела позвоночника
Чаще других локализаций выявляется гипертрофия желтых связок пояснично-крестцового отдела позвоночника, что обусловлено повышенными физическими нагрузками на его структурные части. при подобной патологии всегда возникает вторичное сужение спинномозгового канала, что дает характерную клиническую картину. К сожалению, во многих случаях врачи начинают лечить последствия данного патологического процесса: нарушение работы желчного пузыря, тонкого и толстого кишечника, надпочечников (повышение уровня артериального давления), мочевого пузыря и т.д.
Важно понимать, что при внезапном ухудшении функции органов пищеварения или мочевыделения важно своевременно провести диагностику позвоночника. В большинстве случаев дискинезия желчевыводящих путей, частые запоры и диареи бывают связаны с гипертрофией желтой связки позвоночника в пояснично-крестцовом отделе.
Гипертрофия желтых связок пояснично-крестцового отдела может давать следующие клинические симптомы:
При появлении подобных клинических признаков рекомендуется в обязательном порядке провести МРТ обследование. КТ и рентгенографический снимок не показывают утолщения желтых связок позвоночника. Между тем, только начало лечения на ранней стадии заболевания способно предотвратить паралич нижних конечностей, развитие хронических патологий органов брюшной полости и малого таза. Стоит задуматься о том, что больше 70 % случаев развития аденомы простаты у мужчин врачи связывают именно с нарушениями иннервации данного органа репродуктивной системы. А нарушение иннервации – это всегда патологические изменения в позвоночном столбе.
Лечение желтой связки методами мануальной терапии
В настоящее время официальная медицина не обладает эффективными фармакологическими препаратами, позволяющими проводить лечение желтой связки без хирургического вмешательства. Уменьшить объем гипертрофированной ткани можно с помощью методов мануальной терапии. При правильно разработанном индивидуальном курсе полностью восстанавливается проходимость спинномозгового канала и устраняются все клинические симптомы.
Мы используем для лечения желтой связки позвоночника следующие методы:
Если вам требуется лечение желтой связки, то рекомендуем записаться на первичный прием к вертебрологу в нашей клинике мануальной терапии. Консультация врача проводится бесплатно. В ходе приема вы узнаете обо всех возможностях и перспективах проведения мануальной терапии в вашем индивидуальном случае.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Диагностика и лечение дегенеративного стеноза позвоночного канала на пояснично-крестцовом уровне
Общая информация
Краткое описание
Ассоциация нейрохирургов России
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ПО ДИАГНОСТИКЕ И ЛЕЧЕНИЮ ДЕНЕРАТИВНОГО СТЕНОЗА ПОЗВОНОЧНОГО КАНАЛА НА ПОЯСНО-КРЕСТЦОВОМ УРОВНЕ (Москва, 2015)
Клинические рекомендации обсуждены и утверждены на Пленуме Правления Ассоциации нейрохирургов России г. Казань, 02.06.2015 г
Определение
Стеноз позвоночного канала – патологическое сужение центрального позвоночного канала, латерального кармана или межпозвонкового отверстия за счет вторжения костных, хрящевых или мягкотканых структур в пространства, занимаемые нервными корешками, спинным мозгом или конским хвостом [20].
Этиология и патогенез
Этиология и эпидемиология
Частота встречаемости стеноза позвоночного канала пояснично-крестцового отдела позвоночника составляет от 1.8 до 8%. В США ежегодно каждые 90 из 100 000 человек старше 60 лет оперируются по поводу стеноза позвоночного канала пояснично-крестцового отдела позвоночника. В Швейцарии, в кантоне Цюрих, с населением около 1,3 млн. человек ежегодно хирургическое лечение проводится 300 пациентам, что свидетельствует о высокой распространенности данного заболевания в странах с высокой средней продолжительностью жизни [5,8,25].
Подавляющее большинство (90%) эпизодов боли в спине, связанных со стенозом поддаются консервативному лечению: комплексному лечению медикаментозными препаратами, эффективность которых доказана объективно и реабилитационными программами. Несмотря на это стеноз позвоночного канала наиболее частая причина хирургического лечения в старшей возрастной группе пациентов.
Стеноз позвоночного канала чаще всего классифицируется как первичный, вызванный врожденными аномалиями или расстройствами, развившимися в постнатальном периоде, или вторичный (приобретенный), являющийся следствием дегенеративных изменений или местной инфекции, травмы или хирургии.
Дегенеративный стеноз позвоночного канала — совокупность клинических синдромов, являющихся следствием дегенеративных изменений в пояснично-крестцовом отделе позвоночника. В качестве генератора развития клинической симптоматики в популяции в подавляющем большинстве случаев является дегенеративный стеноз, причинами которого могут быть все разновидности дегенеративной патологии позвоночника, включая патологию дисков, фасеточных суставов, гипертрофию связок, остеофиты, спондилолиз. Дегенеративный стеноз позвоночного канала может встречаться с другими проявлениями заболевания, включая дегенеративный спондилолистез или дегенеративный сколиоз. В добавлении к медленно прогрессирующим дегенеративным изменениям, стеноз позвоночного канала имеет значимый динамический компонент. Свободное пространство позвоночного канала уменьшается при нагрузке и разгибании и увеличивается при растяжении и сгибании.
Дегенеративный стеноз позвоночного канала анатомически может выражаться в сужении центрального канала, в области латеральных масс, фораменального отверстия или любой комбинации описанных локализаций.
Под центральным стенозом понимают вторжение позвоночных структур в канал непосредственно позади тел позвонков с их воздействием на отдельные нервные корешки или на весь «конский хвост». [23]. Он может быть результатом уменьшения позвоночного канала в передне-заднем направлении, поперечном или их сочетанием, связанным со снижением высоты межпозвонкового диска с или без пролабирования, и гипертрофией фасеточных суставов и желтой связки. Центральный стеноз чаще всего связан с костными выступами (диастематомиелия, гипертрофическая шпора, остеофиты задней части межпозвоночного диска), срединной протрузией или пролапсом межпозвонкового диска, дегенеративным спондилолистезом, гипертрофией желтой связки или верхнего края пластинки нижележащего позвонка.
При латеральном стенозе структуры позвоночника вторгаются в боковую часть канала, в место, где нервный корешок проходит в межпозвонковое отверстие [18]. Латеральный стеноз разделяют на стеноз латерального кармана (между верхнемедиальной кромкой гипертрофированного фасеточного сустава и задней поверхностью тела позвонка или диска) и фораменальный стеноз, обусловленный узким межпозвонковым отверстием вследствие снижения высоты диска или протрузией диска внутрь межпозвонкового отверстия, остеофитом края тела позвонка. Боковой карман может быть стенозирован не только гипертрофированной фасеткой и заднелатеральной протрузией диска, но и гипертрофированной желтой связкой, спондилолистезом, вторичной (после поясничного спондилодеза) костной гипертрофией, дегенеративной болезнью диска.
Компрессию нервного корешка при латеральном стенозе называют «недискогенной компрессионной радикулопатией» [16,26].
Патогенез и патофизиология
Поясничный отдел позвоночного канала на аксиальных срезах имеет форму, приближающуюся к треугольной (трилистника). Различные параметры позвоночного канала достаточно вариабельны. Средние размеры переднезаднего диаметра канала у взрослых, по данным анатомических и лучевых методов исследований, проведенных Epstein B.S. et al. (1964) и Weinstein P.R. (1993) составляют от 15 до 23 мм, а поперечного диаметра 26– 30 мм.
Клинические проявления стеноза могут развиться при сагиттальном диаметре от 10 до 15 мм. По мнению Epstein et al. (1962), граница сагиттального диаметра для постановки диагноза стеноза составляет менее 13 мм, а UdenA. et al. (1985) определили ее в 11 мм. Verbiest H. (1973, 1975, 1976) считает позвоночный стеноз при сагиттальном диаметре 10 мм и менее абсолютным, а от 10 до 12 мм – относительным. В последнем случае он служит предупреждением о возможном возникновении в будущем клинических проявлений, если присоединится спондилолиз или гипертрофия фасеточных суставов. При таких размерах канала, умеренная протрузия диска или минимальный вентральный остеофит могут привести к появлению симптомов, которые могли бы и не развиться при нормальных размерах позвоночного канала [28].
Гипертрофия или оссификация желтой связки приводит к дорзальной компрессии дурального мешка и корешков. Вентральную компрессию обусловливают: грыжи межпозвонковых дисков, остеофиты и реже гипертрофия задней продольной связки. [2,9,27].
Типично дегенеративный стеноз возникает на уровне L4-L5 и далее с убывающей частотой на уровнях: L3-L4, L2-L3, L5-S1 и L1-L2 [12].
К основным патофизиологическим механизмам развития симптомов дегенеративного стеноза и нейрогенной перемежающейся хромоты относят [2,24]:
1. компрессия корешков «конского хвоста»;
2. ишемия, нарушение венозного и лимфатического оттока в корешке;
3. повышение давления в субдуральном и эпидуральном пространстве.
Клиническая картина
Cимптомы, течение
Клиническая картина
В патофизиологии клинических проявлений стеноза позвоночного канала играют роль многие факторы. В первую очередь, это прямая компрессия отдельных нервных корешков и конского хвоста остеофитами и мягкотканными структурами [24]. Не менее важная роль отводится нарушению венозного и лимфатического оттока в нервном корешке и, особенно, его муфте, ишемии и демиелинизации нервных корешков, а также повышению давления в дуральном и эпидуральном пространствах, и внутрикостного давления.
Компрессия микрососудов поясничных нервных корешков, приводящая к их ишемии, является самым существенным фактором в развитии наиболее яркого синдрома стеноза позвоночного канала – синдрома нейрогенной перемежающей хромоты. Различают позиционную и ишемическую нейрогенную перемежающуюся хромоту. Первая возникает в ситуации, когда позвоночник в течение некоторого времени остается в разогнутом положении с подчеркнутым поясничным лордозом. В таком положении дегенеративно измененные межпозвонковые диски и гипертрофированная желтая связка еще более сужают позвоночный канал, приводят к преходящей компрессии конского хвоста. При второй форме, нарастающая ишемия обусловлена компрессией пояснично-крестцовых корешков во время ходьбы.
Заболевание протекает медленно, симптомы нарастают в течение месяцев и нескольких лет. Наиболее ранняя и частая жалоба – боль в пояснице и ногах. Она характерна для 85-90% пациентов со стенозом позвоночного канала. Боль в поясничном отделе, нередко двусторонняя, распространяется на ягодицы, бедра и далее к стопам. Вслед за этой болью пациенты отмечают присоединение утомляемости, слабости, боли и онемения в голенях и стопах. В ряде случаев они описывают свои ощущения со стороны нижних конечностей как жжение, судорожное сжатие, покалывание, «затекание», неопределенную усталость, скованность в бедрах и голенях. Физические нагрузки (ходьба, упражнения с участием ног, длительная вертикализация с гиперлордозом позвоночника) ведут к обострению заболевания. У некоторых пациентов боли появляются в пояснице и бедрах, а далее распространяются вниз к голеням и стопам. В других случаях, наоборот, возникают в стопах и голенях и поднимаются к бедрам и пояснице. В редких случаях боль в пояснице не наблюдается. Иногда, даже анатомически выраженный стеноз может быть обнаружен у бессимптомного пациента.
Нейрогенная (каудогенная) перемежающая хромота является наиболее характерным синдромом стеноза позвоночного канала. Ее отличают следующие клинические признаки [6, 10]:
· Боль в спине, возникающая при ходьбе и иррадиирующая в ноги по передней или задней поверхности бедер и голеней.
· Боль, парестезии и дизестезии в ногах связаны с положением позвоночника, которое механически сужает позвоночный и невральный каналы или межпозвонковое отверстие (разгибание позвоночника, ходьба, особенно, вниз по лестнице, длительное нахождение в вертикальном положении).
· Боль в спине, возникающая при ходьбе и иррадиирущая в ноги по передней или задней поверхности бедер и голеней
· боль, парестезии и дизестезии связаны с положением позвоночника и провоцируются разгибанием позвоночника, ходьбой
· Боль уменьшается или исчезает в положении сидя, при сгибании или в положении на корточках в большей степени, чем при прекращении ходьбы.
· В положении лежа боль может усиливаться.
· Неврологические расстройства (слабость мышц, выпадение или снижение рефлексов, чувствительные расстройства) обостряются на фоне физической нагрузки
· Симптом Ласега (или тест ПВН) чаще отрицательный.
· В отличие от дискогенной боли, сгибание или вертикализация не усиливает симптомы.
· Боль, парестезии и дизестезии связаны с положением позвоночника и провоцируются разгибанием позвоночника, ходьбой, особенно вниз по лестнице, длительным стоянием
Нейрогенную хромоту следует отличать от истинной (сосудистой) перемежающей хромоты, связанной с окклюзионной болезнью, которая характеризуется появлением боли и/или судорожных сокращений в ягодичных или икроножных мышцах при ходьбе, исчезающих или уменьшающихся после отдыха. Сосудистая хромота часто сочетается с другими проявлениями: бледностью и цианозом стоп, дистрофическими изменениями кожи (атрофия ногтей, выпадение волос), снижением или отсутствием пульса на артериях нижних конечностях, шумами при их аускультации, импотенцией у мужчин. В отличие от нейрогенной перемежающей хромоты, сосудистая хромота обычно не зависит от смены позы – облегчение наступает при прекращении движения, даже если пациент остается в вертикальном положении.
Среди других жалоб пациентов со стенозом позвоночного канала необходимо отметить расстройства функции тазовых органов: разной степени выраженности нарушения мочеиспускания, импотенция.
Неврологический осмотр может выявить минимальные отклонения или не обнаружить никаких расстройств при обычном осмотре.
В редких случаях стеноза позвоночного канала постепенно может развиться клиническая картина синдрома конского хвоста, сочетающая в себе боль в пояснице, слабость и чувствительные расстройства в ногах и аногенитальной зоне, дисфункцию прямой кишки и мочевого пузыря.
Диагностика
2. Обзорная спондилография с функциональными пробами (стандарт) (прямая проекция в положении стоя прямо, с наклоном вперед и назад, боковая проекция в положении стоя) – позволяет наиболее полно получить общую характеристику костного строения пояснично-крестцового отдела позвоночника, выявить спондилолистез и гипермобильность (нестабильность) позвоночного сегмента, которая может не выявляться при МРТ, выполняемом в горизонтальном положении, определить высоту межтеловых пространств, артроз межпозвонковых суставов, образование межтеловых остеофитов,
выявить аномалию развития позвонков, люмбализацию, сакрализацию.
3. СКТ (рекомендация) показана в случае невозможности проведения МРТ (стальные импланты, водитель ритма сердца). При введение контраста интрадурально (СКТ-миелография) данный метод становится более информативным и его результаты сопоставимы с МРТ. СКТ-миелография является инвазивным методом исследования, что ограничивает его применение. При проведение СКТ и СТК-миелографии есть возможность делать трехмерную реконструкцию позвоночных сегментов.
4. Электрофизиологические методы исследования (опция) проводятся при дифференциальной диагностике дегенеративных заболеваний с нейропатией, миелопатией и тоннельными синдромами.
5. Блокада межпозвонковых суставов (опция) – один из основных методов диагностики фасеточного синдрома.
6. Селективная блокада корешков спинного мозга (опция) может наиболее точно выявить уровень поражения при полисегментарных измениях на МРТ или СКТ.
7. Провокационная дискография (опция) рекомендована для определения клинически значимого пораженного диска при многоуровневых изменениях. Для суммарной оценки состояния пациентов до и после хирургического лечения используются специализированные шкалы, состоящие из блоков оценки социальной адаптации, тяжести болевого синдрома, функции позвоночника и опороспособности нижних конечностей, ортопедического и неврологического статуса, данных лучевой диагностики:
· шкала оценки степени выраженности заболевания (СВЗ);
· индекс определения нетрудоспособности Освестри (Oswestry disability index – ODI);
· визуальная аналоговая шкала (visual analogue scale – VAS);
· Швейцарская шкала для оценки пациентов со стенозом позвоночного канала (Swiss Spinal Stenosis Questionnary – SSS).
В формулировку диагноза должны быть включены (стандарт):
I. Указание локализации стеноза по уровню поражения (L4-L5, L3-L4, L2-L3, L5-S1 и L1-L2);
II. Указание типа стеноза (центральный, латеральный, фораменальный);
III. Указание выявленного синдром нейрогенной перемежающейся хромоты;
IV. Указание наличия нестабильности и/или спондилолистеза;
V. Указание выявленной радикулопатии с обозначением заинтересованности нервных корешков и сторонности.
VI. При наличии синдрома «конского хвоста» он выносится в клинический диагноз.