гиперферментемия что это такое у беременных
Лекарственный гепатит у беременных. Еремина Е.Ю.
Оксана Михайловна Драпкина, профессор, доктор медицинских наук:
– Уважаемые коллеги! Вы видите, что к нам присоединилась Еремина Елена Юрьевна. Здравствуйте! Спасибо, что вы тоже с нами. И сегодня профессор Еремина познакомит нас с лекарственным гепатитом у беременных.
Елена Юрьевна Еремина, профессор, доктор медицинских наук:
– Добрый день, уважаемая Оксана Михайловна! Добрый день, уважаемые коллеги! Тема моего доклада «Лекарственный гепатит у беременных» пока еще не часто встречается в образовательных проектах, но тем не менее уже стала весьма актуальна для практического здравоохранения. Многообразие причин роста распространенности лекарственных поражений печени в популяции не обошло стороной и такую специфическую категорию пациентов, как беременные женщины.
Развитию лекарственных поражений печени у беременных способствуют многие факторы. Это проведение любой, особенно длительной и поликомпонентной терапии во время беременности или даже до ее наступления, в том числе в связи с длительно не наступающей беременностью или процедурой экстракорпорального оплодотворения.
Это нередко встречающаяся патология беременности, исходно существующая у женщины патология печени, ряд вредных привычек в анамнезе, а также физиологические изменения в организме беременной женщины, которые в результирующей степени сопровождаются повышением функциональной нагрузки на печень; гипоальбуминемия вследствие увеличения объема циркулирующей крови и развития внепеченочного холестаза, который может быть функционально обусловленным беременностью или же быть билиарно опосредованным, в том числе с манифестацией во время беременности.
Внепеченочный холестаз в свою очередь способствует накоплению лекарственных средств и их метаболитов в организме женщины. Наблюдаемые в период беременности гормональные сдвиги способствуют нарушению сократимости желчного пузыря, застою желчи и повышению ее литогенности. Все это создает предпосылки для клинической манифестации гепатобилиарной патологии и ассоциированных с ней состояний.
Распространенность лекарственного гепатита у беременных растет год от года. На данном слайде представлены данные по городу Саранску, Республика Мордовия, в котором проживает чуть более 300 тысяч населения. И это только зарегистрированные случаи. Если вы обратили внимание, то за 2010-2011 год были зарегистрированы 22 случая лекарственного гепатита у беременных, а уже за 2012 год зарегистрировано 23 случая лекарственного гепатита у беременных. И я знаю, что аналогичная картина наблюдается и во многих других регионах страны.
Большинство регистрируемых случаев лекарственных поражений печени у беременных, по нашим данным, ассоциировалось с приемом множества лекарственных препаратов, среди которых превалировали поливитаминно-минеральные комплексы, гормональные эстрогенсодержащие и прогестеронсодержащие препараты, а также препараты железа и кальция.
На сегодняшний день описано четыре основных механизма лекарственных поражений печени. Очевидно, что у беременных имеются и дополнительные, пока досконально не изученные механизмы. Сейчас на базе Мордовского перинатального центра и Института охраны материнства и младенчества города Екатеринбурга активно проводятся научные исследования, посвященные данной проблеме.
Различие механизмов лекарственных поражений печени обусловливает многообразие клинических форм, среди которых у беременных преобладает лекарственный гепатит. Наиболее часто он представлен острым гепатитом с изолированным повышением уровня сывороточных трансаминаз, холестатическим лекарственным гепатитом и несколько реже псевдохирургической формой острого гепатита.
Течение лекарственного гепатита у беременных отличается асимптомностью симптоматики или ее малосимптомностью с манифестацией на стадии уже выраженных нарушений функций печени. Характерно превалирование смешанного – цитолитического и холестатического – синдрома с тенденцией к прогрессированию цитолиза (особенно быстрому в III триместре). Это способствует высокой вероятности развития осложнений беременности, среди который наиболее частыми являются коагулопатия, гестоз, острая жировая печень беременных, HELLP-синдром, синдром Бадда-Киари. И не случайно появились работы литовских авторов о том, что каждый пятый случай острой жировой печени беременных ассоциируется именно с приемом лекарственных препаратов.
К особенностям лекарственного гепатита относится сложная дифференциальная диагностика заболевания вследствие его частой коморбидности, необходимости выполнения множества исследований в короткий срок при ограниченных возможностях диагностики во время беременности. Кроме того, необходимо проводить динамический, а при высокой активности процесса – ежедневный многокомпонентный мониторинг показателей функций печени, показателей функций почек и гемостаза.
Тактика ведения беременных с лекарственным гепатитом требует высокой врачебной ответственности при принятии решения о пролонгировании беременности или же о ее прерывании, о возможности кормления ребенка грудью, определения вида родоразрешения, анестезиологического пособия и ведении пациентки в послеродовом периоде.
Диагностика лекарственного гепатита у беременных соответствует традиционному алгоритму при заболеваниях печени, включающему в себя биохимические маркеры цитолиза и холестаза, функциональной состоятельности печени, показатели функции почек и гемостаза, проведение ультразвукового исследования с центральным допплеровским сканированием сосудов органов брюшной полости для исключения веноокклюзионной болезни или синдрома Бадда-Киари, а также скрининговых методов диагностики вирусных, аутоиммунных заболеваний печени и по показаниям наследственных гепатозов.
Лечение лекарственного гепатита у беременных представляет собой сложный, тернистый путь между Сциллой и Харибдой. И основными требованиями к терапии лекарственного гепатита является прежде всего безопасность используемых лекарственных средств для беременной и плода, отсутствие противопоказаний для применения лекарственных средств в период беременности. Или, если этот препарат необходим для приема, то подписание информированного согласия пациентки. Необходимым требованием является минимизация медикаментозной терапии, в том числе допустим «период ожидания», когда эта терапия может оказаться эффективной. Должны использоваться лекарственные средства, имеющие серьезную доказательную базу и, конечно, желателен собственный клинический опыт доктора.
К базовым препаратам, используемым при лекарственных гепатитах у беременных, относится Урсодеоксихолевая кислота, и при высокой активности цитолиза – Глюкокортикостероиды.
В своей клинической практике в качестве препарата Урсодеоксихолевой кислоты мы используем Урсосан, поскольку длительное время он был единственным из этой категории препаратов, строго не противопоказанных во время беременности. Накоплен достаточно большой опыт его применения при различных патологиях печени, в том числе у беременных. Основным его преимуществом является возможность безопасного применения при всех формах лекарственного поражения печени, особенно при наличии холестаза, когда значительная часть других препаратов с гепатопротективными свойствами является противопоказанной. Препарат способствует экскреции гепатотоксических метаболитов лекарств, улучшает функционирование печени, снижает транспорт токсичных желчных кислот к плоду и уменьшает риск его токсичного поражения.
Согласно инструкции, Урсодеоксихолевая кислота может применяться во втором и третьем триместре беременности. Однако при наличии показаний она может быть использована и в первом триместре, но, конечно, при подписании информированного согласия пациентки.
Тактика ведения беременной с лекарственным гепатитом в значительной степени определяется активностью процесса и сроком беременности. При этом учитывается, что наиболее тяжелое течение заболевания отмечается при его развитии в третьем триместре беременности. В первом триместре прогноз, как правило, менее серьезен. И при условии динамического наблюдения за пациенткой и ответа на проводимое лечение допустимо пролонгирование беременности. Следует учитывать, что холестатический вариант лекарственного гепатита разрешается значительно медленнее, и чаще вызывает коагулопатию. И наконец, наиболее неблагоприятный прогноз ассоциирован с выраженным цитолизом, гипербилирубинемией и желтухой.
В первом триместре при бессимптомном повышении активности трансаминаз в пределах трех норм и отсутствии противопоказаний допустимо использование растительных гепатопротекторов в стандартных терапевтических дозах при отмене другой медикаментозной терапии. Это желательное условие. Лечение может проводиться амбулаторно при еженедельном или даже более частом биохимическом мониторинге. При более высокой активности цитолиза и наличии холестаза требуется госпитализация пациентки и назначение препарата урсодеоксихолевой кислоты. Кроме того, в ряде случаев приходится решать вопрос об использовании глюкокортикостероидов или даже о прерывании беременности.
Тактика лечения беременной во втором триместре при наличии у нее лекарственного гепатита также определяется уровнем цитолитических процессов. При уровне сывороточных трансаминаз в пределах 10 норм назначается Урсосан в дозе 12-13 миллиграмм/килограмм/сутки в 2-3 приема. При более высокой активности сывороточных трансаминаз доза Урсосана составляет 13 миллиграмм/килограмм/сутки, и она, как правило, дополняется пероральным приемом Преднизолона в дозе до 20 миллиграмм/сутки.
При отсутствии положительной динамики, при этом ожидание составляет обычно до 10 дней, если выраженный цитолиз – необходимо прерывать беременность.
Наиболее активная тактика лечения в третьем триместре. При уровне сывороточных трансаминаз в пределах 5 норм назначается Урсосан в дозе 13 миллиграмм/килограмм/сутки. Уровень сывороточных трансаминаз в пределах от 5 до 10 норм требует добавления Преднизолона в дозе до 30 миллиграмм/сутки пероз или внутривенно 60-90 миллиграмм/сутки.
При прогрессирующем росте сывороточных трансаминаз свыше 10 норм на фоне продолжающейся терапии срок ожидания составляет обычно не более 5 дней – в этом случае требуется досрочное родоразрешение в связи с высоким риском развития осложнений беременности.
В послеродовом периоде наблюдение за пациенткой должно быть продолжено, поскольку последствия перенесенного лекарственного гепатита во время беременности пока еще недостаточно изучены. Следует учитывать, что после родов, как правило, отмечается кратковременное прогрессирование цитолиза, поэтому терапия должна продолжаться после родоразрешения до нормализации печеночных проб.
Мы в своей практике используем активную передачу пациентки в поликлинику по месту жительства для продолжения ее лечения и динамического наблюдения. Поскольку исходом лекарственного гепатита у беременной может быть формирование хронического лекарственного гепатита, аутоиммунного заболевания печени или другой гепатобилиарной патологии.
И в заключение хотелось бы еще раз подчеркнуть, что любые лекарственные средства, растительные препараты у беременной могут вызвать лекарственный гепатит. Поэтому все лекарственные средства, все растительные препараты, биологически активные добавки должны назначаться беременным только по строгим клиническим показаниям!
При этом следует избегать полипрагмазии и корректировать дозы применяемых лекарственных средств, исходя из состояния печени. Надо учитывать генетическую предрасположенность, анамнез и факторы риска развития лекарственных поражений печени у пациентки. При отклонениях печеночных показателей от нормы необходим тщательный мониторинг медикаментозной терапии с ежемесячным или более частым определением уровня сывороточных трансаминаз, щелочной фосфатазы, гамма-глутамилтранспептидазы и билирубина. И в ряде случаев, во втором, третьем триместре, при необходимости продолжения лекарственных препаратов целесообразно использование препарата Урсодеоксихолевой кислоты с целью профилактики прогрессирования печеночной патологии.
Гиперферментемия что это такое у беременных
Физиологические изменения печени во время беременности
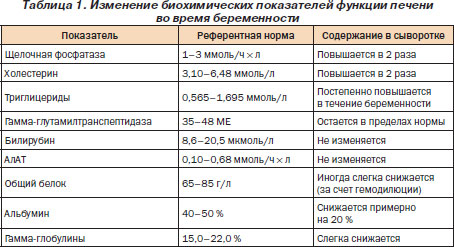
Нормально протекающая беременность не сопровождается нарушением функционального состояния печени. Однако при беременности мобилизуются функциональные резервы печени для обезвреживания продуктов жизнедеятельности плода и обеспечения его пластическим материалом. Существенно увеличивается продукция многих гормонов, особенно эстрогенов и прогестерона. Отклонения отдельных показателей от нормы следует рассматривать как выражение повышенной метаболической активности и адаптации организма беременной.
При осмотре женщин с нормальным течением беременности можно обнаружить эритему ладоней и сосудистые звездочки. Печень не пальпируется. Биохимическое исследование сыворотки крови в III триметре беременности выявляет умеренное повышение активности щелочной фосфатазы (а именно ее плацентарной фракции), уровня холестерина, триглицеридов. При этом активность ГГТП остается в пределах нормы. Уровень желчных кислот незначительно повышен. Уровень билирубина и активность аминотрансфераз сохраняются в пределах нормы. Уровни альбумина, мочевины и мочевой кислоты в сыворотке снижаются (табл. 1). Функциональные пробы печени нормализуются спустя 2–6 недель после родов. Гистологическое исследование биоптата печени при нормальной беременности не обнаруживает патологических изменений.
Классификация заболеваний печени у беременных
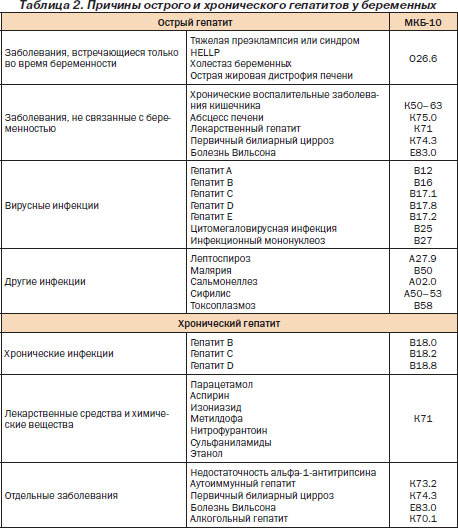
С практической точки зрения целесообразно выделить две группы заболеваний, вызывающих дисфункцию печени у беременных (табл. 2):
1) встречающиеся только во время беременности;
2) встречающиеся и вне беременности.
Наиболее частыми причинами нарушения функции печени у беременных являются вирусные гепатиты (42 %), холестаз беременных (21 %), более редкими причинами являются желчнокаменная болезнь, неукротимая рвота беременных, преэклампсия и HELLP-синдром.
Вирусные гепатиты
Клиническая классификация вирусных гепатитов у беременных (приказ № 676 МЗ Украины, 2004 г.)
Выделяют вирусные гепатиты:
1. Вирусный гепатит А.
2. Вирусный гепатит В.
3. Вирусный гепатит С.
4. Вирусный гепатит Е.
5. Вирусный гепатит D.
6. Вирусный гепатит G.
7. Вирусный гепатит F.
Б. По выраженности клинических проявлений:
1. Бессимптомные формы:
2. Манифестная форма:
В. По цикличности течения:
1. Циклическая форма.
2. Ациклическая форма.
Г. По степени тяжести:
4. Очень тяжелая (фульминантная).
1. Острая и подострая дистрофия печени (острая печеночная энцефалопатия).
2. Функциональные и воспалительные заболевания желчных путей и желчного пузыря.
3. Внепеченочные поражения (индукция иммунокомплексных и аутоиммунных заболеваний).
2. Остаточные признаки патологии (постгепатитная гепатомегалия и гипербилирубинемия, затяжная реконвалесценция — астеновегетативный синдром).
3. Хронический гепатит.
5. Первичный рак печени (гепатоцеллюлярная карцинома).
Классификация острого и хронического гепатита по клинико-биохимическим и гистологическим критериям (приказ № 676 МЗ Украины)
Степень активности (определяется тяжестью воспалительно-некротического процесса):
а) минимальная (увеличение АлАТ не более чем в 3 раза);
б) умеренная (увеличение АлАТ от 3 до 10 раз);
в) выраженная (увеличение АлАТ более чем в 10 раз).
Стадия (определяется распространением фиброза и развитием цирроза печени):
1 — слабо выраженный перипортальный фиброз;
2 — умеренный фиброз с портопортальными септами;
3 — выраженный фиброз с порто-центральными септами;
Примеры формулировки диагноза:
— Острый вирусный гепатит В, высокая степень активности, тяжелое течение.
— Острый вирусный гепатит ни А, ни В, желтушная форма средней тяжести, циклическое течение.
— Хронический вирусный гепатит С (anti-HCV+, HCV-PHK+, 3a-генотип), умеренной степени активности, с выраженным фиброзом (стадия).
— Хронический вирусный гепатит В, НВeАg-позитивный (HBsAg+, HBV ДНК+), выраженной степени активности.
Диагностика гепатитов при беременности
Анамнез (вирусный гепатит В, или С, или D; профессиональные, химические вредные факторы; медикаментозные интоксикации; злоупотребление алкоголем; подпеченочный холестаз; метаболические нарушения и др.).
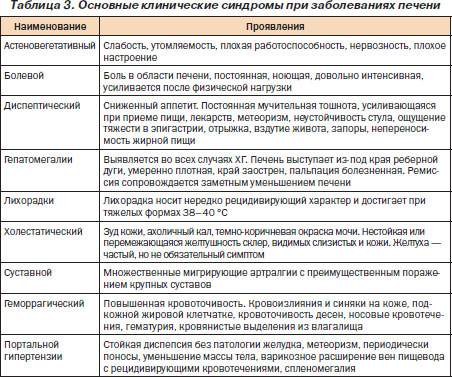
Клинические синдромы патологии печени показаны в табл. 3.
Лабораторные показатели
Маркеры вирусных гепатитов (табл. 4):
1) гепатит А — анти-HAV IgM — даже однократное выявление является абсолютным доказательством заболевания (появляется в крови за 4–5 дней до выявления симптомов заболевания и исчезает через 6–8 мес.);
— HBsAg (основной маркер инфицирования НВ-вирусом, выявляется с 3–5-й недели заболевания, в течение 70–80 дней);
— HBeAg (маркер эпидемиологического риска, активной репликации вируса и трансмиссии от матери к плоду; риск заражения плода повышается до 90 %);
— HBcAg (в крови не определяется, но могут быть антитела к нему — анти-HBcIgM и HBcIgG, свидетельствующие об этиологии острого вирусного гепатита В (ОВГВ) и перспективе вирусоносительства, HBcorAg, HBxAg, анти-HBc IgМ;
3) гепатит С — анти-HСV IgM (диагностическое значение при хроническом гепатите);
— HBsAg (маркер активной репликации вируса при остром гепатите);
— анти-HDV IgM (появляется на 10–15-й день заболевания и сохраняется 2,5–3 мес.);
5) гепатит Е — анти-HЕV IgM.
Методом ПЦР (по возможности):
— гепатит А — РНК HAV;
— гепатит В — ДНК HВV;
— гепатит С — РНК HСV;
— гепатит D — РНК HDV;
— гепатит Е — РНК HЕV.
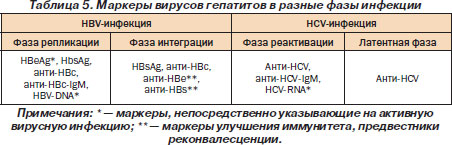
В течении HBV-инфекции выделяют фазу репликации и интеграции (табл. 5).
HCV-инфекция характеризуется чередованием латентной фазы и фазы реактивации.
Исчезновение HВeAg и выявление анти-НBе называется сероконверсией, свидетельствует о включении (интеграции) вирусной ДНК в геном гепатоцита, сопровождается обострением болезни.
Наличие HbsAg в сочетании с анти-НВе класса IgG и/или с анти-НВс характеризует фазу интеграции вируса гепатита В в геном гепатоцита.
Сыворотка крови больных HDV содержит маркеры дельта-антигена (IgE и IgМ-анти-D, а также маркеры В инфекции).
Сывороточной пробы для диагностики ВГG пока не существует.
Биохимические показатели вирусных гепатитов:
— тимоловая проба > 4 МЕ (не изменяется при ОВГВ);
— повышение АлАТ, в меньшей степени АсАТ;
— билирубин > 22 мкмоль/л, преимущественно за счет прямого;
— лейкопения (возможно, лейкоцитоз), лимфопения, снижение СОЭ, тромбоцитопения;
Уровни гиперферментемии у беременных с различными инфекционными заболеваниями
ФГБОУ ВО «Московский государственный медико-стоматологический университет имени А.И. Евдокимова»
Минздрава России, Москва, Россия
Цель исследования. Определение роли гепатотропных (HAV, HBV, HCV, HDV) и условно гепатотропных (HGV, CMV, EBV, HSV 1-го, 2-го и 6-го типов) вирусов в этиологической структуре заболеваний у беременных, сопровождающихся повышенной активностью АлАТ и АсАТ в крови.
Материалы и методы. Обследованы 211 беременных, среди них 123 пациентки с хроническими вирусными гепатитами, 74 пациентки с повышенной активностью АлАТ в крови при отсутствии маркеров вирусных гепатитов (ПАлАТ-ОМВГ) и 14 пациенток с острыми вирусными гепатитами. Исследование проводили с помощью современных тест-систем методами иммуноферментного анализа, хемилюминесценции и полимеразно-цепной реакции.
Результаты. Среди беременных с хронической HBV- и HCV-инфекциями в большинстве случаев в крови были выявлены ДНК HBV и РНК соответственно как на фоне нормальной, так и на фоне повышенной активности трансаминаз в крови. В группе ПАлАТ-ОМВГ ни один из условно гепатотропных вирусов не выявлен более чем в 7% случаев. У 10 пациенток с гепатитом неуточненной этиологии генетического материала вирусов HAV, HBV, HCV, HDV, HGV, CMV, EBV, HSV 1-го, 2-го и 6-го типов в крови не было выявлено.
Заключение. В отсутствие серологических данных, подтверждающих наличие инфекционной патологии, тестирование крови методом ПЦР на наличие условно гепатотропных вирусов у беременных в случае гепатита неуточненной этиологии малоинформативно. Однако учитывая, что спектр условно гепатотропных вирусов не ограничивается теми, которые были включены в данное исследование, целесообразно дополнительно обследовать беременных с повышенной активностью АлАТ и АсАТ в крови на наличие вирусов TTV, В19V, HSV 8-го типа, SEN и NV-F.
Беременность – естественный стресс для организма, состояние функционирования на пределе физиологических возможностей. Значительных изменений со стороны функции печени во время беременности не наблюдается, однако при клинико-лабораторных исследованиях можно выявить некоторые отклонения. При биохимическом исследовании крови в последнем триместре беременности может выявляться слабый холестаз: умеренное повышение активности щелочной фосфатазы (за счет плацентарной фракции), уровня холестерина, триглицеридов, α1- и α2-глобулинов. Уровень желчных кислот незначительно повышается. Уровень альбумина, мочевины и мочевой кислоты в сыворотке снижаются в связи с разведением плазмы. Гистологическое исследование ткани печени при нормальной беременности не обнаруживает патологических изменений.
Известно, что беременность может быть отягощена тяжелыми нарушениями функции печени, которые могут быть обусловлены как самим фактом беременности и ее осложнениями (острый жировой гепатоз беременных, холестатический гепатоз беременных, неукротимая рвота беременных, поражение печени при преэклампсии и эклампсии, HELLP-синдром), так и другими заболеваниями, включая инфекционные, которые имеют особенности течения у беременных (вирусные гепатиты, герпесвирусная инфекция, парвовирусная инфекция, листериоз и т. д.). Результаты исследований дисфункции печени на фоне беременности показали широкий спектр заболеваний с вовлечением поражения печени, среди которых 9,8% составил гепатит неуточненной этиологии [1–4].
Целью данного исследования явилось определение роли гепатотропных (HAV, HBV, HCV, HDV) и условно гепатотропных (HGV, CMV, EBV, HSV 1-го, 2-го и 6-го типов) вирусов в этиологической структуре заболеваний у беременных, сопровождающихся повышенной активностью АлAT и AcAT в крови.
Материалы и методы
В исследование по изучению клинико-лабораторной характеристики дисфункций печени на разных сроках беременности с использованием иммунологических и молекулярно-биологических методов были включены 211 беременных, поступивших в акушерское отделение Инфекционной клинической больницы № 1 (Москва) в период с 2016 по 2017 гг. Важно указать, что все стадии исследования соответствуют законодательству РФ, международным этическим нормам и нормативным документам исследовательских организаций, а также одобрены соответствующими документами. От всех участниц исследования получено письменное информированное согласие. После проведенного обследования в зависимости от поставленного диагноза пациентки были распределены по следующим группам: «неактивное носительство» вируса гепатита В (HBV) было выявлено у 42 женщин, хронический гепатит В (ХГВ) – у 40, хронический гепатит С (ХГС) – у 25, хронический гепатит смешанной этиологии – у 16 (В + D – у 11пациенток, В + С – у 3, В+ D +С – у 2); повышенная активность АлАТ в крови при отсутствии маркеров вирусных гепатитов (ПАлАТ-ОМВГ) была выявлена у 74 пациенток, острые гепатиты (ОГ) – у 14 (ОГА – у 2 женщин, ОГВ – у 8, ОГС – у 4).
Критерием включения в исследование было наличие повышенного уровня АлАТ и/или АсАТ в крови при отсутствии маркеров вирусных гепатитов у пациенток, поступающих в акушерское отделение на разных сроках беременности. Группу сравнения составили беременные с маркерами вирусных гепатитов на фоне нормального и повышенного уровня АлАТ в крови.
Критерий исключения из исследования − наличие ВИЧ-инфекции.
На основании углубленного обследования беременных с хронической HBV-инфекцией было диагностировано либо «неактивное носительство» HBV, либо ХГВ. Диагноз «неактивное носительство» HBV устанавливали на основании отсутствия жалоб у пациенток при динамич.