гепатобилиарная дисфункция что это такое
Обменные заболевания печеночнобилиарной системы
Роза Исмаиловна Ягудина
д. фарм. н., проф., зав. кафедрой организации лекарственного обеспечения и фармакоэкономики и зав. лабораторией фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Евгения Евгеньевна Аринина
к. м. н., ведущий научный сотрудник лаборатории фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Виды заболеваний
Сегодня наибольшее распространение получили поражения печени и желчного пузыря, связанные именно с нарушениями питания и обмена. Рассмотрим некоторые из них.
Жировой гепатоз (стеатоз печени, жировая дистрофия печени, жировая печень) — самостоятельное заболевание или синдром, обусловленный жировой дистрофией печеночных клеток. Выделяют первичный и вторичный жировой гепатоз. Причины первичного жирового гепатоза — ожирение, сахарный диабет второго типа, гиперлипидемия. Вторичный жировой гепатоз может развиваться при приеме гепатотоксичных лекарственных препаратов, а также при хронических заболеваниях ЖКТ — таких как панкреатит, колит, синдром мальабсорбции и др. и после хирургических вмешательств на кишечнике. Жировой гепатоз был выделен в 60‑е годы прошлого века благодаря внедрению в клиническую практику пункционной биопсии печени. Характеризуется патологическим внутри- и (или) внеклеточным отложением жировых капель. Морфологическим критерием жирового гепатоза является содержание триглицеридов в печени более 10% сухой массы.
В связи с доброкачественным течением болезни клинические признаки у гепатоза практически отсутствуют. А сам жировой гепатоз может стать начальной стадией целого каскада поражений печени.
Диагностируется заболевание, как правило, случайно и специальной фармакотерапии не требует. При выявленном жировом гепатозе обычно рекомендуется специальная диета с ограничением острой и жирной пищи. Следующей нозологией, к которой может привести жировой гепатоз, является неалкогольный стеатогепатит.
Неалкогольный стеатогепатит (НАСГ) — самостоятельная нозология, для которой характерны повышение активности ферментов печени в крови и морфологические изменения в биоптатах печени, аналогичные изменениям при алкогольном гепатите. Термин «неалкогольный» означает, что развитие НАСГ не связано с употреблением алкоголя. Основной причиной развития стеатогепатита считают повышенное содержание в печени свободных жирных кислот. Чаще всего НАСГ имеет доброкачественное и бессимптомное течение, однако в ряде случаев могут развиваться цирроз печени, портальная гипертензия и печеночная недостаточность.
Аналогично жировому гепатозу выделяют первичный и вторичный НАСГ. Причины первичного НАСГ также ожирение, сахарный диабет второго типа, гиперлипидемия. Вторичный НАСГ развивается на фоне метаболических расстройств, приема ряда медикаментов (амиодарон, глюкокортикостероиды, синтетические эстрогены, тамоксифен, пергексилина малеат, метотрексат, тетрациклин, НПВС), синдрома мальабсорбции и других нарушений.
При НАСГ наблюдается повышенная активность цитохрома P4502E1 в печени, что сопровождается образованием активных радикалов кислорода и усилением реакций перекисного окисления липидов.
У большинства пациентов с НАСГ симптомы, характерные для заболеваний печени, отсутствуют. У некоторой части больных отмечаются неопределенный дискомфорт в животе или тяжесть, а также ноющие боли в правом подреберье, достаточно выражен астенический синдром. При мелкокапельном стеатозе — наиболее неблагоприятном варианте (в гепатоцитах выявляется множество мелких липидных капель, а ядро располагается в центре клетки), возможно развитие эпизодов геморрагий, обморока, гипотензии, шока (опосредованного влиянием высвобождающегося при воспалении фактора некроза опухолей). Желтуха, асцит, «печеночные знаки» выявляются редко. Индекс массы тела является единственным независимым фактором для оценки степени жировой инфильтрации печени.
До настоящего времени не разработано строгих схем ведения пациентов с НАСГ. При выборе лечения учитывается наличие сопутствующих заболеваний и факторов риска. Постепенное, умеренное снижение веса наиболее эффективно в случаях развития НАСГ на фоне ожирения и сахарного диабета и сопровождается положительной динамикой клинико-лабораторных показателей и снижением индекса гистологической активности.
Фармакотерапия НАСГ включает препараты, нормализующие обмен липидов и обладающие прямым цитопротекторным действием (препараты урсодезоксихолевой кислоты). Пациентам с НАСГ показаны также препараты, обладающие мембраностабилизирующим и антиоксидантным действием (адеметионин, фосфолипиды).
Алкогольная болезнь печени (АБП), наряду с вирусными гепатитами, относится к числу наиболее актуальных проблем современной гепатологии.
Считается, что употребление более 80 г этанола в сутки приводит к клинически явному заболеванию печени у мужчин, для женщин эта доза в 2–4 раза меньше. Однако для риска развития алкогольной болезни печени достаточно и употребления 30 г этанола в сутки.
Постоянное употребление алкоголя более опасно в плане развития АБП: у лиц, употребляющих спиртные напитки с перерывами не менее двух дней в неделю, риск АБП ниже. В лабораторных анализах у больных АБП выявляется повышенная концентрация сывороточных провоспалительных цитокинов: ИЛ1, ИЛ2, ИЛ6, ФНО. Морфологически выделяют следующие стадии поражения печени: жировая дистрофия (стеатоз печени); алкогольный гепатит (баллонная и жировая дистрофия гепатоцитов, что послужило поводом для введения термина алкогольный стеатогепатит); цирроз.
Клинически АБП проявляется следующими симптомами: анорексией, дискомфортом и тупой болью в правом подреберье или эпигастрии, тошнотой, желтушностью кожных покровов, зудом, потерей веса. На стадии цирроза появляются спленомегалия, асцит, телеангиэктазии, пальмарная эритема, ремиттирующая или постоянная лихорадка, достигающая фебрильных значений, выраженная желтуха, геморрагический синдром, печеночная энцефалопатия, почечная недостаточность.
Лечение АБП подразумевает, прежде всего, полное прекращение приема алкоголя. При тяжелом алкогольном гепатите используют глюкокортикостероиды: преднизолон или метилпреднизолон. В лечении хронических форм АБП широкое распространение получили эссенциальные фосфолипиды. Для улучшения клинико-биохимических показателей АБП назначают урсодезоксихолевую кислоту и S-аденозил-L-метионин (адеметионин) — природное вещество, которое образуется в организме из метионина с использованием АТФ при участии фермента S-аденозилметионинсинтетазы. В последнее время обсуждается возможность применения химерных антител к ФНО-α (инфликсимаб) и ингибиторов ФНО-α (этанерцепт) (см. статью «Заболевания суставов»).
Желчекаменная болезнь (ЖКБ) — хроническое рецидивирующее заболевание гепатобилиарной системы, которое связано с нарушением метаболизма холестерина, билирубина, желчных кислот и сопровождается образованием желчных камней в печеночных желчных протоках (внутрипеченочный холелитиаз), общем желчном протоке или желчном пузыре.
В настоящее время ЖКБ рассматривается как наследственно-детерминированное заболевание, обусловленное повышением образования в организме 3‑гидрокси-3‑метилглутарил-коэнзим-А-редуктазы — фермента, регулирующего синтез холестерина в организме. В результате уровень холестерина в желчи возрастает (желчь становится литогенной). Выработка печенью литогенной желчи усугубляет холестаз и способствует развитию воспалительного процесса в желчном пузыре. К числу факторов, способствующих литогенезу, относятся нерегулярное и нерациональное питание со сниженным содержанием пищевых волокон в рационе, дискинезия желчевыводящих путей, гиподинамия, ожирение, гемолитические анемии.
Клинические проявления ЖКБ связаны с развитием калькулезного холецистита. Характер болевого синдрома при ЖКБ соответствует таковому при обострении хронического холецистита. Фармакотерапия ЖКБ включает применение препаратов хенодезоксихолевой и урсодезоксихолевой кислоты, энтеросорбентов (лигнин, холестирамин и др.), спазмолитиков (производные красавки, метамизол, эуфиллин); гепатопротекторных препаратов. Показаниями к литотрипсии являются единичные или множественные камни до 30 мм в диаметре при условии отсутствия морфологических изменений в стенках желчного пузыря.
Гепатопротекторы
Препараты, содержащие эссенциальные фосфолипиды (ЭФЛ)
Субстанция ЭФЛ представляет собой высокоочищенный экстракт бобов сои, содержащий преимущественно молекулы фосфатидилхолина (ФХ) с высокой концентрацией полиненасыщенных жирных кислот (ПНЖК). Главный активный ингредиент ЭФЛ — 1,2‑дилинолеоил-фосфатидилхолин, синтез которого человеческим организмом невозможен. Молекулы ЭФЛ встраиваются непосредственно в фосфолипидную структуру поврежденных печеночных клеток, замещая дефекты и восстанавливая барьерную функцию липидного бислоя мембран. Таким образом достигается мембраностабилизирующее и гепатопротективное действие ЭФЛ. ПНЖК фосфолипидов повышают активность и текучесть мембран, уменьшают плотность фосфолипидных структур, нормализуют проницаемость мембран. Экзогенные ЭФЛ способствуют активации расположенных в мембране фосфолипидзависимых ферментов и транспортных белков, что, в свою очередь, поддерживает обменные процессы в клетках печени, повышает ее детоксикационный и экскреторный потенциал.
Гепатозащитное действие ЭФЛ основано на ингибировании процессов перекисного окисления липидов — ведущего патогенетического механизма поражений печени. Препараты ЭФЛ могут дополнительно обогащаться различными витаминами: B1, B2, B6, B12, E и никотиновой кислотой, поскольку дефицит этих витаминов часто развивается при поражениях печени. Также фосфолипиды могут встречаться и в комбинации с аминокислотой метионином. Метионин необходим для синтеза холина, увеличивает образование этой неотъемлемой части ЭФЛ и повышает уровень эндогенных фосфолипидов, уменьшая отложение в печени нейтрального жира.
Метионин также необходим для обезвреживания ксенобиотиков (включая этанол). При атеросклерозе метионин снижает концентрацию холестерина и повышает концентрацию фосфолипидов крови. Еще одна комбинация фосфолипидов состоит из фосфатидилхолина и глицирризиновой кислоты. Глицирризиновая кислота дополняет эффекты ЭФЛ иммуностимулирующим действием за счет стимуляции фагоцитоза и повышения активности NK-клеток и индукции γ-интерферона. Кроме того, глицирризиновая кислота обладает противовирусным действием, блокируя проникновение вирусов в клетки, проявляет антиоксидантные свойства.
В таблице 1 представлены МНН, ТН и формы выпуска фосфолипидов, присутствующие на отечественном рынке.
Аналоги адеметионина
Среди гепатопротекторов, применяемых при поражениях печени, одним из наиболее эффективных считается адеметионин. Входящий в его состав S-аденозил-L-метионин является аналогом внутриклеточного адеметионина — биологической субстанции, присутствующей во всех органах и тканях. При этом максимальное содержание адеметионина — в печени и головном мозге. Последний факт объясняет двойное действие препарата — гепатопротекторное и нейропротекторное. S-аденозил-L-метионин повышает текучесть клеточных мембран и нормализует работу внутриклеточных транспортных систем, стимулируя, таким образом, выработку и отток желчи, а также поступление желчных кислот из гепатоцитов в желчевыводящую систему.
Восстановление оттока желчи из гепатоцитов предотвращает ее избыточное скопление в клетках и повреждающее действие на мембраны. Кроме того, препарат стимулирует регенерацию и пролиферацию гепатоцитов, что позволяет компенсировать функции печени даже на поздней стадии печеночной патологии, увеличивая выживаемость пациентов.
Повышая синтез глутатиона, таурина и цистеина — естественных факторов антиоксидантной защиты в организме, препараты адеметионина предотвращают губительное действие свободных радикалов, желчных кислот и других токсических агентов на клетки печени. В таблице 2 представлены препараты адеметионина, зарегистрированные на территории РФ.
Препараты урсодезоксихолевой кислоты
Еще одним эффективным лекарственным препаратом при поражениях печени является урсодезоксихолевая кислота, обладающая широким спектром действия. Во-первых, встраиваясь в мембраны клеток печени, она стабилизирует их структуру и защищает от повреждающего действия солей желчных кислот (гепатопротекторный эффект). Во-вторых, стимулирует экзоцитоз и очищает гепатоциты от токсичных желчных кислот (ЖК), концентрации которых при заболеваниях печени повышены. Именно это свойство делает урсодезоксихолевую кислоту особенным гепатопротектором. Кроме того, кислота снижает всасывание липофильных ЖК в кишечнике, повышая их оборот при энтерогепатической циркуляции. При этом усиливаются холерез и выведение токсичных ЖК через кишечник. Также кислота снижает литогенность желчи, предупреждает образование конкрементов и растворяет уже образовавшиеся камни. В таблице 3 представлены ТН и формы выпуска препаратов на основе урсодезоксихолевой кислоты.
Растительные препараты на основе силимарина
Силимарин представляет собой смесь изомерных флавоноидов расторопши пятнистой с преобладанием силибинина. Биофлавоноиды активируют синтез белков и ферментов в гепатоцитах, улучшают обмен веществ в клетках, стабилизируют мембраны клеток печени, замедляя поступление в них токсических продуктов метаболизма, улучшают показатели иммунологической реактивности организма. Кроме этого, силимарин, за счет снижения повышенного уровня трансаминаз в сыворотке крови, ингибирует дистрофические и потенцирует регенеративные процессы в печени. Препараты расторопши препятствуют накоплению гидроперекисей липидов, уменьшают степень повреждения клеток печени (антиоксидантный эффект).
В настоящее время на фармрынке России представлено несколько препаратов, содержащих плоды расторопши пятнистой как в чистом виде, так в комбинациях. Препараты, содержащие помимо расторопши еще и экстракты пижмы, зверобоя и листьев березы, обладают гепатопротекторным, мембраностабилизирующим, регенерирующим, антиоксидантным и желчегонным действием. Нормализуют липидный и пигментный обмен, усиливают детоксикационную функцию печени, тормозят процессы липопероксидации в печени и нормализуют моторику кишечника (МНН и ТН представлены в таблице 4).
Препараты, содержащие флавоноиды других растений
Среди представителей этой категории достаточно широкое применение получили средства на основе экстракта листьев артишока. Основное гепатопротекторное и желчегонное действие этого вещества обусловлено наличием в нем фенольного соединения цинарина в сочетании с фенолокислотами (кофейной, хлорогеновой и др.). Кроме них, артишок содержит каротин, витамины C, В1, В2, что немаловажно в связи с нарушением нормальной работы печени.
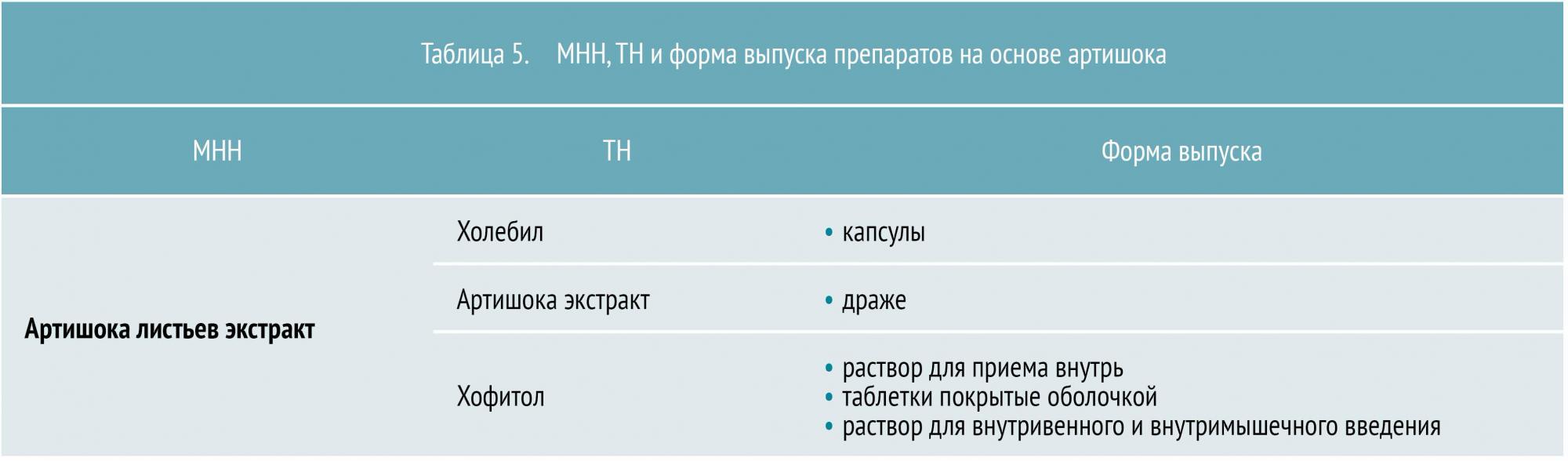
Экстракт артишока влияет на функциональную активность печеночных клеток, стимулирует выработку ферментов, влияя тем самым на липидный, жировой обмен и повышение антитоксической функции печени. Артишок снижает уровень холестерина в крови при исходной гиперхолестеринемии, оказывает желчегонное действие за счет умеренного холеретического и слабого холекинетического эффекта. МНН и ТН препаратов на основе артишока представлены в таблице 5.
Другим известным препаратом рассматриваемой подгруппы является препарат, содержащий экстракты каперсы колючей, кассии западной, плодов паслена черного, а также экстракты плодов тамарикса двудомного и терминалии чебулы. Препарат защищает паренхиму печени от токсических агентов, усиливает внутриклеточный обмен веществ и стимулирует регенерацию. На фармацевтическом рынке РФ зарегистрирован всего один препарат с данным МНН, под торговым наименованием Лив.52, выпускающийся в виде таблеток и капель для приема внутрь.
Вспомогательная фармакотерапия
В заключение хочется отметить, что в комплексной фармакотерапии поражений печени, наряду с гепатопротекторами, может использоваться ряд вспомогательных препаратов, направленных на очищение организма от продуктов распада, токсических веществ, входящих в группу энтеросорбентов, и обладающих детоксикационным, желчегонным, холеретическим, холекинетическим действием при различных заболеваниях печени (таблица 6).

Причин расстройства много:
Современная классификация функциональных расстройств по Римским критериям IV включает в себя:
Е. Расстройства желчного пузыря и сфинктера Одди
Е1а. Функциональное билиарное пузырное расстройство
Е1b. Функциональное расстройство билиарного сфинктера Одди
Е2.Функциональное расстройство панкреатического сфинктера Одди
Общие проявления функциональных нарушений со стороны желчевыводящих путей, согласно Римским критериям, должны включать приступы боли в правом подреберье и/или подложечной области в сочетании со всеми ниже перечисленными признаками:
• длительность эпизодов боли не менее 30 мин;
• повторение приступов с разными интервалами (не ежедневно);
• боль нарастает и приобретает характер устойчивой;
• боль имеет достаточную интенсивность, чтобы нарушить деятельность пациента или заставить его обратиться за срочной медицинской помощью;
• дефекация, прием антацидов или изменение положения тела не приводят к облегчению боли;
• исключены другие патологические процессы, которые могли бы объяснить появление данных симптомов.
Дополнительные, уточняющие, признаки:
• боль сочетается с тошнотой и рвотой;
• боль иррадиирует в спину или правую подлопаточную область;
• боль пробуждает пациента от ночного сна.
Ультразвуковое исследование помогает:
С помощью трансабдоминального УЗИ или динамической гепатобилисцинтиграфии (ГБСГ) можно оценить функцию сократимости желчного пузыря после провокации пробным завтраком или внутривенного введения холецистокинина. В норме после стимуляции холецистокинином объем желчного пузыря уменьшается на 40% и более. При этом необходимо тщательно оценить анамнез в отношении приема препаратов, влияющих на сократимость гладкомышечных волокон.
Если имеются подозрения на наличие мелких конкрементов (
Клиника: 09:00-20:00, Пн-Сб, кроме воскресенья
Приём анализов: 09:00-16:00, Пн-Пт, Субб 09:00-15:00, кроме воскресенья
Аптека: 10:00-21:00 Пн-Сб, кроме воскресенья
Ильченко А.А. Дисфункции билиарного тракта: диагностика и коррекция // Гастроэнтерология. 2011. №1.
Дисфункции билиарного тракта: диагностика и коррекция
Отдел патологии желчных путей ЦНИИ гастроэнтерологии, Москва
Функциональные заболевания желчных путей можно обозначить как комплекс клинических симптомов, развившихся в результате моторно-тонических дисфункций желчного пузыря (ЖП) и сфинктерного аппарата желчных путей.
Независимо от этиологии билиарные дисфункции принято подразделять на два типа: дисфункцию ЖП и дисфункцию сфинктера Одди (СО). Наиболее удобной с клинической точки зрения является следующая классификация функциональных нарушений билиарного тракта:
Клинические проявления, обусловленные непосредственно функциональными нарушениями билиарного тракта, зависят от их характера и преимущественной локализации. Однако следует отметить, что первичные дисфункции билиарного тракта могут протекать с невыраженной симптоматикой, а вторичные дисфункции ЖП или СО обычно имеют клинику основного заболевания.
Клиническая симптоматика дисфункции ЖП определяется характером моторных нарушений и проявляется в виде различной степени выраженности болевого синдрома. Боли, как правило, связаны с приемом пищи, появляются на высоте пищеварения и обусловлены нарушением опорожнения ЖП. Однако в отдельных случаях они могут появляться и в межпищеварительный период в связи с нарушением его заполнения.
Дисфункция ЖП по гиперкинетическому типу. Возникает на фоне стрессовых ситуаций, хронических психоэмоциональных перегрузок, погрешностей в диете, а также у курильщиков табака. Боли носят кратковременный характер и возникают обычно сразу после погрешности в диете, приема холодных напитков, физической нагрузки, стрессовой ситуации, иногда ночью. В отдельных случаях причину появления болей установить не удается.
Боли носят коликоподобный характер, локализуются в правом подреберье, иррадиируют в спину, под правую лопатку, правое плечо, реже в область эпигастрия, сердца, усиливаются при глубоком вдохе. По интенсивности боли менее выраженные и менее продолжительные по сравнению с желчной коликой, обусловленной холелитиазом. Появление болей связано с внезапно развивающимися спастическими сокращениями мышечного слоя ЖП.
При поверхностной пальпации на высоте приступа отмечается небольшая болезненность в правом подреберье, при глубокой пальпации – выраженная болезненность в проекции ЖП. Симптомы раздражения брюшины отсутствуют. Печень не увеличена. Симптомы Ортнера, Мерфи, Мюсси отрицательные.
Боли купируются самостоятельно или исчезают после приема спазмолитиков, седативных средств.
Дисфункция ЖП по гипокинетическому типу. Для этого типа дисфункции характерны тупые ноющие боли в правом подреберье, чувство давления, распирания, усиливающиеся при наклоне туловища вперед. Иногда отмечается иррадиация болей в спину, под правую лопатку. Боли усиливаются на фоне приема пищи и погрешности в диете (острая, жирная, жареная, мучная пища). Частыми симптомами являются диспепсические расстройства в виде тошноты, горечи во рту, а также вздутие живота, запоры.
Чаще болеют лица женского пола с избыточной массой тела. Общее состояние обычно не страдает, температура тела нормальная.
При пальпации можно выявить умеренную болезненность в проекции ЖП (место пересечения наружного края правой прямой мышцы живота с нижним краем печени), иногда пальпируется дно увеличенного ЖП.
Состояние улучшается после приема холецистокинетических средств, дуоденального зондирования, «слепых» тюбажей.
Дисфункция СО может быть обусловлена только мышечной дискинезией сфинктера или сочетаться с его органическими изменениями в виде стенозирующего папиллита. Изолированно дисфункция СО встречается редко, обычно она сочетается с гипокинетической дисфункцией ЖП. В клинической практике чаще встречается гипертонус СО, в основе развития которого лежат, как правило, психогенные воздействия (эмоциональные перенапряжения, стрессы и т.д.), реализуемые через повышение тонуса блуждающего нерва, в результате чего затрудняется отток желчи и панкреатического сока, нарушаются процессы пищеварения.
Дисфункция СО является частым атрибутом так называемого постхолецистэктомического синдрома.
Заподозрить дисфункцию СО можно при наличии болей в эпигастральной области или правом подреберье с иррадиацией под правую лопатку или в левое подреберье. Иногда боли носят опоясывающий характер с иррадиацией в спину. Боли обычно связаны с приемом пищи, однако могут появляться и ночью, сопровождаться тошнотой, рвотой. Подозрение становится более обоснованным, если исключаются другие причины, объясняющие имеющуюся клиническую симптоматику, в первую очередь наличие у больного идиопатического рецидивирующего панкреатита. Основным клиническим проявлением дисфункции СО считаются рецидивирующие приступы сильных или умеренных болей продолжительностью более 20 мин, повторяющиеся на протяжении не менее 3 мес.
В зависимости от различий в клинической картине выделяют три типа дисфункций СО: билиарный, панкреатический и смешанный. Клинические проявления дисфункции отчасти обусловлены развивающимися при гипертонусе СО панкреатохоледохо-пузырным или холедохо-панкреатическим рефлюксами.
Для билиарного типа характерны боли в эпигастрии или правом подреберье с иррадиацией в спину или правую лопатку. Встречается чаше, чем панкреатический тип. В зависимости от того, характеризуется дисфункция СО только болями или они сочетаются с другими изменениями, подтвержденными лабораторными или инструментальными методами исследования, в билиарном типе дисфункции выделяют три варианта:
• Вариант 1 – приступ болей в сочетании со следующими признаками:
– подъем аспартатаминотрансферазы (АСТ) и/или щелочной фосфатазы (ЩФ) в два и более раз при 2-кратном исследовании;
– замедленное выведение контрастного вещества при эндоскопической ретроградной холангиопанкреатографии – ЭРХПГ (более 45 мин);
– расширение общего желчного протока более 12 мм.
• Вариант 2 – приступ болей в сочетании с одним или двумя выше перечисленными признаками.
• Вариант 3 – только приступ болей по билиарному типу.
При панкреатическом типе боли локализуются преимущественно в левом подреберье, иррадиируют в спину, уменьшаются при наклоне туловища вперед и мало отличаются от таковых при панкреатите. Отсутствие наиболее частых причин панкреатита (алкоголь, желчнокаменная болезнь), особенно при наличии повышенной активности панкреатических ферментов, обычно приводит в таких случаях к диагнозу идиопатического панкреатита.
В зависимости от сочетания болевого синдрома с другими изменениями, полученными с помощью лабораторных и инструментальных методов исследования, выделяют три варианта этого типа дисфункции.
• Вариант 1 – приступ болей, сочетающихся со следующими признаками:
– повышение активности сывороточной амилазы и/или липазы в 1,5–2 раза выше нормы;
– расширение панкреатического протока по данным ЭРХПГ в головке поджелудочной железы свыше 6 мм, в теле – свыше 5 мм;
– время выведения контраста из протоковой системы поджелудочной железы в положении лежа на спине превышает 9 мин по сравнению с нормой.
• Вариант 2 – приступ болей в сочетании с одним или двумя выше перечисленными признаками.
• Вариант 3 – только приступ болей по панкреатическому типу.
При смешанном типе боли локализуются в основном в эпигастрии или носят опоясывающий характер и могут сочетаться с другими признаками, характерными для различных вариантов как билиарного, так и панкреатического типов дисфункции СО.
Дисфункция СО, развившаяся или усугубленная в связи с холецистэктомией, может сопровождаться и другими клиническими симптомами, обусловленными билиарной недостаточностью (недостаточное и хаотичное поступление желчи в двенадцатиперстную кишку – ДПК), уменьшением бактерицидности дуоденального содержимого и в связи с этим избыточным микробным обсеменением ДПК. Следует также отметить, что преждевременная деконъюгация желчных кислот кишечной микрофлорой сопровождается повреждением слизистых оболочек ДПК, тонкой и толстой кишки с последующим развитием дуоденита, еюнита, колита, а при наличии рефлюксных процессов – и билиарного рефлюкс-гастрита, рефлюкс-эзофагита.
Диагностика дисфункции ЖП и СО основывается на описанной выше клинической симптоматике, данных ультразвукового исследования (УЗИ), а при необходимости и других методов исследования.
Однако полиморфизм клинической симптоматики функциональных нарушений билиарного тракта бывает настолько выражен, особенно у лиц с преобладанием невротических симптомов, что постановка диагноза этого заболевания может представлять достаточно сложную задачу и устанавливается на основании исключения других заболеваний ЖП и желчных путей с привлечением различных лабораторных и инструментальных методов исследования.
Диагностические тесты при функциональных заболеваниях билиарного тракта можно разделить на две группы: скрининговые и уточняющие.
• Функциональные пробы печени (определение уровня аланинаминотрансферазы – АЛТ, АСТ, g-глутамилтранспептидазы, ЩФ), панкреатические ферменты в крови и моче.
• Трансабдоминальная ультрасонография (ТУС) органов брюшной полости.
• Эзофагогастродуоденоскопия (ЭГДС) с прицельным осмотром фатерова сосочка.
• УЗИ с оценкой функционального состояния ЖП и СО.
• Эндоскопическая ультрасонография (ЭУС).
• Этапное хроматическое дуоденальное зондирование (ЭХДЗ).
• Медикаментозные тесты с холецистокинином или морфином.
При необходимости применяют и другие методы лабораторной и инструментальной диагностики.
У больных с первичной дисфункцией ЖП клинический анализ крови, функциональные пробы печени, содержание панкреатических ферментов в крови и моче и данные ЭГДС, как правило, не имеют существенных отклонений от нормы. При дисфункции СО во время или после приступа отмечается транзиторное повышение уровня трансаминаз и панкреатических ферментов. При функциональных расстройствах ЖП и сфинктерного аппарата билиарного тракта, являющихся следствием патологических изменений в печени, уровень и характер нарушения функциональных проб печени зависит от основного заболевания.
Применявшиеся ранее для оценки функционального состояния билиарного тракта пероральная холецистография и внутривенная холеграфия из-за низкой чувствительности и специфичности потеряли свое первостепенное значение и в настоящее время не применяются.
ТУС позволяет изучить расположение и форму ЖП, толщину и структуру его стенок, характер внутрипросветного содержимого. Учитывается смещаемость ЖП при изменении положения пациента, наличие локальной болезненности при инструментальной пальпации во время проведения ТУС. При функциональных нарушениях билиарного тракта ЖП обычно хорошо визуализируется, контуры его четкие, толщина стенок не превышает 2,5–3 мм, а содержимое эхооднородное.
Современные ультразвуковые аппараты, оснащенные компьютерными программами, позволяют получить объективные критерии, характеризующие моторно-эвакуаторную функцию билиарного тракта. Для уточнения характера функциональных расстройств ЖП с помощью УЗИ исследуют его объем натощак и после желчегонного завтрака до достижения минимального объема и перехода к фазе наполнения. На наш взгляд, наиболее обоснованным является мнение, согласно которому моторно-эвакуаторная функция ЖП считается нормальной, если его объем к 30–40 мин уменьшается на 1/3–1/2 от первоначального, а коэффициент опорожнения составляет 50–70%.
Косвенными признаками гипертонуса СО является увеличение длительности латентного периода (более 10 мин после приема сорбита), увеличение диаметра общего желчного протока более чем на 1 мм, а также прекращение опорожнения ЖП через 10–15 мин в сочетании с увеличением просвета холедоха.
Широкая доступность ТУС, отсутствие лучевой нагрузки, противопоказаний, достаточно высокая воспроизводимость результатов дают этому методу неоспоримые преимущества для применения в клинической практике. Несомненным достоинством метода является и возможность объективной оценки эффективности терапии функциональных нарушений билиарного тракта.
В то же время оценка функционального состояния протоковой системы и сфинктерного аппарата желчных путей с помощью ТУС не всегда достаточно информативна. Это связано с тем, что из-за метеоризма, выраженной подкожной клетчатки общий желчный проток примерно у 1/3 пациентов визуализируется не всегда или фрагментарно. Имеются разногласия и в определении нормы диаметра холедоха при ТУС. Принято считать, что верхняя граница нормы диаметра общего желчного протока составляет 0,6 см, но обычно он имеет намного меньший диаметр и составляет в среднем 0,28±0,12 см. У 95% пациентов диаметр нормального общего желчного протока составляет 0,4 см и меньше. Считается, что при наличии дисфункции СО (парадоксальной его реакции или длительном спазме) после желчегонного завтрака диаметр общего желчного протока увеличивается. Однако следует отметить сложность подобной интерпретации в связи с небольшим диаметром общего желчного протока, так как незначительные колебания его диаметра выявить бывает чрезвычайно трудно.
Для проведения дифференциального диагноза между дисфункцией СО и механическим препятствием в дистальной части общего желчного протока применяют ЭРХПГ. При этом косвенными признаками повышения тонуса СО является диаметр холедоха более 10 мм и задержка контраста в общем желчном протоке более 45 мин. О дисфункции панкреатического протока свидетельствует расширение последнего более 5–6 мм и замедление эвакуации контраста из его просвета.
Однако эти данные в настоящее время вызывают определенную долю скепсиса. Согласно последним исследованиям с применением ЭУС установлено, что даже при рецидивном или резидуальном холедохолитиазе, формирующимся при условии нарушенного желчеоттока, и как следствие – билиарной гипертензии, в 36% случаев диаметр холедоха не превышает 6 мм [1]. Необходимо также отметить, что в ряде случаев ЭРПХГ технически не выполнима. Кроме того, она связана с лучевой нагрузкой, достаточно трудоемка, имеет побочные эффекты, а иногда сопровождается тяжелыми осложнениями (сепсис, холангит, панкреатит, повреждение стенки кишки или протоков).
Возможность проведения прямой манометрии СО позволяет судить о наличии билиарной гипертензии, ее степени и решать вопрос о целесообразности применения баллонной дилатации СО или папиллосфинктеротомии. Манометрическое исследование выполняется с помощью специального зонда, вводимого при чрескожной транспеченочной канюляции общего желчного протока или наиболее часто – при ЭРХПГ. При этом имеется возможность раздельного канюлирования общего желчного или панкреатического протока с проведением манометрии и последующего заключения о наличии дисфункции по билиарному или панкреатическому типу. С помощью этого исследования можно судить о тонусе СО, его двигательной активности (амплитуде, частоте, продолжительности сокращения сфинктера, направлении движения перистальтических волн и т.д.), а также точно определить длину зоны сфинктера.
Признаками дисфункции СО являются: повышение базального давления в просвете сфинктеров свыше 30–40 мм рт. ст., повышение амплитуды и частоты фазовых сокращений (тахиоддия), увеличение частоты ретроградных сокращений. Особое значение диагностика дисфункции СО приобретает у пациентов с болевым синдромом, который появился или усилился после холецистэктомии. Однако технические сложности выполнения прямой манометрии, наличие противопоказаний и возможность осложнений не позволяют этому методу получить широкое распространение в клинической практике.
Более доступным является оценка функционального состояния билиарного тракта с помощью ЭХДЗ, которое позволяет объективно оценить состояние двигательной функции ЖП и тонуса сфинктерного аппарата желчных путей, а также провести микроскопическое, бактериологическое исследование и биохимическое исследование желчи [2]. При гиперкинетической дисфункции ЖП, по данным ЭХДЗ, в IV фазу отмечается сокращение времени выделения пузырной желчи до 10–15 мин, а ее объем за 5 мин превышает 20 мл. При дисфункции СО, обусловленной его спазмом в I фазу ЭХДЗ, желчи выделяется меньше по сравнению с нормой (менее 20 мл). При выраженном повышении тонуса СО желчь в эту фазу может отсутствовать. Во II фазу исследования отмечается увеличение времени закрытия СО (более 6 мин). Недостатком метода является низкая воспроизводимость результатов исследования и расхождение их с данными рентгеноконтрастной и ультразвуковой холецистографии.
В последние годы для изучения функционального состояния желчевыделительной системы широко применяется динамическая холесцинтиграфия. Метод основан на избирательном поглощении из крови гепатоцитами и экскреции в составе желчи меченных 99m Tc радиофармпрепаратов – РФП (гепатобилисцинтиграфия). Высокая концентрация РФП в желчных путях после его внутривенного введения позволяет получить сцинтиграфическую картину высокой разрешающей способности и визуализировать не только ЖП, но и желчные протоки, а применение короткоживущих радионуклидов делает этот метод относительно безопасным.
Ценность метода заключается в возможности непрерывного длительного наблюдения за процессами перераспределения РФП в гепатобилиарной системе в физиологических условиях.
Это позволяет косвенно судить о функциональном состоянии гепатоцитов, количественно оценить эвакуаторную способность ЖП, а также выявить нарушения желчеоттока, связанные как с механическим препятствием в протоковой системе, так и со спазмом СО [3]. Оценка результатов исследования основывается на данных анализа сцинтиграмм, полученных через 5, 15, 30, 45 и 50 мин после введения РФП пациенту. При сохраненной функции печени уже на 5-й минуте исследования на сцинтиграмме определяется четкое изображение печени. К 13-й минуте исследования появляется изображение внутрипеченочных желчных протоков, а к 40-й – происходит полное наполнение внепеченочных протоков. ЖП начинает заполняться через 13–15 мин от начала исследования. Нарушение проходимости пузырного протока, недостаточность СО, а также склеротические, воспалительные изменения в стенке ЖП или спаечный процесс вокруг него могут существенно замедлять поступление РФП в ЖП. Применение желчегонного завтрака позволяет по кинетике РФП оценить функциональное состояние ЖП и сфинктерного аппарата желчных путей. В норме, натощак, поступление РФП в ДПК не наблюдается до 20–22-й минуты. Наличие гипер- или гипомоторной дисфункции ЖП определяется по форме кривой фракции его выброса ЖП и в процентах. Опорожнение ЖП после желчегонного завтрака, не превышающее 40%, позволяет говорить о его дисфункции по гипокинетическому типу. При нарушении желчеоттока, обусловленного стенозом терминального отдела холедоха, стенозирующим папиллитом или другими причинами, а также парадоксальной реакцией СО на желчегонный завтрак, время поступления РФП в ДПК увеличивается.
В этих случаях отдифференцировать функциональную или органическую природу нарушенного оттока желчи помогает нитроглицериновая проба или внутримышечное введение миотропных спазмолитиков.
Таким образом, диагностика первичных функциональных нарушений билиарного тракта должна основываться на исключении органической патологии, а вторичных дисфункций – на выявлении причин, ее объясняющих. Следует отметить, что для диагностики как первичных, так и вторичных дисфункций билиарного тракта часто бывает недостаточно применения только одного метода. В связи с этим для уточнения диагноза следует применять методы наиболее информативные для данной патологии, а при необходимости проводить дополнительное обследование согласно диагностической концепции.
Диагноз первичной дисфункции ЖП и/или дисфункции СО устанавливается на основании тщательного обследования и исключения других заболеваний функционального или органического генеза, которые могут сопровождаться функциональными нарушениями билиарного тракта.
Диагноз первичной дисфункции билиарного тракта правомочен, если выявлены следующие основные критерии этой патологии:
1. В клинической картине преобладает невротическая симптоматика.
2. Боли чаще провоцируются не пищевой нагрузкой, а психоэмоциональными перегрузками, стрессами.
3. Боли носят кратковременный характер и могут исчезать после приема седативных средств.
4. Пальпаторно в правом подреберье отмечается небольшая болезненность, отсутствует защитное мышечное напряжение, отрицательные симптомы Ортнера, Мюсси, Мерфи.
5. Боли не сопровождаются подъемом температуры тела, изменениями в клинических анализах крови, мочи, в биохимическом анализе желчи отсутствуют признаки дисхолии, а при микроскопии осадка дуоденальной желчи не выявляются признаки воспаления.
6. По данным ТУС отсутствуют изменения в стенке ЖП, толщина ее натощак не превышает 3 мм, содержимое пузыря эхооднородное. При исследовании сократительной функции ЖП выявляются нарушения его моторики (параметры, характеризующие фракцию выброса и коэффициент опорожнения, выходят за пределы нормы).
7. По данным ТУС, ЭУС, ЭРХПГ, динамической холесцинтиграфии отсутствуют признаки органического препятствия, нарушающие желчеотток в терминальном отделе общего желчного протока. По данным ЭХДЗ выявляются отклонения от нормальных показателей (особенно на втором и четвертом этапах исследования).
8. Клиническое обследование не выявило другой функциональной или органической патологии, способной объяснить наличие дисфункции билиарного тракта.
Точность диагностики характера функциональных нарушений имеет принципиальное значение, так как определяет выбор лечебной тактики, объем консервативной терапии или хирургического вмешательства, а также прогноз заболевания.
Основная цель терапии при функциональных нарушениях билиарного тракта – восстановление оттока желчи и панкреатического сока в ДПК.
Рекомендуется режим питания с частыми приемами небольших количеств пищи (5–6-разовое питание), что способствует регулярному опорожнению ЖП, нормализует давление в протоковой системе желчных путей и ДПК.
При гиперкинетическом типе дисфункции должны быть резко ограничены продукты, стимулирующие сокращения ЖП: животные жиры, растительные масла, наваристые мясные, рыбные, грибные бульоны. Показано применение продуктов, содержащих магний, который уменьшает тонус гладкой мускулатуры (гречневая крупа, пшено, пшеничные отруби, капуста). Исключается или ограничивается употребление яичных желтков, сдобы, кремов, орехов, крепкого кофе и чая.
При гипокинетическом типе дисфункции ЖП больные обычно хорошо переносят некрепкие мясные бульоны, уху, сливки, сметану, растительные масла, яйца всмятку. Растительное масло назначают по 1 чайной ложке 2–3 раза в день за 30 мин до еды в течение 2–3 нед. Для предотвращения запоров рекомендуют употребление продуктов, способствующих опорожнению кишечника (морковь, свекла, тыква, кабачки, зелень, арбузы, дыни, чернослив, курага, апельсины, груши, мед). Выраженный эффект на моторику желчных путей оказывают отруби.
Билиарная дисфункция может сопровождаться психоэмоциональными нарушениями, признаками эндогенной депрессии. В зависимости от психоэмоциональных, нейровегетативных расстройств дифференцированно применяют средства, нормализующие психосоматический статус: адаптогены, седативные средства, транквилизаторы, антидепрессанты, нейролептики, ганглиоблокаторы, физиотерапию, лечебную физкультуру и др.
При дисфункции, обусловленной повышением тонуса сфинктеров билиарной системы, применяют спазмолитические средства, как неселективные (метацин, платифиллин, баралгин и др.), так и селективные М1-холиноблокаторы (гастроцепин). Однако следует учитывать, что при приеме данной группы препаратов может наблюдаться целый ряд побочных эффектов: сухость во рту, задержка мочеиспускания, нарушение зрения, тахикардия, запор, сонливость. Сочетание сравнительно низкой терапевтической эффективности препаратов этой группы с широким спектром побочных действий ограничивает их применение, особенно при терапии дисфункции СО.
Из миотропных спазмолитиков применяют мебеверин (Дюспаталин), дротаверин, бенциклан, отилония цитрат, тримебутин, гимекромон.
Последними исследованиями показано, что мебеверин (Дюспаталин), широко применяющийся для коррекции моторных нарушений при синдроме раздраженного кишечника, оказывает селективный спазмолитический эффект и на СО и может быть эффективен в купировании болей при желчнокаменной болезни, постхолецистэктомическом синдроме, обусловленных дисфункцией сфинктера [4, 5]. Мебеверин оказывает прямое действие на гладкую мускулатуру желудочно-кишечного тракта, устраняет спазм, не влияет на нормальную перистальтику кишечника. Оказывая селективное спазмолитическое действие на СО, улучшает отток желчи в ДПК. Исследования показали, что сочетание урсодезоксихолевой кислоты с мебеверином повышает частоту элиминации билиарного сладжа из ЖП с 80 до 95%. Полученный эффект обусловлен купированием гипертонуса СО и восстановлением сниженной сократительной функции ЖП [6]. По данным М.А. Бутова и соавт. [7], после терапии Дюспаталином у всех пациентов с дисфункцией СО снижается время латентного опорожнения ЖП, индекса секреторного давления печени, индекса остаточного холестатического давления.
Мебеверин назначают по 200 мг 2 раза в сутки.
В связи с отсутствием кумулятивного эффекта препарат можно назначать длительно – в течение нескольких месяцев и более.
При дисфункции ЖП, обусловленной гипомоторной дискинезией, для повышения сократительной функции применяют прокинетики в течение 10–14 дней: домперидон 5–10 мг 3 раза в день за 30 мин до еды или метоклопрамид 5–10 мг/сут.
В качестве холецистокинетических средств применяют 10–25% раствор сульфата магния по 1–2 столовые ложки 3 раза в день или 10% раствор сорбита по 50–100 мл 2–3 раза в день за 30 мин до еды или через 1 ч после еды.
Положительный эффект дают средства, уменьшающие дуоденальную гипертензию и нормализующие процессы пищеварения в тонкой кишке. При наличии избыточного бактериального роста в тонкой кишке показано назначение доксициклина по 0,1 г 2 раза, тетрациклина по 0,25 г 4 раза, фуразолидона по 0,1 г 3 раза, нифуроксазида по 0,2 г 4 раза, Интетрикса по 1 капсуле 4 раза в течение 1–2 нед. После антибиотикотерапии необходим 2-недельный курс пробиотиков (Бифиформ и др.) и пребиотиков (Дюфалак или Хилак-форте). По нашим данным, у больных после холецистэктомии в 76% случаев диагностируется синдром избыточного бактериального роста в тонкой кишке. Применение рифаксимина в суточной дозе 1200 мг в течение 7 дней приводило к нормализации показателей водородного дыхательного теста у 90% больных и купированию клинических симптомов у большинства пациентов [4, 8].
Медикаментозную терапию целесообразно дополнять физиотерапевтическими процедурами, которые назначают в период стихания обострения. Показаны тепловые процедуры (парафин, озокерит), ультравысокочастотная и дециметроволновая терапия, ультразвук на область печени и правое подреберье, а также различные ванны. Более высокие результаты по купированию астенического и диспептического синдромов отмечаются у больных при назначении углекислых (у 73,7 и 61,9%), хлоридных натриевых ванн (72,0 и 53,3%). Меньший эффект дают йодобромные и сероводородные ванны. Сочетанное применение ванн и ультразвука повышает на 8–20% клиническую эффективность по сравнению с изолированным применением бальнеопроцедур [9]. Имеются сведения, что лечебный ультразвук модулированных токов оказывает более выраженное терапевтическое влияние на кинетику ЖП по сравнению с низкоинтенсивным ультразвуком [10]. При гипокинезии ЖП синусоидальные модулированные токи на его проекцию в переменном режиме по 3–5 мин 9–10 сеансов на курс лечения способствуют купированию клинической симптоматики и функциональных нарушений [11]. Используются различные методы рефлексотерапии (игло- и лазеротерапия). При лечении вегетативных нарушений эффективность акупунктуры и лазеропунктуры практически одинакова.
Обсуждается эффективность применения при дисфункции СО ботулинического токсина – мощного ингибитора ацетилхолина. Антиспастический эффект терапии сохраняется на протяжении 8–9 мес.
Основные критерии оценки эффективности лечебных мероприятий при функциональных нарушениях билиарного тракта:
1. Купирование клинических симптомов.
2. Восстановление моторной функции ЖП.
3. Восстановление тонуса сфинктерного аппарата желчных путей.
4. Восстановление давления в ДПК.
Таким образом, применение современных методов диагностики дисфункций билиарного тракта с учетом особенностей клинического течения позволяет у большинства больных своевременно и точно диагностировать эту патологию.
При неэффективности консервативной терапии обсуждается возможность хирургического вмешательства: при гипотонии ЖП – холецистэктомия, при дисфункции СО – эндоскопическая папиллосфинктеротомия (ЭПСТ): по билиарному типу – сфинктеротомия билиарной части, по панкреатическому – панкреатической части СО, сфинктеропластика или панкреатическая литопластика.
Однако для определения показаний к их применению и оценки эффективности лечения требуется дальнейшее накопление клинического опыта, так как в этом отношении мнения противоречивые. Так, по данным J.Linder и соавт., наблюдавших больных в течение 7–34 мес (в среднем 18 мес), после сфинктеротомии почти во всех случаях сохранялась боль [12]. Исследованиями также установлено, что у 75% больных с дисфункцией СО одновременно повышено базальное давление в панкреатическом сфинктере, которое не устраняется при билиарной сфинктеротомии, кроме того, последняя часто сопровождается постманипуляционным панкреатитом (до 30%).
По другим наблюдениям, эндоскопическая сфинктеротомия – весьма эффективное вмешательство, значительно облегчающее жизнь больных при условии правильного отбора пациентов. Она абсолютно показана больным с дисфункцией СО I–III типа при условии повышенного базального давления СО. Такой вывод сделан на основании исследования эффективности ЭПСТ у больных разных групп. Так, у пациентов с дисфункцией СО I типа положительный эффект от папиллосфинктеротомии наблюдается в большинстве случаев и, что интересно, даже у пациентов с нормальным базальным давлением в сфинктере. У больных с дисфункцией СО II типа и повышенным базальным давлением в сфинктере ЭПСТ приводила к положительному клиническому результату примерно в 90% наблюдений, при отсутствии этого критерия вмешательство было менее эффективно. Алгоритм диагностики и лечения при дисфункции СО представлен на рисунке.
2. Ильченко А.А., Максимов В.А., Чернышев А.Л. и др. Этапное хроматическое дуоденальное зондирование. Методические рекомендации. М., 2004.
3. Ильченко А.А., Шибаева Л.О., Ходарев Н.Н. и др. Значение динамической холесцинтиграфии при желчнокаменной болезни. Рос. гастроэнтерол. журн. 2000; 2: 13–20.
4. Ильченко А.А. Фармакотерапия при заболеваниях желчного пузыря и желчных путей. М.: МИА, 2010.
5. Ильченко А.А. Болезни желчного пузыря и желчных путей. Руководство для врачей. М.: МИА, 2011.
7. Бутов М.А., Шелухина С.В., Ардатова В.Б. К вопросу фармакотерапии дисфункции билиарного тракта. Тезисы 5-го съезда Научного общества гастроэнтерологов России, 3–6 февраля 2005 г., М.; c. 330–2.
8. Ильченко А.А., Мечетина Т.А. Диагностика и лечение синдрома избыточного бактериального роста в тонкой кишке. Экспер. и клин. гастроэнтерол. 2010; 3: 99–106.
9. Куликов А.Г. Физические факторы в коррекции нарушений функционального состояния органов пищеварения у больных после холецистэктомии и с гастродуоденальной патологией. Автореф. дис. … д-ра мед. наук. М., 2000.
10. Пулатов Д.И. Сравнительное изучение влияния лечебного ультразвука модулированных токов на двигательную функцию желчного пузыря у больных ранней стадией желчнокаменной болезни. Материалы 9-й Российской гастроэнтерологической недели, 20–23 октября 2003 г., Москва. Рос. журн. гастроэнтерол., гепатол., колопроктол. 2003; 5 (13): 107.
11. Пулатов Д.И. Применение синусоидальных модулированных токов при дискинезии желчного пузыря и желчевыводящих путей: Материалы 8-й Российской гастроэнтерологической недели, 18–21 ноября 2002 г., Москва. Рос. журн. гастроэнтерол., гепатол., колопроктол. 2002; 5 (ХII): 108.
12. Linder JD, Klapov JC, Linder SD, Wilxoc C. Incomplete response to endoscopic sphincterotomy in patients with sphincter of Oddi dysfunction: evidence for a chronic pain disorder. Amer J Gastroenterol 2003; 98: 1738–43.