Аппарат для дыхания во время сна
Прибор от храпа: как правильно выбрать
93% людей не обращаются к врачу, если имеющееся заболевание не вызывает у них боли или явного дискомфорта. Храп не болит! А потому многие храпящие предпочитают лечиться сами, руководствуясь информацией, полученной от знакомых или из Интернета.
Многие слышали о том, что существуют очень эффективные приспособления, которые помогают обеспечить тихий сон. Но попытки найти нужный аппарат часто оказываются безуспешны: приборов много, они совершенно разные по виду, устройству и действию… Как выбрать? Обсудим разные приборы от храпа и найдем лучший!
Браслеты, «часы» от храпа

Чтобы не храпеть, вам придется частично пробуждаться много раз за ночь. Человек храпит, когда погружается в глубокий сон, так что прибор не даст вам уснуть «как следует». А ведь именно в глубоком сне происходит восстановление тела и условная перезагрузка мозга, синтезируются важные гормоны, формируется чувство «выспанности».
Если вы спите не один, прибор может сработать на партнера по кровати. Храпит он/она, а «достанется» за это вам!
Вашему партнеру будет неудобно, если из-за срабатывания прибора вы будете вертеться в постели всю ночь (а ведь именно так оно и бывает). Не исключено, что утром вы услышите: «Уж лучше бы ты храпел!»
Если вы «толстокожий», то электрические стимулы могут оказаться слишком слабыми. Если спите чутко – аппарат от храпа может будить вас полностью.
При выраженных нарушениях дыхания во сне (синдром обструктивного апноэ, т.е. храп с остановками дыхания) браслет не помогает.
Многие люди пользуются браслетом непродолжительное время, после чего просто выбрасывают его, потому что он им не подходит.
Подушки от храпа
На первый взгляд это обычный предмет текстиля, а на самом деле – самый что ни на есть аппарат с довольно сложной электронной начинкой. Когда подушка «слышит» храп, она меняет свою форму так, что поворачивает или опускает голову спящего. Дыхание становится тихим.
Проблема в том, что:
Далеко не во всех случаях это помогает, только при легком храпе, прежде всего позиционно-зависимом. При обструктивном апноэ сна устройство не помогает вообще.
Некоторые пользователи говорят, что им странно спать, когда под ними «шевелится подушка».
Чтобы купить этот прибор от храпа, потребуется несколько тысяч рублей. Притом эффект возможен, но не гарантирован.
Кровати от храпа
Это приспособление работает так: как только датчики регистрируют соответствующий звук, у кровати поднимается изголовье. Некоторые люди храпят в положении на спине, потому что в этой позе западает язык и частично перекрывает вход в глотку. Возвышенное изголовье в таких случаях помогает.
К сожалению, это тоже не панацея. Далеко не каждый случай храпа позиционно-зависимый.
СИПАП-аппараты
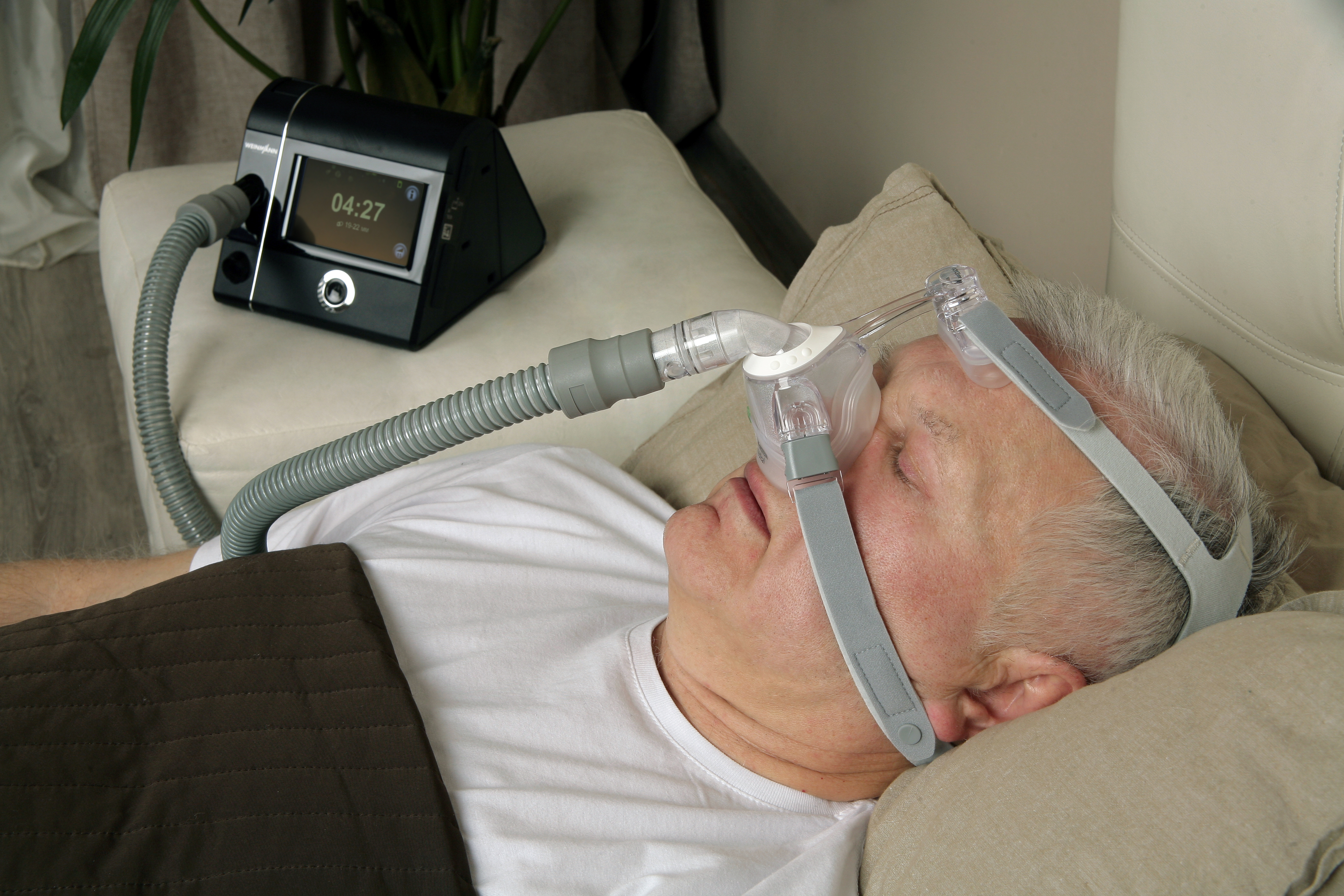
Остановки дыхания возникают из-за того, что эпизодически просвет верхних дыхательных путей (прежде всего, глотки) полностью закрывается, не пропуская воздух к легким. Во время остановок дыхания наступает выраженное кислородное голодание, из-за чего страдает головной мозг, сердце и другие органы.
Пациенты отмечают беспокойный сон, вялость и сонливость вскоре после пробуждения и на протяжении всего дня, подъем артериального давления, ночную потливость, частую потребность вставать в туалет по ночам, разбитость, низкую работоспособность, изжогу и другие симптомы.
Если заболевание не лечить, быстрыми темпами развиваются сердечно-сосудистые заболевания, также у пациентов с апноэ существует высокий риск сахарного диабета, инфаркта миокарда, инсульта. Апноэ особенно часто встречается у людей с избытком веса.
Использование СИПАП-аппарата при синдроме апноэ с первой же ночи избавляет от храпа и остановок дыхания во сне, а также постепенно устраняет другие симптомы заболевания и риски, которые с ними связаны. Прибор используется каждую ночь и помогает сохранять здоровое дыхание.
Аппарат от храпа СИПАП показан только при средних и тяжелых степенях апноэ сна, когда устранение причины не помогает, то есть расстройства дыхания уже слишком серьезны.
Какой прибор от храпа лучше выбрать
Ни один прибор против храпа не гарантирует всем храпящим тихий сон. Эффективное лечение подбирается каждому пациенту индивидуально, на основании причин и тяжести нарушения!
Если вы храпите, то самое грамотное, что можно сделать – обратиться к сомнологу. Это врач, который специализируется на нарушениях сна. Назначенное лечение не обязательно будет заключаться в применении каких-то аппаратов от храпа. Иногда оно представляет собой операцию, иногда ограничивается рекомендацией уменьшить вес или выполнять упражнения… В любом случае доктор подберет лечение, которое поможет.
Сомнолог Р.В. Бузунов
Центр медицины сна под руководством Заслуженного врача РФ, доктора медицинских наук, профессора Р.В. Бузунова специализируется на диагностике и лечении любых форм храпа. За 23 года работы более 11 000 пациентов обрели здоровый сон.
Запишитесь на прием, заполнив контактную форму. Администратор перезвонит вам до конца рабочего дня.
Если вы хотите самостоятельно записаться на прием к доктору, все контакты указаны здесь.
Что такое СИПАП и как проходит терапия?
Оглавление
СИПАП – транслитерация английской аббревиатуры CPAP, которая расшифровывается как «непрерывное давление дыхательных путей» и одновременно используется как для обозначения аппарата, так и для терапевтического метода.
Терапевтический метод СИПАП (или СИПАП-терапия) – это лечение ночного апноэ (остановок дыхания во сне) в результате чрезмерного разрастания тканей мягкого неба, глоточных миндалин или иных анатомических дефектов.
Аппарат СИПАП – компрессор, который чутко реагирует на ритм дыхания человека и подает дополнительный воздух для повышения давления в дыхательных путях с целью улучшения их проходимости, помогая потоку воздуха на естественном вдохе преодолеть препятствие.
О СИПАП-методе
Метод был предложен в 80-е годы XX столетия в Австралии и быстро получил признание, так как позволил эффективно справляться с проблемой храпа и остановками дыхания во сне в рамках лечения на дому. Он заключается в постоянном нагнетании воздуха в дыхательные пути, благодаря чему поддерживается необходимое давление, препятствующее смыканию тканей и остановке дыхания, пока человек находится в состоянии сна. Давление достигается за счет герметичности воздушного контура: воздух нагнетается компрессором в гибкий шланг и подается к эластичной полимерной маске, плотно прилегающей к лицу.
Процедура становится частью ежедневного распорядка, так как терапия не обладает накопительным эффектом: метод действует механически, не влияя на причину патологического состояния, и спустя несколько дней после прекращения применения аппарата апноэ возвращается.
Показания и противопоказания
Основной причиной назначения СИПАП-терапии является храп, который сопровождается кратковременными остановками дыхания во сне. Однако не каждое апноэ становится поводом к назначению СИПАП. Врач прежде всего будет опираться на:
Несмотря на неинвазивность и безопасность лечения, у процедур СИПАП существуют противопоказания:
Побочные эффекты
СИПАП-терапия хорошо переносится благодаря точной индивидуальной настройке приборов, но иногда возникают дискомфортные ощущения и побочные эффекты:
Но медицинская техника постоянно совершенствуется:
СИПАП-терапия
Перед началом терапии в домашних условиях до покупки аппарата пациент обязательно должен обратиться к врачу-сомнологу, который исследует его проблему всесторонне и назначит аппаратное лечение. Также сомнолог поможет пациенту настроить аппарат в стационарных условиях. Для этого больному необходимо провести ночь в клинике. Во время сна специальный аппарат (полисомнограф) с помощью датчиков будет считывать показатели работы и активности его дыхательной системы: работу мышц, участвующих в акте дыхания, активность дыхательного центра, сердечный ритм, положение в постели и т. д. По этим показателям врач отрегулирует прибор: выберет необходимое давление с таким расчетом, чтобы его было достаточно для возвращения проходимости дыхательным путям, но не более – чтобы избежать пересушивания слизистых или попадания воздуха в пищевод.
Применение метода воздушной компрессии помогает справиться с основными симптомами СОАС (синдрома обструктивного апноэ сна):
Продолжительность лечения
После исследования и настройки прибора, пациент продолжает лечение дома в течение нескольких месяцев (длительность курса определяет сомнолог, она зависит от тяжести симптомов). После перерыва курс возобновляется. Приборы СИПАП-терапии – это портативные устройства, поэтому их устанавливают около кровати на столике или тумбочке и легко перемещают по мере надобности.
К сожалению, терапия СИПАП не дает необратимых или долговременных результатов – для эффективного лечения тяжелых форм заболевания этот прибор должен применяться пожизненно. Накопительный эффект незначителен и заканчивается спустя несколько дней после прекращения процедур. Поэтому к подбору аппарата следует подходить с особым тщанием.
Как выбрать удобный аппарат
Существует несколько типов современных аппаратов СИПАП-терапии:
Помимо наличия особых режимов и возможностей настройки компрессора (БИПАПы и авто-СИПАП) существует ряд дополнительных функций, которые делают ежедневное применение комфортным и на которые стоит обратить внимание при выборе:
Лечение апноэ

Такое выраженное кислородное голодание очень опасно, так как все органы, включая жизненно важные, страдают от недостатка кислорода. Некачественный, неполноценный сон не дает чувства бодрости, пациент жалуется на мучительную дневную сонливость, головные боли, повышение артериального давления, изжогу, учащенные ночные мочеиспускания и многое другое. Апноэ не только причиняет дискомфорт «здесь и сейчас», но и вредит человеку в перспективе. На фоне апноэ быстрее развиваются хронические неизлечимые заболевания, такие как ишемическая болезнь сердца, артериальная гипертония, сахарный диабет и т.д. У людей с апноэ повышен риск инфарктов и инсультов, а продолжительность их жизни существенно ниже таковой у людей, не страдающих апноэ.
Таким образом, лечение апноэ не просто желательно, а необходимо.
Степени тяжести апноэ
По тяжести синдром обструктивного апноэ сна разделяется на три степени. Они определяются по индексу апноэ-гипопноэ – количеству остановок дыхания во сне (апноэ) и его нарушений (гипопноэ) в час.
Классификация тяжести синдрома обструктивного апноэ сна у взрослых на основании индекса апноэ-гипопноэ
| Тяжесть синдрома обструктивного апноэ сна | Индекс апноэ-гипопноэ |
| Легкая форма | от >5 до 15 до 30 |
От тяжести нарушений дыхания во сне зависит то, как лечить апноэ сна.
Лечение апноэ сна
При легкой и, реже, средней степени тяжести может применяться такое же лечение апноэ, как и лечение неосложненного храпа. Помочь может следующее:
Конкретные рекомендации даются специалистом индивидуально после обследования и оценки конкретной ситуации.
СИПАП-терапия
СИПАП-терапия – это эффективное лечение ночного апноэ, применяемое в большинстве случаев заболевания. Она показана следующим группам пациентов:
У апноэ сна – обструктивный генез. Проще говоря, остановки дыхания возникают потому, что во время сна у пациента происходит спадение дыхательных путей. Если бы стенки глотки не спадались, не было бы и остановок дыхания, а следовательно, и симптомов заболевания. СИПАП-терапия как раз направлена на то, чтобы блокировать этот механизм, не допустить спадения дыхательных путей во время сна.
СИПАП-терапией называют метод создания положительного давления в дыхательных путях пациента во время сна. Такое лечение синдрома ночного апноэ осуществляется при помощи специального аппарата и обеспечивает нормальное дыхание. При его применении храп и остановки дыхания исчезают. Под воздействием СИПАП-терапии устраняются симптомы заболевания, многочисленные риски болезни, нормализуется сон.

При виде прибора может возникнуть вопрос: «А как с этим вообще можно спать?». Представляется весьма неудобным отдыхать с маской на лице, кажется, будто поток воздуха будет мешать дышать… Здоровому человеку аппарат, возможно, и мог бы показаться неудобным. Но не больному с серьезной формой апноэ, у которого без лечения сотни раз происходят остановки дыхания во сне и столько же раз повторяются пробуждения. Им аппарат только помогает, с ним они спят гораздо лучше и крепче.
Сейчас существует большое количество разных моделей СИПАП-аппаратов: как по цене, так и по сложности устройства. Некоторые из них создают постоянное, фиксированное давление воздуха в дыхательном контуре, другие подстраивают его под фазы дыхания пациента.
Подбор лечебного давления и пробная СИПАП-терапия проводятся в сомнологических центрах под контролем врачей. Это позволяет выбрать оптимальный режим терапии, при котором человеку будет комфортно использовать аппарат для лечения апноэ.
Большим достоинством СИПАП-терапии является ее быстрый эффект: уже первый ночной сеанс терапии дает пациентам значительное улучшение самочувствия. Прежде всего них исчезает дневная сонливость, появляется бодрость, повышается работоспособность. Спустя всего несколько дней после начала лечения развиваются и другие положительные эффекты: исчезают учащенные ночные мочеиспускания, появляется тенденция к нормализации артериального давления и т.д.
Отзыв пациента о результатах после первой ночи СИПАП-терапии.
В настоящее время в России функционирует лишь ограниченное количество сомнологических центров и кабинетов, поэтому легче всего начать (инициировать) лечение апноэ в Москве или другом крупном городе, где есть сомнологический центр. Затем лечение необходимо продолжить дома под контролем специалиста (дистанционно). Поэтому если у вас храп или апноэ, обратитесь к сомнологу в специализированное учреждение.
Долгосрочная СИПАП-терапия синдрома обструктивного апноэ сна. Что нужно знать кардиологу?
Основным методом лечения средне-тяжелых степеней СОАС является применение неинвазивной вспомогательной вентиляции легких постоянным положительным давлением во время ночного сна (СИПАП-терапия). Еще 10 лет назад в практике кардиолога крайне редко встречались пациенты, которые проводили долгосрочную СИПАП-терапию. Но в последние годы количество таких пациентов значительно возросло. Это связано с быстрым развитием нового направления – медицины сна и организацией большого количества сомнологических центров/кабинетов, в которых успешно диагностируется и лечится СОАС. В дальнейшем пациенты продолжают долгосрочную СИПАП-терапию в домашних условиях. Естественно, они продолжают наблюдение у своих лечащих врачей и, в частности, кардиологов.
В настоящее время практически каждый кардиолог периодически сталкивается с такими пациентами на амбулаторном приеме или в стационаре. При этом в отечественной профессиональной литературе ощущается значительный дефицит информации как о самом методе СИПАП-терапии, так и о тактике ведения кардиологом пациента, который постоянно проводит СИПАП-терапию. Данная статья не претендует на то, чтобы обучить кардиолога всем тонкостям инициации СИПАП-терапии и подбора режима лечения, объективного контроля за эффективностью лечения и борьбы с осложнениями. Это прерогатива сомнологических центров и специально обученных врачей. Но кардиолог должен иметь представление о данном методе и уметь ответить на наиболее частые вопросы пациентов по лечению. Порой складывается весьма нехорошая ситуация, когда сам пациент рассказывает кардиологу, что это за аппарат стоит у него на тумбочке в палате и зачем он ему нужен.
Кардиолог также должен понимать патогенез СОАС и влияние СИПАП-терапии на течение кардиологической патологии. Это может влиять на коррекцию фармакотерапии, выбор лечебных и реабилитационных программ, определение тактики кардио-хирургических вмешательств. В рамках данной статьи мы не будем касаться вопроса скрининга и углубленной диагностики СОАС. Это отдельный большой вопрос, который уже достаточно хорошо освещен в отечественной литературе. Рекомендуем прочитать практическое руководство для врачей «Храп и синдром обструктивного апноэ сна у взрослых и детей», полнотекстовый вариант которого можно без проблем найти в Интернет.
Ниже мы дадим общую информацию о СИПАП-терапии и рассмотрим ряд клинических ситуаций, с которыми может столкнуться кардиолог. Порой от лечащего врача требуется не столько какие-то специальные навыки, сколько знание основ СИПАП-терапии, общих подходов к проведению лечения в домашних или стационарных условиях, умение поддержать пациента, ответить на его вопросы и разрешить его сомнения.
Определение и принцип метода

Для генерации воздушного потока используется небольшой компрессор, который подает постоянный поток воздуха под определенным давлением в дыхательные пути через гибкую трубку и носовую маску. Для увлажнения и кондиционирования поступающего в дыхательные пути воздуха может дополнительно использоваться нагреваемый увлажнитель.
Оборудование для СИПАП-терапии
Важным аспектом СИПАП-терапии является ее аппаратное обеспечение. От того, насколько эффективно и надежно будет функционировать лечебное оборудование, в значительной степени зависит успех лечения. В мире выпускается большое количество моделей СИПАП-аппаратов. Все оборудование глобально можно разделить на два класса: неавтоматические и автоматические системы.
В неавтоматической системе устанавливается фиксированное лечебное давление, которое должно обеспечить открытие дыхательных путей в любой стадии сна и в любом положении тела. Таким образом, уровень давления устанавливается как бы с некоторым запасом. В положении на боку и в неглубоких стадиях сна данное давление оказывается избыточным. Проблема заключается в том, что чем выше лечебное давление, тем меньше комфортность и приемлемость лечения из-за затруднения выдоха, утечек из-под маски, заложенности ушей.
Одним из основных направлений совершенствования оборудования для СИПАП-терапии явилась разработка аппаратов, обеспечивающих автоматический подбор давления в реальном времени — так называемых Авто-СИПАП аппаратов. В данных аппаратах используются сложные алгоритмы автоматической настройки лечебного давления в зависимости от детектируемых нарушений дыхания. Целесообразность настройки давления в реальном времени обусловлена изменением лечебного давления в зависимости от положения тела и стадии сна. При глубоком сне и сне на спине требуется существенно большее давление для открытия дыхательных путей по сравнению с поверхностным сном и сном на боку соответственно. В сравнительных исследованиях было показано, что при применении Авто-СИПАП аппаратов среднее лечебное давление было приблизительно на 30% меньше по сравнению с необходимым фиксированным лечебным давлением, что улучшало приемлемость лечения. При этом применение Авто-СИПАП обеспечивало аналогичную эффективность устранения нарушений дыхания по сравнению с применением CPAP аппаратов с фиксированным давлением.
Показания
В настоящее время ряд международных рекомендаций и консенсусов определяют следующие показания к проведению СИПАП-терапии:
Наиболее частыми побочными эффектами СРАР-терапии являются локальное раздражение кожных покровов под маской (около 50%), сухость слизистой оболочки носа и глотки (около 30%), заложенность носа и/или ринорея (около 25%), раздражение глаз (около 25%). Однако данные нарушения не являются серьезными и не препятствуют продолжению лечения. Применение более комфортных масок и нагреваемых увлажнителей в большинстве случаев эффективно устраняет эти побочные эффекты. Серьезные осложнения при СРАР-терапии наблюдались в единичных случаях. Имеются описания клинических случаев пневмоцефалии, бактериального менингита, массивного носового кровотечения, сердечных аритмий, связанных с использованием СИПАП. Однако в литературе не описано ни одного летального исхода, обусловленного СИПАП-терапией.
Частота и длительность лечения

Короткие перерывы в лечении вполне возможны. Более того, в течение 1-2 дней ситуация остается лучше, чем она была исходно. Дело в том, что СИПАП-терапия устраняет храп и биение мягких глоточных структур друг о друга. Соответственно уменьшается локальный отек слизистой оболочки и восстанавливается тонус мышечных структур глотки. Дыхательные пути становятся шире и реже спадаются. Но через 3-4 дня прекращения лечения клиническая картина СОАС возвращается. Недавно один наш пациент сравнил эффект отмены СИПАП-терапии с прекращением приема пищи. Можно день не покушать, можно два или даже три, но хотеться будет все больше и больше. Таким образом, длительные перерывы в лечении нецелесообразны с точки зрения, как существенного ухудшения общего состояния пациента, так и вероятности развития сердечно-сосудистых осложнений.
При легких и средних степенях СОАС клинический эффект от СИПАП-терапии может быть не так очевиден. Раздражающий эффект от маски и потока воздуха иногда может несколько ухудшать качество сна, хотя при этом отмечается четкий положительный эффект в отношении дневной активности и ряда других симптомов заболевания. В этой ситуации можно рекомендовать два подхода:
Пациенты часто задают вопрос о возможных перспективах отмены СИПАП-терапии в будущем при улучшении состояния. Необходимо понимать, что СИПАП-терапия не излечивает собственно СОАС. Несмотря на четкий положительный эффект в отношении сердечно-сосудистых, неврологических и метаболических осложнений СОАС, при отмене лечения в большинстве случаев возобновляются прежние нарушения дыхания во сне.
Выраженная положительная динамика возможна только в том случае, если устраняются причины, обусловившие развитие заболевания. Доказано, что если ожирение является основной причиной СОАС, то снижение массы тела на 10% от исходной облегчает степень тяжести СОАС на 50%. В нашей практике были пациенты, которые за 2-3 года теряли 20-30% массы тела и полностью избавлялись от апноэ сна и даже храпа. В случае значительного снижения массы тела возможна временная отмена СИПАП-терапии (на 2 недели) с контрольной полисомнографией. Если ИАГ снижается Контроль за эффективностью лечения
При долгосрочном лечении важно осуществлять периодический контроль за приемлемостью и эффективностью СИПАП-терапии. Так как она проводится во сне, то пациент не может объективно оценивать качество лечения, особенно при постепенном снижении его эффективности. Здесь следует упомянуть, что даже при тяжелых степенях СОАС, при которых отмечается до 400-500 остановок дыхания за ночь, сопровождающихся тяжелейшими периодами гипоксемии, пациенты могут ничего об этом не помнить и не предъявлять жалоб на нарушения дыхания во сне.
Все современные Авто-СИПАП аппараты и ряд неавтоматических систем имеют электронные блоки памяти, в которых фиксируются все параметры лечения (длительность сна с аппаратом, уровень лечебного давления, наличие утечек) и остаточные нарушения дыхания (апноэ, гипопноэ, храп, флоулимитация) в течение 365 последних ночей лечения. Основным критерием эффективности является уменьшение среднего за анализируемый период лечения ИАГ СИПАП-аппараты Prisma Line из новой линейки компании Weinmann – Loewenstein, Германия. Их применение позволяет максимально эффективно и комфортно осуществлять лечение всего спектра нарушений дыхания пациентов с синдромом обструктивного апноэ сна.
Если пациент жалуется на дневную сонливость и имеет другие клинические симптомы СОАС, а счетчик указывает на недостаточную среднюю продолжительность лечения в течение ночи ( 5 часов), но отмечается значительное количество остаточных эпизодов апноэ/гипопноэ (>5 в час), то необходимо направить пациента на консультацию в сомнологический центр для коррекции режима СИПАП-терапии.
При использовании аппаратов, не сохраняющих параметров лечения, необходимо один раз в год в сомнологическом центре проводить контрольное полисомнографическое исследование на фоне СИПАП-терапии с целью оценки ее эффективности.
Кардиолог в практической деятельности может ориентироваться на субъективные ощущения пациента от проводимой СИПАП-терапии и данные объективного наблюдения. Например, если у пациента сохраняется ночная артериальная гипертония или нарушения ритма, несмотря на проводимую СИПАП-терапию, то необходимо, прежде всего, объективно оценить эффективность аппаратного лечения по доступным на аппарате показателям. В случае каких-либо сомнений в эффективности лечения, необходима консультация специалиста из сомнологического центра.
Коррекция фармакотерапии на фоне СИПАП-терапии

Иногда у пациентов с исходной сердечной недостаточностью или отечным синдромом другого генеза можно наблюдать парадоксальный феномен развития или нарастания отеков на фоне эффективной СИПАП-терапии. Дело в том, что циклические апноэ в ночное время вызывают выраженные колебания внутригрудного давления, растяжение правых отделов сердца и увеличение продукции натрийуретического гормона. В связи с этим у пациентов с тяжелой степенью СОАС часто отмечается выраженная ночная полиурия, которая препятствует задержке жидкости в организме. Устранение апноэ приводит к нормализации уровня натрийуретического гормона и устранению гиперпродукции мочи во время сна. Если при этом у пациента имеется предрасположенность к отекам, то они могут манифестироваться и требовать назначения диуретиков.
Снижение периоперационных рисков у пациентов с СОАС
При направлении на кардиохирургические вмешательства кардиолог должен обязательно информировать анестезиолога о наличии у пациента СОАС. У пациентов со средней и тяжелой степенью СОАС отмечается увеличение периоперационной гипоксии или даже фатальной асфиксии при хирургических вмешательствах, требующих применения общей анестезии, наркотических анальгетиков или седативных препаратов. Во-первых, узкие дыхательные пути создают трудности для интубации пациентов. Во-вторых, действие миорелаксантов и наркотиков в послеоперационном периоде затрудняет экстубацию, так как у пациента сразу же развиваются длительные периоды апноэ, связанные со спадением дыхательных путей на уровне глотки. В-третьих, после вмешательств на сердце пациенты, как правило, вынуждены лежать только на спине, а это значительно утяжеляет СОАС. Если не проводится должный мониторинг апноэ после экстубации, это может привести к острой асфиксии и смерти больного.
Последние годы данному вопросу уделяется значительное внимание. За рубежом изданы соответствующие рекомендации: «Практические рекомендации по периоперационному ведению пациентов с СОАС» (American Society of Anesthesiology, 2005).
Если имеется четкое подозрение на СОАС, то в предоперационном периоде следует провести кардио-респираторный мониторинг или полисомнографию с целью уточнения диагноза и определения степени тяжести болезни.
У пациентов с СОАС с высоким периоперационным риском следует проводить следующие мероприятия:
Следует отметить, что СИПАП-терапию следует проводить в течение 2-3 недель до операции. Ее следует возобновлять непосредственно после извлечения интубационной трубки и продолжать до полного восстановления сознания и прекращения действия наркотических анальгетиков (4-5 часов). В послеоперационной палате возможно использование ИВЛ аппаратов в режиме неизвазивной вентиляции постоянным положительным давлением. После перевода в обычную палату используются портативные СИПАП-аппараты во время ночного сна.
Мы специально решили привести столь подробное описание периоперационного ведения пациента, так как до настоящего времени еще не все анестезиологи понимают опасность апноэ сна у своих пациентов. И, порой, лечащий врач является гарантом того, что будет обеспечено должное периоперационное ведение пациента с СОАС и назначение эффективной СИПАП-терапии.
Заключение
Следует отметить, что внедрение точных методов диагностики и эффективных методов лечения СОАС позволило оценить распространенность и клиническую значимость заболевания, глубже понять патогенез сердечно-сосудистых и иных осложнений, связанных с нарушениями дыхания во сне. До эры СИПАП основным методом лечения тяжелых степеней СОАС являлась трахеостомия. Пациент ночью открывал трахеостомическую трубку и дышал в обход спадающихся структур глотки, а днем трубку закрывал, но жить приходилось с трахеостомой. Применение СИПАП-терапии внесло огромный вклад в решение проблемы лечения пациентов кардиологического профиля со среднетяжелыми степенями СОАС и привело к кардинальному улучшению качества и прогноза их жизни.

