выраженный эндоцервицит что это такое
Эндоцервицит: симптомы, диагностика, лечение
Очаг воспаления, спровоцированный патогенными микроорганизмами и расположенный в канале шейки матки, получил название эндоцервицит. Проблема опасна целым рядом возможных осложнений: бесплодие, онкология, генерализация воспалительного процесса. В клинике Dr.AkNer вы можете рассчитывать на квалифицированную медицинскую помощь. Наши врачи имеют большой опыт терапии женских заболеваний, обеспечивают эффективное комплексное лечение и полную конфиденциальность.
Этиология
Лечение эндоцервицита шейки матки всегда предполагает ликвидацию причины воспаления. В норме цервикальный канал защищен слизью, которую выделяют трубчатые железы. Распространение болезнетворных микроорганизмов снижает барьерную функцию, способствует развитию воспалительного процесса.
Чаще всего причиной патологии становятся заболевания, передающиеся половым путем. К возбудителям эндоцервицита относят:
вирусы герпеса, Эпштейна-Барра, цитомегаловирус;
бледную трепонему, гонококк, трихоманаду;
условно-патогенную микрофлору влагалища и дрожжевые грибки.
Еще одной причиной воспаления могут быть возрастные изменения слизистой. В результате нарушения гормонального баланса наблюдается ее истончение, которое влечет за собой потерю барьерных функций. Это в свою очередь приводит к разрывам шейки и формированию эрозий.
Виды заболевания
Выбор препарата при лечении эндоцервицита зависит от типа заболевания. Различают специфическую и неспецифическую форму.
Первая вызвана конкретным патогеном (наиболее часто встречается трихомонадный и гонорейный тип). Для патологии характерно острое начало с гнойными выделениями. Состояние может сопровождаться повышением температуры и симптомами интоксикации, характерны боли внизу живота.
Неспецифический эндоцервицит, чаще всего, становится результатом снижения иммунитета или стресса. Его вызывает нормальная микрофлора влагалища, которая преодолевает защитный барьер. Нередко причиной патологии является бактериальный вагиноз. Для неспецифического цервицита характерны боли в нижней части живота с иррадиацией в поясницу, мочеиспускание учащенное, болезненное. Многие пациентки жалуются на дискомфорт при сексуальном контакте.
По времени течения различают острую и хроническую форму. Первая манифестирует обильными выделениями и чувством дискомфорта во влагалище, также может сопровождаться нарушением менструального цикла, болезненностью при мочеиспускании и коитусе.
Хронический эндоцервицит клинически проявляется мягче, выделения умеренные по количеству, болевой синдром не ярко выражен. Кроме нарушения цикла к состоянию может добавиться снижение репродуктивной функции вплоть до бесплодия.
Патогенез
Симптомы, как и лечение эндоцервицита, зависят от конкретного возбудителя. Немаловажную роль играет иммунитет женщины. Как правило, патология долго протекает без специфических симптомов, может сопровождаться следующими признаками:
болевые ощущения внизу живота;
выделения из влагалища слизистого и гнойного характера.
При хроническом течении очаг воспаления способен полностью или частично перекрыть просвет цервикального канала. Это в свою очередь приводит к затруднению оттока менструальных выделений, формирует болевой синдром. Непроходимость является одной из причин бесплодия.
Диагностика
Как лечить эндоцервицит, зависит от возбудителя заболевания. Именно поэтому врач обязательно назначает анализы на инфекции, передающиеся половым путем. Кроме этого, диагностика включает в себя следующие исследования:
мазок из цервикального канала для идентификации инфекции и проверки ее чувствительности к антибиотикам;
цитологическое исследование пораженного эпителия;
Лечение для каждой пациентки разрабатывается индивидуально в зависимости от общего состояния здоровья, возраста женщины и возбудителя патологии.
Терапия
Лечение цервицита хронической и острой формы предполагает комплексный подход. Терапия направлена на локализацию воспаления, ликвидацию патогена, восстановление нормальной флоры влагалища. В курсе присутствуют следующие препараты системного и местного воздействия:
эубиотики для восстановления флоры и предупреждения рецидивов.
В качестве дополнительной терапии могут привлекаться иммунокоррекция и физиолечение.
Эндоцервицит
Лебедева Марина Юрьевна
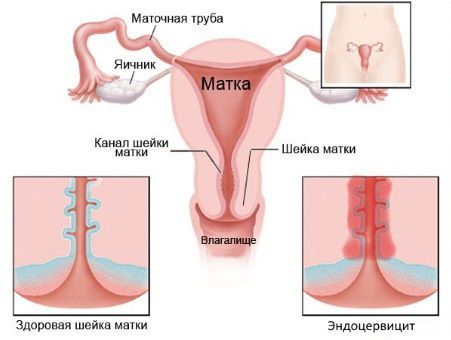
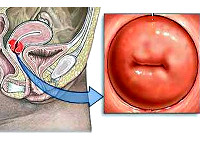
Цервикальный канал – один из главных барьеров на пути инфекций, препятствующий их проникновению во внутренние половые органы. Он проходит сквозь шейку матки и выстилается слизистой оболочкой, воспаление которой приводит к заболеванию, называющемуся эндоцервицит. Воспаление может вызываться как условно-патогенной, патогенной флорой, так и половыми инфекциями. Узость цервикального канала и наличие в нем слизистой пробки, содержащей секреторный иммуноглобулин-А и бактерицидные ферменты, обеспечивает естественную защиту от проникновения патогенной флоры, которая может попадать извне во влагалище. В состав слизи цервикального канала также входит ряд уникальных биоактивных веществ, функции которых формируют столь сложный механизм контроля присутствия патогенных микроорганизмов. Но такая защита возможна только в том случае, если слизистая цервикального канала здорова и функционирует без физиологических нарушений.
Симптомы эндоцервицита
При инфицировании в цервикальном канале раздражаются рецепторы, что на ранних стадиях вызывает сильный зуд, а позже может приводить к болевым ощущениям. При осмотре наблюдается обильное выделение густой слизи, возможно с желто-зелеными включениями, что служит явным признаком присутствия гонококковой или стафилококковой инфекции. Таким образом, признаки начальной стадии заболевания:
При сильном общем и местном иммунитете эндоцервицит может протекать без выраженных симптомов. Проблемы в таком случае можно на ранних стадиях выявить только при гинекологическом осмотре. Чтобы не допустить осложнений, очень важно не пропустить начальную стадию заболевания. Поэтому необходимы плановые осмотры у гинеколога.
Как протекает болезнь?
Острая стадия эндоцервицита протекает с выраженными симптомами (зуд, болевые ощущения, гнойные выделения и увеличение количества слизи). Без лечения эта фаза обычно длится от одной до трех недель, а далее переходит в хроническую. Симптомы уменьшаются.
Хроническая стадия протекает со смазанной клинической картиной. Она может возникнуть как под воздействием собственного иммунитета, так и в случае не до конца проведенного лечения. Симптомы могут полностью исчезнуть, но оставшаяся инфекция продолжает вредить органу. При хроническом эндоцервиците канал шейки матки становится открытым для восходящей инфекции. Состав слизи нарушен, а слизистая пробка недостаточна. В хронической стадии в организм женщины могут проникнуть другие инфекции, вызывающие тяжелые заболевания.
Диагностика заболевания
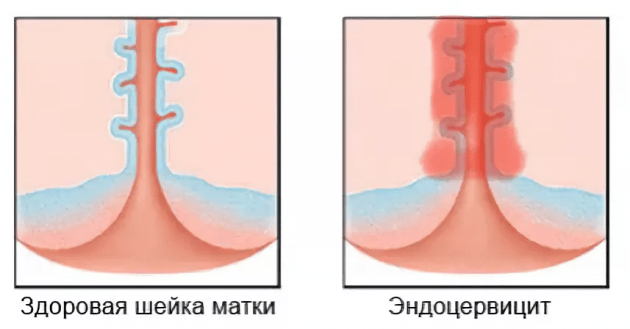
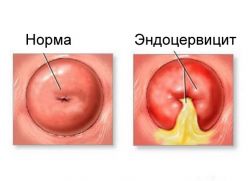
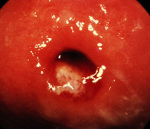
Различают две основных стадии эндоцервицита: острая и хроническая. При гинекологическом осмотре шейки матки наблюдаются отеки и кровоизлияния в районе наружного зева шейки, изъязвления и слущивание эпителия. Глубина поражения может достигать базальных клеток.
В острой стадии заболевания наблюдаются обильные выделения. Отдельные признаки, как: характер поражения слизистой, цвет и другие свойства слизи зависят от вида инфекции. От этого также зависит и протяженность острой фазы. В хронической стадии симптомы ослабляются вплоть до полного исчезновения. Но это не означает, что заболевание исчезло: сохраняется отек шейки матки, присутствует очаговая гиперемия. Затянувшаяся хроническая стадия приводит к утолщению стенок шейки матки и появлению вторичных признаков поражения эпителия.
Для диагностики хронического эндоцервицита, для которого характерны слабо выраженные симптомы, гинекологи используют такие методы, как:
При воспалении цервикального канала нередко поражается и наружная часть шейки матки. Если визуально на ней видны характерные покраснения, то с большой вероятностью воспаленные участки имеют место на слизистой шеечного канала.
Распространенные виды инфекций
Классификация эндоцервицита имеет несколько планов, главный из которых – вид возбудителя. Некоторые бактерии чувствительны только к определенной группе антибиотиков. Для эффективного лечения заболевания необходимо идентифицировать микроорганизм, приведший к воспалительному процессу. Для этого проводится микробиологический анализ и ПЦР диагностика отделяемой слизи шейки матки.
Гонококковая инфекция, попадая в цервикальный канал, очень быстро распространяется в среде слизистой, приводя к ярко выраженным симптомам острого эндоцервицита. В стадию с хронической клинической картиной переходит редко. Острая стадия хорошо поддается лечению – главное правильно установить возбудителя и применить соответствующий антибиотик. При несвоевременной диагностике и лечении часто дает осложнения на близлежащие органы.
Хламидиозный эндоцервицит вызывается бактериями рода Chlamydiae. Эта разновидность заболевания часто становится осложнением хламидиоза. Болезнь то обостряется, то утихает, переходя в стадию ремиссии, и чаще протекает в скрытой форме. Для лечения данного вида эндоцервицита применяется ограниченное число препаратов, т.к. хламидии не чувствительны к большинству антибиотиков широкого спектра. При несвоевременной диагностике и лечении часто дает такие характерные осложнения как выраженный спаечный процесс.
Чем опасны запущенные стадии
Прежде всего, при воспалении цервикального канала женщина теряет защиту от инфекций, которые могут поражать матку, яичники и соседние органы. Если не лечить основное заболевание, то произойдет переход в хроническую стадию, с переходом на соседние органы. А негативный сценарий хронического течения болезни может привести к бесплодию, абсцессу и даже перитониту.
Причины заболевания
Так же эндоцервицит может возникнуть на фоне изменений шейки матки, которые дают больше возможности присоединения инфекции, за счет уязвимости пораженных тканей. К ним относятся эктопия шейки матки (эрозия) лейкоплакия, наличие множественных кист эндоцервикса (наботовы кисты).
Но наиболее тяжелые форм заболевания возникают на фоне заболеваний передающихся половым путем, в частности гонореи, хламидиоза. Половые контакты с партнерами без средств барьерной контрацепции несут высокие риски передачи этих заболеваний, а значит, косвенно становятся причинами эндоцервицита.
Заражение также может произойти и по причине нарушения биоценоза влагалища, когда нарушается баланс бактерий, сдерживающих развитие болезнетворных микроорганизмов. Такие нарушения в свою очередь возникают по причине недостаточной гигиены половых органов, гормональных отклонений, как последствия приема антибиотиков. Одна из причин уязвимости цервикального канала перед инфекцией – снижение местного иммунитета. Этому в свою очередь предшествуют различные инфекционные заболевания репродуктивной сферы
Еще одной причиной появления эндоцервицита может быть опущение матки, влагалища и прочие патологии половых органов.
Лечение эндоцервицита

Опознанная инфекция, приведшая к воспалительному процессу в цервикальном канале, уничтожается антибиотиком или антибактериальным препаратом, к которому она чувствительна. Курс может длиться от нескольких дней до нескольких недель, в зависимости от вида возбудителя. Сопровождают курс препараты усиления иммунитета, витаминные комплексы (А, В, С, Е), противовоспалительные средства.
Нередко эндоцервицит приходится лечить на фоне других заболеваний мочеполовой сферы, включая хронические. В этом случае назначается комплексное лечение, охватывающее весь спектр проблем.
Для лечения заболевания также практикуют процедуры физиотерапии, в частности лазерная и магнитная терапия, электрофорез.
В период лечения необходимо исключить половые контакты. Врач также может назначить диету и ограничение физических нагрузок.
После курса этиотропной терапии с использованием медикаментов, к которым чувствителен возбудитель, естественная микрофлора влагалища подавлена. Для ее восстановления пациенткам назначают эубиотики. Биоценоз влагалища способствует образованию микробиологической среды, подавляющей патогенную микрофлору.
Профилактика
Отсутствие в анамнезе симптомов эндоцервицита не означает отсутствия заболевания. Обострение могло совпасть с менструальными болями, после чего болезнь перешла в хроническую форму, для которой характерно отсутствие симптоматики. Гинекологический осмотр позволяет выявить наличие воспалительных процессов в цервикальном канале. Отечность наружного зева шейки матки, его покраснение, характерный цвет и консистенция слизи – эти признаки указывают на проведение более глубокого исследования.
Для профилактики и ранней диагностики заболевания, женщина должна посещать кабинет гинеколога не реже, чем раз в полугодие. Чтобы не спровоцировать заболевание рекомендуется воздерживаться от половых контактов во время менструации. Следует также исключить факторы механического воздействия на слизистую шеечного канала без крайней необходимости. Сред них установка внутриматочной спирали, проведение абортов и прочих манипуляций с проходом инструментов через цервикальный канал.
Заболевание во время беременности
Симптомы эндоцервицита у беременных – тревожный сигнал, требующий срочного принятия мер. На ранних сроках это заболевание грозит заражением плода с последствиями в виде врожденных пороков, гипертонуса матки, выкидыша. На более поздних сроках инфекционное воспаление цервикального канала может привести к разрыхлению оболочки плаценты, отхождению вод, преждевременным родам и другим осложнениям.
Лечение эндоцервицита у беременных отличается от стандартного подбором препаратов, не имеющих противопоказаний в данной ситуации. Коварность заболевания заключается в его бессимптомном протекании, после перехода в хроническую форму. Если болезнь определяется у беременных на поздних сроках, то одновременно с основным лечением проводится санация влагалища антисептическими препаратами, что снижает риск инфицирования ребенка во время родов.
Во всех случаях лечение назначается индивидуально и зависит от сроков беременности, наличия других заболеваний, вида возбудителя, особенностей протекания болезни.
Наличие эндоцервицита в анамнезе считается противопоказанием для зачатия до полного выздоровления. При этом заболевании и в период лечения нельзя заниматься сексом. Необходимо обратиться к гинекологу, пройти лечение и восстановить нормальную бактериальную среду влагалища. Лечение во время беременности связано с нежелательной медикаментозной нагрузкой, а само заболевание – с большими рисками для плода.
Эндоцервицит
Эндоцервицит – воспалительный процесс, возникающий в слизистой оболочке цервикального канала, который при отсутствии должного лечения может стать причиной развития эрозии и гипертрофии шейки матки, привести к распространению инфекции на верхние сегменты полового аппарата и к нарушению репродуктивной функции. В качестве возбудителей выступает условно-патогенная микрофлора и инфекции, передающиеся половым путём.
Особенности заболевания
Эндоцервицит считается одним из самых распространённых гинекологических заболеваний среди пациенток репродуктивного возраста: согласно статистике, воспаление диагностируется примерно у 70% женщин от 20 до 40 лет. Высокий уровень заболеваемости напрямую связан с ростом общего числа воспалительных патологий половых органов, а также с тенденцией к увеличению диагностированных иммунных и гормональных расстройств.
Самым неприятным осложнением эндоцервицита является переход болезни в хроническую форму, при которой клинические симптомы не столь ярко выражены, но из-за постоянного присутствия патогенной микрофлоры наблюдается глубокое поражение тканей. Несмотря на значительную распространённость, заболевание можно и нужно лечить. Главное, своевременно обратиться к специалисту. Тем более, что пациентки, перенесшие эндоцервицит, входят в группу риска по онкологическим заболеваниям и нуждаются в постоянном наблюдении у гинеколога.
Причины развития болезни
Основной причиной развития воспалительного процесса является поражение слизистой оболочки цервикального канала инфекционными микроорганизмами. В качестве возбудителей могут выступать коринебактерии, стафилококки, стрептококки, бактероиды, кишечная палочка, вирусы генитального герпеса, хламидии, трихомонады, уреа- и микоплазмы, гонококки.
Факторы, способствующие развитию эндоцервицита:
Существенно повышают вероятность развития воспалительного процесса интимные отношения с разными партнёрами без использования барьерных контрацептивов.
Симптомы эндоцервицита
Специфической симптоматики у заболевания нет, как и признаков общей интоксикации, проявляемой в виде слабости и повышения температуры тела. Основным проявлением болезни является изменение количества и характера выделений. В начале заболевания они обильные, потом постепенно мутнеют, приобретают желтовато-гнойный оттенок, становятся тягучими или, наоборот, жидкими. Иногда появляется неприятный запах.
Есть ещё ряд симптомов, указывающих на наличие эндоцервицита:
При хроническом эндоцервиците признаки заболевания постепенно сглаживаются, становятся менее выраженными или исчезают совсем. Но при этом воспаление распространяется глубже, поражая соединительную ткань и мышечные волокна. В результате шейка матки постепенно атрофируется и уплотняется, из-за постоянных выделений на влагалищной части образуется псевдоэрозия.
Формы эндоцервицита
Патология может протекать в разных формах. Эндоцервицит классифицируется по нескольким признакам:
Диагностика эндоцервицита в клинике
Так как симптомы эндоцервицита имеют неспецифический характер, диагностика направлена, в первую очередь, на выяснение спровоцировавших воспаление шейки матки причин. Пациенткам с подозрением на патологию назначается комплекс лабораторных и инструментальных исследований, включающий:
Визуальный осмотр и ультразвуковая диагностика проводятся в кабинете гинеколога. Для лабораторных исследований выполняется забор содержимого влагалища, так как в нём содержится отделяемое из цервикального канала.
Способы лечения патологии
При лечении эндоцервицита назначают иммуномодулирующие, антибактериальные и противогрибковые препараты в различных комбинациях. Терапевтическая схема подбирается индивидуально, с учётом течения заболевания, распространённости воспалительного процесса и типа возбудителя. Также важной задачей является восстановление нормальной микрофлоры влагалища. Для её решения назначаются эубиотики, снижающие вероятность рецидивов.
Помимо лекарственных препаратов, устраняющих непосредственную причину болезни, проводятся физиотерапевтические процедуры: магнитотерапия, диадинамические токи, лечение лазером, криодеструкция. Физиотерапевтическое лечение повышает эффективность медикаментозных препаратов и ускоряет процесс выздоровления.
Рекомендации по профилактике эндоцервицита
При условии своевременно назначенного лечения с эндоцервицитом обычно удаётся справиться за один терапевтический курс. Поэтому при появлении первых неприятных симптом не ждите, когда процесс перейдёт в хроническую стадию, а сразу же записывайтесь на приём к специалисту.
В целях профилактики эндоцервицита врачи рекомендуют:
Ну и конечно же, важно вести здоровый образ жизни, принимать витамины, заниматься физкультурой и правильно питаться. Постарайтесь не допускать искусственного прерывания беременности и откажитесь от частой смены половых партнёров.
Эндоцервицит
Специалисты ЦМРТ проводят информативные гинекологические обследования. Прием ведет опытный и квалифицированный врач-гинеколог.
Эндоцервицит — инфекционное воспаление цилиндрического эпителия канала шейки матки (эндоцервикса). Возникает вследствие попадания во влагалище возбудителей заболеваний, передающихся половым путем и условно-патогенных бактерий. Симптоматика проявляется слизистыми выделениями с примесью гноя, тянущими болями внизу живота, зудом и отечностью половых органов. Диагностируют по результатам гинекологического осмотра, бактериального посева цервикального мазка, УЗИ.
Рассказывает специалист ЦМРТ
Дата публикации: 25 Августа 2021 года
Дата проверки: 25 Августа 2021 года
Содержание статьи
Причины эндоцервицита
Причина возникновения эндоцервицита — попадание патогенов и рост колонии бактерий на слизистом эпителии цервикального канала. Факторы, способствующие инфицированию:
При механических повреждениях слизистой нарушается целостность защитного слоя, инфекция проникает внутрь и вызывает воспаление.
Симптомы эндоцервицита
Хронический эндоцервицит протекает бессимптомно, признаки выявляются в стадии обострения. Поэтому женщинам необходимо регулярно посещать гинеколога для ранней диагностики заболевания.
Классификация эндоцервицита
Классификация основана на степени выраженности клинических признаков, типе инфекционного агента, распространения процесса и особенностях течения патологии.
По распространенности воспалительного процесса выделяют кистозный, диффузный и очаговый виды.
По типу возбудителя:
По течению болезни подразделяют на острый, подострый и хронический эндоцервицит.
Эндоцервицит при беременности
Эндоцервицит относят к прямым противопоказаниям для планирования беременности и зачатия ребенка до полного выздоровления женщины.
Развитие патологии в первом триместре угрожает врожденными пороками развития плода или самопроизвольным абортом. Во втором и третьем триместрах приводит к осложнениям в виде тонуса матки, преждевременного отхождения околоплодных вод, ранним родам, инфицированию плода при прохождении по родовому пути.
Лечение индивидуально в каждом клиническом случае, зависит от срока и особенностей течения беременности, типа возбудителя.
Как диагностировать
В диагностике предпочтение отдают следующим видам обследований:
Диагноз ставят на совокупности результатов анализов и расшифровке УЗИ.
К какому врачу обратиться
При подозрении на патологию или возникновении неприятных симптомов необходимо записаться на прием к гинекологу.
Как лечить эндоцервицит
Цель консервативной терапии — медикаментозное устранение причин заболевания. Для лечения эндоцервицита в гинекологии применяют антибиотики, противовирусные, противогрибковые и иммуностимулирующие лекарственные препараты перорального или местного назначения.
После купирования острой фазы показана физиотерапия: электрофорез, крио, магнито и ультразвуковая терапия.
Процедуры способствуют скорейшему восстановлению тканей, предупреждают образование спаек. Выбор лекарственных средств и курса зависит от типа возбудителя.
Последствия
Наиболее частые осложнения при отсутствии лечения эндоцервицита:
Для минимизации непоправимого вреда здоровью и нарушения репродуктивных функций при появлении первых симптомов необходимо записаться на прием к гинекологу.
Профилактика
Во избежание инфицирования и возникновения болезни, необходимо придерживаться простых предписаний:
Лечение эндоцервицита в клиниках ЦМРТ
В клинике ЦМРТ успешно применяют диагностику заболевания, программу экстренной профилактики эндоцервицита, а также лечения патологии. Для получения подробной консультации и записи на прием звоните по указанному номеру телефона.
Хронический эндоцервицит
Хронический эндоцервицит — это инфекционное воспалительное заболевание слизистой цервикального канала, длящееся от двух месяцев и более. Отличается скудной клинической симптоматикой: увеличением количества слизистых влагалищных выделений с появлением в них примеси гноя и тянущими болями внизу живота. Для диагностики эндоцервицита применяют осмотр в зеркалах, расширенную кольпоскопию, трансвагинальное УЗИ, лабораторные исследования. При лечении назначают этиотропные противомикробные средства, эубиотики, иммунокорректоры, физиотерапию. По показаниям проводят малоинвазивные хирургические вмешательства, трахелопластику и радиоконизацию.
МКБ-10
Общие сведения
Хронические цервициты — одни из самых частых гинекологических заболеваний. Из-за бессимптомного течения их истинную распространенность установить крайне сложно. Обычно воспаление эндоцервикса выявляют при плановых профосмотрах или при обращении по поводу других болезней репродуктивной сферы.
Наиболее подвержены заболеванию женщины детородного возраста (до 70% пациенток с установленным диагнозом), несколько реже цервицит встречается в перименопаузе и в исключительных случаях — у девочек до наступления менархе. Важность своевременной диагностики и лечения хронической воспалительной болезни шейки матки обусловлена повышенным риском распространения воспаления на матку с придатками и злокачественного перерождения пораженного эндоцервикса.
Причины
Заболевание развивается на фоне недолеченного или недиагностированного острого воспалительного процесса и вызывается различными микроорганизмами или их ассоциациями. Воспаление в эндоцервиксе возникает при участии следующих инфекционных агентов:
Факторы риска
Важную роль в переходе заболевания из острой в хроническую фазу играют предрасполагающие факторы. Хронизацию процесса провоцирует:
Группу риска составляют женщины с опущением шейки матки и влагалища, а также пациентки, ведущие беспорядочную сексуальную жизнь без барьерной контрацепции.
Патогенез
При хроническом течении эндоцервицита в очаге инфекции постоянно поддерживается вялотекущее воспаление, проникающее в парабазальный и базальный слой эпителия. При этом непосредственная повреждающая роль микроорганизмов уменьшается, а ведущими становятся снижение местного иммунитета и метапластические процессы. Это приводит к развитию сложной сосудисто-мезенхимальной реакции, замещению части цилиндрического эпителия плоским, инфильтрации и уплотнению мышечной и соединительной ткани.
Секреторная активность эпителиальных клеток остается повышенной, что при перекрытии устьев цервикальных желез способствует формированию наботовых кист. Отмечается ускоренное обновление эпителиоцитов с замедлением их дифференцировки, прогрессивным снижением апоптоза и нарастанием атипии. У некоторых пациенток процесс носит рецидивирующий характер с периодическим обострением.
Классификация
Формы хронического эндоцервицита являются такими же, как и при остром воспалительном процессе. Основными критериями классификации являются:
Симптомы хронического эндоцервицита
Клиническая картина заболевания отличается крайне скудной симптоматикой. В большинстве случаев хронически протекающий эндоцервицит становится случайной находкой при плановом или внеплановом гинекологическом обследовании. Обычно пациентки отмечают незначительное увеличение объема влагалищных выделений и изменение их характера. Бели становятся мутными, густыми, иногда они имеют неприятный запах или в них появляются прожилки крови.
При обострении воспаления женщину могут беспокоить тупые, тянущие, ноющие боли в нижней части живота, зуд и жжение в области наружных половых органов. Иногда единственным признаком длительно существующего воспаления в шеечном канале становится бесплодие или привычный выкидыш.
Осложнения
Из-за снижения защитных свойств слизистой пробки и наличия постоянного очага воспаления повышается риск развития эндометрита, сальпингита, аднексита с отдаленными последствиями в виде бесплодия и невынашивания беременности. В двух третях случаев хронический эндоцервицит сопровождается эктопией шейки матки. По мнению специалистов в сфере гинекологии, при этом заболевании существенно возрастает вероятность малигнизации тканей. Воспаление эндоцервикса играет роль в развитии акушерской патологии с внутриутробным инфицированием плода и его оболочек, преждевременным излитием околоплодных вод, послеродовыми гнойно-септическими осложнениями.
Диагностика
Из-за неспецифичности симптоматики при постановке диагноза основное значение имеют данные физикальных, инструментальных и лабораторных исследований. Пациентке с подозрением на хронический эндоцервицит проводится:
Дифференциальная диагностика производится с эктопией и раком шейки матки, туберкулезным поражением. В сложных случаях назначают консультации онкогинеколога, фтизиатра.
Лечение хронического эндоцервицита
Медикаментозная терапия
При подтвержденном диагнозе хронического воспаления эндоцервикса рекомендован комплексный этиопатогенетический подход. Предпочтительна консервативная терапия, основными задачами которой являются:
Физиотерапия
При лечении хронического эндоцервицита эффективно сочетание медикаментозной и физиотерапии. Физиотерапевтические методики усиливают противовоспалительный эффект антибактериальных средств и ускоряют процессы репарации. Пациенткам назначают:
Хирургическое лечение
В некоторых случаях консервативное лечение эндоцервицита дополняют хирургическими методами. При обнаружении большого количества наботовых кист, в которых может персистировать возбудитель, выполняют диатермопунктуру. При упорном течении показаны криодеструкция, лазерная вапоризация, радиокоагуляция. Если хроническое воспаление сочетается с деформацией шейки, дисплазией эпителия или элонгацией, возможно проведение радиоконизации и трахелопластики.
Прогноз и профилактика
Несмотря на необходимость длительного лечения, прогноз при хроническом эндоцервиците благоприятный. Рецидив заболевания возможен только при стойком снижении иммунитета и наличии воспаления в других отделах женской половой сферы. Для профилактики рекомендованы своевременное адекватное лечение острого эндоцервицита, регулярные осмотры у гинеколога, упорядоченная сексуальная жизнь, барьерные методы контрацепции (особенно при частой смене половых партнеров). Целями вторичной профилактики является предупреждение осложнений заболевания, в первую очередь — развития злокачественных неоплазий и бесплодия.