врожденный везикулез что это такое
Пузырчатка у детей
Общая информация
Краткое описание
Союз педиатров России
МКБ 10: L10
Год утверждения (частота пересмотра): 2016 (пересмотр каждые 3 года)
Пузырчатка охватывает группу аутоиммунных, опасных для жизни буллезных заболеваний, характеризующихся вялыми пузырями и эрозиями слизистых оболочек и кожи 2. Опасность болезни обусловлена ее прогрессирующим течением, которое сопровождается усиленными катаболическими процессами с потерей организмом жидкости и белка, а также присоединением вторичной бактериальной и вирусной инфекции, которые могут привести к сепсису и/или порокам сердца.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Эпидемиология
Клиническая картина
Cимптомы, течение
Листовидная пузырчатка (включает редкую эритематозную пузырчатку) характеризуется волнообразным течением с образованием вялых пузырей, преимущественно в себорейных зонах, повторно появляющихся на одних и тех же местах, при вскрытии которых обнажаются розово-красные эрозии с последующим образованием плотных пластинчатых корок, иногда довольно массивных за счет постоянного ссыхания отделяющегося экссудата. Нет вовлечения слизистых оболочек. Симптом Никольского положительный как в очагах поражения, так и на визуально здоровой коже. К данной форме также относится пузырчатка, характерная для определённых регионов (бразильская пузырчатка, тунисская пузырчатка) [15].
Вегетирующая пузырчатка подразделяется на 2 типа: тип Аллопо и тип Нойманна. При типе Аллопо первичные очаги могут представлять собой скорее пустулы, чем пузыри и чаще локализуются на сгибах. Данный тип может протекать доброкачественно, в виде ограниченных очагов поражения при удовлетворительном состоянии больного. При типе Нойманна поражается периорифициальная область в виде вегетаций, которые могут растрескиваться и выделять серозную жидкость. Очаги поражения носят гипертрофичный и веррукозный характер. Пузыри чаще появляются на слизистых оболочках полости рта, вокруг естественных отверстий (рта, носа, гениталий) На дне эрозий формируются мягкие, сочные, зловонные вегетации, покрытые серозным и/или гнойным налетом с наличием пустул по периферии. Симптом Никольского положительный только вблизи очагов. Тип Нойманна в терминальной стадии напоминает вульгарную пузырчатку.
Параопухолевая пузырчатка (PNP) / паранеопластический аутоиммунный синдром (PAMS) сочетается с неблагоприятными заболеваниями, такими как: неходжкинская лимфома, хроническая лимфоцитарная лейкемия, тимома или болезнь Кэстлмена. Данное сочетание болезней встречается более чем в 65% случаев. Кроме того, признаки PNP/PAMS могут предшествовать данным патологиям. Сама же пузырчатка проявляется поражением слизистой оболочки: первоначально возникает ограниченный хейлит и/или стоматит, возможно образование длительно сохраняющихся болезненных эрозий, которые приводят к серьезной дисфагии. Нередко наблюдается конъюнктивит и кератит. Рубцующиеся процессы приводят к нарушению глотания и даже к гастроэзофагальному рефлюксу. Кожная полиморфная сыпь проявляется признаками, напоминающими реакцию «отторжение трансплантата». При данной форме характерно поражение ладоней. Самыми сложными и опасными характерными проявлениями могут стать поражения лёгких (альвеолит, облитерирующий бронхиолит, легочный фиброз), часто приводящие к смертельному исходу.
Диагностика
Одним из критериев постановки диагноза является выявление при физикальном обследовании, характерных для пузырчатки высыпаний на кожном покрове. В связи с крайне низким уровнем заболеваемости пузырчаткой в детском возрасте необходимо проводить дифференциальную диагностику с другими буллёзными дерматозами.
— хороший ответ на системные глюкокортикостероиды.
• При проведении клинического осмотра рекомендовано проводить измерение роста и массы тела, температуры тела, частоты дыхательных движений, частоты сердечных сокращений, артериального давления, оценку состояния кожного покрова и слизистых оболочек; определение и оценка симптома Никольского; оценка акта глотания пищи, а также речевой функции; выявление гепатоспленомегалии, лимфаденопатии.
Комментарии: осуществляется путём забора биоптата вблизи поражённой кожи (до 1 см). При вульгарной и листовидной пузырчатке в эпидермисе выявляются иммуноглобулины класса G. При параопухолевой пузырчатке в дермально-эпидермальной зоне наблюдается содержание иммуноглобулинов класса G и/или С3 компонента комплемента. В случае, если выявляются только иммуноглобулины класса А, диагноз пузырчатка IgA не вызывает сомнений.
Что такое везикулит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнашова Ю. А., уролога со стажем в 9 лет.
Определение болезни. Причины заболевания
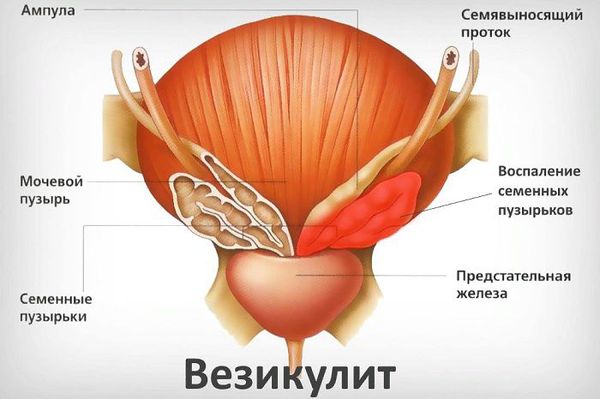
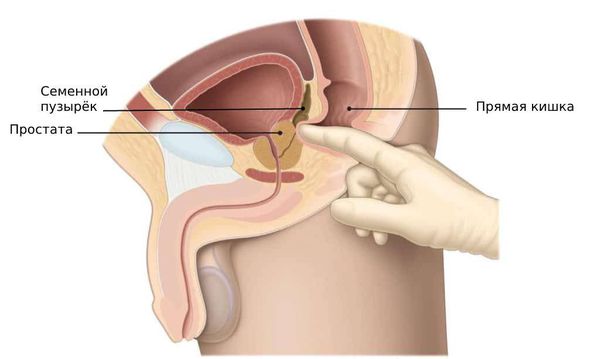
Везикулит (vesiculitis) — это острое или хроническое воспаление семенных пузырьков, которое сопровождается болью внизу живота и в области промежности.
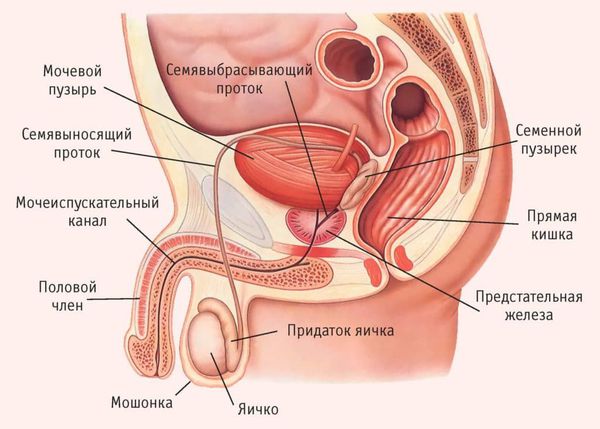
Органы мошонки, семенные пузырьки (везикулы) и предстательная железа (простата) соединены между собой, поэтому везикулит редко бывает изолированным. Обычно он сопровождается воспалением в предстательной железе (простатитом) и в придатке яичка (эпидидимитом). Чаще всего везикулит встречается у мужчин репродуктивного возраста (25–35 лет), которые страдают инфекционными воспалительными заболеваниями уретры и простаты.
Причина заболевания — попадание в семенные пузырьки инфекции через мочеиспускательный канал. Как правило, преобладает кокковая флора (стрептококк, стафилококк), кишечная флора (кишечная палочка, клебсиеллы) и инфекции, передающиеся половым путём (хламидии, трихомонады, уреаплазмы и др.).
Факторы риска:
Симптомы везикулита
Симптомы острого везикулита
Особенность везикулита в том, что у него нет специфичной симптоматики. Болезнь может протекать под масками уретрита, простатита, эпидидимита или проктита ( воспаления слизистой оболочки прямой и сигмовидной кишки). В связи с этим есть сложности в диагностике.
При мочеиспускании и дефекации боль может нарастать. Особенно это касается пациентов с запорами, так как твёрдые каловые массы механически надавливают на предстательную железу и семенные пузырьки сзади через прямую кишку.
При активном воспалении характерным признаком может быть повышенная половая возбудимость, эрекция и неконтролируемое семяизвержение (поллюции). Это связано с особенностями иннервации органов мужской половой системы. Но семяизвержение при этом сопровождается сильной болью, особенно в области промежности, заднего прохода и внизу живота. Сперма может иметь зловонный запах из-за содержания гноя (пиоспермия), иногда она окрашивается в красный цвет из-за крови (гемоспермия) и напоминает «смородиновое желе».
Симптомы хронического везикулита
Хронический везикулит развивается после перенесённого острого воспаления или может быть осложнением хронического утетрита, простатита и других воспалительных болезней мочеполовой системы.
При хроническом везикулите возникают тупые боли в пояснице, которые не зависят от перемены положения тела. Как правило, появляется усталость, боль в паховой и надлобковой области, ощущение полноты в прямой кишке и промежности. Боль распространяется на половые органы и низ живота.
Патогенез везикулита
Чаще всего инфекция попадает в семенные пузырьки из заднего отдела уретры через семявыбрасывающие протоки. Воспаление также может распространиться из предстательной железы, реже — из стенки прямой кишки. Инфицирование семенного пузырька происходит через лимфатические или кровеносные сосуды.
При развитии инфекционного везикулита патогены (бактерии, вирусы или грибы) повреждают ткань семенных пузырьков. Возникает отёк и инфильтрация тканей, стенки семенных пузырьков утолщаются, что затрудняет отток мочи. Постоянная задержка мочи усугубляет инфекционный процесс.
Воспаление в семенном пузырьке может быть вызвано застоем секрета в простате. Подобное случается при застойном простатите. Застойный секрет давит на стенку семенного пузырька и нарушает его кровообращение. Это состояние приводит к асептическому (стерильному) воспалению семенного пузырька. Он становится восприимчивым к гноеродной инфекции.
Классификация и стадии развития везикулита
По клиническому течению:
По распространённости воспалительного процесса:
По типу процесса:
По морфологическим (клеточным) изменениям:
Осложнения везикулита
Осложнения острого везикулита
Осложнения хронического везикулита
Хронический везикулит часто осложняется депрессивными состояниями. Это связано с постоянным дискомфортом и болью внизу живота и в промежности. Иногда нарушается нормальная половая жизнь: у большинства пациентов эрекция ухудшается и становится болезненной, снижается количество спермы, изменяются ощущения, может появиться аноргазмия (отсутствие оргазма).
У других пациентов, наоборот, возникают частые спонтанные эрекции с семяизвержением, которое не приносит удовлетворения. Часто это происходит ночью, что снижает качество сна и иногда вызывает бессонницу.
Диагностика везикулита
Диагностика острого везикулита
Диагностика острого везикулита строится на характерных жалобах пациента, результатах пальпаторного исследования области семенных пузырьков, а также данных лабораторных и инструментальных исследований.
Нормальные семенные пузырьки не прощупываются при пальцевом ректальном исследовании. При остром катаральном везикулите в области семенных пузырьков возможна отёчность, уплотнение ткани и болезненность. Особенно чётко это проявляется при одностороннем катаральном воспалении семенного пузырька. Если поражение глубокое, везикулы определяются в виде плотного, резко болезненного тяжа или продолговатого образования, которое прощупывается на уровне верхнего края предстательной железы.
При эмпиеме семенного пузырька у верхнего края простаты пальпируется резко болезненная колбообразная опухоль, которая изменяет форму при слабом надавливании. Если воспалительный процесс распространяется на окружающие ткани, то на месте семенного пузырька будет прощупываться резко болезненное уплотнение без чётких контуров и границ. Как правило, это уплотнение выходит за пределы предстательной железы.
Лабораторное обследование — второй этап диагностики. Он включает в себя стандартный минимум:
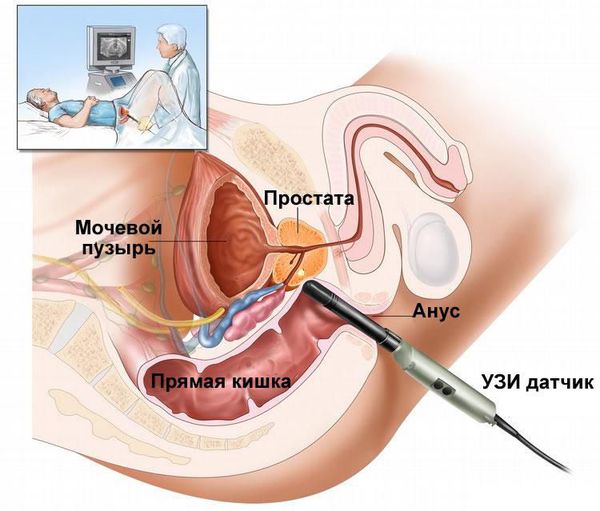
Инструментальное обследование — третий этап диагностики. В ыполняется ультразвуковое исследование (УЗИ) семенных пузырьков и предстательной железы. Это исследование можно сделать трансректальным или абдоминальным датчиком, максимальная визуализация будет при трансректальном доступе (через прямую кишку). При этом оценивается размер, структура семенных пузырьков и наличие в них гнойных очагов.
Диагностика хронического везикулита
Диагностика хронического везикулита основана на оценке симптомов, данных ультразвукового исследования, а также микроскопического исследования секрета семенных пузырьков.
Получать секрет следует раздельно из каждого семенного пузырька. Для этого предварительно проводят массаж предстательной железы, после чего просят пациента помочиться. Затем катетеризируют мочеиспускательный канал и промывают его раствором Фурацилина таким образом, чтобы в мочевом пузыре осталось его небольшое количество. После этого массируют один семенной пузырёк и забирают из уретры его секрет. Пациента просят помочиться оставшимся в мочевом пузыре стерильным раствором, затем массируют другой семенной пузырёк с забором его секрета.
При хроническом везикулите в секрете содержатся лейкоциты, эритроциты и неподвижные сперматозоиды. Микробиологическое исследование секрета позволяет выявить возбудителя инфекции и выбрать антибактериальный препарат для адекватного лечения. При УЗИ семенные пузырьки будут увеличены в размерах, растянуты и неравномерны.
Лечение везикулита
Лечение острого везикулита
Консервативное лечение. Острый везикулит целесообразно лечить в стационаре или амбулаторно под строгим контролем лечащего врача.
В период лечения пациент должен соблюдать постельный режим и не допускать, чтобы каловые массы скапливались в прямой кишке. Для этого рекомендуется придерживаться особой диеты, пить больше жидкости и при необходимости использовать микроклизмы.
Необходимо назначить антибиотик широкого спектра действия (фторхинолоны, цефалоспорины, макролиды) в достаточной дозировке, длительность приёма должна составлять не менее 10 дней.
Для облегчения болевого синдрома применяются нестероидные противовоспалительные препараты (НПВП).
Хирургическое лечение. При гнойном поражении семенного пузырька (эмпиемы) необходимо хирургическое лечение. Малоинвазивным методом является дренирование (прокалывание) семенного пузырька под контролем УЗИ через прямую кишку и эвакуация гноя.
Лечение хронического везикулита
Лечение хронического везикулита должно быть длительным и систематическим. Успех лечения зависит от регулярного опорожнения семенных пузырьков, что достигается массажем и половой активностью.
Прогноз. Профилактика
Прогноз острого везикулита в основном благоприятный. После начала лечения симптомы острого везикулита уменьшаются через 3–5 дней. Воспаление в стенке семенного пузырька постепенно прекращается, содержимое везикулов поступает в уретру через семявыносящий бугорок.
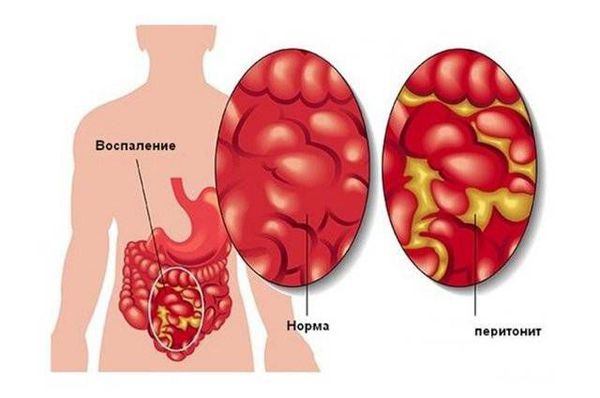
Катаральная форма везикулита заканчивается полным выздоровлением. При глубоком процессе болезнь становится хронической. При тромбофлебите вен парапростатического сплетения и гнойных поражениях прогноз сомнительный: генерализация воспаления или прорыв гнойника в живот без лечения приводят к перитониту и сепсису, что может закончиться гибелью пациента.
Считается, что течение воспалительного процесса в семенных пузырьках зависит от его анатомического строения. Наиболее благоприятно протекает заболевание у пациентов с «мешковидной формой» семенных пузырьков. Если у семенных пузырьков много ответвлений стенки, воспалительный процесс протекает тяжелее, так как его сложнее адекватно опорожнять. В ответвлённых участках может скапливаться гнойное содержимое.
Профилактика:
Везикулопустулез у новорожденных – это кожное заболевание инфекционного генеза, которое вызывается преимущественно стафилококками и проявляется воспалением выходных отверстий потовых желез. Характерные эпидермальные симптомы – везикулы и пустулы. Отмечается беспокойство ребенка, снижение аппетита, гипертермия. Диагностика везикулопустулеза у новорожденных не затруднена и заключается в сопоставлении данных анамнеза, клинических проявлений и общих лабораторных исследований. Местное лечение проводится антисептиками, при диссеминации заболевания назначается дезинтоксикационная и этиотропная антибактериальная терапия.
Общие сведения
Везикулопустулез (буллезное импетиго новорожденных, перипорит) – это дерматологическая патология, при которой происходит поражение терминальных отделов потовых желез ребенка. Название заболевания происходит от наименования основных кожных элементов, которые возникают при нем – везикул (пузырьков) и пустул (гнойничков). Патология входит в группу пиодермий, а именно – стафилодермий новорожденных, и является наиболее распространенной из них. Возникает довольно часто и составляет порядка 25-50% всех дерматологических заболеваний детей раннего возраста. Пик заболеваемости наблюдается на 5-7 день жизни ребенка. Чаще развивается у недоношенных или детей с дефектами иммунной системы. При адекватном и своевременном лечении везикулопустулез проходит бесследно.
Причины
Везикулопустулез у новорожденных способны вызывать грамположительные (стафилококки и стрептококки), грамотрицательные (клебсиелла, кишечная палочка, протей) микроорганизмы и грибки (род Candida). Более чем в 80% случаев причиной заболевания становятся стафилококки – St. aureus и St. epidermidis. Главным патогенетическим фактором развития везикулопустулеза у новорожденных является повреждение кожных покровов. Кожа у младенца очень нежная и тонкая, нарушение ее целостности возникает при любых негативных влияниях. К ним относятся: неправильное укутывание ребенка, использование неглаженных пеленок, недостаточный уход за кожей, слишком жаркий температурный режим и повышенная влажность воздуха в комнате. Важную роль играют повышенная потливость, ослабление резистентности организма новорожденного вследствие недоношенности, вскармливание смесями вместо грудного молока, врожденное инфицирование ВИЧ.
Классификация
Везикулопустулез у новорожденных, в зависимости от времени и причины возникновения, разделяется на два вида:
Симптомы везикулопустулеза
Везикулопустулез у новорожденных проявляется общими и специфическими симптомами. Неспецифические проявления, которые возникают при интоксикации, характерны для недоношенных детей. В большинстве случаев такие явления отсутствуют или выражены слабо. Общая симптоматика включает в себя повышение температуры тела до 39ОС, чрезмерную беспокойность, нарушение сна, интенсивный плач, снижение аппетита, сухость губ и слизистых оболочек.
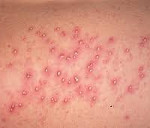
Эпидермальные симптомы, специфические для везикулопустулеза новорожденных, зачастую являются единственным проявлением заболевания. Первый признак – возникновение кожных высыпаний розового цвета. Почти сразу эта сыпь превращается в небольшие (до 5 мм) пузырьки – везикулы. Они окружены ярко-розовым или красным венчиком и заполнены серозной жидкостью. Везикулы могут быть как одиночными, так и множественными. Они склонны сливаться друг с другом и быстро распространятся. Первые кожные проявления возникают в участках с наибольшим количеством потовых желез и затрудненной вентиляцией: на волосистой части головы, верхней трети спины, в кожных складках, на ягодицы. Далее они распространяются на прилегающие области.
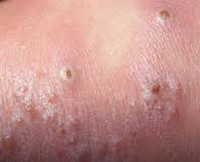
Спустя 1-3 дня присутствующие везикулы трансформируются в пустулы: серозная жидкость внутри замещается гнойным экссудатом. При этом беспокойства у ребенка не возникает. Такие гнойнички имеют склонность к самостоятельному вскрытию с формированием эрозий. Если этого не происходит, пустулы покрываются сухой корочкой, которая отпадает спустя 1-2 дня. После заживления рубцы, как правило, не остаются.
Без своевременного лечения везикулопустулез у новорожденных распространяется в базальные слои эпидермиса и подкожную жировую клетчатку. На месте пустул возникают гнойные осложнения в виде псевдофурункулов, абсцессов кожи или флегмон. После лечения таких патологий всегда остаются келоидные рубцы. В результате диссеминации инфекции и развития сепсиса могут поражаться внутренние органы. Запущенный везикулопустулез у новорожденных может приводить к пиелонефриту, пневмонии, отиту. Часто происходит нагноение пупочной ранки (омфалит).
Диагностика
Диагноз «везикулопустулез» у новорожденных ставится при сопоставлении анамнестических, клинических и лабораторных данных. Во время опроса матери педиатр или неонатолог может установить наличие нарушений при уходе за ребенком, факторов риска (недоношенность, искусственное вскармливание) и первичную локализацию везикул. При физикальном обследовании выявляются везикулы и/или пустулы на характерных участках кожи. В ОАК определяется лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ. Выполняется бактериологический посев отделяемого пустул и везикул с целью идентификации возбудителя и подбора наиболее эффективного антибактериального препарата.
При запущенной форме везикулопустулеза и развитии осложнений могут выявляться симптомы других заболеваний: признаки инфильтрации легких на рентгенограмме ОГК (пневмония), наличие лейкоцитов, белка в ОАМ (пиелонефрит), снижение остроты слуха при импедансометрии (отит). Дифференциальный диагноз проводится с грибковым дерматитом, чесоткой, другими пиодермиями новорожденных.
Лечение везикулопустулеза у новорожденных
Основная цель терапии на ранних стадиях везикулопустулеза новорожденных – санация кожных покровов. Лечение легких форм проводится в амбулаторных условиях под контролем педиатра или семейного врача. При повышении температуры тела, изменении в ОАК, частых рецидивах заболевания, наличии отягощающих факторов (аномалии внутриутробного развития, недоношенности, родовой травмы новорожденного, асфиксии в анамнезе) и неблагоприятных социально-экономических условиях показана госпитализация в инфекционное отделение или отделение педиатрии.
Местное лечение на ранних стадиях подразумевает удаление везикул или пустул. Для этого стерильной иглой проводится аспирация содержимого из пузырька или гнойничка и их обработка 70% раствором спирта стерильным тампоном (ватой или марлей). Кожа ребенка протирается фурацилином, дважды в сутки производится прижигание кожных элементов 5% раствором перманганата калия, спиртовым раствором фукорцина. При наличии пустул в кожных складках используется порошок, содержащий неомицин.
При появлении лихорадки или симптомов общей интоксикации используются антибиотики широкого спектра действия. Стартовые препараты выбора – цефалоспорины II поколения (цефуроксим, цефаклор), после получения результатов антибиотикограммы назначаются этиотропные антибактериальные средства. При повышении температуры тела свыше 38,5ОС применяют жаропонижающие – парацетамол, ибупрофен. При необходимости проводится дезинтоксикационная терапия – 5% раствор глюкозы, 0,9% NaCl.
Немедикаментозное лечение везикулопустулеза у новорожденных включает УФ-облучение, гигиенические ванны с добавлением калия перманганата в разведении 1:10000, цветов ромашки, отвара чистотела.
Прогноз и профилактика
Прогноз при везикулопустулезе у новорожденных благоприятный. При развитии сепсиса, неадекватном или несвоевременном лечении возможен неблагоприятный исход. Профилактика включает в себя полноценное обследование и лечение беременных, соблюдение адекватного температурного режима и соответствующей влажности воздуха в комнате с новорожденным, регулярный профосмотр медицинского персонала роддомов, грудное вскармливание, регулярное проведение гигиенических процедур и патронажа новорожденного, использование проглаженного белья и пеленок.
Везикулопустулез. Причины, симптомы и лечение
1. Общие сведения
Везикулопустулез в той или иной степени встречается если не у каждого новорожденного, то, во всяком случае, очень часто, и многими родителями уже не воспринимается как болезнь. Между тем, это именно патология, у нее есть конкретные причин и есть конкретный патоген, и дальнейшее развитие может варьировать, мягко говоря, в широких пределах – вплоть до очень серьезных осложнений (см. ниже).
Везикулопустулез (в просторечье «пузырчатка») относится к группе пиодермий, т.е. гнойных поражений кожи, хотя в большинстве случаев выглядит не так страшно, как это здесь сформулировано. Речь идет о желтовато-белых множественных точках, которые в первые дни жизни новорожденного могут наблюдаться по всем телу или на каком-то локальном участке. При правильном отношении и подходе через одну-две, максимум три-четыре недели о проблеме можно будет забыть.
2. Причины
Везикулопустулез – достаточно типичное и банальное инфекционное заболевание кожи, вызываемое болезнетворными бактериями. Зачастую инфекция является комбинированной, полимикробной: в лабораторном исследовании выявляются стрепто- и пневмококки, синегнойная и кишечная палочки, протей и т.п. Однако в случае классического везикулопустулеза новорожденных главным патогеном выступает стафилококк, поэтому в качестве синонимического диагноза часто используют термин «стафилодермия».
Из трех десятков известных разновидностей стафилококка для человека опасны четыре; у новорожденных почти всегда высевается Staphylococcus aureus, или золотистый стафилококк.
Инфицирование может произойти внутриутробно или в родовых путях; контактным способом непосредственно при рождении, теоретически – воздушно-капельным путем при несоблюдении асептического режима в роддоме.
Факторами риска являются инфантильность иммунной системы, недоношенность, гиперфункция потовых желез, дефицит массы тела, искусственное вскармливание, чрезмерное пеленание и перегревание.
3. Симптомы и диагностика
Воспалительный процесс локализуется в устьях мерокриновых (эккриновых) потовых желез. Наиболее часто поражаются складки, нос и другие участки лица, волосистая часть головы, туловище. Высыпания выглядят как маленькие, размером с булавочную головку, желто-белые пузырьки или прыщики, окруженные более или менее гиперемированным ореолом (иногда покраснение может практически отсутствовать).
Наибольшую опасность в данном случае представляет тенденция к дальнейшему распространению и прогрессированию, слиянию везикул и нагноению обширных участков, проникновению гнойно-воспалительного процесса в более глубокие слои кожи с образованием абсцессов, расплавлением тканей, присоединением лимфаденитов и еще более тяжелых осложнений – флегмоны и сепсиса. В отсутствие быстрого и адекватного терапевтического ответа подобная динамика «невинной» стафилококковой инвазии у ослабленных и иммунодефицитных новорожденных может привести к жизнеугрожающему состоянию и летальному исходу, поэтому недооценивать угрозу ни в коем случае нельзя.
Диагностируется стафилодермия достаточно надежно и просто: опытному акушеру-гинекологу, неонатологу, педиатру обычно достаточно одного взгляда. Объективно возбудитель идентифицируется серологическим анализом сыворотки крови на присутствие специфических антител.
4. Лечение
По возможности стремятся устранить описанные выше факторы, способствующие дальнейшему развитию инфекционно-воспалительного процесса. Кожу протирают антисептическими растворами (напр., раствором анилинового красителя в воде или спирте), наносят антибактериальные и противовоспалительные (в т.ч. гормонсодержащие) мази, нормализуют питание и тепловой режим. Эффективно ультрафиолетовое облучение. На период активной терапии запрещается купание младенца. Системный прием антибиотиков (внутрь) является крайним средством, к которому приходится прибегать лишь в наиболее тяжелых случаях.