впм глаза что такое
Впм глаза что такое
Пилинг внутренней пограничной мембраны (ВПМ) впервые был применен при выполнении хирургического закрытия макулярных отверстий и получил широкое признание, так как удаление внутренней пограничной мембраны повышает эффективность закрытия макулярных отверстий.
В нескольких научных работах высказывались предположения, что удаление внутренней пограничной мембраны приводит к ухудшению зрительных функций в послеоперационном периоде, несмотря на то, что макулярное отверстие закрывается.
Авторы статьи считают, что данное явление вызвано токсическим действием ИЦЗ, а не пилингом внутренней пограничной мембраны. Стандартным обоснованным показанием для пилинга внутренней пограничной мембраны является устранение тангенциальных тракций.
Успешный пилинг внутренней пограничной мембраны гарантирует, что витреомакулярные тракции будут устранены, остаточное заднее основание стекловидного тела не будет контактировать с отслоенным стекловидного тела и любыми эпиретинальными мембранами, которые могут присутствовать. S.Charles считает, что дополнительная и особо важная роль пилинга ВПМ состоит в увеличении схождения краев сетчатки в месте ее разрыва приблизительно на 50%, так что направленные внутрь силы поверхностного натяжения при применении пузыря газо-воздушной смеси могут почти сразу привести к сопоставлению внутренних краев макулярного отверстия.
Anslem Kampnik, MD, подчеркивает, что пилинг внутренней пограничной мембраны в хирургии эпимакулярных мембран приводит к уменьшению количества рецидивов. Авторы статьи в течение последних лет всегда следуют его рекомендациям по пилингу внутренней пограничной мембраны при наличии ЭММ; авторы согласны с его наблюдениями и верят, что дополнительным преимуществом является устранение остаточных стрий, что приводит к более высокому уровню зрительных функций в послеоперационном периоде и более быстрому дальнейшему их улучшению.
Многие хирурги до сих пор используют ИЦЗ для окрашивания внутренней пограничной мембраны, хотя распространенность данного метода снижается. Авторы статьи никогда не прибегали к подобной практике из-за токсичности самого красителя и используемого растворителя, а также потому, что в применении данной методики нет необходимости.
Вместо окрашивания ИЦЗ в настоящее время есть возможность использовать бесконтактные оптические системы, такие как ВЮМ и EIBOS, что снижает как аксиальное, так и латеральное разрешение. Дополнительным фактором, вынуждающим проводить окрашивание ИЦЗ, является использование не концезахватывающих пинцетов.
Введение в витреальную полость суспензии триамцинолона ацетонида (Кеналога) часто некорректно называют окрашиванием, эта процедура неспецифична для пилинга внутренней пограничной мембраны и эпиретальнальных мембран. Использование такой суспензии является оптимальным для визуализации стекловидного тела, оно часто необходимо при применении осветителей-шандельеров или осветительных систем Tornambe Torpedo («Alcon», США), которые обеспечивают диффузное освещение, что ухудшает визуализацию СТ, ВПМ и ЭРМ.
Суспензию также вводят в случаях реализации обучающих программ по витрэктомии и для визуализации анатомического строения заднего основания стекловидного тела в сложных случаях.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Впм глаза что такое
На поверхности заднего основания стекловидного тела в участках фиксации стекловидного тела к сетчатке на фоне гипоцеллюлярного сокращения ранее существующих витреальных коллагеновых волокон могут наблюдаться новообразования волокон коллагена и глиальных клеток. Данную анатомическую аномалию обычно называют ЭРМ (эпиретинальной мембраной). Удаление эпиретинальных мембран является сложным и важным компонентом консервативного лечения и витреоретинального хирургического вмешательства. Для удаления эпиретинальных мембран используются различные методики, в зависимости от заболевания, особенностей хирургической техники; они будут обсуждаться в разделах, посвященных отдельным заболеваниям.
Для удаления эпиретинальных мембран используются пилинг-пинцет, сегментация или деламинация ножницами. Целью хирургического вмешательства является добиться прилегания сетчатки с минимальным количеством рецидивов и осложнений. Если эпиретинальная мембрана свободно прилежит к сетчатке и может быть удалена без ятрогенных разрывов сетчатки или кровотечений, лучшим способом удаления является пилинг мембраны пинцетом. В случаях ДРП, РН, при некоторых видах травм глаза и ПВР мембрана обычно полностью прилежит, и в данных случаях требуется ее сегментация и/или деламинация ножницами. Для диссекции эпиретинальной мембраны необходима хорошая визуализация.
Упрощенная диссекция эпиретинальной мембраны (ЭРМ)
В настоящее время в витреоретинальной хирургии используется множество вариантов хирургических методик и технологий. Техника оперативного лечения ПВР, ДРП, РН, ЭММ, макулярных отверстий и других причин возникновения витреоретинальных тракций значительно варьирует в зависимости от стадии заболевания. Фибриноидный синдром, патология роговицы, катаракта, токсическое влияние света, осложнения, возникающие после анестезии, послеоперационные болевые ощущения, гиперемия и отек век и конъюнктивы возникают чаще после более продолжительных операций. В литературе также приводятся данные о взаимосвязи между продолжительностью операции и частотой возникновения послеоперационных ателектазов, инфекционных осложнений, ТЭЛА, а также продолжительностью госпитализации.
Кроме того, чем большее количество инструментов используется во время операции, чем более длительной она является и тем хуже ее результат. Унификация хирургических методик, комплектов используемых для их выполнения хирургических инструментов и алгоритмов хирургических вмешательств при всех заболеваниях теоретически могут помочь уменьшить затраты, связанные с продолжительностью операции, обучением персонала, настройками оборудования, а также с приобретением и обслуживанием инструментов. Достижения в области разработки хирургических инструментов в целом снижают затраты на их приобретение и повышают качество выполнения вмешательств за счет уменьшения количества необходимых манипуляций.
Пилинг эпиретинальных мембран
Dr. Robert Machemer разработал технику пилинга эпиретинальных мембран только через 2 года после появления методики витрэктомии через плоскую часть цилиарного тела. Он использовал изогнутую 23G иглу для пилинга преретинальных мембран в макулярной зоне (целлофановая макулопатия), которые теперь называются ЭММ. Его методика, хотя и была эффективной, требовала использования иглы с острым концом, контактирующей с поверхностью сетчатки.
Обе бранши концезахватывающего пинцета помещают на переднюю поверхность эпиретинальных мембран, это более безопасный подход, чем пытаться подвести одну браншу под мембрану с риском повредить сетчатку, как при пилинге с помощью игл, МВР-лезвий или пик. Использование пик или МВР-лезвий требует нахождения или создания «свободного края», что является потенциально опасным маневром. Поиск «свободного края» по внешнему периметру ЭРМ может быть затруднен, так как мембрана является тонкой, так называемой «стеклянной», в результате можно повредить поверхность сетчатки.
Для создания «свободного края» необходимо разрезать эпиретинальные мембраны МВР-лезвием, что также сопровождается риском повреждения сетчатки при движениях пациента или в условиях неадекватной визуализации.
S.Charles разработал МВР-лезвие и был одним из первых, кто внедрил в практику пики, тем не менее он уже более 3 десятилетий использует только концезахватывающий пинцет для пилинга мембран. При использовании концезахватывающих пинцетов кончики их браншей должны быть идеально выровнены относительно друг друга, чего нельзя обеспечить, если на них нанесена продольная насечка, особенно после нескольких циклов очистки и стерилизации многоразовых инструментов, но еще хуже, если хирург повторно пользуется одноразовым пинцетом.
Пинцеты калибра 23 и 25G более подвержены повреждениям во время очистки и стерилизации; авторы используют одноразовые 25G DSP ILM пинцеты Grieshaber Revolution («Alcon», США) для пилинга всех эпиретинальных мембран, мембран при ПВР и ВПМ и не используют пики и МВР-лезвия. S.Charles разработал конформный пинцет, кончики браншей которого имеют тот же радиус кривизны, что и поверхность сетчатки, этим он отличается от пинцета Eckardt («Dutch Ophthalmic USA», США) с острыми углами, которые все время пытаются захватить сетчатку. DSP ILM пинцеты настолько малы, что радиус кривизны уже не имеет значения.
Yasuo Tano, MD, разработал мембранный скребок с алмазным напылением, которым пользуются некоторые хирурги. Авторы предпочитают использовать концезахватывающие пинцеты, потому что при этом меньше риск повреждения поверхности сетчатки, особенно при работе небольшими 23 и 25G инструментами, для которых характерны более высокие величины сил, действующих на единицу площади.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Тампонада сетчатки глаза: силиконовая и воздушная
Любые регматогенные и травматические отслойки сетчатки, при наличии одного либо нескольких ее разрывов, требуют выполнения оперативного вмешательства под названием тампонада витреальной полости. Для ее проведения используют газ, перфторорганические соединения (ПФОС), силиконовое масло. Сравнительная характеристика некоторых методов тампонады сетчатки рассмотрена в этой статье.
Для чего нужна тампонада витреальной полости?
В процессе заполнения витреальной полости внутриглазной жидкостью удаление желированной гиалуроновой кислоты становится причиной значительного снижения ее вязкости. Градиент давления снижается, что способно вызвать отслойку пигментного эпителия сетчатки, с распространением на всю ее площадь.
После операции витрэктомии субклинические разрывы сетчатки довольно часто становятся нестабильными. Даже малые по площади разрывы сетчатки, спустя несколько часов или дней, могут провоцировать тотальную отслойку сетчатой оболочки.
Для максимально плотного прилегания сетчатки для ее надежной фиксации в течение 10-14 дней применяют укрепление сетчатки с помощью лазерной или криоретинопексии. Пневморетинопексия посредством SF6 (газ фторид серы) либо SF6 в смеси с воздухом часто продолжается до 7-14 дней, когда этот газ или изобарическая газовоздушная смесь при заполнении витреальной полости, дает возможность не прибегать к более длительной тампонады с помощью C3F8 (газ перфторпропан).
Тампонада разрывов сетчатки с помощью ПФОС
В ходе исследований выполнения среднесрочной операции тампонады витреальной полости перфторорганическими соединениями, при наличии нижних и масштабных разрывов сетчатки, были установлены положительные и отрицательные моменты проведенного вмешательства. К положительным моментам можно отнести следующее:
Недостатками метода специалисты называют:
При прилипании остатков ПФОС к плоской части цилиарного тела и цинновым связкам, удалить их даже хирургически не удается. По мнению некоторых специалистов, ПФОС обладают токсическим воздействием на ткани глаза, однако практика не подтверждает такое их воздействие, зрительные способности пациентов не нарушаются. В некоторых случаях возможно легкое воспаление ткани сетчатки и хрусталика, но спустя несколько недель после удаления ПФОС оно проходит. При проникновении ПФОС в переднюю камеру глаза возможен рост уровня ВГД.
Вторым этапом вмешательства становится введение ПФОС, которое осуществляется посредством двухходовой канюли в завершении витрэктомии. ПФОС вводится над диском зрительного нерва, для того, чтобы инфузионный раствор мог оттекать сквозь наружное отверстие канюли, внутриглазное давление оставалось стабильным, без повышения.
На третьем этапе операции проводится сливная лазерная коагуляция всех разрывов, а также подозрительных участков потенциального разрыва. Манипуляции осуществляются 25G лазерным зондом, имеющим поворотную головку. При невозможности полного удаления субретинальной жидкости, формируется небольшое дренажное отверстие для аккуратной аспирации жидкости через него, таким образом, чтобы не задеть ПФОС.
При обнаружении витреоретинальных тракций, в том числе и после введения ПФОС, их удаление осуществляется без устранения ПФОС. Для этого осторожно используется витреотом, таким образом, что порт устройства находится с наружи пузыря. Эта авторская методика получила название витрэктомии «на границе раздела фаз», с отсылом к технике вмешательства при тампонаде витреальной полости силиконовым маслом или газовоздушной смесью.
Тампонада разрывов сетчатки силиконовым маслом
В большом количестве случаев пролиферативной витреоретинопатии, требуется проведение тампонады силиконовым маслом. Кроме того, операция часто необходима в случае гигантских разрывов сетчатки или при ее больших дефектах. Это объясняется тем, что силиконовое масло на границе раздела фаз обеспечивает меньшее поверхностное натяжение, в сравнении с газовоздушной смесью или воздухом. Ткани глаза не способны его абсорбировать, поэтому силиконовое масло может на неопределенно долгое время оставаться в глазу.
Некоторые врачи ошибочно полагают, будто силиконовое масло обладает негативным воздействием, в частности:
Кроме того, среди специалистов распространено неверно мнение, что для тампонады силиконовым маслом не принципиально место введения. Что она может быть эффективной при отверстиях в макуле. Что в сравнении с силиконовым маслом, обладающим вязкостью 5000 сСт, масло с меньшей вязкостью в 1000 сСт больше эмульгируется. Также, почему то считается, что пациентам с интактной капсулой или заднекамерной ИОЛ, целесообразно выполнять заднюю периферическую иридэктомию.
Силиконовое масло, в сравнении с газовоздушной смесью, не способно увеличивать свой объем, благодаря этому пациентам с силиконовой тампонадой витреальной полости разрешается летать на самолетах. Когда ретинопексия выполняется вокруг нижних разрывов, такую тампонаду проводят ниже горизонтального меридиана. При разрывах сетчатки с височной стороны или назальной, человек может спать на боку.
При больших разрывах ретинальной ткани и макулярных отверстиях, ретинопексию проводить нецелесообразно, так как она способна стать причиной развития пролиферативной ретинопатии (ПВР). Если после витрэктомии разрывы сетчатки недостаточно четко визуализируются, выполнение ретинопексии откладывается до момента полного удаления субретинальной жидкости, устранения воспаления и отека. Данная методика несколько напоминает технологию «ограничения регматогенного компонента для избегания ретинопексии». Для ее выполнения силиконовым маслом заменяют воздух, а не жидкость (ЗВСМ, а не ЗЖСМ).
Витрэктомия или пломбирование: что выбрать?
Витрэктомия при регматогенных отслойках сетчатки, как вариант первичной монотерапии, в сравнении с пломбированием склеры, имеет несколько значимых преимуществ. Ее проведение наиболее благоприятно с точки зрения послеоперационного развития страбизма, изменения рефракции, птоза, болевого синдрома, хемоза, конъюнктивальной гиперемии.
Для проведения витрэктомии необходимо современное микрохирургическое оборудование, включая витреотомы, имеющие достаточную скорость реза, системы широкоугольной визуализации, перфторорганические соединения. Особое внимание всегда уделяется периферической витрэктомии, особенно при удалении тракций, которые становятся причиной клапанных разрывов. Лучшая стабильность инфузионного потока достигается выполнением 25G витрэктомии, в отличие от технологий 20G или 23G. С 25G витрэктомией пациенты испытывают меньший дискомфорт, риск повреждения конъюнктивы также намного ниже, как и риск возникновения послеоперационных субконъюнктивальных геморрагий, хемоза.
Благодаря новейшему оборудованию для витреоретинальной микрохирургии, мастерству и опыту специалистов, пациенты нашей клиники могут быть уверены, что в каждом конкретном случае будут применены самые новые, эффективные и щадящие методики, приносящие наилучшие результаты в отношении зрения.
Уважаемая Минигуль,
тактику лечения нужно оценивать на очной консультации (удалять силикон или оставить, стоит ли делать антиглаукоматозную операцию если капли не помогают и т.д.).
Более подробный ответ по Вашей ситуации мы дали в разделе «Вопросы-ответы».
С наилучшими пожеланиями
врач-офтальмолог Дмитрий Сагоненко
С наилучшими пожеланиями,
врач-офтальмолог Дмитрий Сагоненко
Макулярный разрыв. Лечение. Операция
Макулярные разрывы. Макулярное отверстие. Разрыв макулы глаза
Макулярный разрыв сетчатки – это дефект центральной (фовеолярной) области сетчатки округлой или овальной формы, возникающий в результате травмы или воспаления, но, как правило, вследствие естественных возрастных причин.
 |
| Макулярный разрыв сетчатки глаза |
Глаз заполнен изнутри гелеподобным студенистым прозрачным веществом – стекловидным телом, которое занимает 4/5 объема глазного яблока, заполняя пространство между хрусталиком и сетчатой оболочкой. Стекловидное тело на всем протяжении прилежит к сетчатке, но наиболее прочно стекловидное тело связано с сетчаткой в пределах ее центральной зоны – макулы.
Центральная область сетчатки или макула состоит из большого количества плотно расположенных фоторецепторных клеток (палочек и колбочек), именно эта область обеспечивает человеку предметное зрение.
 |  |
| Строение глаза | Нормальное глазное дно |
С возрастом стекловидное тело претерпевает инволюционные дистрофические изменения, разжижатся и отделяется от сетчатки, однако, сохраняя прочную связь с сетчатой оболочкой в макулярной зоне, оказывает на последнюю постоянное механическое воздействие, что в конечном итоге и приводит к развитию макулярного отверстия.
 |  |  |
| Тракции стекловидного тела | Натяжение стекловидного тела | Макулярный разрыв |
Причины макулярных разрывов
Возрастные изменения стекловидного тела и его отделение от сетчатки являются основными причинами формирования макулярного отверстия. Такой разрыв макулы глаза называется идиопатическим или спонтанным. При этом макулярный разрыв может быть сквозным (полным), захватывая все слои сетчатки, или несквозным, так называемый ламеллярный разрыв сетчатки.
В 10% случаев макулярный разрыв сетчатки формируется после перенесенной глазной травмы и возникает в результате прохождения ударной волны через глазное яблоко, что приводит к разрыву центральной сетчатки в ее наиболее тонком месте.
Макулярные разрыв также возможны и у пациентов, недавно перенесших оперативное лечение по поводу регматогенной отслойки сетчатки. Несмотря на успешно проведенную операцию, у 1% пациентоов развивается центральный макулярный разрыв сетчатки. В подобных случаях причинами развития заболевания являются развитие эпиретинального фиброза, атрофия фоторецепторов в центральной зоне сетчатки, нарушения гидравлического давления.
Макулярный разрыв сетчатки глаза чаще встречается у женщин, основной возраст пациентов колеблется в пределах 55-65 лет. В 12-ти % случаев заболевание является двусторонним, то есть макулярное отверстие впоследствии развивается и на парном глазу.
Симптомы разрыва макулы
Несмотря на постепенный характер прогрессирования заболевания, макулярные разрывы имеют достаточно характерную клиническую картину.
Снижение остроты зрения является самым первым и наиболее часто встречающимся симптомом разрыва макулы, так как именно макулярная зона обеспечивает предметное зрение. При этом сами пациенты замечают нарушения центрального зрения только при вождении автомобиля или при чтении в виде размытости контуров предметов, букв. Острота зрения при начальных стадиях макулярного отверстия сохраняется достаточно высокой.
Если макулярное отверстие сетчатки прогрессирует, то появляется искажение изображения — прямые линии становятся изогнутыми, возникают трудности при чтении. Сквозной макулярный разрыв сетчатки глаза сопровождается появлением серого пятна в центральном поле зрения.
 |  |  |
| Нормальное зрение | Искажения изображения | Пятно в центральном поле зрения |
Если Вы заметили один из перечисленных ниже симптомов, Вы должны незамедлительно обратиться за консультацией витреоретинального хирурга:
Внимание! Прогноз заболевания и восстановление зрительных функций тем выше, чем раньше оказана офтальмологическая помощь.
Макулярные разрывы сетчатки. Современные методы диагностики
Диагностика макулярного разрыва сетчатки глаза заключается в проведении стандартных и инструментальных методов обследования. К рутинным методам обследования можно отнести:
Визометрия (проверка остроты зрения). Острота зрения пациентов варьирует в зависимости стадии и размера макулярного разрыва сетчатки. Ламеллярные разрывы сетчатки и макулярные разрывы I стадии характеризуются сохранением высокой остроты зрения до 0,6-0,8. Сквозные макулярные разрывы II стадии в пределах 300 мкм снижают остроту зрения до 0,2-0,5. При сквозном макулярном разрыве III и IV стадии и размере свыше 300 мкм острота зрения обычно варьирует в пределах 0,08 — 0,15.
Тест-сетка Амслера. Использование сетки Амслера позволяет пациенту проводить самоконтроль, выявляя наличие искажений линий или выпадения каких-либо участков центрального зрения. Однако использование теста позволяет диагностировать только наличие макулярной патологии без уточнения характера заболевания.
 |  |  |
| Тест Амслера в норме | Макулярный разрыв I стадии | Сквозное макулярное отверстие |
Тест Вотцке-Аллена заключается в направлении узкой вертикальной полоски света или диодного луча, через фовеоллу, используя макулярную линзу для офтальмоскопии. Макулярные разрывы дают разрыв в наблюдаемой пациентом полоске света. Подобный результат обусловлен сквозным дефектом сетчатки в области разрыва, что и провоциует скотому.
 |  |
| Офтальмоскопия. Осмотр глазного дна | Макулярный разрыв. Прерывание диодного луча |
Офтальмоскопия (осмотр глазного дна). Макулярные разрывы, как правило, имеют характерную офтальмоскопическую картину в виде круглого или овального дефекта в макулярной зоне с четко очерченными краями ярко-красной формы. Длительно существующие сквозные макулярные разрывы содержат в своем основании желто-белые включения, свидетельствующие о повреждении пигментного эпителия сетчатки. Края макулярного отверстия зачастую отечные, что обусловлено кистовидными изменениями сетчатки по краю макулярного разрыва.
 |  |
| Макулярный разрыв сетчатки II стадии | Глазное дно. Старый сквозной разрыв макулы |
Инструментальные методы диагностики макулярного отверстия:
Высокочастотное В-сканирование глазного блока (УЗИ глаза) позволяет оценить взаимоотношения макулы и стекловидного тела, определить стадию макулярного отверстия, однако не является 100 % достоверным диагностическим методом при проведении дифференциальной диагностики макулярного разрыва и других заболеваний макулярной зоны.
Флюоресцентная ангиография глазного дна (ФАГ) может оказаться так же полезной для точного определения макулярных разрывов, в отличие от другой патологии макулы здесь не происходит просачивания и накопления контрастного вещества. Сквозные макулярные разрывы на ангиограмме хорошо визуализируются в виде гранулярного гиперфлюоресцентного окна.
 |  |
| Макулярный разрыв. Эпиретинальный фиброз | Макулярное отверстие в виде окончатого дефекта |
Микросферопериметрия и мультифокальная электроретинография (ЭРГ) позволяют объективно оценивать функциональные потери при макулярном разрыве в дооперационном периоде и после проведенного хирургического лечения.
Оптическая когерентная томография (OКT) позволяет получить изображения срезов макулярной зоны сетчатки с высокой степенью разрешения. ОКТ дает возможность специалисту диагностировать макулярный разрыв, определить его стадию и оценить взаимоотношения сетчатки и стекловидного тела.
 |
| Оптическая когерентная томография. Профиль центральной зоны сетчатки в норме |
В ряде случаев ОКТ помогает отличить несквозное макулярное отверстие (ламеллярный разрыв макулы) и кистовидные изменения центральной сетчатки от сквозного макулярного разрыва.
 |  |
| ОКТ: Ламеллярное макулярное отверстие | |
 | |
| Офтальмоскопия. Сквозной разрыв макулы? | ОКТ: Ламеллярный макулярный разрыв сетчатки |
Оптическая когерентная томография высокого разрешения в настоящее время является наиболее информационным и достоверным методом диагностики при макулярном разрыве.
 |  |
| Угроза формирования макулярного разрыва | Макулярный разрыв сетчатки I стадии |
 |  |
| Сквозной макулярный разрыв II стадии | Макулярный разрыв III стадии |
Лечение макулярного разрыва сетчатки
Макулярные разрывы сетчатки приводят к существенному снижению центрального зрения, искажению изображения, к затруднению работы на близком расстоянии и чтению. Некоторые макулярные разрывы закрываются самостоятельно и не требуют лечения. Но, как правило, требуется хирургическая операция, чтобы закрыть макулярный разрыв сетчатки, а следовательно, повысить остроту зрения и улучшить качество зрения.
Современное хирургическое лечение макулярного разрыва сетчатки позволяет полностью устранить проявления заболевания.
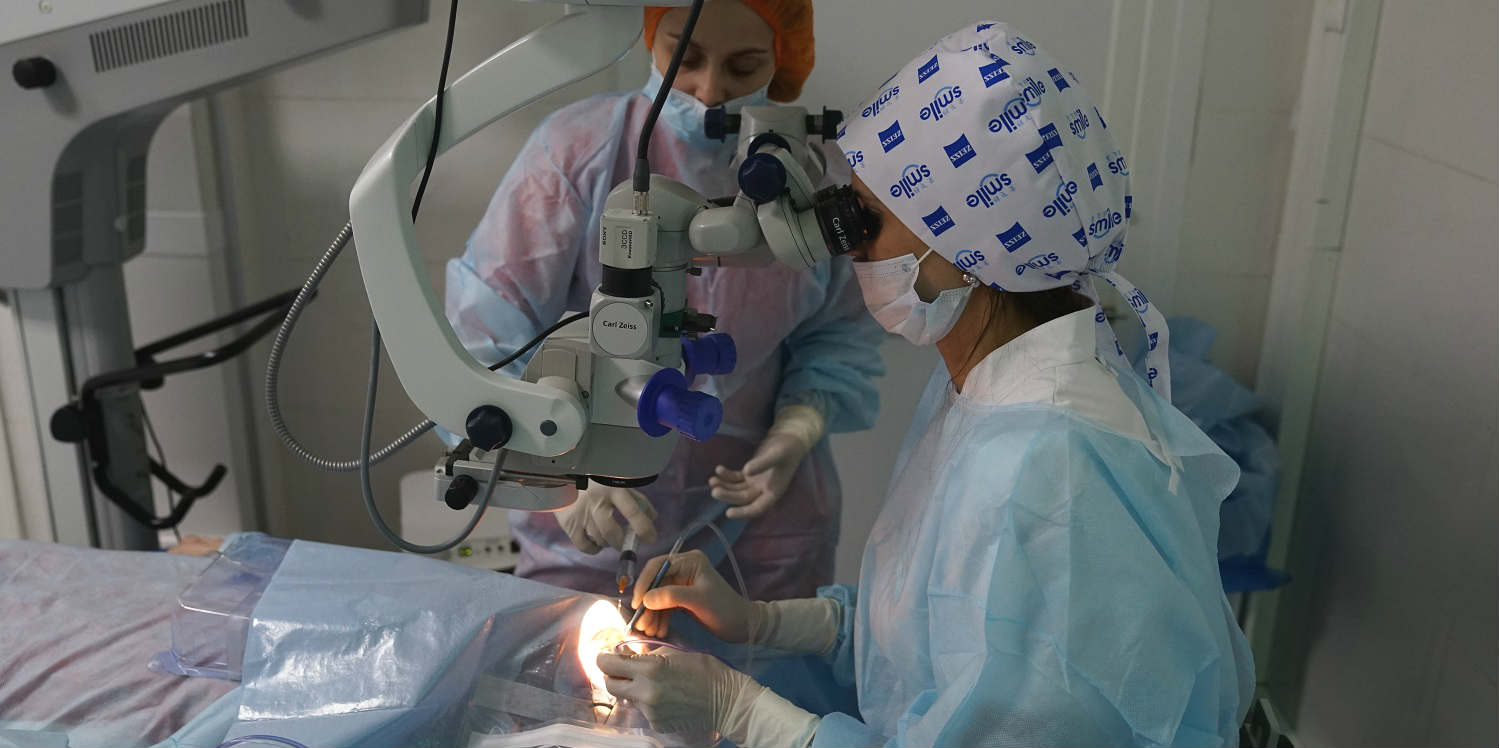
В нашей клинике при макулярном разрыве проводится операция микроинвазивной витрэктомии в формате 25G. Через три микропрокола, диметром 0,5 мм, хирург вводит в оперируемый глаз канюлю для подачи сбалансированного физиологического раствора, витреотом и эндоосветитель.
 |  |
| Макулярный разрыв. Лечение только хирургическое! | Макулярный разрыв сетчатки. Операция |
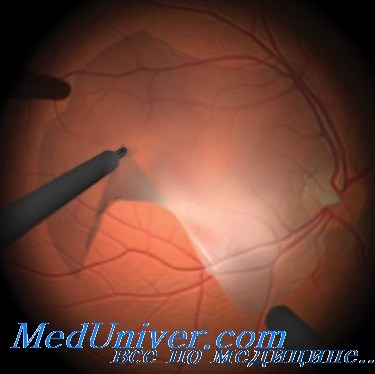
В ходе операции при макулярном разрыве в максимально возможном объеме удаляется измененное стекловидное тело. Витреотомом или при помощи витреального пинцета производится отделение заднего основания стекловидного тела от сетчатки (удаление ЗГМ), тем самым устраняются тракции на сетчатку глаза.
 |  |
| Макулярный разрыв. Операция витрэктомия | Макулярный разрыв. Удаление ЗГМ |
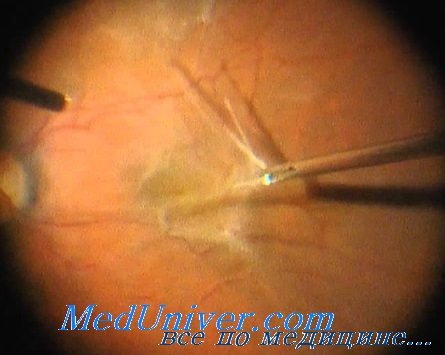
Наиболее ответственным моментом является удаление внутренней пограничной мембраны (ВПМ) с помощью витреального пинцета. Пилинг внутренней пограничной мембраны сетчатки позволяет закрывать макулярное отверстие в 95-99% случаев.
 |  |
| Макулярное отверстие. Лечение. Пилинг ВПМ | Макулярный разрыв. Операция. Удаление ВПМ |
Для надежной адаптации и склеивания краев макулярный разрыв операция завершается тампонадой витреальной полости силиконовым маслом, стерильным воздухом или газовоздушной смесью. Силиконовое масло облегчает послеоперационный период, касающийся обязательного вынужденного положения пациента «лицом вниз». Однако, к применению силиконовой тампонады при операции макулярного разрыва имеются определенные показания (макулярный разрыв большого диаметра, ригидность сетчатки, рецидив макулярного отверстия, сопутствующая миопия высокой степени). Поэтому если позволяют условия, лечение макулярного разрыва проводится с использованием газовой тампонады.
 |  |
| Макулярное отверстие. Тампонада газом | Макулярный разрыв сетчатки. Операция завершена |
Хирургическое лечение макулярного разрыва – это сложная высокотехнологичная операция, однако использование современных хирургических систем, миниатюрного микрохирургического инструментария позволяет нам выполнять операции при макулярном разрыве амбулаторно, без госпитализации в стационар, совершенно безболезненно и с гарантированно высоким анатомическим и функциональным результатом.
Лечение ламеллярных разрывов
Ламеллярный разрыв сетчатки имеет такие же симптомы, как и сквозной разрыв макулы глаза, однако сопровождается менее значимым снижением остроты зрения. Основным симптомом при ламеллярном разрыве является ощущения искривления, искажения изображения. До недавнего времени ламеллярные разрывы лечились консервативным способом. Однако применение в рамках консервативной терапии ферментных препаратов, таких как коллализин, оказалось неэффективным.
Внедрение в повседневную практику нашей клиники современных технологий витреоретинальной хирургии и использование микроинвазивной витрэктомии 25-27G позволили проводить операцию при ламеллярном разрыве макулы при минимальном зрительном дискомфорте у пациента абсолютно безопасно, безболезненно, без госпитализации пациента в стационар.
После операции макулярного разрыва
После операции по поводу макулярного разрыва пациент может быть выписан из стационара в день операции. При выписке врач расскажет об особенностях послеоперационного режима, назначит антибактериальные и противовоспалительные глазные капли, частоту и продолжительность их закапывания, определит график послеоперационных консультаций.
Основной задачей пациента в послеоперационном периоде является позиционирование положения головы «лицом вниз». Такое вынужденное положение потребуется в течение первых 3-4 дней после операции, чтобы газовый пузырь оказывал давление на разрыв макулы и создавал условия для его зарастания.
 |  |
| Положение головы после операции | |
 |  |
| Газ давит на макулярный разрыв | Положение после операции |
Повязку с прооперированного глаза можно будет снять на следующий день, однако зрение в первые дни после операции будет нерезким, поскольку глаз заполнен газом, который будет самостоятельно рассасываться и замещаться собственной внутриглазной жидкостью в течение 10-14 дней.
 |  |
| Восстановление зрения после операции | Макулярный разрыв. Лечение завершено |
После полного рассасывания газо-воздушной смеси и окончания послеоперационного периода пациент сможет вернуться к полноценной жизни. Уровень восстановления зрительных функций в послеоперационном периоде зависит от размера разрыва макулы, длительности существования заболевания, наличия сопутствующей глазной патологии. Более успешные в функциональном плане результаты возможны при проведении операции на ранних стадиях макулярного разрыва.