воспалительные спондилопатии неуточненные что это такое
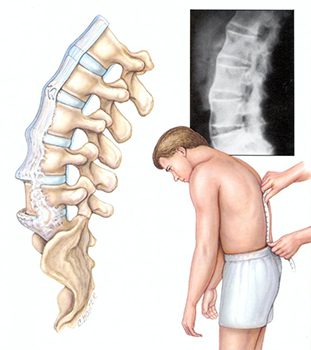
Спондилопатия
Вместе с кровообращением и нервно-мышечной структурой позвоночник представляет собой единую систему, которая очень быстро реагирует на любую патологию в организме. Кроме того, она регулирует функции периферических нервов и внутренних органов. Когда в позвоночнике начинаются дегенеративные изменения, деятельность всего организма нарушается. Спондилопатия — это общее обозначение патологий позвоночника, которые проявляются в виде дистрофических изменений в позвоночном столбе с болевым синдромом и ограничением подвижности.
Что такое спондилопатия?
Спондилопатия — это патологическое состояние костно-мышечного аппарата с дистрофическими и дегенеративными изменениями. Заболевание приводит к ухудшению подвижности позвоночника, болям и нарушением периферического кровообращения. Также возможно защемление нервных окончаний и капилляров.
Данной патологии особенно подвержены люди после 35 лет. Без своевременного и квалифицированного лечения хрящевая и костная ткань позвоночного столба могут полностью разрушиться. Поэтому не стоит затягивать с обращением к специалисту.
Существует несколько видов спондилопатии:
— воспалительная — развивается на фоне остеомиелита и туберкулезных процессов;
— дегенеративная — сопряжена с осложнениями остеохондроза;
— инволютивная — начинается при изменении гормонального фона у пациентов старше 50 лет;
— остеопоротическая — опасный вид, приводит с тяжелым патологическим изменениям;
— цервикальная — шейная остеопатия;
— спондилопатия грудного отдела — встречается не часто, поскольку в этом отделе позвоночника нет яркой подвижности позвонков;
— поясничная — самая распространенная форма.
Также спондилопатии классифицируются следующим образом:
— неврогенная;
— диспластическая;
— травматическая;
— табетческая;
— метаболическая или дисгормональная;
— при паразитарных или инфекционных патологиях;
— с поражением межпозвоночных дисков.
Причины возникновения
Причинами развития патологии могут быть:
— Травмы — когда повреждаются кости и мягкие ткани в позвоночнике и в связочном аппарате, запускаются патологические процессы.
— Нарушения в обменных процессах — гормональные сбои, авитаминоз, снижение функциональности щитовидной и паращитовидной желез.
— Вирусные и бактериальные инфекции — в процессе своей жизнедеятельности микроорганизмы выделяют токсины, которые повреждают ткани мышц и костей.
— Наследственность.
— Чрезмерные нагрузки — в группе риска профессиональные спортсмены и работники физического труда.
Симптомы и признаки
Клинические проявления заболевания зависят от формы патологии:
— Если повреждены межпозвоночные диски, больной жалуется на боль в спине, напряженность мышц, скованность в движениях.
— Если заболевание вызвано инфекциями или паразитами, подвижность позвоночника ограничивается, присутствуют симптомы интоксикации.
— Если нарушены обменные процессы, развивается деформация позвонков, смещение, у пациента колеблется вес, имеются остеофиты.
— При возрастных нарушениях в процесс вовлекается скелетная мускулатура, может формироваться кифоз, сколиоз.
Какой врач лечит?
Заболевание лечит врач-ортопед, возможно потребуется консультация невролога и ревматолога.
Методы диагностики
Чтобы определить вид спондилопатии, нужно пройти специфическое обследование:
— МРТ;
— УЗИ;
— рентгенография;
— дуплексное сканирование;
— топографию позвоночника;
— компьютерную электроэнцефалографию;
— анализ крови;
— бактериологическое исследование;
— гормональные тесты;
— миелография;
— возможно потребуется комплексное обследование организма.
Методы лечения
Для лечения сопндилопатии используются следующие группы медикаментов:
— НВПС;
— анальгетики;
— миорелаксанты;
— хондропротекторы;
— гормоны.
При неэффективности консервативного лечения может быть проведена операция.
Результаты
При своевременном обращении к специалисту и при грамотной терапии состояние пациента может существенно улучшиться. К сожалению, от возрастной спондилопатии избавиться невозможно, но можно замедлить разрушение костных структур.
Реабилитация и восстановление образа жизни
После снятия острого процесса, специалист может назначить:
— электрофорез;
— магнитотерапию;
— бальнеотерапию;
— грязи, парафин, озокерит;
— тракции;
— радоновые ванны;
— массаж;
— ЛФК.
Также возможно использование альтернативной медицины:
— мануальная терапия;
— акупунктура;
— фармакопунктура;
— апитерапия;
— фитолечение;
— гирудотерапия.
Образ жизни при спондилопатии
Если поставлен диагноз спондилопатия, больному рекомендуется:
— не подвергать организм сильным нагрузкам на позвоночный столб;
— избегать травм, а при их наличии доводить лечение до конца;
— следить за уровнем гормонов и сахара в крови;
— регулярно посещать врача для планового осмотра.
Без своевременного лечения спондилопатия может привести к существенному снижению подвижности. Также не исключено сдавление нервов и кровеносных сосудов.
Спондилопатия
Вместе с кровообращением и нервно-мышечной структурой позвоночник представляет собой единую систему, которая очень быстро реагирует на любую патологию в организме. Кроме того, она регулирует функции периферических нервов и внутренних органов. Когда в позвоночнике начинаются дегенеративные изменения, деятельность всего организма нарушается. Спондилопатия — это общее обозначение патологий позвоночника, которые проявляются в виде дистрофических изменений в позвоночном столбе с болевым синдромом и ограничением подвижности.
Что такое спондилопатия?
Спондилопатия — это патологическое состояние костно-мышечного аппарата с дистрофическими и дегенеративными изменениями. Заболевание приводит к ухудшению подвижности позвоночника, болям и нарушением периферического кровообращения. Также возможно защемление нервных окончаний и капилляров.
Данной патологии особенно подвержены люди после 35 лет. Без своевременного и квалифицированного лечения хрящевая и костная ткань позвоночного столба могут полностью разрушиться. Поэтому не стоит затягивать с обращением к специалисту.
Существует несколько видов спондилопатии:
— воспалительная — развивается на фоне остеомиелита и туберкулезных процессов;
— дегенеративная — сопряжена с осложнениями остеохондроза;
— инволютивная — начинается при изменении гормонального фона у пациентов старше 50 лет;
— остеопоротическая — опасный вид, приводит с тяжелым патологическим изменениям;
— цервикальная — шейная остеопатия;
— спондилопатия грудного отдела — встречается не часто, поскольку в этом отделе позвоночника нет яркой подвижности позвонков;
— поясничная — самая распространенная форма.
Также спондилопатии классифицируются следующим образом:
— неврогенная;
— диспластическая;
— травматическая;
— табетческая;
— метаболическая или дисгормональная;
— при паразитарных или инфекционных патологиях;
— с поражением межпозвоночных дисков.
Причины возникновения
Причинами развития патологии могут быть:
— Травмы — когда повреждаются кости и мягкие ткани в позвоночнике и в связочном аппарате, запускаются патологические процессы.
— Нарушения в обменных процессах — гормональные сбои, авитаминоз, снижение функциональности щитовидной и паращитовидной желез.
— Вирусные и бактериальные инфекции — в процессе своей жизнедеятельности микроорганизмы выделяют токсины, которые повреждают ткани мышц и костей.
— Наследственность.
— Чрезмерные нагрузки — в группе риска профессиональные спортсмены и работники физического труда.
Симптомы и признаки
Клинические проявления заболевания зависят от формы патологии:
— Если повреждены межпозвоночные диски, больной жалуется на боль в спине, напряженность мышц, скованность в движениях.
— Если заболевание вызвано инфекциями или паразитами, подвижность позвоночника ограничивается, присутствуют симптомы интоксикации.
— Если нарушены обменные процессы, развивается деформация позвонков, смещение, у пациента колеблется вес, имеются остеофиты.
— При возрастных нарушениях в процесс вовлекается скелетная мускулатура, может формироваться кифоз, сколиоз.
Какой врач лечит?
Заболевание лечит врач-ортопед, возможно потребуется консультация невролога и ревматолога.
Методы диагностики
Чтобы определить вид спондилопатии, нужно пройти специфическое обследование:
— МРТ;
— УЗИ;
— рентгенография;
— дуплексное сканирование;
— топографию позвоночника;
— компьютерную электроэнцефалографию;
— анализ крови;
— бактериологическое исследование;
— гормональные тесты;
— миелография;
— возможно потребуется комплексное обследование организма.
Методы лечения
Для лечения сопндилопатии используются следующие группы медикаментов:
— НВПС;
— анальгетики;
— миорелаксанты;
— хондропротекторы;
— гормоны.
При неэффективности консервативного лечения может быть проведена операция.
Результаты
При своевременном обращении к специалисту и при грамотной терапии состояние пациента может существенно улучшиться. К сожалению, от возрастной спондилопатии избавиться невозможно, но можно замедлить разрушение костных структур.
Реабилитация и восстановление образа жизни
После снятия острого процесса, специалист может назначить:
— электрофорез;
— магнитотерапию;
— бальнеотерапию;
— грязи, парафин, озокерит;
— тракции;
— радоновые ванны;
— массаж;
— ЛФК.
Также возможно использование альтернативной медицины:
— мануальная терапия;
— акупунктура;
— фармакопунктура;
— апитерапия;
— фитолечение;
— гирудотерапия.
Образ жизни при спондилопатии
Если поставлен диагноз спондилопатия, больному рекомендуется:
— не подвергать организм сильным нагрузкам на позвоночный столб;
— избегать травм, а при их наличии доводить лечение до конца;
— следить за уровнем гормонов и сахара в крови;
— регулярно посещать врача для планового осмотра.
Без своевременного лечения спондилопатия может привести к существенному снижению подвижности. Также не исключено сдавление нервов и кровеносных сосудов.
Воспалительные спондилопатии
Воспалительные спондилопатии (спондилиты) — редкая, но клинически значимая причина рефлекторных и компрессионных вертебро- неврологических синдромов. Они могут иметь как инфекционную (например, туберкулезный спондилит), так и неинфекционную (ан- килозирующий спондилоартрит) природу.
М45 «Анкилозирующий спондилит»,
М46 «Другие воспалительные спондилопатии»,
М49 «Спондилопатии при заболеваниях, классификация которых дана в других рубриках».
М45 Анкилозирующий спонди- ОФД. Идиопатический анкилози- лит рующий спондилит (болезнь Бех
Примечание. Анкилозирующий спондилит (идиопатический анкилозирующий спондилоартрит, болезнь Бехтерева, болезнь Мари—Штрюмпел- ля) — заболевание, преимущественно поражающее аксиальные суставы — крестцово-подвздошные, межпозвонковые, реберно-позвоночные; проявляется в молодом возрасте (до 40 лет) постепенно нарастающей болью в пояснице, иррадиирующей в ягодицы и верхнюю часть бедер. Анкилозирующий спондилит представляет собой воспалительную энте- зопатию, так как первично воспалительный процесс локализуется в области прикрепления связок к кости. В отличие от грыжи межпозвонкового диска или спондилеза боли имеют немеханический характер, возникая ночью и в покое. В пользу анкилозирующего спондилита свидетельствуют выраженная скованность по утрам, медленно преодолеваемая физической активностью, и тотальное ограничение подвижности позвоночника (при грыже диска ограничение движений более ощутимо при сгибании и
1_| 2_____________ I________________ I_______________ ]
наклоне в одну из сторон), выраженная болезненность при пальпации или компрессии крестцово-подвздошных сочлененений. По мере прогрессирования болезни подвижность позвоночника все больше ограничивается, выпрямляется поясничный лордоз. Постепенно заболевание вовлекает тораколюмбальный переход, шейный отдел и, наконец, приводит к анкилозу позвоночника.
В отличие от грыжи межпозвонковых дисков симптомы компрессии спинномозговых корешков и спинного мозга наблюдаются на поздней стадии заболевания. Сдавление шейного отдела спинного мозга с развитием тетраплегии может быть результатом подвывиха в атлантоаксиальном суставе или перелома позвонков, который может произойти даже после легкой травмы (например, при интубации или мануальной терапии). Посттравматическая миелопатия может быть также результатом эпидуральной гематомы или ушиба спинного мозга в условиях узкого ригидного позвоночного канала. Иногда встречается цервиколингваль- ный синдром (пароксизмы односторонней боли в затылке, сопровождающейся дизестезией в ипсилатеральной половине языка), предположительно связанный с раздражением корешков С2-С3. На поздней стадии возможно развитие синдрома конского хвоста, связанного с поясничным арахноидальным дивертикулом, который может быть выявлен при миелографии, КТ или МРТ. Стеноз поясничного отдела позвоночного канала может вызывать нейрогенную (каудогенную) перемежающуюся хромоту. СОЭ умеренно повышена. Важное диагностическое значение имеет рентгенография крестцово-подвздошных сочленений, выявля ющая размытость контуров сустава, остеопороз, затем склероз пери артикулярной костной ткани. На поздней стадии линия сустава может исчезать. Возможна также оссификация продольных связок и наружных слоев фиброзного кольца межпозвоночных дисков с формированием синдесмофитов.
Диагноз может быть установлен при наличии рентгенологически подтвержденного сакроилеита, сочетающегося с одним из трех следующих симптомов: 1) постепенно развивающиеся боли в спине немеханического характера, сопровождающиеся выраженной утренней скованностью и сохраняющиеся более 3 месяцев; 2) ограничение подвижности поясничного отдела как в сагиттальной, так и фронтальной плоскости; 3) ограничение экспансии грудной клетки (разница в окружности грудной клетки при максимальном вдохе и выдохе на уровне четвертого межреберного про межутка менее 5 см).
М46.0 Энтезопатий позвоночника ОФД. Та же, что и в МКБ-10
Нарушения в области прикрепления связок или мышц позвоночника
Примечание. Энтезопатия позвоночника характеризуется болезненностью и отечностью в области прикрепления связок или сухожилий к позвонкам; рентгенологически в этой зоне выявляются эрозивные изменения, в последующем подвергающиеся кальцификации. Диагноз может быть установлен в отсутствие других признаков анкилозирующего спондилита или других воспалительных спондилоартропатий
М46.1 Сакроилеит, не классифици- ОФД. Сакроилеит
рованный в других рубриках
Примечание. В данной подрубрике следует кодировать сакроилеит, возникающий в отсутствие других признаков анкилозирующего спондилита или иных заболеваний. Клинически сакроилеит проявляется болью в области сочленения, иррадиирующей в пах, большой вертел, ягодицу, переднюю поверхность бедра. При осмотре можно выявить болезненность в области сочленения при пальпации, боковом давлении на таз, отведении бедра против сопротивления, переразгибании или наружной ротации бедра. Боль усиливается при ходьбе, наклонах, длительном пребывании в положении сидя или стоя. Аналогичный синдром может наблюдаться не только при воспалении крестцово-подвздошных суставов, но и при укорочении ноги, травме, скрученном тазе, беременности, повышающих нагрузку на эти суставы. Кроме того, нередко сустав служит проекцией отраженных болей при грыже диска (особенно при компрессии корешка 8,), поэтому диагноз сакроилеита должен быть обязательно подтвержден ретгенологи- чески. При последующем наблюдении у части больных может развиваться развернутая картина анкилозирующего спондилита
М46.2 Остеомиелит позвоночника ОФД. Та же, что и в МКБ-10
М46.3 Инфекция межпозвоночных ОФД. Острый гнойный дисцит
Как бороться со спондилитом?
Виды спондилита
Туберкулезный спондилит
Туберкулезный спондилит(болезнь Потта) чаще всего поражает грудной отдел у детей и подростков, поскольку их опорно-двигательный аппарат еще развивается. Бактерии (палочка Коха) проникают в тело позвонка и, выделяя токсины, провоцируют в нем очаговый некротический процесс. Со временем туберкулезный спондилит переходит на соседние позвонки, приводит к образованию отеков и абсцессов. Пациенты жалуются на повышенную утомляемость, бессонницу, боли в спине.
Асептический спондилит
В первую очередь асептический спондилит поражает грудной отдел, в редких случаях – заявляет себя как спондилит поясничного отдела. Наиболее подвержены ему молодые мужчины в возрасте до 40-45 лет.
Анкилозирующий спондилит
Анкилозирующий спондилит также известен как болезнь Бехтерева. При этом заболевании иммунные клетки организма начинают атаковать его собственную костную и хрящевую ткань, разрушая структуру сустава и окружающие его связки. Организм пытается компенсировать потерю тканей, замещая их костными разрастаниями (остеофитами). В конечном итоге это приводит к окостенению и полной неподвижности пораженного сустава.
Помимо утраты нормальных двигательных способностей пациентов с анкилозирующим спондилитом беспокоят мучительные боли, которые не отступают даже ночью. При сращении позвонков в грудном отделе наблюдается затрудненность дыхания, которая может вызывать застойные явления в легких. Симптомы заболевания усиливаются после физической активности или длительного отдыха.
90% больных анкилозирующим спондилитом составляют мужчины. Болезнь дебютирует в возрасте от 15 до 40 лет, при этом раннее начало часто предшествует неблагоприятному ее течению. Среди пациентов с болезнью Бехтерева наиболее распространен спондилит поясничного отдела.
Причины спондилита
Вызвать его может как хроническая инфекция, циркулирующая в организме (например, стрептококк, золотистый стафилококк, актиномикоз), так и острое инфекционное заболевание (например, тиф, гонорея и даже ангина или пиодермия). Спровоцировать развитие спондилита на фоне основной инфекции могут следующие факторы:
Симптомы спондилита
Появление симптомов спондилита начинается и усиливается по мере снижения плотности костной ткани в позвоночнике. Поэтому на начальной стадии (при поражении всего одного позвонка) клиническая картина болезни может быть размытой. К числу первых признаков заболевания относятся:
Позже, в зависимости от локализации и вида спондилита, подключаются другие тревожные симптомы:
Лечение спондилита
Начинать лечение спондилита необходимо уже при появлении первых, еще неярко выраженных, болевых ощущений в области грудины, шеи или крестца. Лечебная стратегия при этом подбирается с учетом характера течения болезни, возраста пациента, наличия неврологических проблем, связанных со сдавлением спинномозговых корешков.
При грамотном и своевременном лечении удается избежать сокращения продолжительности жизни у пациентов со спондилитом.
ЛФК при спондилите
Лечебная гимнастика при спондилите позвоночника выполняется только в состоянии ремиссии, при отсутствии малейших симптомов воспаления. При регулярном выполнении упражнений ЛФК помогает устранить скованность и спазмы в спине, повысить общую выносливость мышц и связок, которые формируют поддерживающий корсет для позвоночника. Также лечебная гимнастика помогает разблокировать сдавленные нервные корешки, улучшить кровообращение в тканях позвоночника. Комплекс упражнений ЛФК при спондилите составляется индивидуально, после полного обследования пациента. Дело в том, что даже незначительные травмы при этом заболевании способны вызвать компрессионный перелом позвоночника.
Диета при спондилите
Пациентам со спондилитом позвоночника рекомендуется избегать продуктов, богатых крахмалом и другими простыми углеводами, таких как:
Колбасные изделия и рафинированные жиры (майонез, маргарин) также крайне нежелательны.
Для борьбы с анемией и воспалением больным показаны продукты с высоким содержанием:
Для снятия интоксикации и нормального обмена веществ следует выпивать не менее 2 литров воды в день.
Физиотерапия
Физиотерапия играет вспомогательную роль в лечении спондилита. В первую очередь она направлена на снятие воспалительного процесса и холодных отеков в области позвоночника, заживление некротических очагов и свищей.
Лекарственный фоно- или электрофорез с глюкокортикостероидами, а также магнитотерапия применяются в период обострения спондилита. Остальные методики приоритетны в период ремиссии.
Препараты при спондилите
При сильном воспалении и обширном некрозе тканей позвоночника назначают глюкокортикоидные стероиды. Эта группа препаратов также предназначена для краткосрочного симптоматического применения, поскольку длительный их прием может лишь усугубить спондилит.
При инфекционной интоксикации организма показано капельное внутривенное введение растворов для вывода токсинов. Для защиты здоровых тканей и улучшения обменных процессов применяются витамины группы В, корректоры микроциркуляции крови, вазопротекторы.
Неспецифический спондилит причины, симптомы, методы лечения и профилактики
Неспецифический спондилит — одна из форм спондилита позвоночника, хронического воспалительного заболевания позвоночного столба, одной из форм спондилопатии. Чаще всего возникает как следствие проникновения в организм инфекций. Может привести к деформациям кости, первичному разрушению тел позвонков, снижению плотности костных структур. Заболевание разделяют на две формы: гематогенную гнойную и ревматоидную.
Причины неспецифического спондилита
Наиболее частая причина неспецифического спондилита — бактерии, которые разносятся по организму вместе с кровью и попадают в суставы и тела позвонков. Самый распространенный возбудитель спонидилита — микробактерия туберкулеза, реже болезнь вызывают бледная трепонема, стрептококки, бруцелла, золотистый стафилококк, кишечная палочка. В некоторых случаях спондилит может быть грибковым.
Могут вызвать спондилит и аутоиммунные факторы — общее снижение иммунитета, травмы позвоночника, генетическая предрасположенность. Чаще всего характер болезни вторичный, на фоне уже имеющихся заболеваний.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 16 Ноября 2021 года
Содержание статьи
Симптомы неспецифического спондилита
Неспецифический спондилит сложно выявить на ранних стадиях, так как заболевание протекает практически бессимптомно. По мере прогрессирования заболевания проявляются боли в спине, тазобедренном суставе.
Методы диагностики
Для диагностики неспецифического спондилита берут биохимический анализ крови, ревматологические пробы, общий анализ крови и мочи. Из аппаратных методов используют компьютерную томографию, рентген позвоночника в двух проекциях. В сети клиник ЦМРТ для диагностики неспецифического спондилита применяют: