воспалилось ухо после прокола хряща что делать
Уход после прокола ушей
Первые два-три дня после прокола нельзя мыть голову, посещать бассейн, сауну, баню, купаться в водоемах. Следует также воздержаться от физических нагрузок и занятий активным спортом.
Ежедневно утром и вечером обрабатывайте места прокола с двух сторон раствором 0,05% водного раствора хлоргексидина или специальным средством для ухода после пирсинга, которое можно купить в нашем интернет-магазине.
Через 3-4 дня после прокола ушей и других частей необходимо регулярно прокручивать серьги в обе стороны не менее 1-2 минут несколько раз в день, а также двигать их вперед и назад, не снимая застежки. Это необходимо, чтобы избежать застоя в канале, а так же для его правильного формирования.
Через 2 месяца серьги-иглы можно снять. В первый раз застежка снимается с определенным усилием. Для того, чтобы правильно снять серьгу, уверенно придерживайте ее двумя пальцами одной руки спереди за «головку» создав, таким образом, положение упора, а другой рукой аккуратно оттяните застежку сзади.
Делайте это обязательно чистыми руками и без спешки.
Перед тем, как вставить новые серьги, обязательно обработайте их спиртом.
В случае появления признаков воспаления рекомендуем обратиться за консультацией к специалисту, который проколол уши. Не занимайтесь самолечением!
При установке любых серег, никогда не зажимайте застежку плотно к мочке. Многие это делают из-за боязни потерять серьгу. Сдавливание мягких тканей приводит к нарушению кровообращения, отеку и воспалению.
Строго соблюдайте все рекомендации!
Последствия пирсинга
Пирсинг – это процедура, при которой в теле создают прокол для носки украшения. Открытая рана заживает долго и требует особо тщательного ухода. Однако если человек неправильно ухаживает за незажившим проколом, а мастер работает некачественно и не заботится о стерильности инструментов, это приводит к серьезным осложнениям. Чтобы не стать жертвой пирсинга, необходимо заранее ознакомиться с вероятными негативными последствиями и причинами их развития.
Сколько заживает пирсинг и как понять, что возникли осложнения
Свежий прокол проходит три стадии: воспалительную, активного заживления и восстановительную. Продолжительность каждого этапа зависит от места, в котором сделано отверстие. Например, прокалывание носа заживает 1-2,5 месяца, брови – 2-3 месяца, а языка – 3-4 месяца. Подробнее о сроках заживления читайте в нашей отдельной статье.
Понять, что в области прокола начали развиваться осложнения, помогут первые признаки:
Почему возникают осложнения
Причины неудачного прокола в зависимости от того, кто спровоцировал осложнения, можно разделить на две группы:
Что может случиться непосредственно с местом прокола
Если в рану проникает инфекция либо в кожном покрове возникают отрицательные реакции на повреждение, в области прокола может развиться:
Негативные последствия после пирсинга языка
Пирсинг языка чаще всего провоцирует такие осложнения:
Осложнения после пирсинга губы
Главное негативное последствие пирсинга губы – это инфицирование, избежать которое очень сложно. Фрагменты пищи, напитки, слюна, пот и пыль постоянно попадают в открытую рану. Слизистая заживает долго и вызывает сильный дискомфорт. Если отверстие оказывается слишком большим, через него могут проступать слюни. Помимо этого, часто возникают нарушения дикции.
Осложнения после пирсинга носа
Пирсинг в носу реже вызывает отрицательные последствия, чем другие виды проколов. Может спровоцировать инфицирование раны, вызвать развитие воспалительного процесса. Сережка в незажившей ране вызывает болезненность и повышенную травмоопасность, если человек страдает от насморка, гайморита или склонен к носовым кровотечениям.
Последствия неудачного пирсинга пупка
Самое частое осложнение после пирсинга пупка – это отторжение украшения. Происходит, если организм не принимает украшение и пытается своими силами от него избавиться – вытолкнуть из раны.
Также может произойти:
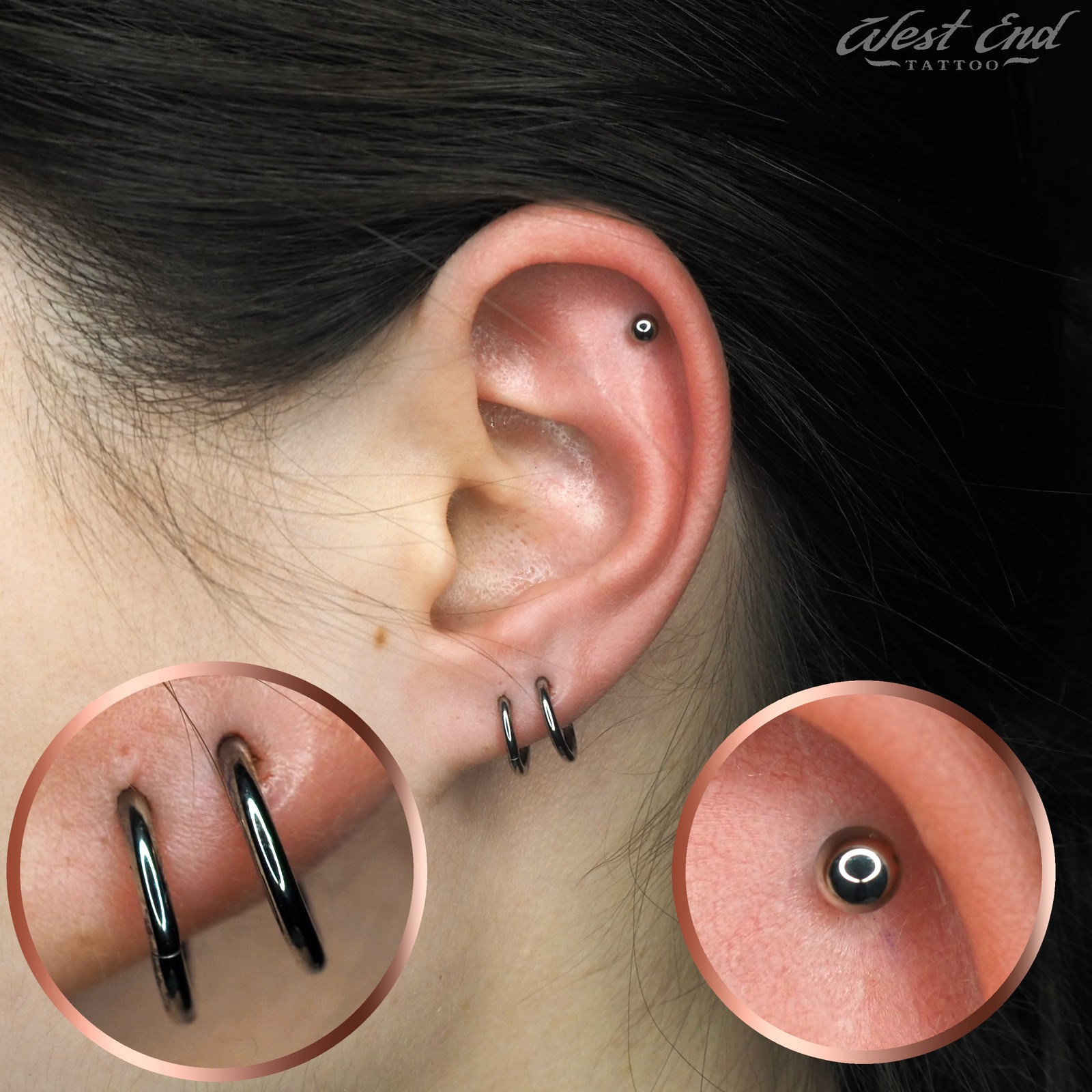
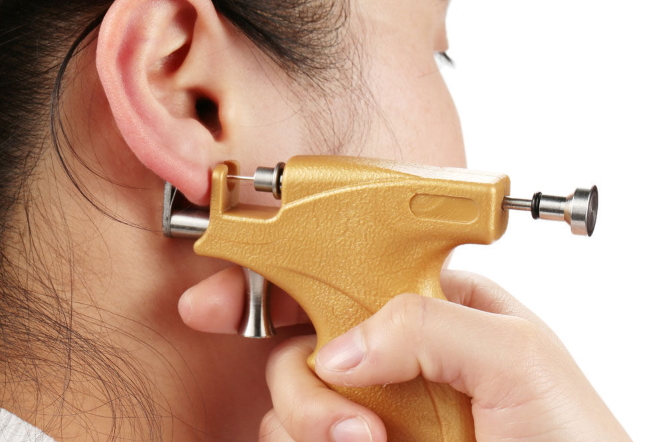
Последствия неудачного пирсинга ушей
Пирсинг мочки уха редко вызывает осложнения, чаще проблемы возникают при проколе хряща. Хрящевые ткани заживают долго, болезненно, часто отторгают сережку и гноятся. На них могут формироваться доброкачественные опухоли, которые нужно устранять хирургическим путем. Неудачное прокалывание может привести к опущению ушного хряща, которое придется исправлять с помощью пластической операции.
В области уха находится много нервных окончаний. Если их задеть, это может стать причиной паралича лицевого нерва. При серьезных нарушениях процедуры прокалывания может развиться потеря слуха.
Последствия неправильно пирсинга щек
Негативные результаты могут быть такими же, как при проколе губы: инфицирование, постоянное попадание в открытую рану еды, напитков и слюны, травмирование сережкой зубов, десен. Существует риск повредить околоушную слюнную железу, которая отвечает за выделение слюны. После заживления на лице могут остаться шрамы.
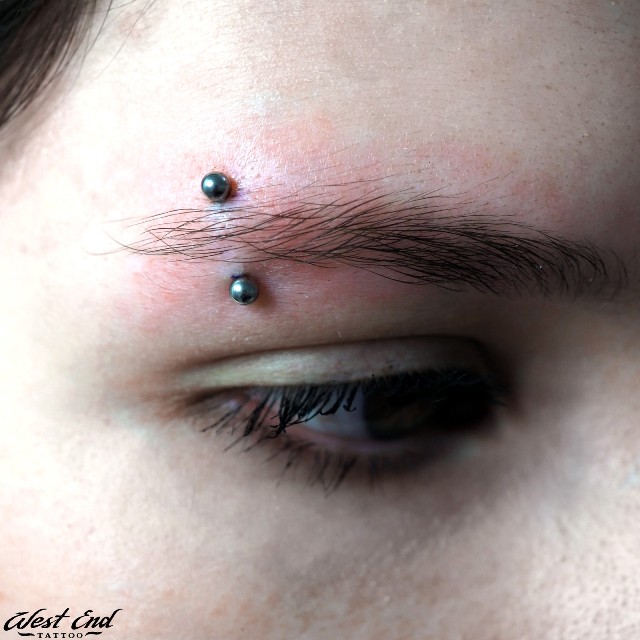
Последствия плохого пирсинга брови
В этой области находятся важные крупные нервы – глазной и лицевой. Если матер их повредит, это приведет к ухудшению зрения и даже к параличу лицевого нерва. Из-за физиологических особенностей строения лица, классический прокол по внешнему краю брови несет минимальный риск осложнений, а размещение украшения ближе к переносице сопровождается негативными последствиями гораздо чаще.
Последствия пирсинга сосков
Процедура болезненна и сопровождается серьезным риском:
Как справиться с осложнениями после пирсинга
При первых признаках неправильного заживления необходимо обратиться к лечащему врачу, проконсультироваться с мастером. Своевременное обращение за помощью поможет избежать серьезных последствий и остановить патологический процесс.
До визита к врачу можно самостоятельно:
Как избежать осложнений
Чтобы заживление прошло максимально безопасно, необходимо придерживаться нескольких правил:
Часто задаваемые вопросы
Да, есть. Прокол делать нельзя при наличии ряда заболеваний: сахарного диабета, СПИД и ВИЧ-инфекции, вирусных гепатитов, герпеса, психических расстройств, эпилепсии, онкологии. Также процедуру не делают в период беременности, лактации.
Все зависит от индивидуального порога болевой чувствительности. Считается, что самые сильные болевые ощущения вызывает прокол сосков, хряща уха и носа. Наименее болезненный прокол – в мочке уха.
Для первичного прокола рекомендуются украшения из безопасного гипоаллергенного титана, медицинской стали, политетрафтороэтиламина (PTE/PTFE), биофлекса, акрила.
Почему воспаляются лимфоузлы?
При лимфоаденопатии особо впечатлительные люди сразу подозревают у себя страшные болезни. Развеиваем страхи и рассказываем, почему воспаляются лимфоузлы.
Когда воспаляются (увеличиваются) лимфоузлы — это лимфоаденопатия. Она у многих вызывает тревогу. А особо чувствительные и впечатлительные люди сразу подозревают у себя страшные болезни и даже рак.
Что такое лимфа и зачем она нужна?
Лимфа — это жидкость, которая вымывает мёртвые клетки организма, а также бактерии, токсины и вирусы.
Всего в теле больше 500 лимфатических желёз или лимфоузлов. В системе они играют роль насосов — заставляют лимфу двигаться по лимфотокам. А лимфоциты (защитные белые кровяные тельца), из которых состоит лимфа, защищают кровеносную систему и не пускают туда бактерии, вирусы и раковые клетки.
Где располагаются лимфоузлы?
| Часть тела | Где находятся? |
| Верхние конечности | — под мышками, — на локтях. |
| Голова | — в районе ушей, — под челюстью. |
| Грудная клетка | — в области трахеи и бронх, — около грудины, — между рёбер. |
| Шея | — в передней части шеи, как на поверхности, так и глубоко. |
| Таз | — в районе крестца, — подвздошной кости. |
| Нижние конечности | — в паху, как на поверхности, так и в глубине, — под коленями. |
| Брюшная полость | — в области печени, — желудка, — внутренних половых органов у женщин. |
Почему воспаляются лимфоузлы?
Лимфоузлы сконцентрированы группами в определённых частях тела. Каждая группа «обслуживает» свою часть организма. И хотя увеличение лимфоузлов может говорить о различных грозныхзаболеваниях (туберкулёз, ВИЧ, ОРВИ, венерические и онкологические заболевания), основная причина всегда кроется в развитии патологии в зоне, на которую работает узел. Когда лимфоцитов не хватает для борьбы с вредными агентами в лимфе, они активно размножаются, чтобы ликвидировать инфекцию. Из-за этого лимфатические узлы увеличиваются и твердеют, а кожа над ними краснеет и становится чувствительной.
То есть воспаление лимфоузлов — это не самостоятельное заболевание, а скорее сигнал, который подаёт организм, когда в нём что-то идёт не так.
В зависимости о того, какие лимфоузлы воспаляются, можно довольно точно определить, где проблема. Этим пользуются врачи, чтобы подтверждать некоторые диагнозы.
Симптомы
Если лимфатический узел увеличился, но температура не повысилась, при надавливании не возникает болевых ощущений, а общее состояние не ухудшилось, значит всё в порядке — просто этот лимфоузел работает активнее других. Это проходит.
Хуже, если вы при лимфаденопатии ощущаете слабость, болят уши, горло или голова, аи температура поднялась. Сходите к терапевту. Если причина воспаления в простуде или гриппе, он поможет их вылечить или отправит к другому специалисту. Например, к стоматологу, если вдруг проблема в кариесе. Избавитесь от заболевания-источника, и лимфатические узлы вернутся к нормальному состоянию.
Но бывают случаи, когда воспалившиеся лимфоузлы причиняют серьёзный дискомфорт и даже представляют опасность для жизни. Вот в этом случае нужно бить тревогу и бежать к врачу.
Беспокоимся, когда:
Бьём тревогу, когда:
А вот если узлы воспалились, а признаков простуды или инфекции нет, это плохо. Проблема может быть в аутоиммунном заболевании или онкологии.
Как помочь себе до посещения врача?
Уже записались на приём к врачу, но хочется как-то облегчить своё состояние уже сейчас? Вот несколько простых советов:
И помните — самолечение это всегда плохо. Лучше обратитесь за помощью к квалифицированному специалисту.
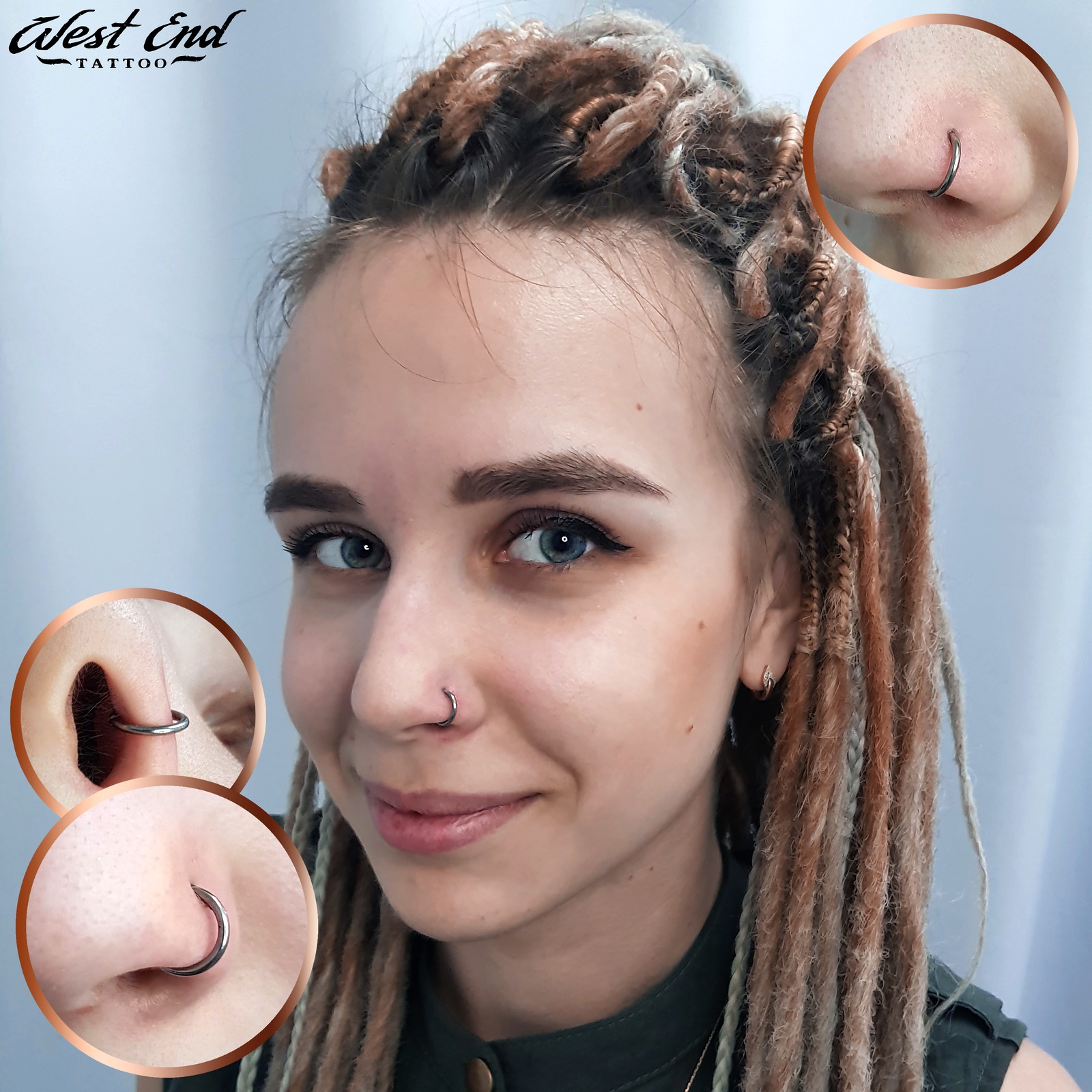
Пирсинг уха
Пирсинг уха – универсальный вариант украшения, который пользуется большой популярностью у парней и девушек. Прокол мочки уха является практически безболезненным, не требует длительного заживления и позволяет носить разные серьги, дополняя ими образ. Чтобы пирсинг не навредил здоровью, необходимо делать прокол у опытных специалистов, которые используют профессиональные инструменты и соблюдают медицинские нормы стерильности.
Разновидности пирсинга
Практикуется несколько способов прокола ушей. Процедура может выполняться с помощью катетера, пистолета или одноразовой системы. Кроме мочки, часто делают и пирсинг хряща:
Также существуют другие варианты прокола уха:
Виды украшений
Серьги подбираются в зависимости от расположения прокола. Пирсинг мочек ушей является универсальным и позволяет носить различные украшения, начиная с миниатюрных гвоздиков и заканчивая объемными моделями. Для хряща лучше всего подходят кольца, подковы, штанги, микроштанга и лабрет. Для нижней ножки противозавитка рекомендуется выбирать кольцо или банан.
В ассортименте медицинского центра «Бионика» представлен большой выбор красивых сережек. Они изготовлены из гипоаллергенных материалов и поставляются от проверенных производителей. У нас найдутся оптимальные варианты для мужского и женского пирсинга.
Противопоказания
Прокол левого уха/обоих ушей является довольно безопасным. Однако, как и любая косметологическая процедура, он имеет ряд ограничений. Поэтому перед тем, как отправиться на сеанс, следует проконсультироваться со специалистом. При наличии противопоказаний украшение легко заменить обманкой. Лучше отказаться от идеи сделать пирсинг в следующих случаях:
Уход после процедуры
Качество пирсинга напрямую зависит от того, где сделать прокол ушей. Чтобы он хорошо заживал и не доставлял неприятных ощущений, врач использует стерильные инструменты и грамотно рассчитывает точку прокола. Мастера в обычных салонах красоты часто пренебрегают этим моментом.
После сеанса может появляться покраснение, повышенная чувствительность в зоне пирсинга и отечность. Симптомы исчезают через 5-7 дней. Для полного заживления мочки требуется 6 недель. В этот период необходимо следовать ряду рекомендаций:
Так как пирсинг является инвазивной процедурой, то есть проводится с нарушением целостности кожного покрова и других тканей, важно, чтобы в процессе всех манипуляций соблюдались медицинские нормы. Обязательным является использование антисептиков, одноразовых расходников и стерильных инструментов. Квалифицированные доктора центра «Бионика» в СПб строго придерживаются этих правил.
Проколы ушей выполняет врач-дерматокосметолог, который предварительно проводит беседу для исключения противопоказаний. Записаться на процедуру можно по телефону.
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.