воспаление подкожной клетчатки что это значит
Гнойные заболевания кожи и подкожной клетчатки
Гнойные заболевания кожи и подкожно-жировой клетчатки – наиболее распространённые гнойные заболевания (около 30% заболеваний этой группы). На амбулаторно-поликлиническом приёме хирурга они составляют почти 70%. Наиболее часто возбудителем этих заболеваний является стафилококковая флора (70-90%).
Основными условиями развития гнойно-воспалительных заболеваний кожи и подкожно-жировой клетчатки являются:
Фурункул
Фурункул – гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей.
При развитии процесса воспаление переходит на сальную железу и окружающие ткани. Возбудителем чаще всего является золотистый стафилококк. Возникновению их способствуют: загрязнённость, трещины, ссадины кожи, несоблюдение санитарно-гигиенических требований, сахарный диабет, авитаминозы, переохлаждение и т.д. Фурункулы не развиваются на коже, лишённой волос (ладони, ладонные поверхности пальцев, подошвы).
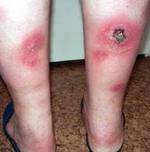
Клиника. Вокруг корня волоса формируется пустула с небольшим воспалительным инфильтратом в виде узелка. Кожа над инфильтратом гиперемирована, болезненная при пальпации. Фурункулы в преддверии носа, в наружном слуховом проходе сопровождаются значительным болевым синдромом. На вершине инфильтрата образуется некроз. На 3-7 сут. инфильтрат расплавляется, и некротизированные ткани вместе с остатками волоса выделяются с гноем. Фурункулы на лице, мошонке сопровождаются выраженным отёком, что объясняется рыхлостью подкожной клетчатки. Образовавшаяся после этого рана очищается, выполняется грануляциями, образуется белый рубец.
При фурункулах в области верхней губы, носогубной складки, носа, суборбитальной области возможно тяжёлое состояние с развитием прогрессирующего тромбофлебита и переходом на венозные синусы, твёрдую мозговую оболочку, возможно развитие базального менингита и сепсиса (лихорадка выше 40ОС, отёк лица, ригидность затылочных мышц).
Фурункул может быть одиночным, однако иногда одновременно или последовательно один за другим появляется много очагов воспаления на различных участках кожи – фурункулёз. Появление многих фурункулов на ограниченном участке тела называется местным фурункулёзом, на большой поверхности кожи – общим фурункулёзом. Иногда возникновение фурункулов в виде множественных высыпаний продолжается с небольшими ремиссиями в течение нескольких лет. Этот процесс называют хроническим, рецидивирующим фурункулёзом.
Лечение. Лечение фурункулов производится по общим принципам лечения хирургической инфекции. При локализации фурункула выше носогубной складки обязательны антибактериальная, дезинтоксикационная, противовоспалительная, общеукрепляющая, терапия, постельный режим, запрет разговоров и жевания (пища в жидком состоянии). «Выдавливание фурункула на лице – смерти подобно!».
Больным с хроническим рецидивирующим фурункулёзом, кроме общего и местного лечения, целесообразно назначение неспецифической стимулирующей терапии в виде аутогемотерапии. Применяют также переливание малых доз консервированной крови, подкожное введение стафилококковой вакцины или аутовакцины, иммунизация стафилококковым анатоксином, γ-глобулином. После проведения анализа иммунограммы показана иммуностимулирующая терапия, направленная на коррекцию иммунодефицита. В последнее время широко применяется УФО, лазерное облучение аутокрови.
Карбункул
Карбункул – сливное гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием общего обширного некроза кожи и подкожной клетчатки.
Заболевание вызывается стафилококком, иногда – стрептококком. Образуется обширный некроз, вокруг которого развивается нагноение. Течение заболевания сопровождается явлениями интоксикации. Осложнения – лимфангоит, лимфаденит, тромбофлебит, менингит, сепсис.
При дифференциальной диагностике карбункула необходимо помнить о сибиреязвенном карбункуле, для которого характерен плотный чёрный безболезненный некротический струп по центру, явления регионарного лимфаденита и выраженной общей интоксикации.
Лечение Лечение карбункула проводится в условиях стационара, назначается постельный режим. Выполняется хирургическая обработка гнойно-некротического очага (с иссечением некрозов) под общей анестезией. Обязательными являются антибактериальная, дезинтоксикационная, противовоспалительная, общеукрепляющая терапия. При локализации процесса на лице – запрет разговоров, жидкое питание.
Гидраденит
Гидраденит – гнойное воспаление апокриновых потовых желез, которые расположены в подмышечных впадинах, промежности, в области сосков (у женщин).
Инфекция проникает через протоки желез по лимфатическим сосудам или через повреждённую кожу. В толще кожи появляется плотный болезненный узелок. При расплавлении последнего определяется симптом флюктуации, происходит самопроизвольное вскрытие гнойника с образованием свища. Сливающиеся инфильтраты образуют конгломерат с множественными свищами.
Дифференциальная диагностика. В отличие от фурункула при гидрадените не образуется пустула и некроз. Гидраденит также необходимо дифференцировать от лимфаденита, тубуркулёза лимфатических узлов, лимфогранулематоза, лимфосаркомы. Основным отличием является то, что гидраденит развивается в толще кожи, а все виды поражения лимфоузлов – в подкожной клетчатке.
Лечение. Основным методом лечения является радикальная операция по иссечению конгломератов воспалённых потовых желез. Вторым компонентом выбора в лечении является противовоспалительная лучевая терапия. При рецидивирующих формах показана специфическая иммунотерапия, общеукрепляющие средства.
Абсцесс
Абсцесс (гнойник) – ограниченное скопление гноя в тканях, различных органах.
Причиной абсцесса может быть проникновение инфекции через повреждённую кожу, как осложнение других местных инфекций (фурункул, лимфаденит, гидраденит и др.), а также метастатические абсцессы при сепсисе. Особенностью абсцесса является наличие пиогенной оболочки, внутренняя стенка которой выстлана грануляциями.
Клиника. Течение абсцесса может быть острым и хроническим. При этом гнойном заболевании выявляются все типичные признаки воспаления – color, dolor, tumor, rubor, functio lese. Для абсцесса характерен симптом флюктуации («зыбления»). Общие симптомы зависят от локализации абсцесса.
Дифференциальный диагноз. Хронический абсцесс необходимо дифференцировать с туберкулёзными натёчниками, аневризмой, сосудистыми опухолями.
Лечение абсцессов производится по общим принципам лечения хирургической инфекции, включающим оперативное вмешательство и медикаментозную терапию.
Флегмона
Флегмона – разлитое воспаление клетчатки (подкожной, межмышечной, забрюшинной и др.).
Флегмона вызывается как аэробными, так и анаэробными (чаще неклостридиальными) микроорганизмами. По характеру экссудата флегмоны разделяются на серозные, гнойные и гнилостные. Отличием флегмоны от абсцесса является отсутствие пиогенной оболочки, что обеспечивает достаточно быстрое и обширное распространение гнойного процесса. Клинически флегмону определяют все признаки воспаления.
При серозной форме флегмон допускается консервативное лечение, остальные формы лечатся по общим принципам лечения хирургической инфекции.
Чтобы избежать гнойных заболеваний кожи или получить профессиональное лечение, необходимо записаться к хирургу.
Целлюлит-панникулит: стадии и способы лечения
Панникулит и целлюлит – это несколько разные вещи, хотя часто их именуют одним и тем же словом. Если целлюлит является косметическим недостатком (кожа напоминает «апельсиновую корку») и вреда для жизни не несет, то панникулит куда более серьезное явление с целым рядом неприятных особенностей и побочных явлений.
Панникулит – это асептическое воспаление подкожной клетчатки, причина которого заключается в перекисном окислении липидов. Обычно это заболевание встречается у полных женщин в такой области тела, как бедра и голени. Форма проявления –воспалительная инфильтрация подкожной клетчатки с образованием болезненных узлов высокой плотности, диаметр которых составляет от 1 до 10 см. Узлы могут вскрываться с выделением масляной жидкости.
Часто панникулит сопровождается высокой температурой, лимфангиитом и регионарной лимфаденопатией. А помимо того, что данное явление может сочетаться с артритом, плевральным выпотом или асцитом, системные поражения и вовсе могут привести к летальному исходу.
Как вы видите сами – простым «косметическим недостатком» это заболевание точно назвать нельзя. Тем актуальнее становится проблема своевременной диагностики панникулита и его лечения.
Разновидности и стадии болезни
Международная классификация болезней и проблем, связанных со здоровьем выделяет 4 основные формы панникулита в своем 10-м пересмотре (МКБ-10):
К последней категории относятся все остальные виды, по ряду причин не вошедшие в МКБ.
Что касается стадий, то:
Лабораторная оценка
При диагностике пациенту назначают:
Обязательно проводится гистологическое исследование кожно-мышечного биоптата, который забирается из воспаленного участка кожного покрова. Это помогает выявить некроз жировых клеток, наличие макрофагов с фагоцитированными липидами, тромботические изменения в сосудах, а в поздней стадии — фиброз.
Диагноз панникулита ставится на следующих основаниях:
Для точного диагностирования панникулита пациент должен пройти комплексный осмотр, посетив таких врачей, как дерматолог, нефролог, гастроэнтеролог и ревматолог.
Причины появления
Симптоматика
Основной симптом – это узловые изменения на различной глубине, появившиеся в подкожно-жировой клетчатке. Популярные зоны поражения – ноги и руки, также это могут быть живот или грудь. После узлы пропадают и в зонах их локализации появляются очаги атрофии подкожно-жировой клетчатки в виде круглых участков западения кожи.
Прогноз по лечению панникулита зависит от формы течения заболевания (хроническая, подострая и острая). Рассмотрим их подробнее:
Лечение
Подход к лечению данного заболевания обычно комплексный. Так, при хроническом узловом панникулите пациенту назначают нестероидные противовоспалительные препараты, антиоксиданты, а также инъекции глюкокортикоидов в узлы. Дополнительно назначают физиотерапевтические процедуры.
Также пациенту могут назначить:
При бляшечной и инфильтративной формах, а также при подостром виде используются:
Фоновые формы панникулита лечатся в первую очередь избавлением от фонового заболевания.
Итак, о чем следует знать? Если косметический целлюлит обычно не вызывает болей и дискомфорта, то это не значит, что их вовсе может не быть. К примеру, на 3-4 стадии «обычного» целлюлита болезненные ощущения вполне могут возникнуть. Причина проста – нарушение кровообращения и обмена веществ в тканях, появление уплотнений подкожно-жировой клетчатки.
И если боли появились – то знак это очень тревожный. Нужно срочно идти к врачу. Первое, что нужно будет предпринять, это восстановление крово- и лимфотока в пораженных тканях и нормализация процесса обмена веществ. В противном случае скопление бактерий, особенно, если еще и добавить к этому снижение иммунной сопротивляемости организма, обязательно вызовет начало болезни.
Абсцесс кожи, фурункул и карбункул других локализаций. Другие уточненные инфекции кожи и подкожной клетчатки
Общая информация
Краткое описание
Абсцесс – ограниченное капсулой скопление гноя, возникающее при острой или хронической очаговой инфекции и приводящее к тканевой деструкции в очаге (нередко с перифокальным отеком).
Абсцессы кожи и подкожной клетчатки: фурункул, карбункул. Staphylococcus aureus.
Фурункул – острое гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. В дальнейшем воспаление переходит на сальную железу и окружающую соединительную ткань. Наиболее часто наблюдается на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бедра). Вызывается чаще Staphylococcus aureus, реже Staphylococcus pyogenes albus.
Фурункулез – множественное поражение фурункулами.
Карбункул – острое гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием обширного некроза кожи и подкожной клетчатки. Карбункул чаще развивается на задней поверхности шеи, межлопаточной и лопаточной областях, на пояснице, ягодицах, реже на конечностях. Возбудители – Staphylococcus aureus или стафило-стрептококковая инфекция, реже стрептококк.
Период протекания
Длительность лечения составляет 9 дней.
Факторы и группы риска
Диагностика
Критерии диагностики
При фурункуле – болезненный конусовидный инфильтрат с формирующимся гнойным стержнем, на вершине инфильтрата отмечается небольшое скопление гноя с черной точкой (некроз) в центре. Пустула обычно прорывается и подсыхает, а на 3-7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем.
Лечение
При фурункуле операция выполняется редко. Однако при плохом отторжении гнойно-некротического стержня кожа рассекается острым скальпелем. Рассекать фурункул нельзя, так как гнойная инфекция может распространиться на окружающие ткани. Категорически запрещается выдавливать содержимое фурункула и делать массаж в области очага воспаления.
При карбункуле если консервативное лечение не эффективно, показанием для операции является нарастание интоксикации. Операция проводится под наркозом и заключается в крестообразном рассечении карбункула через всю толщу некроза до жизнеспособных тканей с иссечением некротических тканей и вскрытием затеков. Повязки с гипертоническим раствором натрия хлорида, мазью Вишневского или другим антисептиком.
Для вскрытия абсцесса выбирают самый короткий путь с учетом анатомических образований. Можно вначале пунктировать абсцесс, а затем по игле рассечь ткани. Удалив гной, разрез расширяют и иссекают некротические ткани. Полость обрабатывают растворами антисептиков и дренируют марлевыми тампонами с антисептиками, протеолитическими ферментами, антибиотиками, а также резиновыми дренажами. При плохом дренировании из основного разреза делают контрапертуру. Первые 2-3 дня рану перевязывают ежедневно и, когда она очистится от гноя и некротических тканей, переходят на редкие мазевые повязки. В некоторых случаях можно иссечь абсцесс в пределах здоровых тканей и наложить первичные швы с активной аспирацией из раны, что ускоряет ее заживление и позволяет добиться хорошего косметического эффекта.
Антибиотики с учетом чувствительности микрофлоры:
— феноксиметилпенициллин – 0,25 г 4 раза/сут (при стрептококковой инфекции);
— амоксициллин/клавуланат – 0,375-0,625 г 3 раза/сут.;
— цефалексин 0,5-1,0 г 4 раза/сут.;
— цефуроксим аксетил – 0,5 г 2 раза/сут во время еды;
— эритромицин 0,5 г 4 раза/сут.;
— оксациллин 1-2 г 4-6 раз/сут. в/в, в/м;
— цефазолин 1-2 г 3 раза/сут. в/в, в/м;
— фузидиевая кислота 0,5-1 г 3 раза/сут. внутрь;
— цефтриаксон 1, 0 г 1 раз/сут. в/м.
— итраконазол оральный раствор 400 мг\сут – 7 дней (профилактика кандидоза).
При гнойничковых заболеваниях имеет место нарушение периферического кровообращения и обмена веществ, в связи с чем назначается никотиновая кислота 1% 1,0 в/м №10-15 (улучшает углеводный обмен, микроциркуляцию, оказывает сосудорасширяющее действие и улучшает регенеративные свойства ткани). Назначаются препараты способные адсорбировать токсины: активированный уголь – 6 таб. утром натощак 10 дней.
Для уменьшения возбудимости ЦНС применяют успокаивающие средства – настойка пустырника по 20 кап. х 3 раза в день в течение месяца.
Перечень основных медикаментов:
1. *Аскорбиновая кислота раствор для инъекций 5%, 10% в ампуле 2 мл, 5 мл
2. Феноксиметилпенициллин 500 мг табл.
3. *Амоксициллин+клавулановая кислота таблетка 625 мг; раствор для инъекций 600 мг во флаконе
4. *Цефалексин 250 мг, 500 мг табл., капс.; суспензия и сироп 125 мг, 250 мг/5 мл
5. *Цефуроксим 250 мг, 500 мг табл.; порошок для приготовления инъекционного раствора во флаконе 750 мг
6. *Эритромицин 250 мг, 500 мг табл; пероральная суспензия 250 мг/5 мл
7. *Цефазолин порошок для приготовления инъекционного раствора 1000 мг
8. *Цефтриаксон порошок для приготовления инъекционного раствора 250 мг, 500 мг, 1000 мг во флаконе
9. *Итраконазол оральный раствор 150 мл – 10 мг\мл
10. *Натрия тиосульфат раствор для инъекций 30% 5 мл, 10 мл в ампуле
11. *Никотиновая кислота 50 мг табл.; раствор в ампуле 1% 1 мл
12. *Активированный уголь 250 мг табл.
13. Настойка пустырника 30 мл, 50 мл фл.
14. *Метилурацил 10% мазь
15. *Метронидазол 250 мг табл; раствор для инфузий 0,5 во флаконе 100 мл
16. *Панкреатин таблетка, капсула с содержанием липазы не менее 4 500 ЕД
17. *Декстран раствор для инфузий во флаконе 200 мл, 400 мл
18. *Метиленовый синий раствор спиртовый 1% во флаконе 10 мл
19. *Калия перманганат водный раствор 1:10 000
20. *Перекись водорода раствор 3% во флаконе 25 мл, 40 мл
Критерии перевода на следующий этап: заживление операционной раны.
* – препараты, входящие в список основных жизненно важных лекарственных средств
Флегмона – причины, симптомы, виды и методы лечения
Флегмона — это гнойное воспаление жировой ткани, оно не имеет четких границ, капсулы, и поэтому легко распространяется на соседние ткани — мышечные, соединительные, сосудистые. Этим определяется высокая опасность воспалительного очага и необходимость его скорейшего удаления.
Жировая клетчатка бывает подкожной (поверхностной) и глубокой. Она окружает внутренние органы и заполняет межмышечные промежутки.
Воспаление возможно в любой области тела. Соответственно флегмоны бывают поверхностными или глубокими.
Причины
Инициаторами воспалительного процесса выступают бактерии. В большинстве случаев это бактерии золотистого стафилококка или стрептококка, но это могут быть и другие бактерии, в том числе, передающиеся от животных, рыб, моллюсков.
Причиной поверхностной флегмоны в подкожной жировой клетчатке обычно служит раневое проникновение инфекции через ссадину, порез, укус животного.
Внутренние, глубокие флегмоны возникают проникновения бактериальной инфекции из соседних тканей или отдаленного очага воспаления с кровью, лимфой.
Как и другие инфекционные заболевания, флегмоны чаще возникают на фоне пониженного иммунитета, в частности при алкоголизме, ВИЧ, туберкулезе, сахарном диабете, болезнях крови и других иммунодефицитных состояниях.
Фактор иммунодефицита осложняет течение флегмоны, ускоряет ее развитие, ухудшает прогноз и повышает риск осложнений.
Симптомы
Поверхностные флегмоны выглядят как участки припухлости, отека, покраснения. Характерные симптомы — местное повышение температуры, болезненность при пальпации, увеличение регионарных лимфатических узлов. Кожа над гнойным очагом лоснится.
С развитием воспалительного процесса гной может прорвать кожу, образовать свищ и вытекать наружу или распространиться на мышцу, сухожилия и далее на костные ткани.
Глубокие флегмоны проявляются симптомами интоксикации — головной болью, высокой температурой (до 39 — 40 градусов), ознобом, слабостью, жаждой. Возможны такие признаки как понижение артериального давления, учащение и одновременно ослабление пульса, цианоз (посинение) рук и ног, желтушность кожи, сокращение диуреза (мочеотделения).
Закажите обратный звонок. Мы работаем круглосуточно
Флегмоны бывают первичными и вторичными. Первые возникают как самостоятельные очаги воспаления с гнойным расплавлением жировой клетчатки и распространяются на окружающие ткани.
Вторичные, напротив, возникают в результате распространения воспалительного процесса из окружающих тканей на жировую клетчатку.
Глубокие флегмоны развиваются в жировой клетчатке, окружающей внутренние органы. В зависимости от локализации воспаления различают параметрит (в области матки), парапроктит (в области прямой кишки), паранефрит (в области почки), др.
Поверхностные флегмоны могут возникнуть в области лица, шеи, кисти, стопы или в ином месте.
Кроме того, флегмоны различают по типу воспалительного процесса:
Осложнения
При отсутствии своевременного лечения флегмона может привести к летальному исходу. Это самое опасное осложнение гнойного воспалительного процесса.
При позднем обращении за врачебной помощью приходится применять обширное хирургическое вмешательство, после которого остаются заметные рубцы, эстетические дефекты. В некоторых случаях их можно скорректировать с помощью пластической хирургии.
Распространение инфекции и воспалительного процесса на соседние ткани становится причиной гнойного тендовагинита, артрита, остеомиелита, плеврита.
Осложнением флегмоны лица может стать гнойный менингит.
Распространение инфекции из флегмоны с кровью и лимфой зачастую становится причиной тромбофлебита, лимфаденита, лимфангита, сепсиса, рожистого воспаления.
Чтобы избежать этих и других осложнений необходимо провести экстренное хирургическое лечение флегмоны. Вв международной клинике Медика24 оно, как правило, проводится в стационарных условиях.
Хирурги нашей клиники имеют большой опыт выполнения таких операций, и их высокая квалификация гарантирует лучшие результаты, безопасность, отсутствие побочных эффектов и осложнений, быструю реабилитацию.
Лечение
Единственное эффективное лечение флегмоны — хирургическое. Это вскрытие гнойного очага, эвакуация гноя, дренаж и санация.
Перед проведением операции пациент госпитализируется в стационар международной клиники Медика24. Здесь быстро проводятся все необходимые предварительные обследования, включая врачебный осмотр (хирургом), анализы крови (включая СОЭ для оценки интенсивности воспалительного процесса), УЗИ.
Хирургическое лечение флегмоны выполняется под местной анестезией или под общим наркозом в зависимости от конкретного случая.
Гнойный очаг вскрывается широким разрезом мягких тканей. При этом рассекаются не только поверхностные, но также глубокие ткани, чтобы обеспечить полный выход гноя.
После вскрытия гнойного очага и отхождения его содержимого устанавливается дренаж — резиновые трубки.
Флегмозная полость хорошо промывается, обрабатывается антисептиками, после этого рана закрывается повязкой с наложением лекарственных препаратов (антибиотиков, гипертонического раствора, некролитических средств, др.), мазей (троксевазиновой, метилурациловой, др.), лечебных масел.
Панникулит
Панникулит — прогрессирующее поражение подкожной жировой клетчатки воспалительного характера, приводящее к разрушению жировых клеток и замещению их соединительной тканью с образованием узлов, бляшек или инфильтратов. При висцеральной форме панникулита происходит поражение жировых клеток печени, поджелудочной железы, почек, жировой клетчатки сальника или забрюшинной области. Диагностика заболевания основана на клинике и данных гистологического исследования. Лечение панникулита зависит от его формы.
Общие сведения
Примерно половина случаев панникулита приходится на спонтанную (идиопатическую) форму заболевания, которая чаще встречается у женщин в возрасте от 20 до 50 лет. Остальные 50% — это случаи вторичного панникулита, развивающегося на фоне системных и кожных заболеваний, иммунологических нарушений, действия различных провоцирующих факторов (холод, некоторые медикаменты). Известно, что в основе развития панникулита лежит нарушение перекисного окисления жиров. Но, несмотря на многочисленные исследования в области этиологии и патогенеза этого заболевания, дерматология до сих пор не имеет четкого представления о механизме его возникновения.
Классификация панникулита
В классификации панникулита выделяют первичную или спонтанную форму заболевания (панникулит Вебера-Крисчена) и вторичную. К вторичному панникулиту относятся:
По форме образующихся при панникулите узлов различают узловой, инфильтративный и бляшечный варианты заболевания.
Симптомы панникулита
Основным проявлением спонтанного панникулита являются узловые образования, расположенные в подкожно-жировой клетчатке на различной глубине. Чаще всего они появляются на ногах и руках, реже — в области живота, груди или на лице. После разрешения узлов панникулита остаются очаги атрофии жировой клетчатки, которые выглядят как округлые участки западения кожи.
Узловой вариант панникулита характеризуется появлением в подкожной клетчатке типичных отдельно расположенных узлов размером от 3-4 мм до 5 см. Кожа над узлами может иметь окраску от обычной до ярко-розовой.
Бляшечный вариант панникулита представляет собой отдельные скопления узлов, которые, срастаясь, образуют бугристые конгломераты. Цвет кожи над такими образованиями бывает розовый, бардовый или бардово-синюшний. В некоторых случаях конгломераты узлов распространяются на всю клетчатку голени, плеча или бедра, сдавливая при этом сосудистые и нервные пучки, что обуславливает выраженную болезненность и отек конечности, приводит к лимфостазу.
Инфильтративный вариант панникулита протекает с расплавлением узлов или их конгломератов. При этом в области узла или бляшки, как правило, ярко красного или бардового оттенка, появляется флюктуация, типичная для абсцесса или флегмоны. Однако при вскрытии узлов из них выходит не гной, а маслянистая масса желтого цвета. На месте вскрывшегося узла образуется длительно не заживающее изъязвление.
Смешанный вариант панникулита — встречается редко и представляет собой переход узловой формы в бляшечную, а затем в инфильтративную.
Изменения со стороны подкожной жировой клетчатки в случае спонтанного панникулита могут не сопровождаться нарушением общего состояния пациента. Но чаще в начале заболевания наблюдается симптоматика, схожая с проявлениями острых инфекций (ОРВИ, гриппа, кори, краснухи и др): головная боль, общая слабость, повышение температуры, артралгии, боли в мышцах, тошнота.
Висцеральная форма панникулита характеризуется системным поражением жировых клеток по всему организму с развитием панкреатита, гепатита, нефрита, образованием характерных узлов в забрюшинной клетчатке и сальнике.
По своему течению панникулит может быть острым, подострым и рецидивирующим, длиться от 2-3 недель до нескольких лет. Острая форма панникулита характеризуется выраженным изменением общего состояния с высокой температурой, миалгиями, болями в суставах, нарушением функции почек и печени. Несмотря на проводимое лечение, состояние пациента прогрессивно ухудшается, изредка бывают непродолжительные ремиссии, но в течение года заболевание заканчивается летальным исходом.
Подострое течение панникулита более сглаженное. Для него типично нарушение общего состояния, лихорадка, изменения функциональных проб печени, резистентность к проводимому лечению. Наиболее благоприятно рецидивирующее или хроническое течение панникулита. При этом рецидивы заболевания протекают не тяжело, часто без изменения общего самочувствия и чередуются с длительными ремиссиями.
Диагностика панникулита
Диагностику панникулита дерматолог проводит совместно с ревматологом, нефрологом и гастроэнтерологом. Пациенту назначают биохимический анализ крови и мочи, печеночные пробы, исследование панкреатических ферментов, пробу Реберга. Выявление узлов висцерального панникулита осуществляют с помощью УЗИ органов брюшной полости, УЗИ почек. поджелудочной железы и УЗИ печени. Посев крови на стерильность позволяет исключить септический характер заболевания. Для дифференцировки инфильтративного варианта панникулита от абсцесса проводят бактериологическое исследование отделяемого вскрывшегося узла.
Точный диагноз панникулита устанавливают по результатам биопсии узла. При гистологическом исследовании выявляют воспалительную инфильтрацию, некроз жировых клеток и их замещение соединительной тканью. Диагностика волчаночного панникулита основана на данных иммунологических исследований: определение антинуклеарного фактора, антител к ds-ДНК, комплемента С3 и С4, антител к SS-A и др.
Дифференциальную диагностику панникулита проводят с узловатой эритемой, липомой, олеогранулемой, инсулиновой липодистрофией при сахарном диабете, актиномикозом, индуративным туберкулезом.
Лечение панникулита
Терапия панникулита проводится комплексно в зависимости от его формы и течения. Для лечения узлового панникулита с хроническим течением назначают нестероидные противовоспалительные (напроксен, диклофенак) и антиоксиданты (витамин Е, аскорбиновая кислота), проводят обкалывание единичных узловых образований глюкокортикоидами. Эффективны физиопроцедуры: УВЧ, фонофорез гидрокортизона, магнитотерапия, озокерит, ультразвук, лазеротерапия.
При бляшечной и инфильтративной форме, подостром течении панникулита применяют глюкокортикостероиды (гидрокортизон, преднизолон) и цитостатики (циклофосфан, метотрексат). Для улучшения функции печени целесообразно назначение гепатопротекторов. Лечение вторичных форм панникулита обязательно включает терапию фонового заболевания: панкреатита, СКВ, васкулита, подагры.