внутрипеченочные желчные протоки не дифференцируются что это значит
Внутрипеченочные желчные протоки не дифференцируются что это значит
В настоящее время все более весомое значение в решении сложных задач дифференциальной диагностики заболеваний панкреатобилиарной системы отводится эндоскопической ультрасонографии (ЭУС, EUS). С развитием медицинских технологий появилась перспектива внедрения в клиническую практику новых методик, выполняемых при эндоскопическом ультразвуковом исследовании, таких как контрастное усиление (CH-EUS). Указанная методика значительно расширит возможности дифференциальной диагностики заболеваний панкреатобилиарной системы. На сегодняшний день актуальной задачей является оценка диагностической точности и определение места контрастного усиления в диагностическом алгоритме обследования пациентов с заболеваниями поджелудочной железы.
Приводим клиническое наблюдение пациентки с образованием общего желчного протока, при котором использование CH-EUS определении тактики лечения.
Ключевые слова: эндоскопическая ультрасонография, контрастное усиление, образование общего желчного протока, тубулярно-ворсинчатая аденома.
Введение
В настоящее время все более весомое значение в диагностике заболеваний панкреатобилиарной системы (ПБС) отводится эндоскопической ультрасонографии. С развитием медицинских технологий появилась перспектива внедрения в клиническую практику новых методик, выполняемых при эндоскопическом ультразвуковом исследовании, таких как контрастное усиление. Указанная методика значительно расширяет возможности дифференциальной диагностики заболеваний ПБС [1, 2, 3].
По данным европейских и японских исследователей, эндоскопическая ультрасонография с контрастированием является принципиально новым методом эндосонографической диагностики, позволяющим произвести качественный и количественный анализ степени васкуляризации исследуемого объекта, что способствует объективной диагностике непосредственно во время эндоскопического ультразвукового исследования [4, 5, 6, 7].
Практическое использование контрастов для усиления эхо-сигнала началось в 1982 году в эхокардиографии [8]. В 1990 году появилось первое поколение ультразвуковых аппаратов с контрастным усилением для исследования брюшной полости [9]. Первые положительные результаты использования контраста при УЗИ печени дали начало активного применения этой технологии для других паренхиматозных органов [10].
Газовые пузырьки контрастного вещества первого поколения не были достаточно устойчивыми для непрерывного ультразвукового сканирования. В 2001–2002 гг. было введено в использование новое поколение контрастных веществ на основе высокоплотных газов (Sonovue и др.), которые не выходят за пределы кровеносного русла, а их распределение в организме полностью совпадает с распределением эритроцитов [11]. В последующем на основе биополимеров (Sonovist) были разработаны препараты третьего поколения, состоящие из заполненных газом микросфер, средний диаметр которых составляет 1 мкм. Оболочка микропузырька представляет собой тончайший слой саморазрушающегося полимера. Препарат стабилен в течение нескольких часов и избирательно накапливается в печени и селезенке.
Поскольку при обычной частоте ультразвуковой волны разрушение микропузырьков происходило очень быстро, производители ультразвуковой аппаратуры предусмотрели специальный режим получения изображений при низком механическом индексе (МИ) для использования контрастного вещества [12]. Этот режим позволил поддерживать колебания микропузырьков и визуализировать их в паренхиматозной ткани в режиме реального времени. Благодаря возможности непрерывного ультразвукового сканирования в период притока контрастного вещества и его распределения в тканях оценивается динамика контрастного усиления.
Первый опыт CH-EUS с использованием нового линейного прототипа эхоэндоскопа сообщили Kitano М. и соавт. [13]. Первоначально они проводили эксперименты на животных моделях, затем на двух пациентах, один из которых с раком поджелудочной железы, а другой с гастроинтестинальной стромальной опухолью. Исследователи сделали вывод о возможной роли CH-EUS при исследовании некоторых заболеваний пищеварительного тракта. Далее те же авторы продолжили исследование, чтобы оценить потенциал CH-EUS в клиническом применении [14]. В общей сложности были проанализированы результаты обследования 104 пациентов. После чего сделан вывод, что СН-EUS является перспективным неинвазивным методом для оценки перфузии и микроциркуляции исследуемого образования и играет важную роль в дифференциальной диагностике заболеваний панкреатобилиарной системы.
На данный момент в России в качестве контрастного препарата используется Sonovue, который был лицензирован в 2013 году, и с тех пор отечественные специалисты ультразвуковой диагностики и эндосонографии накапливают собственный опыт применения данного препарата при различных заболеваниях панреатобилиарной системы и желудочно-кишечного тракта. Sonovue содержит микропузырьки высокоплотного газа гексафторида серы, который является инертным веществом и не имеет фармакологического действия. Физический эффект состоит во взаимодействии микропузырьков и ультразвуковых волн, что приводят к появлению эхо-сигнала (контрастное усиление). Препарат не нарушает функцию щитовидной железы, не обладает нефротоксичностью и может применяться независимо от степени снижения функции почек пациента. Sonovue контрастирует исключительно сосуды и быстро выводится из системы кровообращения с выдыхаемым воздухом.
В Московском клиническом научном центре имени А. С. Логинова с 2016 года накапливается опыт использования контрастного усиления под контролем ЭУС. Данный метод применяется при неинформативности других методов исследования и при сложности постановки диагноза при проведении ЭУС.
В данной статье приводится пример использования контрастного усиления при проведении эндоскопической ультрасонографии в дифференциальной диагностике заболевания общего желчного протока.
Клинические наблюдения
Пациентка К., 70 лет
Поступила В МКНЦ с жалобами на желтуху, кожный зуд. Анамнез заболевания: считает себя больной с января 2017 года, когда отметила снижение веса на 22 кг за последние три месяца, пожелтение кожных покровов. Обратилась в поликлинику по месту жительства, обследована, выявлено повышение уровня билирубина до 40 мкмоль/л (прямой – 36,5). На УЗИ брюшной полости от 21.02.2017 г. – расширение внутри и внепеченочных желчных протоков, эхогенное содержимое в общем желчном протоке, увеличение размеров головки поджелудочной железы.
С клиникой механической желтухи пациентка была госпитализирована в отделение высокотехнологичной хирургии и хирургической эндоскопии Московского клинического научного центра имени А. С. Логинова для обследования и определения тактики лечения.
В биохимическом анализе крови отмечалось повышение уровня следующих показателей: АЛТ 40,8 Ед/л, АСТ 55,5 Ед/л, билирубин общий 158,0 мкмоль/л (прямой – 82,0 мкмоль/л, непрямой – 76,0 мкмоль/л), глюкоза 10,17 мкмоль/л, гамма-глутамилтрансфераза 159 Ед/л, щелочная фосфатаза 158,0 Ед/л. В иммунологическом исследовании отмечалось повышение CA 19–9 до 35,6 Ед/мл.
Ультразвуковое исследование органов брюшной полости: желчные протоки расширены в обеих долях (сегментарные до 4–6 мм, долевые до 10–11 мм), общий желчный проток расширен до 18 мм, в его терминальном отделе определяются гипоэхогенное неоднородные содержимое, на уровне головки поджелудочной железы – полностью обтурирующие ОЖП, неравномерно суживая внутренний его просвет на протяжении не менее 50 мм.
Заключение: билиарный сладж? Образование терминального отдела холедоха? Выраженная билиарная гипертензия.
Мультиспиральная компьютерная томография органов брюшной полости, в/в контрастирование: печень в размерах увеличена (256 х 124 х 185 мм), с ровными четкими контурами. Плотность паренхимы 40 ед.Н, на этом фоне сосудистый рисунок определяется. При нативном сканировании структура паренхимы печени гомогенная. При контрастировании – гипо- и гиперденсных образований не выявляется, сосудистая система прослеживается на всем протяжении. Ширина ствола воротной вены 13 мм. Элементы ворот печени дифференцированы.
Внутри- и внепеченочные желчные протоки расширены: сегментарные до 4 мм, общий печеночный проток до 16 мм. Определяется образование общего желчного протока на уровне панкреатического/ретродуоденального отдела до впадения пузырного протока в виде внутрипросветной изоденсной структуры протяженностью до 25 мм и общей толщиной до 20 мм. Плотность образования 34–40 ед Н, накапливает препарат в АФ до 52 ед. Н, в ВФ до 67 ед. Н, в ОФ 53 ед. Н. По переднему контуру образования холедоха проходит правая долевая печеночная артерия. Ширина общего желчного протока в дистальном отделе до 9 мм. Лимфоузлы: по ходу гепатодуоденальной связки до 10 х 24 мм, парааортальные и аортокавальные до 5 мм. Определяется парафатеральный дивертикул диаметром 9 мм, содержимое дивертикула – газ.
Заключение: КТ картина образования средней-нижней трети общего желчного протока (c-r? сладж?) с расширением внутри- и внепеченочных билиарных протоков. Регионарная лимфаденопатия. Парафатеральный дивертикул.
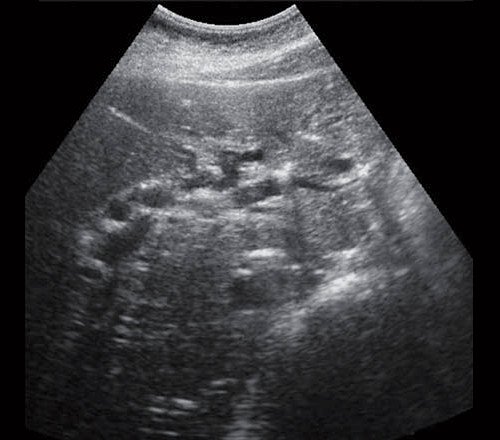
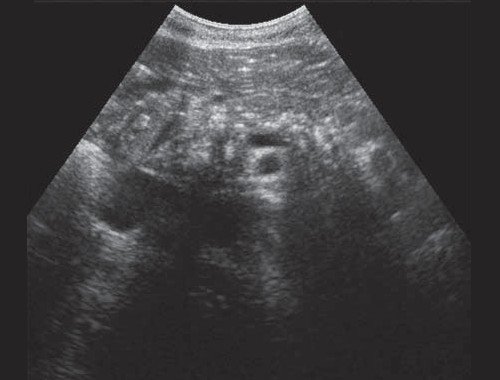
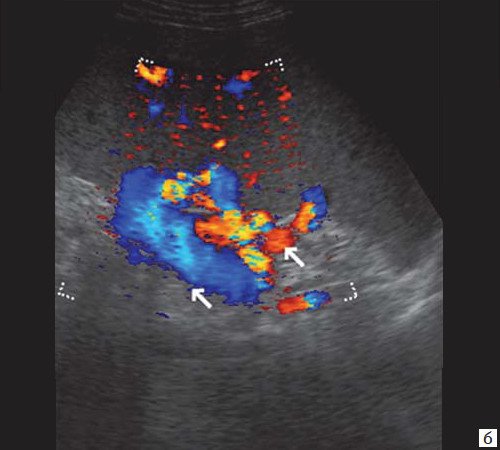
Эндоскопическая ультрасонография с контрастным усилением: внутрипеченочные желчные протоки немного расширены. Гепатикохоледох в проксимальном отделе до 18 мм, стенки немного утолщены, в просвете гиперэхогенная взвесь. От уровня пузырного протока стенки общего желчного протока ассиметрично утолщены за счет папиллярных разрастаний внутрипротоково стелящейся опухоли и наличия неоднородного содержимого (рис. 1). В режиме ЦДК определяются сигналы. Преампулярная и интраампулярная части протока имеет анэхогенный просвет, стенки немного утолщены.
БДС округлой формы, средней эхогенности, размерами до 10 мм, в проекции БДС диаметр ОЖП до 1,5 мм, ГПП – до 1,0 мм. Парапапиллярно определяется дивертикул до 1,0 см. По ходу гепатодуоденальной связки лимфатический узел до 14х11мм.
Поджелудочная железа: эхогенность паренхимы понижена, структура неоднородная. ГПП в головке до 3,0 мм, в теле 2,0 мм, ход прямой, просвет свободный.
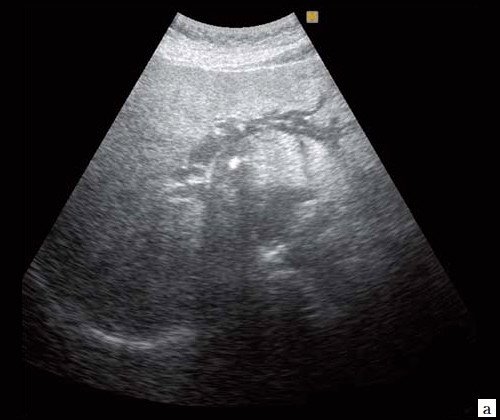
Для верификации кистозного содержимого необходимо проведение контрастного усиления. При введении Sonovue в раннюю фазу (10–30 с после в/в инъекции) отмечалось активное накопление контраста образованием (гиперусиление), которое сохранялось и позднюю фазу (31–180 с после в/в инъекции) с последующим медленным вымыванием контрастного вещества (рис. 2). Накопление контраста было усиленное и равномерное, что характерно для доброкачественного характера образования.
Заключение: сонографические признаки «стелящейся опухоли» общего желчного протока (внутрипротоковая папиллярная неоплазия желчного протока?). Парафатериальный дивертикул. Увеличение лимфатических узлов по ходу гепатодуоденальной связки. Диффузные изменения поджелудочной железы
Магнитно-резонансная холангиография: внутрипеченочные желчные протоки умеренно расширены, долевые до 6 мм, не дифференцируются. Конфлюенс обычного типа. Гепатикохоледох до 15 мм, в просвете его имеются множественные пристеночные структуры с признаками ограничения диффузии. Желчный пузырь сокращен.
Заключение: образование общего желчного протока? Лимфаденопатия лимфатических узлов гепатодуоденальной связки.
На основании полученных данных пациентке поставлен диагноз: «опухоль общего желчного протока, TXNXM0». Принято решение выполнить оперативное вмешательство в объеме лапароскопической резекции внепеченочных желчных протоков и формирование билиодигестивного соустья по Ру.
Оперативное вмешательство: лапароскопическая резекция внепеченочных желчных протоков; формирование билиодигестивного соустья по Ру; дренирование брюшной полости (интраоперационно: с помощью УЗ-скальпеля произведена мобилизация общего печеночного и общего желчного протока, желчного пузыря «от дна»). При инструментальной пальпации выявлено мягкотканое образование холедоха, распространяющееся на ретродуоденальную часть. Произведена мобилизация холедоха дистально до неизмененных тканей протока. О перевязан нитью пролен 1–0, отсечен холодными ножницами. Из просвета поступает слизеобразное содержимое. Тотчас выше впадения пузырного протока пересечен общий печеночный проток. Препарат извлечен (рис. 3).
Гистологическое исследование операционного материала: стенка общего желчного протока представлена грубоволокнистой соединительной тканью, определяется рост тубулярных и ворсинчатых структур с полной кишечной метаплазией, инвазии в мышечный слой стенки не наблюдается, строма отечная (рис. 4). В дистальном крае резекции элементов опухолевого роста не обнаружено.
Заключение: морфологическая картина соответствует тубуло-ворсинчатой аденоме общего желчного протока.
Заключение
Внутрипротоковая папиллярная неоплазия желчного протока (Intraductal papillary neoplasm of the bile duct – IPNB) является редко встречающейся опухолью, которая недавно была классифицирована как отдельная группа заболеваний [15]. IPNB, согласно классификации, включает аденому, карциному in-situ и инвазивную карциному. Опухоль может развиваться в любой части желчных протоков и, как правило, характеризуется экзофитным ростом [16]. В большинстве случаев IPNB наблюдается расширение желчных протоков и в трети случаев сопровождается повышенным муцинобразованием, что может вызвать холангит или обструктивную желтуху [17]. IPNB является эквивалентом сходной патологии панкреатических протоков – внутрипротоковой папиллярной муцинозной неоплазии поджелудочной железы (intraductal papillary mucinous neoplasm of the pancreas – IPMN-P) [4].
Таким образом, учитывая наличие роста в стенке слизистой общего желчного протока тубулярных и ворсинчатых структур без обнаружения атипии, данное образование было расценено как тубуло-ворсинчатая аденома общего желчного протока.
В представленном клиническом примере контрастное усиление под контролем эндосонографии позволило подтвердить тканевую структуру выявленного образования, предположить его доброкачественность и принять решение о виде оперативного вмешательства с целью устранения выраженной билиарной гипертензии.
Литература
Seicean A., Mosteanu O., Seicean R. Maximizing the endosonography: The role of contrast harmonics, elastography and confocal endomicroscopy. // World journal of gastroenterology. – 2017. – Jan 7. – №23 (1). – Р. 25–41.
Alvarez-Sánchez M. V., Napoléon B. Contrast-enhanced harmonic endoscopic ultrasound imaging basic principles, present situation and future perspectives. // World journal of gastroenterology. – 2014. – November. – №14; 20 (42): 15549–15563.
Napoleon B., Alvarez-Sanchez M. V., Gincoul R., Pujol B., Lefort C., Lepilliez V., Labadie M., Souquet J. C., Queneau P. E., Scoazec J. Y., Chayvialle J. A., Ponchon T. Contrast-enhanced harmonic endoscopic ultrasound in solid lesions of the pancreas: results of a pilot study. // Endoscopy. – 2010. – Jul. – №42 (7): 564–70.
Figueiredo F. A., da Silva P. M., Monges G., Bories E., Pesenti C., Caillol F., Delpero J. R., Giovannini M. Yield of Contrast-Enhanced Power Doppler Endoscopic Ultrasonography and Strain Ratio Obtained by EUS-Elastography in the Diagnosis of Focal Pancreatic Solid Lesions. // Endoscopic ultrasound. – 2012. – Oct. – №1 (3): 143–9.
Kitano M., Kamata K., Imai H., Miyata T., Yasukawa S., Yanagisawa A., Kudo M. Contrast-enhanced harmonic endoscopic ultrasonography for pancreatobiliary diseases. // Digestive Endoscopy. – 2015. – Apr. – № 27. Suppl 1:60–7.
Săftoiu A., Vilmann P., Dietrich C. F., Iglesias-Garcia J., Hocke M., Seicean A., Ignee A., Hassan H., Streba C. T., Ioncică A. M., Gheonea D. I., Ciurea T. Quantitative contrast-enhanced harmonic EUS in differential diagnosis of focal pancreatic masses. // Gastrointestinal Endoscopy. – 2015. – Jul. – №82 (1). – Р. 59–69.
Gincul R., Palazzo M., Pujol B., Tubach F., Palazzo L., Lefort C., Fumex F., Lombard A., Ribeiro D., Fabre M., Hervieu V., Labadie M., Ponchon T., Napoléon B. Contrast-harmonic endoscopic ultrasound for the diagnosis of pancreatic adenocarcinoma: a prospective multicenter trial. // Endoscopy. – 2014. – May. – №46 (5): 373–9.
Armstrong W. F., Mueller T. M., Kinney E. L. Assessment of myocardial perfusion abnormalities with contrast-enhanced two-dimensional echocardiography. // Circulation. – 1982. – №66 (1): 166–17.
Fritzsch T., Hilmann J., Kämpfe M., Müller N., Schöbel C., Siegert J. SH U 508, a transpulmonary echocontrast agent. // Investigative Radiology. – 1990. – №25 (1). – Р. 160–161.
Angeli E., Carpanelli R., Crespi G., Zanello A., Sironi S., Del Maschio A. Efficacy of SH U 508 A (Levovist) in color Doppler ultrasonography of hepatocellular carcinoma vascularization. // Radiologia Medica. – 1994. – №87 (5, supplement 1): 24–31.
Arditi M., Brenier T., Schneider M. Preliminary study in differential contrast echography. // Ultrasound in Medicine and Biology. – 1997. – №23 (8). – Р. 1185–1194.
Bauer A., Solbiati L., Weissman N. Ultrasound imaging with SonoVue: low mechanical index real-time imaging. // Academic Radiology. – 2002. – №9 (2). – Р. 282–284.
Kitano M., Kudo M., Sakamoto H., Nakatani T., Maekawa K., Mizuguchi N., Ito Y., Miki M., Matsui U., von Schrenk T. Preliminary study of contrast-enhanced harmonic endosonography with second generation contrast agents. // Journal of Medical Ultrasonics. – 2008. – №35. – Р. 11–18.
Kitano M., Sakamoto H., Matsui U., Ito Y., Maekawa K., von Schrenck T., Kudo M. A novel perfusion imaging technique of the pancreas: contrast-enhanced harmonic EUS. // Gastrointestinal Endoscopy. – 2008. – Jan. – №67 (1): 141–50.
Zen Y., Fujii T., Itatsu K., Nakamura K., Minato H., Kasashima S. Biliary papillary tumors share pathological features with intraductal papillary mucinous neoplasm of the pancreas. // Hepatology (Baltimore, Md). – 2006. – №44 (november (5)). – Р. 1333–1343.
Paik K. Y., Heo J. S., Choi S. H., Choi D. W. Intraductal papillary neoplasm of the bile ducts: the clinical features and surgical outcome of 25 cases. // J. Surg. Oncol. – 2008. – №97 (may (6)). – Р. 508–512.
Kubota K., Nakanuma Y., Kondo F., Hachiya H., Miyazaki M., Nagino M. Clinicopathological features and prognosis of mucin-producing bile duct tumor and mucinous cystic tumor of the liver: a multi-institutional study by the Japan Biliary Association. // J. Hepato-Biliary-Pancreatic Sci. – 2014. – №21 (march (3)). – Р. 176–185.
Gordon-Weeks A. N., Jones K., Harriss E., Smith A., Silva M. Systematic review and meta-analysis of Current Experience in Treating IPNB: clinical and pathological correlates. // Ann. Surg. – 2016. – №263 (аpril (4)). – Р. 656–663.
Расшифровка УЗИ печени и желчного пузыря. Как правильно подготовиться к процедуре
Выявление патологических процессов
Наиболее распространены одиночные кисты печени. Они могут быть приобретенными и врожденными. Чаще всего протекают бессимптомно, не нуждаются в терапии. Область кисты имеет четкие границы, тонкие стенки, заднюю акустическую тень и анэхогенную структуру. Размеры врожденных кист варьируют от крошечных до крупных, в 20 см в диаметре. Они чаще располагаются в правой доле, на передней нижней поверхности органа.
Значительные размеры кисты, воспаление, кровоизлияние, инфицирование вызывают болевой синдром, лихорадку. При наличии инфекционного агента внутри образования появляются перегородки и эховзвесь, стенки кисты становятся толще, в них могут определяться кальцинаты.
Выделяют также травматические, паразитарные кисты, псевдокисты и поликистоз.
Поликистоз выявляется в 0,2% случаев. В 60% патология связана с поликистозом почек. Образования множественные и маленькие, в пределах 2х3 см.
Кисту на УЗИ дифференцируют с:
Параллельно с УЗС возможно проведение биопсии для получения содержимого кисты.
Врач УЗИ должен ориентироваться в клинике и истории болезни пациента, понимать, внутри или вне печени располагается патология. Это облегчает дифференциальную диагностику при неспецифических ультразвуковых признаках.
УЗИ печени при диффузной патологии
Все диффузные патологии печени можно поделить на две большие группы.
Наиболее распространена жировая инфильтрация печени. Выделяют:
УЗИ-признаки: ровные контуры, несколько увеличенные размеры и закругленный нижний край органа при большой зоне поражения, повышение эхогенности с сопутствующим ослаблением эха в глубоких слоях. Отмечается сглаженность сосудистого рисунка.
УЗИ желчного пузыря и желчных протоков
В норме толщина стенок желчного пузыря не превышает 3 мм. Параметр измеряют в поперечной плоскости, расположив датчик перпендикулярно передней стенке, между внешним и внутренним полем. При наличии обширного фиброза, жира, врач может недооценить реальную толщину.
Основные внутренние причины утолщения стенки:
Из внешних причин можно назвать:
Клиника
В качестве патологических изменений рассматриваются также стриктуры, образования, нарушения оттока желчи, обтурация желчных путей камнями.
Проксимальный тип обструкции возникает выше протока. Основные факторы его появления:
При раке холедоха отмечаются расширенные внутрипеченочные протоки с трубчатыми разветвлениями внутри. Лучше всего они видны на периферии печени, желчный пузырь при этом имеет нормальные размеры.
Дистальная обструкция может быть вызвана стриктурой общего протока, камнями в холедохе, внепеченочными образованиями в воротной вене. При литиазе на УЗС наблюдаются расширенные внутрипеченочные желчные пути, размеры пузыря при это небольшие, камни выглядят как гипперэхогенные структуры с задним акустическим усилением.
Стриктура холедоха. Клинически проявляется желтухой, в анамнезе обычно есть холецистэктомия. Лабораторно: увеличена щелочная фосфатаза и прямой билирубин. На УЗС просматривается сама стриктура плюс расширенные протоки внутри печени.
Некоторые аспекты диагностики и дифференциальной диагностики механической желтухи
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
Этиологические факторы механической желтухи
Инструментальная диагностика механической желтухи
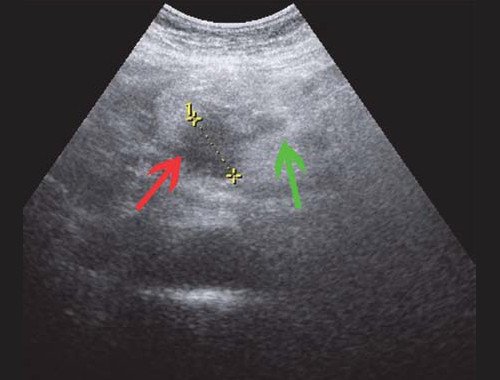
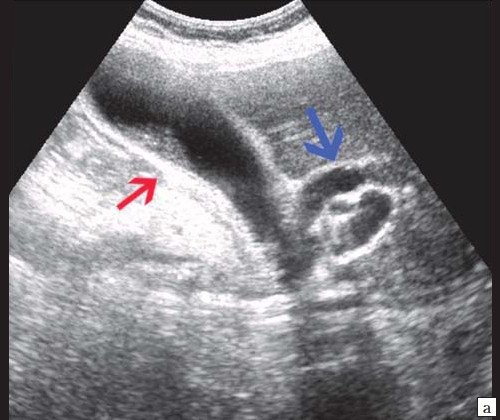
Рис. 1. Ультразвуковая картина билиарной гипертензии при механической желтухе.
а) Расширенные внутрипеченочные протоки.
б) Увеличенный желчный пузырь с густой взвесью (красная стрелка) и расширенный ОЖП (синяя стрелка).
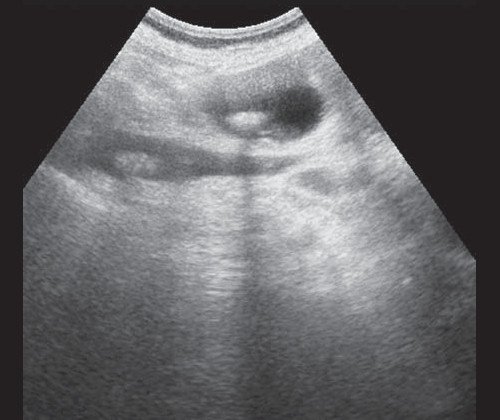
Рис. 3. Эхографическая картина хронического псевдотуморозного панкреатита. Кальцинаты в паренхиме ПЖ.
Рис. 4. Ультразвуковая картина опухоли головки ПЖ: образование в головке ПЖ (красная стрелка), расширенный панкреатический проток (зеленая стрелка).
Рис. 5. Ультразвуковая картина билиарной гипертензии при механической желтухе, обусловленной ЖКБ, осложненной холедохолитиазом, конкременты в желчном пузыре и ОЖП.
Дифференциальный диагноз механической желтухи
Дифференциальную диагностику механической желтухи, в первую очередь, нужно проводить с паренхиматозной желтухой.
Ультразвуковые признаки острого вирусного гепатита [4] включают увеличение размеров печени за счет обеих долей; в поздних стадиях возможно уменьшение размеров печени (симптом тающей льдинки); эхогенность паренхимы низкая (симптом темной печени); структура может быть однородной за счет выраженного отека паренхимы либо неоднородная (симптом выделяющихся сосудов); более выраженное обогащение сосудистого рисунка; уменьшение диаметра магистральных стволов печеночных вен; незначительное увеличение диаметра основного ствола воротной вены; снижение показателей скоростного и объемного кровотока по воротной вене; увеличение лимфоузлов в области гепатодуоденальной связки; спленомегалия (увеличение площади селезенки более 50 см²).
Ультразвуковые признаки цирроза печени 5 включают увеличение размеров печени на начальной стадии и уменьшение в терминальной; гипертрофию хвостатой доли печени; контуры становятся неровными, бугристыми; капсула четко не дифференцируется; структура паренхимы диффузно неоднородной со множественными участками повышенной эхогенности (очаги фиброза) и пониженной эхогенности (очаги регенерации); обеднение сосудистого рисунка на периферии.
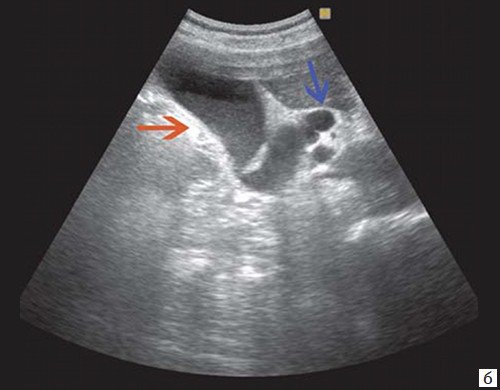
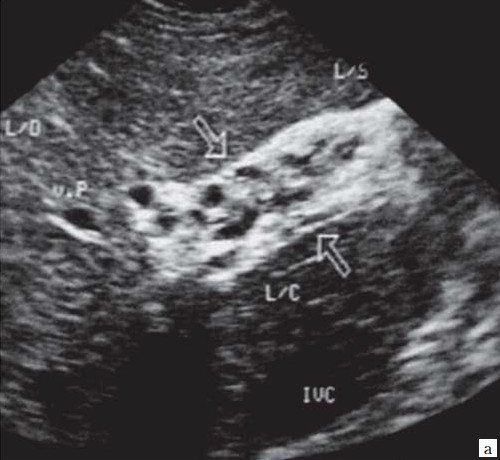
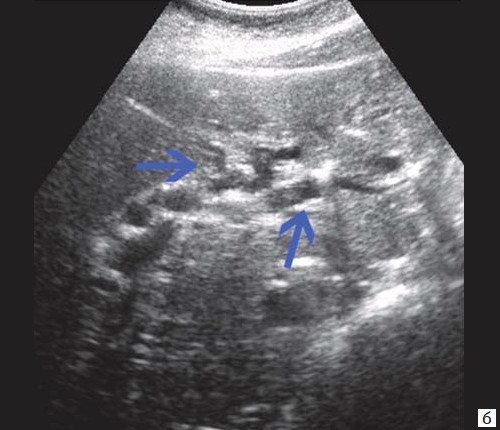
При развитии портальной гипертензии [5, 7, 8] выявляются типичные эхографические признаки: увеличение диаметра портальной вены со снижением линейной скорости кровотока; изменение просвета портальной вены при глубоком вдохе не более 10%; увеличение диаметра селезеночной (свыше 8 мм), верхней и нижней брыжеечных вен; увеличение диаметра внепеченочной части воротной вены свыше 15 мм; гепатофугальное направление кровотока; выявление различных порто-портальных и порто-кавальных коллатералей (рис. 6); спленомегалия; асцит.
б) Режим ЦДК. Выраженные крупные коллатерали в проекции воротной вены.
При паренхиматозной желтухе желательна гистологическая верификация диагноза. С этой целью рекомендовано выполнение пункционно-аспирационной биопсии (ПАБ) печени под контролем УЗИ.
Клиническое наблюдение
Пациентка Л., 73 лет, поступила в стационар с жалобами на пожелтение кожных покровов.
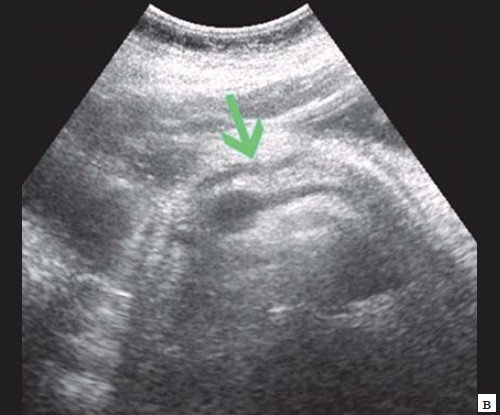
При УЗИ брюшной полости: расширены внутрипеченочные протоки (сегментарные до 6 мм, долевые до 10 мм). ОЖП 14-15 мм. Желчный пузырь 120 30 мм, стенка 3 мм, конкрементов не выявлено. ПЖ нормальных размеров, контуры ровные, четкие. Структура диффузно неоднородная, повышенной эхогенности. Панкреатический проток расширен до 5 мм. Заключение: ультразвуковая картина низкого печеночного блока с билиарной гипертензией, блок на уровне БДС, терминального отдела ОЖП (рис. 7).
а) Увеличенный желчный пузырь с густой взвесью внутри (красная стрелка) и расширенный ОЖП (синяя стрелка).
б) Расширение внутрипечоночных протоков (синяя стрелка).
в) Расширение панкреатического протока (зеленая стрелка).
Мультиспиральная КТ с болюсным контрастированием: внутри- и внепеченочные желчные протоки расширены (долевые до 9 мм, общий печеночный проток (ОПП) 14 мм, интрапанкреатическая часть холедоха 12 мм). Вирсунгов проток расширен на всем протяжении до 6 мм. В проекции БДС визуализируется мягкотканое образование до 11 мм, накапливает контраст. Заключение: опухоль БДС с низким печеночным блоком.
Проведенные ЭРХПГ с эндоскопической папиллосфинктеротомией (ЭПСТ) установили: БДС значительно увеличен в размере, напряжен, в области устья инфильтрация слизистой, бесструктурные мелкобугристые разрастания, контактная ранимость, катетеризация боковым папиллотомом безуспешна. Выполнено рассечение продольной складки торцевым папиллотомом с формированием супрапапиллярной фистулы. При ЭРХПГ контрастируется расширенный холедох, прерывающийся на уровне интрапанкреатического отдела, без эвакуации контраста. В фистулу по проводнику установлен «потерянный» дренаж холедоха (7 см), получен отток контраста в кишку. Заключение: эндоскопическая картина опухоли БДС. Состояние после ЭРХПГ, ЭПСТ. Установка «потерянного» дренажа холедоха.
Таким образом, был установлен диагноз: папиллярная аденома БДС. Острый холецистит. Паравезикальный абсцесс. Механическая желтуха.
Выводы
Литература
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.