вертеброгенный болевой синдром это что такое
Вертеброгенный синдром – причины и профилактика
Информируем Вас, что ООО «Линия жизни» не входит в реестр ЛПУ, участвующих в программе Государственных гарантий, и оказывает медицинские услуги только на платной основе.
Вертеброгенный синдром проявляется в виде боли в спине различной интенсивности. Эта патология является осложнением заболеваний костно-мышечных и нервных структур позвоночника и прилегающих тканей. Симптомы могут возникать в разных отделах, но чаще всего болит спина в области поясницы, болевые ощущения резкие, стреляющие.
Характерный синдром сопровождает многие заболевания позвоночника, его причиной становится сдавливание нервных корешков или спинномозговых нервов. Вертеброгенные осложнения встречаются довольно часто – в 8% случаев заболеваний позвоночного столба.
Основной признак того, что происходят изменения в позвоночнике- это болевой синдром.
Симптомы развития вертеброгенного болевого синдрома зависят от места, где произошло разрушение позвонков и дисков и защемления корешков нервов.
Шейный отдел: Болевые простреливающие ощущения в шее и затылке. Напряжение мышц шеи. Боль, онемение, покалывания в руках. Дыхание затруднено, голова болит и кружится. Происходит усиление боли во время кашля, чихания, смене положения тела во сне на поздних стадиях остеохондроза. Иногда синдром сопровождается ухудшением зрения и слуха.
Грудной отдел: Боль концентрируется в спине и пояснице, в области лопаток. Во время поворотов и наклонов туловища боль усиливается. Дыхание затруднено, отмечается стенокардия, сбой органов пищеварения.
Поясничный, крестцовый отдел: Тупая ноющая боль сосредоточена в нижней части спины и внизу живота, пальцы ног немеют, кишечник расстроен, частое мочеиспускание.
Приступ вертеброгенного болевого синдрома может длиться от 30 минут и не утихать несколько часов. После применения лечебных препаратов боли утихают через 5-7 дней.
Острые боли могут продолжаться от полутора до трех месяцев, по истечению этого срока наступает хроническая стадия течения болезни.
Чаще всего причина боли в спине обусловлена дегенеративно-дистрофическими поражениями позвоночника (остеохондроз). Болевой синдром возникает тогда, когда разрушаются межпозвоночные диски, снижается устойчивость фиброзных колец, разрушение хряща фасеточныйх суставов. Дегенеративные изменения ведут к локализованным болям, которые постепенно охватывают все больше участков позвоночника из-за прогрессирующего воспаления.
Другие факторы риска:
нарушения обмена веществ;
травмы позвоночника и окружающих тканей;
ревматоидный артрит и другие воспалительные заболевания;
инфекционное поражение позвонков и межпозвоночных дисков;
Вертеброгенный болевой синдром
Кто испытывает постоянные боли в спине и суставах, знает, как боль сковывает движения, обычные действия человека ограничены.
Боль повторяется изо дня в день, использование всевозможных мазей и таблеток приносит облегчение на время или не дает совсем.
Самое время обратиться в лечебное учреждение, пройти обследование, установить точный диагноз и начать правильное лечение.
Если вам поставлен диагноз: вертеброгенный болевой синдром, знайте, что боль возникает не только из-за проблем в спине, это проблема всего организма. Это не отдельное заболевание, а следствие нарушений в позвоночнике, окружающих его тканей и связок. Необходимо выявить причину заболевания и после уже приступать к лечению.
Классификация и причины возникновения
Встречается вертеброгенный болевой синдром не часто, им страдают около 10% пациентов с нарушениями в позвоночном стволе.
Типы классификации вертеброгенных болей:
К факторам риска возникновения вертеброгенного болевого синдрома относится:Мужчины и женщины в возрасте 30-50 лет, труд которых связан с нагрузкой на позвоночник, входят в группу риска.
Причины можно разделить на три группы:
Многие специалисты относят к причинам развития болевого синдрома предрасполагающие факторы: заболевания органов горла и носа хронической стадии, бронхов и легких, травмы черепа и мозга, плохая свертываемость крови, если нарушено кровообращение.
И все-таки, первое место в причинах возникновения болевого синдрома занимают болезни и воспаления позвоночника.
Механизм возникновения и варианты развития
Наш позвоночник состоит из позвонков, межпозвонковых дисков, суставов и связок. Он окружен сосудами, мышцами и нервными окончаниями.
При остеохондрозе при стирании и разрушении дисков происходит смещение позвонков в сторону от основного ствола, образуются протрузии и грыжи, сдавливаются сосуды и корешки нервов.
Так возникает вертеброгенный болевой синдром, характеризующийся острой болью в месте повреждения.
Выделяют два варианта развития синдрома:
Возникает вертеброгенный синдром чаще всего на последних стадиях остеохондроза, когда образовывается межпозвонковая грыжа.
Симптомы вертеброгенного синдрома
Основной признак того, что происходят изменения в позвоночнике это болевой синдром.
Симптомы развития вертеброгенного болевого синдрома зависят от места, где произошло разрушение позвонков и дисков и защемления корешков нервов.
| Отдел позвоночника | Симптомы проявления синдрома |
|---|---|
| Шейный | Болевые простреливающие ощущения в шее и затылке. Напряжение мышц шеи. Боль, онемение, покалывания в руках. Дыхание затруднено, голова болит и кружится. Происходит усиление боли во время кашля, чихания, смене положения тела во сне на поздних стадиях остеохондроза. Иногда синдром сопровождается ухудшением зрения и слуха. |
| Грудной | Боль концентрируется в спине и пояснице, в области лопаток. Во время поворотов и наклонов туловища боль усиливается. Дыхание затруднено, отмечается стенокардия, сбой органов пищеварения. |
| Поясничный, крестцовый | Тупая ноющая боль сосредоточена в нижней части спины и внизу живота, пальцы ног немеют, кишечник расстроен, частое мочеиспускание |
Приступ вертеброгенного болевого синдрома может длиться от 30 минут и не утихать несколько часов. После применения лечебных препаратов боли утихают через 5-7 дней.
Острые боли могут продолжаться от полутора до трех месяцев, по истечению этого срока наступает хроническая стадия течения болезни.
Диагностика при вертеброгенном синдроме.
Для постановки диагноза и назначения лечения необходимо обратиться к неврологу.
Врач детально опросит о типе и характере болей, изучит анамнез, опросит о генетических отклонениях, об образе жизни и трудовой деятельности.
Смещение позвонков доктор может определить ощупыванием позвоночного столба.
После назначит исследования на аппаратах.
Критерии для диагностики:
Если случай не запущенный, иногда достаточно провести рентгенографию.
Лечение и профилактика вертеброгенного болевого синдрома
Специалисты советуют лечение болевого синдрома проводить комплексно:
В качестве предупреждения развития обострения болевого синдрома помогают физиопроцедуры, терапия магнитами и ультразвуком.
Если после использования всех методов лечения боли не проходят, специалисты рекомендуют хирургическое вмешательство.
Помните, что своевременное обращение к специалистам, поможет не только избавиться от вертеброгенного болевого синдрома, но и предотвратить его последствия, которые могут быть необратимыми.
Наш оператор перезвонит вам в течении 20 мин
Вертеброгенная головная боль
Не всех людей головная боль заставляет отправиться к врачу, чтобы выяснить ее причины. Вертеброгенная головная боль относится к тем видам боли, которые вызваны патологическими процессами в организме и требуют лечения первопричины — остеохондроза.
Что вызывает вертеброгенную головную боль?

Остеохондроз возникает из-за стирания межпозвонковых дисков, которому способствует чрезмерная нагрузка на позвоночник. Они смещаются, уменьшаются в размере (становятся плоскими), в результате чего нервные волокна, проходящие вдоль позвоночника, испытывают чрезмерное давление, а также становятся более восприимчивыми.
Смещенными дисками сдавливаются кровеносные сосуды, в особенности позвоночные артерии — два самых крупных сосуда, проходящие вдоль позвоночного столба, которые отвечают за питание головного мозга.
Так вот вертеброгенная головная боль возникает из-за двух основных причин:
Развитию подобных состояний способствует сидячая работа, неправильное питание, недостаток физической нагрузки, влияние табачного дыма и химических ядовитых веществ, травмы позвоночника и плохая экологическая обстановка.
Запись на прием
Для того, чтобы записаться, выбирайте любой способ:
Симптомы вертеброгенной головной боли
Симптомы вертеброгенной головной боли зависят от ее причины.
Если голова болит из-за дефицита кислорода в головном мозге, т.е. сдавливания сосудов, могут появиться такие жалобы:
В отдельных случаях человек отмечает бессонницу, слезоточивость и покраснение кожи лица.
При сдавливании структур нервной ткани пациент жалуется на:
Симптоматика проявляется ярче, если остеохондроз сопровождается гипертонией или повышенным внутричерепным давлением.
Диагностика вертеброгенной головной боли
При подозрении на вертеброгенный характер головной боли можно обратиться сразу к неврологу. Также можно записаться к терапевту, который выпишет направление к узкому специалисту.
Кроме сбора анамнеза и осмотра, врачу понадобятся данные других исследований.
После подробной диагностики ставится окончательный диагноз и подбирается лечение.
Лечение вертеброгенной головной боли
Главная особенность лечения — комплексный подход. Терапевтические меры направлены не только на облегчение состояния, но и на предотвращение повторных приступов, а также нормализацию кровоснабжения головного мозга и работу нервных клеток.
Для купирования симптома назначают медикаменты, обладающие выраженным обезболивающим, противовоспалительным и противоотечным действиями. Обычно в ход идут миорелаксанты (препараты от спазмов мышц), ангиопротекторы (средства, укрепляющие и защищающие стенки сосудов), сосудорасширяющие средства, витамины группы В. В более сложных случаях назначается гормональная терапия.
Кроме медикаментозной терапии обязательно назначается мануальная, которая играет ключевую роль в лечении вертеброгенной головной боли и остеохондроза. Она зачастую сопровождается массажем.
Механическое воздействие на мышцы, суставы и хрящи способствует:
Для достижения стойкого продолжительного результата требуется пройти курс сеансов массажа и мануальной терапии.
Запись на прием
Для того, чтобы записаться, выбирайте любой способ:
Реабилитация и образ жизни после лечения
Необходимо регулярно употреблять в пищу свежие фрукты и овощи, богатые витаминами, заниматься лечебной физкультурой, избегать переохлаждения, нахождения на сквозняке или под кондиционером, резких движений.
Людям с сидячей работой нужно выделять 5 минут на небольшую «физкультпаузу» каждый час, ежедневно гулять не менее часа.
Также людям с дистрофическими изменениями позвоночника необходимо ходить к массажисту и мануальному терапевту для профилактики 1 раз в 1-2 месяца.
Связаны ли головная боль и шейный остеохондроз?
Головная боль напрямую связана с шейным остеохондрозом, поскольку головной мозг имеет единственный источник питания — позвоночные артерии. Смещение дисков в шейном отделе позвоночника блокирует движение крови по ним, в результате чего возникает кислородное голодание мозга и его следствие — головная боль.
Механизм развития вертеброгенной головной боли
Можно представить себе позвоночник как своеобразный тоннель, вдоль которого проходят нервы и позвоночные артерии. При развитии шейного остеохондроза позвонки начинают смещаться, поэтому нервы и сосуды пережимаются, сдавливаются, сдвигаются, из-за чего продвижение нервных импульсов по одним и крови по другим делается невозможным. Тоннель становится не прямым, а извилистым.
Сначала должную защиту обеспечивает жировая ткань, клетчатка, поэтому артерия подстраивается под измененную форму позвоночника. Когда защитного буфера становится недостаточно, раздражается нерв Франка, возникает рефлекторный спазм стенок сосудов.
Сужение сосудов приводит к недостаточному поступлению крови к головному мозгу, что, в свою очередь, проявляется в виде сонливости, быстрой утомляемости, снижению работоспособности и головной боли.
Вертеброгенную боль нельзя купировать анальгетиками, потому что проблема лежит намного глубже. При подозрении на этот диагноз необходимо срочно обратиться к мануальному терапевту, чтобы не допустить прогрессирования шейного остеохондроза и его следствия — синдрома позвоночной артерии.
Вертебральная поясничная боль: полифакторное происхождение, симптоматология, принципы лечения
Боль в спине, знакомая почти каждому человеку, чаще всего связана с поражением пояснично-крестцового отдела позвоночника. Развитию хронической вертебральной, в том числе поясничной боли, способствуют большие физические нагрузки и наоборот — отсутств
Боль в спине, знакомая почти каждому человеку, чаще всего связана с поражением пояснично-крестцового отдела позвоночника. Развитию хронической вертебральной, в том числе поясничной боли, способствуют большие физические нагрузки и наоборот — отсутствие адекватных нагрузок, неблагоприятные метеорологические факторы (особенно перманентные, связанные с неудовлетворительными условиями труда и быта), врожденная или приобретенная патология опорно-двигательного аппарата и позвоночного столба, а также наличие избыточного веса и остеопороза. По своей распространенности в нашей стране хроническая вертебральная боль относится к числу массовых проблем здоровья населения.
Поясничная вертебральная боль, помимо первичного поражения позвоночника, может иметь «вневертебральное» происхождение — за счет вторичного вовлечения костно-хрящевых и нервных структур позвоночного столба.
Основные факторы и клинические формы поражения позвоночника
К первичным факторам поражения позвоночника — в частности, его пояснично-крестцового отдела — относятся очаговые или распространенные вертебральные изменения, связанные с самостоятельно возникшей патологией позвоночного столба. Среди них основным фактором является дистрофический вертебральный процесс (остеохондроз позвоночника).
Вторичные факторы поражения связаны с наличием экстравертебрального патологического процесса, также приводящего к развитию очаговых или распространенных изменений в позвоночнике. Наибольшее клиническое значение среди них имеют остеопороз и метастатическое поражение позвоночника.
Первый фактор (остеопороз) отличается значительной распространенностью среди женщин среднего, пожилого и старческого возраста. В то же время остеопороз позвоночника чаще всего протекает без развития неврологических расстройств, в связи с чем его клинические проявления редко являются поводом неврологического наблюдения. Второй фактор (метастатическое поражение) во много раз превышает частоту первичных опухолей позвоночника. В ряде случаев вертебральные нарушения метастатического происхождения попадают в сферу наблюдения невролога еще до установления диагноза основного заболевания. Схема — факторы и клинические формы первичного и вторичного поражения позвоночника — представлена на рис. 1.
Клинические проявления патологии пояснично-крестцового отдела позвоночника
В неврологической практике дифференциация форм вертебрального поражения начинается с определения вертебрального синдрома, с учетом особенностей которого проводится установление основного заболевания. Клинические проявления патологии пояснично-крестцового отдела позвоночника представляют собой 3 группы вертебральных синдромов (рис. 2):
Болевые (рефлекторные) синдромы
Болевые (рефлекторные) синдромы пояснично-крестцовой области, не сопровождающиеся очаговой неврологической симптоматикой, могут проявляться:
Корешковые синдромы (радикулопатии)
Корешковые синдромы (радикулопатии), вызванные поражением пояснично-крестцового отдела позвоночника, встречаются реже болевых поясничных синдромов. О наличии радикулопатии свидетельствуют симптомы выпадения чувствительной, рефлекторной и двигательной функций определенного спинномозгового корешка.
Проявления пояснично-крестцовых радикулопатий:
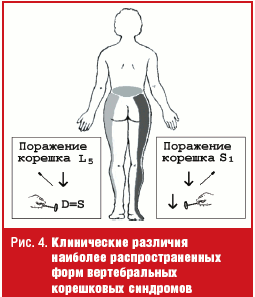
Наиболее распространенные формы пояснично-крестцовых радикулопатий связаны с поражением пятого поясничного (L5) и первого крестцового (S1) спинномозговых корешков. Клинические различия данных радикулопатий касаются зон локализации боли и чувствительных расстройств, а также наличия ахиллова рефлекса, исчезающего при радикулопатии S1 (рис. 4).
Клинические особенности остеохондроза позвоночника
В подавляющем большинстве случаев развитие поясничных болевых и корешковых синдромов вызвано остеохондрозом позвоночника, особенно часто затрагивающим сочленения двух нижних поясничных позвонков и основания крестца (межпозвоночные диски LIV–LV, LV –SI).
Основные клинические проявления остеохондроза позвоночника, в разной степени ограничивающие двигательную активность больного, включают рецидивирующую или хроническую вертебральную боль, болезненную подвижность позвоночника, а также монорадикулярные неврологические расстройства.
Течение клинических проявлений остеохондроза позвоночника чаще всего циклическое — с чередованием периодов обострения и ремиссии (полной или частичной). Обострения, как правило, носят сезонный характер (осень и весна). Наибольшая частота обострений заболевания приходится на пятое десятилетие жизни. В большинстве случаев развитие обострений вертебральной патологии бывает предсказуемым — при нарушении режима, ограничивающего физические нагрузки и исключающего охлаждение.
Самой характерной клинической особенностью остеохондроза позвоночника как заболевания с хроническим, многолетним течением является неизбежность постепенного «затихания» вертебральной боли (обычно на рубеже 5–6-го десятилетий жизни). Данная особенность остеохондроза позвоночника обусловлена переходом текущего дистрофического процесса в заключительную стадию, стабилизирующую положение костных и мягкотканных структур позвоночного столба. В связи с этим регресс вертебральной боли часто сопровождается еще большим ограничением подвижности позвоночника. Сохраняющиеся после 50 лет боль и ограничения повседневной двигательной активности больного чаще всего бывают связаны с предшествующей травмой, иной формой поражения позвоночника или остеоартрозом тазобедренного сустава.
Наиболее неблагоприятной формой проявлений поясничного остеохондроза является развитие дискогенной компрессии структур позвоночного канала, в частности — конского хвоста, угрожающей тяжелыми неврологическими осложнениями и инвалидизацией больного. Компрессия структур позвоночного канала также может быть связана с вторичными формами поражения позвоночника (рис. 1).
Признаки острой компрессии структур позвоночного канала (в том числе конского хвоста):
Клинические особенности вторичного поражения позвоночника
Симптоматическая вертебральная боль, вызванная вторичным поражением позвоночника, в самом начале своего развития может протекать подобно проявлениям остеохондроза позвоночника. Наличие данной боли часто становится поводом для проведения физиотерапии, способной еще больше усугубить проявления основного заболевания.
Установлению симптоматического характера вертебральной боли способствуют:
Атипичные вертебральные проявления (характерны для вторичного поражения позвоночника):
–чаще возникает у больных старше 40, особенно 50 лет;
–постепенно нарастает;
–усиливается при движениях, сохраняется или усиливается в покое;
–дневная, а также ночная, в том числе «пробуждающая»;
–сопровождается локальной вертебральной болью — «болезненностью» или резкой болью в пределах одного или двух смежных позвонков при надавливании и «поколачивании» остистых отростков;
–повышением температуры тела;
–общей слабостью, снижением аппетита, потерей массы тела;
–изменениями лабораторных показателей— ускорением СОЭ, анемией, лейкоцитозом.
Принципы лечения
Анальгетические средства
Основными анальгетическими средствами для устранения вертебральной боли являются нестероидные противовоспалительные препараты (НПВП). НПВП, как и другие обезболивающие препараты, обычно самостоятельно принимаются больными при усилении и возобновлении боли. Однако длительное применение анальгетических средств, повышающее риск развития осложнений лекарственной терапии, предусматривает контролируемое врачом применение НПВП.
На сегодняшний день в арсенале практикующего врача имеется широкий ряд НПВП, относящихся по механизму действия к «неселективным» противовоспалительным препаратам — блокирующим фермент циклооксигеназу (ЦОГ) и «селективным» — блокирующим изофермент ЦОГ-2. Эти препараты существенно различаются между собой соотношением преимуществ и недостатков, соответственно — выраженностью и продолжительностью лечебных эффектов и вызываемыми побочными действиями. Вероятно, более предпочтительными для больных с вертебральной болью (по доступности, эффективности и меньшей вероятности побочных эффектов) являются: среди «неселективных» НПВП — диклофенак, ибупрофен и кетопрофен, а среди «селективных» — мелоксикам.
Способы применения НПВП:
Диклофенак — внутрь 100–150 мг/сут (обычные таблетированные формы 25–50 мг, форма ретард — 100 мг); внутримышечно или подкожно; ректально; местно.
Ибупрофен — внутрь 1200 мг/сут; местно.
Кетопрофен — внутрь 150–300 мг/сут (обычная таблетированная форма 50 мг, форма ретард— 150 мг); внутримышечно; ректально; местно.
Мелоксикам— внутрь 7,5–15 мг/сут (однократно); внутримышечно; ректально.
Общим правилом для НПВП является применение пероральных форм во время или сразу после еды с достаточным количеством воды.
Длительность применения НПВП зависит от выраженности и продолжительности вертебральной боли. При остро возникшей боли в спине бывает достаточно кратковременного (в течение нескольких дней) применения НПВП. При наличии интенсивной, особенно корешковой боли, период применения одного и того же НПВП обычно составляет не менее 3–4 недель.
Наиболее вероятные побочные эффекты НПВП связаны с их воздействием на желудочно-кишечный тракт. Меньшая частота развития желудочной и кишечной диспепсии, а также желудочно-кишечного кровотечения отмечается при использовании мелоксикама.
Витамины группы В
Применение нейротропных витаминов группы В — распространенный в клинической практике метод лечения больных с поражением периферической нервной системы, в том числе неврологическими проявлениями остеохондроза позвоночника. Для проведения так называемой витаминотерапии традиционно использовался способ попеременного введения растворов тиамина (витамина В1), пиридоксина (витамина В6) и цианокобаламина (витамина В12) — по 1–2 мл внутримышечно с ежедневным чередованием каждого препарата — в течение 2–4 недель. Недостатки такой схемы уже давно известны — малые дозы и частые инъекции приводят к низкому комплайенсу.
В настоящее время чаще применяется поликомпонентный препарат «Мильгамма», каждая ампула которого содержит по 100 мг тиамина и пиридоксина и 1000 мкг цианокобаламина, а также лидокаин, обеспечивающий местноанестезирующий эффект при внутримышечном введении препарата. Мильгамма, обладающая антиноцицептивным (вероятно, серотонинергическим) действием, применяется при острой, рецидивирующей и хронической вертебральной боли. Ввиду установленного влияния Мильгаммы на процессы регенерации нервных волокон и миелиновой оболочки, данный препарат особенно широко используется при вертебральных и экстравертебральных формах поражения периферической нервной системы.
Мильгамма композитум — для перорального приема, включает бенфотиамин (жирорастворимая форма витамина В1, сохраняющая свою фармакологическую активность после всасывания в желудочно-кишечном тракте) и пиридоксин. Наличие этих двух компонентов обеспечивает эффективность дальнейшей терапии (в течение 6 недель, после курсового применения препарата «Мильгамма».
Мильгамма — внутримышечно 2 мл, ежедневно, в течение 10 или 15 дней.
Мильгамма композитум — внутрь, по 1 драже 3 раза в день, в течение 6 недель.
Немедикаментозные методы лечения
При обострении вертебральной боли и ее обратном развитии наряду с медикаментозным лечением попеременно и в различной последовательности проводятся физиотерапия (включая массаж), иглотерапия и мануальная терапия. Одновременно с этим должна проводиться постепенная, не усиливающая выраженности боли, двигательная активизация, являющаяся для больного действенным методом «самопомощи», а вне обострения — методом предупреждения хронической вертебральной боли.
Хирургические методы лечения
Хирургические методы лечения вертебральной патологии могут носить плановый или экстренный характер. Плановый порядок проведения хирургического вмешательства определяется относительно стабильной клиникой вертебральной патологии, требующей радикального удаления или доступной для хирургического воздействия.
Целью проведения подобных операций (на поясничном уровне) является:
Большинство хирургических операций на позвоночнике проводится по поводу хронической или часто рецидивирующей поясничной боли. Основным аргументом в пользу выбора хирургического лечения обычно является «исчерпанность» всего арсенала доступных для данного случая консервативных методов.
При принятии решения о проведении хирургического лечения — радикального, но значительно более дорогостоящего, — необходимо учитывать:
Необходимость проведения экстренного хирургического вмешательства возникает при остром развитии неврологических расстройств, обусловленных компрессией спинного мозга и конского хвоста. При отсутствии радикального лечения, на фоне дальнейшего нарастания спинномозговой и полирадикулярной симптоматики, возможно развитие необратимых неврологических нарушений. Однако проведенная в экстренном порядке хирургическая операция позволяет устранить остро возникшую компрессию спинного мозга, его сосудов и конского хвоста, и обеспечить восстановление двигательных, чувствительных и тазовых функций.
Ю. В. Грачев, доктор медицинских наук
В. И. Шмырев, доктор медицинских наук, профессор
НИИ ОПП РАМН, МЦ Управления делами Президента РФ, Москва