вертебральная люмбалгия что это такое
Люмбалгия

Что такое люмбалгия
Боль при люмбалгии может быть хронической или острой/подострой, но в любом случае она обусловлена патологией позвоночника. Синдром люмбалгии относят к признакам остеохондроза поясничной зоны позвоночного столба, хотя нередко при данном диагнозе вообще может не возникать боли. Степень выраженности боли может выть разной и зависит от индивидуального совокупного ряда факторов. Встречается в основном у людей трудоспособного возраста (25-45 лет).
Поясничная боль может локализоваться только с одной стороны или с обеих (правосторонняя, левосторонняя, симметричная). Беспокоит она чаще всего в нижнем отделе поясницы и может иррадиировать в ягодичную область (одну или обе ягодицы).
Вертеброгенная люмбалгия является основным проявлением хронической формы остеохондроза (поясничной зоны) и чаще характерна для мужчин. Может иметь любую продолжительность (длиться от нескольких недель/месяцев до нескольких лет). Если причиной болей являются болезни межпозвонкового диска (грыжа, протрузия), то люмбалгия называется дискогенной.
Помимо вышеуказанной, «классической», бывают и другие ее виды. Она может сочетаться с тянущей болью в одной или обеих ногах (ишиасом), и в этом случае она носит название люмбоишиалгия. (левосторонняя или правосторонняя). В зависимости от распространения (на одну или обе конечности). Сопровождает некорешковую фазу поясничного остеохондроза.
Когда боль усиливают не только движения, но даже малейшая активность, такая как разговор, чихание, наклон, то данная разновидность имеет название люмбалгия с мышечно-тоническим синдромом. Часто при этом имеет место искривление позвоночника умеренной степени, вызывающее выраженное рефлекторное напряжение мышц поясницы (двустороннее или одностороннее), которое и провоцирует возникновение боли.
Причины люмбалгии
Боль в пояснице (люмбалгия), как хроническая, так и острая, чаще всего обусловлена патологическими процессами (дегенеративно-дистрофическими) в позвоночнике, особенно в поясничном отделе. Помимо остеохондроза люмбалгию вызывают его осложнения, такие как протрузия, спондилолистез, межпозвоночная грыжа, спондилоартроз, спондилез.
Механизм возникновения люмбалгии основан на раздражении нервов (особенно синувертебрального). Особенно выражена боль при трещинах фиброзного кольца. Также причиной являются аномалии развития поясничного отдела позвоночника.
Боль может возникнуть после однократной физической перегрузки, травм поясницы, переохлаждения, стресса резкие повороты туловища, переохлаждение, пребывание на сквозняках, длительное нахождение в неудобной или однообразной позе. Причем проявиться люмбалгия может не только через несколько дней или недель, но даже через несколько месяцев после провоцирующего фактора.
В группу риска также входят обладатели лишнего веса, некоторых хронических заболеваний, имеющие инфекционные болезни, работники вредных производств, те, кто испытывает повышенные нагрузки, ведет адинамический образ жизни, долго находится в неудобном или одном и том же положении тела.
Симптомы
При позвоночном остеохондрозе люмбалгия имеет ноющий характер и больше выражена утром. Может иметь разную продолжительность, уменьшаться или увеличиваться в течение суток. Имеются провоцирующие факторы, усиливающие или снижающие интенсивность люмбалгии. У одних ее вызывает активность, а у других ее отсутствие, соответственно ослабляют боль противоположные действия. Может иметь место сочетание данных проявлений у одного и того же человека.

Стихание боли в положении лежа медики объясняют снижением нагрузки на поясничные межпозвонковые диски. Больные интуитивно или осознанно находят наиболее комфортную позу (при которой боль наименее выражена). Чаще всего, это поза лежа на боку с согнутыми ногами.
Вначале имеет место умеренная люмбалгия, постепенно боль усиливается, но не достигает такой степени выраженности, как при поясничном простреле (люмбаго), называемом еще острой люмбалгией. Больные могут передвигаться, выполнять работу, но качество жизни существенно снижается.
Диагностика люмбалгии
Люмбалгию можно диагностировать разными способами. Диагностикой данного заболевания занимается врач-невролог. Самым распространенным является клинический осмотр и опрос больного, сочетанный со статическим и динамическим исследованием позвоночника, а также с мануальной диагностикой. Дополнительно исследуются органы тазовой и брюшной полости, чтобы исключить болезни, которые выступающие источником отраженной боли. Помимо этого не лишним будет диагностика МРТ, рентгенография, УЗИ. При обследовании проводят дифференцировку люмбалгии от миозита спинных мышц и патологий тазобедренного сустава.
Опытные врачи Кунцевского лечебно-реабилитационного центра проведут тщательную диагностику и разберутся в причинах возникновения симптома. Затем будет составлен план лечения пациента. Запишитесь на прием к нашему врачу и сделайте шаг к избавлению от люмбалгии!
Лечение с помощью мануальной терапии
Избавиться от люмбалгии можно только устранив причины, вызвавшие ее. Именно такое лечение можно считать полноценным. В остальных случаях помощь окажет временный эффект и через некоторое время люмбалгия появится снова, а если лечение было неадекватным, она будет усиливаться или рецидивировать. Важно найти хорошего мануального специалиста, иначе можно не только не вылечиться, но и даже сделать еще хуже.
Так как основной причиной люмбалгии считается позвоночный остеохондроз, причиной которого, в свою очередь, является неправильная работа позвоночника, следует лечить не люмбалгию, а именно остеохондроз. К тому же, избавившись от остеохондроза, обезопасит себя от появления его осложнений, таких как грыжи и протрузии дисков.
Одним из самых эффективных способов устранения неполадок в работе позвоночника считается мануальная терапия. Особенно эффективна она в сочетании с последующим выполнением комплекса лечебной физкультуры (ЛФК). Все это не только улучшает состояние, но и стимулирует восстановительные процессы, благодаря чему течение заболевания можно иногда даже не только остановить, но и повернуть вспять.
Количество процедур назначается индивидуально, исходя из особенностей здоровья больного, стадии процесса, осложнений, сопутствующих заболеваний. Также необходимо выполнять ЛФК, чтобы закрепить достигнутый результат и поддерживать его после лечения.
Важность лечебной физкультуры
Любая разновидность люмбалгии доставляет неприятные ощущения. Кроме того, систематическая боль ограничивает трудоспособность, а то и вовсе лишает ее. Поэтому терапия должна начинаться как можно раньше, а лечебные мероприятия быть комплексными. Ну и, конечно же, лечение должно проводиться под контролем врача.
ЛФК первоначально направлен на ликвидацию мышечных спазмов и патологических процессов, ведущих к мышечным отекам, боли, застойным явлениям. После купирования боли ЛФК помогает оптимизировать двигательный стереотип, то есть заставить позвоночник работать как надо, исключить перегрузку его сегментов, чтобы диски не подвергались дальнейшему разрушению.
ЛФК также строится на индивидуальных особенностях больного. К ним относится общее состояние здоровья, степень запущенности заболевания, особенности расположения патологий. Специалисты рекомендуют не ограничиваться только ЛФК. Упражнения в сочетании с мануальной терапией не только облегчат состояние, но и станут профилактикой рецидивов.
Записаться на прием к врачу-неврологу платно можно одним из способов:
Содержание данной статьи проверено и подтверждено на соответствие медицинским стандартам врачом-неврологом, рефлексотерапевтом Сысуевым Олегом Михайловичем
Вертеброгенная люмбалгия
Вертеброгенная люмбалгия – острый или хронический болевой синдром, возникающий в локальной области поясничного отдела позвоночника. Данный синдром занимает лидирующее положение по частоте обращаемости в медицинские учреждения.
Причиной люмбалгии может быть рефлекторный или компрессионный синдром.
Симптомы и причины люмбалгии
Если возникает острая вертеброгенная люмбалгия, то многие пациенты уверенно показывают конкретную точку, в которой развивается болевой синдром. Провоцирует развитие боли резкое движение, кашель, чихание, физическая нагрузка, наклон. При осмотре врач отмечает сглаженность лордоза, болезненность при пальпации паравертебральных точек, умеренный симптом натяжения. Такую боль еще называют люмбаго.
Говоря о хронизации процесса, подразумевается хроническая вертеброгенная люмбалгия, для которой характерна ноющая, не явно выраженная боль, усиливающаяся при движении. Ограничение статики в поясничном отделе менее выражена.
Причины вертеброгенной люмбалгии связаны с заболеваниями позвоночника:
Соответственно, зная механизм образования болевого синдрома, понимая причины развития боли, можно эффективно влиять на данные процессы, назначая медикаментозную терапию.
Лечение острой вертеброгенной люмбалгии
Лечение вертеброгенной люмбалгии является комплексным с учетом этиологического и патогенетического фактора. Главной задачей терапии острой люмбалгии является быстрое купирование интенсивного болевого синдрома. Постельный режим длится 1-2 дня, после чего показана ранняя активизация больного.
Если имеется нестабильность позвоночного сегмента, то показана иммобилизация поясничного отдела. Однако иммобилизация также должна быть краткосрочной, после чего постепенно расширяют двигательный режим.
Для купирования боли рекомендованы паравертебральные блокады с анестетиком, кортикостероидом. Блокады проводятся один раз в три дня, курсами по 3-5 процедур. Применение НПВС является золотым стандартом терапии острой люмбалгии. В зависимости от выраженности боли выбирается форма поступления препарата в организм: мази, таблетированные формы, в/м, в/в, внутрисуставные инъекции.
Показана противоотечная терапия, назначение миорелаксантов. Важным в лечении люмбалгии является подбор вазоактивных препаратов, нормализующих микроциркуляцию. В тяжелых случаях показано назначение кортикостероидов кратким курсом с быстрой отменой препарата.
Хроническая вертеброгенная люмбалгия
Хроническая вертеброгенная люмбалгия лечится по тому же принципу, однако выбор анальгетиков здесь меняется. В случае хронического течения показано назначение антидепрессантов и антиконвульсантов, оказывающих тормозное влияние на спинной мозг.
Так же рекомендовано добавление вегетотропных, антихолинэстеразных препаратов. Хороший эффект оказывает назначение витаминов группы В, хондропротекторов.
Немаловажным является назначение немедикаментозного лечения: иглорефлексотерапия, массаж, токи, УВЧ, магнито- и лазеротерапия, ЛФК. Особая роль отводится методу постизометрической релаксации и вытяжению.
В случае неэффективности медикаментозного лечения, не купируемом болевом синдроме, постоянного обострения врач должен рассматривать вопрос о проведении хирургической операции.
Вертебральная поясничная боль: полифакторное происхождение, симптоматология, принципы лечения
Боль в спине, знакомая почти каждому человеку, чаще всего связана с поражением пояснично-крестцового отдела позвоночника. Развитию хронической вертебральной, в том числе поясничной боли, способствуют большие физические нагрузки и наоборот — отсутств
Боль в спине, знакомая почти каждому человеку, чаще всего связана с поражением пояснично-крестцового отдела позвоночника. Развитию хронической вертебральной, в том числе поясничной боли, способствуют большие физические нагрузки и наоборот — отсутствие адекватных нагрузок, неблагоприятные метеорологические факторы (особенно перманентные, связанные с неудовлетворительными условиями труда и быта), врожденная или приобретенная патология опорно-двигательного аппарата и позвоночного столба, а также наличие избыточного веса и остеопороза. По своей распространенности в нашей стране хроническая вертебральная боль относится к числу массовых проблем здоровья населения.
Поясничная вертебральная боль, помимо первичного поражения позвоночника, может иметь «вневертебральное» происхождение — за счет вторичного вовлечения костно-хрящевых и нервных структур позвоночного столба.
Основные факторы и клинические формы поражения позвоночника
К первичным факторам поражения позвоночника — в частности, его пояснично-крестцового отдела — относятся очаговые или распространенные вертебральные изменения, связанные с самостоятельно возникшей патологией позвоночного столба. Среди них основным фактором является дистрофический вертебральный процесс (остеохондроз позвоночника).
Вторичные факторы поражения связаны с наличием экстравертебрального патологического процесса, также приводящего к развитию очаговых или распространенных изменений в позвоночнике. Наибольшее клиническое значение среди них имеют остеопороз и метастатическое поражение позвоночника.
Первый фактор (остеопороз) отличается значительной распространенностью среди женщин среднего, пожилого и старческого возраста. В то же время остеопороз позвоночника чаще всего протекает без развития неврологических расстройств, в связи с чем его клинические проявления редко являются поводом неврологического наблюдения. Второй фактор (метастатическое поражение) во много раз превышает частоту первичных опухолей позвоночника. В ряде случаев вертебральные нарушения метастатического происхождения попадают в сферу наблюдения невролога еще до установления диагноза основного заболевания. Схема — факторы и клинические формы первичного и вторичного поражения позвоночника — представлена на рис. 1.
Клинические проявления патологии пояснично-крестцового отдела позвоночника
В неврологической практике дифференциация форм вертебрального поражения начинается с определения вертебрального синдрома, с учетом особенностей которого проводится установление основного заболевания. Клинические проявления патологии пояснично-крестцового отдела позвоночника представляют собой 3 группы вертебральных синдромов (рис. 2):
Болевые (рефлекторные) синдромы
Болевые (рефлекторные) синдромы пояснично-крестцовой области, не сопровождающиеся очаговой неврологической симптоматикой, могут проявляться:
Корешковые синдромы (радикулопатии)
Корешковые синдромы (радикулопатии), вызванные поражением пояснично-крестцового отдела позвоночника, встречаются реже болевых поясничных синдромов. О наличии радикулопатии свидетельствуют симптомы выпадения чувствительной, рефлекторной и двигательной функций определенного спинномозгового корешка.
Проявления пояснично-крестцовых радикулопатий:
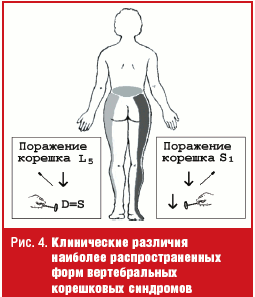
Наиболее распространенные формы пояснично-крестцовых радикулопатий связаны с поражением пятого поясничного (L5) и первого крестцового (S1) спинномозговых корешков. Клинические различия данных радикулопатий касаются зон локализации боли и чувствительных расстройств, а также наличия ахиллова рефлекса, исчезающего при радикулопатии S1 (рис. 4).
Клинические особенности остеохондроза позвоночника
В подавляющем большинстве случаев развитие поясничных болевых и корешковых синдромов вызвано остеохондрозом позвоночника, особенно часто затрагивающим сочленения двух нижних поясничных позвонков и основания крестца (межпозвоночные диски LIV–LV, LV –SI).
Основные клинические проявления остеохондроза позвоночника, в разной степени ограничивающие двигательную активность больного, включают рецидивирующую или хроническую вертебральную боль, болезненную подвижность позвоночника, а также монорадикулярные неврологические расстройства.
Течение клинических проявлений остеохондроза позвоночника чаще всего циклическое — с чередованием периодов обострения и ремиссии (полной или частичной). Обострения, как правило, носят сезонный характер (осень и весна). Наибольшая частота обострений заболевания приходится на пятое десятилетие жизни. В большинстве случаев развитие обострений вертебральной патологии бывает предсказуемым — при нарушении режима, ограничивающего физические нагрузки и исключающего охлаждение.
Самой характерной клинической особенностью остеохондроза позвоночника как заболевания с хроническим, многолетним течением является неизбежность постепенного «затихания» вертебральной боли (обычно на рубеже 5–6-го десятилетий жизни). Данная особенность остеохондроза позвоночника обусловлена переходом текущего дистрофического процесса в заключительную стадию, стабилизирующую положение костных и мягкотканных структур позвоночного столба. В связи с этим регресс вертебральной боли часто сопровождается еще большим ограничением подвижности позвоночника. Сохраняющиеся после 50 лет боль и ограничения повседневной двигательной активности больного чаще всего бывают связаны с предшествующей травмой, иной формой поражения позвоночника или остеоартрозом тазобедренного сустава.
Наиболее неблагоприятной формой проявлений поясничного остеохондроза является развитие дискогенной компрессии структур позвоночного канала, в частности — конского хвоста, угрожающей тяжелыми неврологическими осложнениями и инвалидизацией больного. Компрессия структур позвоночного канала также может быть связана с вторичными формами поражения позвоночника (рис. 1).
Признаки острой компрессии структур позвоночного канала (в том числе конского хвоста):
Клинические особенности вторичного поражения позвоночника
Симптоматическая вертебральная боль, вызванная вторичным поражением позвоночника, в самом начале своего развития может протекать подобно проявлениям остеохондроза позвоночника. Наличие данной боли часто становится поводом для проведения физиотерапии, способной еще больше усугубить проявления основного заболевания.
Установлению симптоматического характера вертебральной боли способствуют:
Атипичные вертебральные проявления (характерны для вторичного поражения позвоночника):
–чаще возникает у больных старше 40, особенно 50 лет;
–постепенно нарастает;
–усиливается при движениях, сохраняется или усиливается в покое;
–дневная, а также ночная, в том числе «пробуждающая»;
–сопровождается локальной вертебральной болью — «болезненностью» или резкой болью в пределах одного или двух смежных позвонков при надавливании и «поколачивании» остистых отростков;
–повышением температуры тела;
–общей слабостью, снижением аппетита, потерей массы тела;
–изменениями лабораторных показателей— ускорением СОЭ, анемией, лейкоцитозом.
Принципы лечения
Анальгетические средства
Основными анальгетическими средствами для устранения вертебральной боли являются нестероидные противовоспалительные препараты (НПВП). НПВП, как и другие обезболивающие препараты, обычно самостоятельно принимаются больными при усилении и возобновлении боли. Однако длительное применение анальгетических средств, повышающее риск развития осложнений лекарственной терапии, предусматривает контролируемое врачом применение НПВП.
На сегодняшний день в арсенале практикующего врача имеется широкий ряд НПВП, относящихся по механизму действия к «неселективным» противовоспалительным препаратам — блокирующим фермент циклооксигеназу (ЦОГ) и «селективным» — блокирующим изофермент ЦОГ-2. Эти препараты существенно различаются между собой соотношением преимуществ и недостатков, соответственно — выраженностью и продолжительностью лечебных эффектов и вызываемыми побочными действиями. Вероятно, более предпочтительными для больных с вертебральной болью (по доступности, эффективности и меньшей вероятности побочных эффектов) являются: среди «неселективных» НПВП — диклофенак, ибупрофен и кетопрофен, а среди «селективных» — мелоксикам.
Способы применения НПВП:
Диклофенак — внутрь 100–150 мг/сут (обычные таблетированные формы 25–50 мг, форма ретард — 100 мг); внутримышечно или подкожно; ректально; местно.
Ибупрофен — внутрь 1200 мг/сут; местно.
Кетопрофен — внутрь 150–300 мг/сут (обычная таблетированная форма 50 мг, форма ретард— 150 мг); внутримышечно; ректально; местно.
Мелоксикам— внутрь 7,5–15 мг/сут (однократно); внутримышечно; ректально.
Общим правилом для НПВП является применение пероральных форм во время или сразу после еды с достаточным количеством воды.
Длительность применения НПВП зависит от выраженности и продолжительности вертебральной боли. При остро возникшей боли в спине бывает достаточно кратковременного (в течение нескольких дней) применения НПВП. При наличии интенсивной, особенно корешковой боли, период применения одного и того же НПВП обычно составляет не менее 3–4 недель.
Наиболее вероятные побочные эффекты НПВП связаны с их воздействием на желудочно-кишечный тракт. Меньшая частота развития желудочной и кишечной диспепсии, а также желудочно-кишечного кровотечения отмечается при использовании мелоксикама.
Витамины группы В
Применение нейротропных витаминов группы В — распространенный в клинической практике метод лечения больных с поражением периферической нервной системы, в том числе неврологическими проявлениями остеохондроза позвоночника. Для проведения так называемой витаминотерапии традиционно использовался способ попеременного введения растворов тиамина (витамина В1), пиридоксина (витамина В6) и цианокобаламина (витамина В12) — по 1–2 мл внутримышечно с ежедневным чередованием каждого препарата — в течение 2–4 недель. Недостатки такой схемы уже давно известны — малые дозы и частые инъекции приводят к низкому комплайенсу.
В настоящее время чаще применяется поликомпонентный препарат «Мильгамма», каждая ампула которого содержит по 100 мг тиамина и пиридоксина и 1000 мкг цианокобаламина, а также лидокаин, обеспечивающий местноанестезирующий эффект при внутримышечном введении препарата. Мильгамма, обладающая антиноцицептивным (вероятно, серотонинергическим) действием, применяется при острой, рецидивирующей и хронической вертебральной боли. Ввиду установленного влияния Мильгаммы на процессы регенерации нервных волокон и миелиновой оболочки, данный препарат особенно широко используется при вертебральных и экстравертебральных формах поражения периферической нервной системы.
Мильгамма композитум — для перорального приема, включает бенфотиамин (жирорастворимая форма витамина В1, сохраняющая свою фармакологическую активность после всасывания в желудочно-кишечном тракте) и пиридоксин. Наличие этих двух компонентов обеспечивает эффективность дальнейшей терапии (в течение 6 недель, после курсового применения препарата «Мильгамма».
Мильгамма — внутримышечно 2 мл, ежедневно, в течение 10 или 15 дней.
Мильгамма композитум — внутрь, по 1 драже 3 раза в день, в течение 6 недель.
Немедикаментозные методы лечения
При обострении вертебральной боли и ее обратном развитии наряду с медикаментозным лечением попеременно и в различной последовательности проводятся физиотерапия (включая массаж), иглотерапия и мануальная терапия. Одновременно с этим должна проводиться постепенная, не усиливающая выраженности боли, двигательная активизация, являющаяся для больного действенным методом «самопомощи», а вне обострения — методом предупреждения хронической вертебральной боли.
Хирургические методы лечения
Хирургические методы лечения вертебральной патологии могут носить плановый или экстренный характер. Плановый порядок проведения хирургического вмешательства определяется относительно стабильной клиникой вертебральной патологии, требующей радикального удаления или доступной для хирургического воздействия.
Целью проведения подобных операций (на поясничном уровне) является:
Большинство хирургических операций на позвоночнике проводится по поводу хронической или часто рецидивирующей поясничной боли. Основным аргументом в пользу выбора хирургического лечения обычно является «исчерпанность» всего арсенала доступных для данного случая консервативных методов.
При принятии решения о проведении хирургического лечения — радикального, но значительно более дорогостоящего, — необходимо учитывать:
Необходимость проведения экстренного хирургического вмешательства возникает при остром развитии неврологических расстройств, обусловленных компрессией спинного мозга и конского хвоста. При отсутствии радикального лечения, на фоне дальнейшего нарастания спинномозговой и полирадикулярной симптоматики, возможно развитие необратимых неврологических нарушений. Однако проведенная в экстренном порядке хирургическая операция позволяет устранить остро возникшую компрессию спинного мозга, его сосудов и конского хвоста, и обеспечить восстановление двигательных, чувствительных и тазовых функций.
Ю. В. Грачев, доктор медицинских наук
В. И. Шмырев, доктор медицинских наук, профессор
НИИ ОПП РАМН, МЦ Управления делами Президента РФ, Москва