вэб инфекция что это такое у взрослых симптомы
Современные подходы к лечению Эпштейна–Барр-вирусной инфекции у взрослых
Одной из актуальных проблем современной медицины является высокая инфицированность населения одним из представителей оппортунистических возбудителей — вирусом Эпштейна–Барр (ВЭБ).
Одной из актуальных проблем современной медицины является высокая инфицированность населения одним из представителей оппортунистических возбудителей — вирусом Эпштейна–Барр (ВЭБ). Практикующие врачи в своей повседневной практике чаще сталкиваются с клинически манифестными формами первичной Эпштейна–Барр-вирусной инфекции (ЭБВИ) в виде острой, как правило, не верифицированной респираторной инфекцией (более 40% случаев) или инфекционным мононуклеозом (около 18% всех заболеваний) [1, 2]. В большинстве случаев эти заболевания протекают доброкачественно и заканчиваются выздоровлением, но с пожизненной персистенцией ВЭБ в организме переболевшего [1, 3–5].
Однако в 10–25% случаев первичное инфицирование ВЭБ, протекающее бессимптомно, и острая ЭБВИ могут иметь неблагоприятные последствия [6–9] с формированием лимфопролиферативных и онкологических заболеваний, синдрома хронической усталости, ВЭБ-ассоциированного гемофагоцитарного синдрома и др. [7, 9, 11–14].
До настоящего времени нет четких критериев, позволяющих прогнозировать исход первичного инфицирования ВЭБ. Перед врачом, к которому обращается пациент с острой ЭБВИ, всегда встает вопрос: что предпринять в каждом конкретном случае, чтобы максимально снизить риск развития хронической ЭБВИ и ВЭБ-ассоциированных патологических состояний Этот вопрос не праздный, и ответить на него действительно очень трудно, т. к. до сих пор нет четкой патогенетически обоснованной схемы лечения больных, а имеющиеся рекомендации часто противоречат друг другу.
По мнению многих исследователей, лечение ЭБВИ-мононуклеоза (ЭБВИМ) не требует назначения специфической терапии [15–17]. Лечение больных, как правило, проводится в амбулаторных условиях, изоляция пациента не требуется. Показаниями к госпитализации следует считать длительную лихорадку, выраженный синдром тонзиллита и/или синдром ангины, полилимфаденопатию, желтуху, анемию, обструкцию дыхательных путей, боли в животе и развитие осложнений (хирургических, неврологических, гематологических, со стороны сердечно-сосудистой и дыхательной системы, синдром Рейе).
При легком и среднетяжелом течении ЭБВ ИМ больным целесообразно рекомендовать палатный или общий режим с возвращением к обычной деятельности на адекватном для каждого конкретного больного физическом и энергетическом уровне. Проведенное многоцентровое исследование показало, что необоснованно рекомендуемый строгий постельный режим удлиняет период выздоровления и сопровождается длительным астеническим синдромом, требующим нередко медикаментозного лечения [18].
При легком течении ЭБВ ИМ лечение больных ограничивается поддерживающей терапией, включающей адекватную гидратацию, полоскание ротоглотки раствором антисептиков (с добавлением 2% раствора лидокаина (ксилокаина) при выраженном дискомфорте в глотке), нестероидные противовоспалительные препараты, такие как парацетамол (Ацетаминофен, Тайленол). По мнению ряда авторов назначение блокаторов Н2 рецепторов, витаминов, гепатопротекторов и местная обработка миндалин различными антисептиками являются малоэффективными и необоснованными способами лечения [19, 20]. Из экзотических методов лечения следует упомянуть рекомендуемое Ф. Г. Боковым и соавт. (2006) применение мегадоз бифидобактерий при лечении больных острым мононуклеозом [21].
Мнения о целесообразности назначения антибактериальных препаратов при лечении ЭБВИМ весьма противоречивы. По мнению Gershburg E. (2005) тонзиллит при ИМ часто асептический и назначение антибактериальной терапии не оправдано. Также нет смысла в применении антибактериальных средств при катаральной ангине [4]. Показанием для назначения антибактериальных препаратов является присоединение вторичной бактериальной инфекции (развитие у больного лакунарной или некротической ангины, таких осложнений, как пневмония, плеврит и др.), о чем свидетельствуют сохраняющиеся более трех суток выраженные воспалительные изменения показателей крови и фебрильная лихорадка. Выбор препарата зависит от чувствительности микрофлоры на миндалинах больного к антибиотикам и возможных побочных реакций со стороны органов и систем.
Противопоказаны препараты из группы аминопенициллинов (ампициллин, амоксициллин (Флемоксин Солютаб, Хиконцил), амоксициллин с клавуланатом (Амоксиклав, Моксиклав, Аугментин)) из-за возможности развития аллергической реакции в виде экзантемы. Появление сыпи на аминопенициллины не является IgE-зависимой реакцией, поэтому применение блокаторов Н1 гистаминовых рецепторов не имеет ни профилактического, ни лечебного эффекта [19].
По мнению ряда авторов до настоящего времени сохраняется эмпирический подход к назначению глюкокортикостероидов больным с ЭБВИ [23]. Глюкокортикостероиды (преднизолон, преднизон (Делтазон, Метикортен, Оразон, Ликвид Пред), Солу Кортеф (гидрокортизон), дексаметазон) рекомендуются больным с тяжелым течением ЭБВИМ, с обструкцией дыхательных путей, неврологическими и гематологическими осложнениями (тяжелая тромбоцитопения, гемолитическая анемия) [4, 24]. Суточная доза преднизолона составляет 60–80 мг в течение 3–5 дней (реже 7 дней) с последующей быстрой отменой препарата. Одинаковой точки зрения на назначение этим больным глюкокортикостероидов при развитии миокардита, перикардита и поражениях ЦНС нет.
При тяжелом течении ЭБВИМ показана внутривенная дезинтоксикационная терапия, при разрыве селезенки — хирургическое лечение.
Наиболее дискуссионным остается вопрос о назначении противовирусной терапии больным с ЭБВИ. В настоящее время известен большой перечень препаратов, являющихся ингибиторами ВЭБ репликации в культуре клеток [4, 25–27].
По данным E. Gershburg, J. S. Pagano (2005) все современные «кандидаты» для лечения ЭБВИ могут быть разделены на две группы:
I. Подавляющие активность ДНК-полимеразы ВЭБ:
II. Различные соединения, не ингибирующие вирусной ДНК-полимеразы (механизм изучается): марибавир, бета-L-5 урацил йододиоксолан, индолокарбазол.
Однако проведенный метаанализ пяти рандомизированных контролируемых испытаний с участием 339 больных ЭБВИМ, принимавших ацикловир (Зовиракс), показал неэффективность препарата [28, 29].
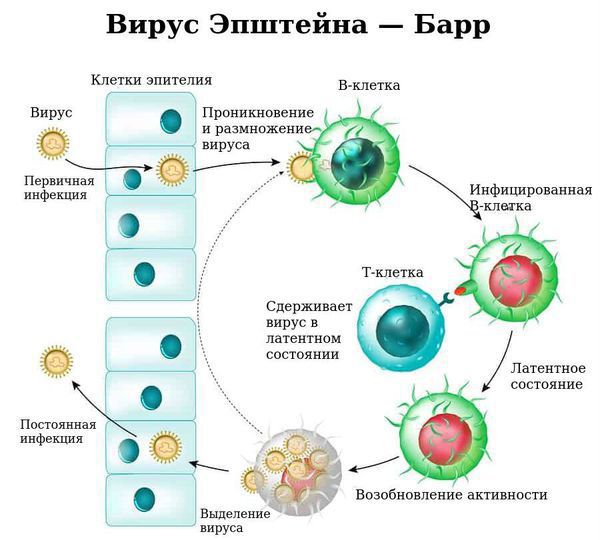
Одна из возможных причин кроется в цикле развития ВЭБ, в котором ДНК вируса имеет линейную либо циркулярную (эписома) структуру и размножается в ядре клетки хозяина. Активная репликация вируса происходит при продуктивной (литической) стадии инфекционного процесса (ДНК ВЭБ линейной формы). При острой ЭБВИ и активации хронической ЭБВИ происходит цитолитический цикл развития вируса, при котором он запускает экспрессию собственных ранних антигенов и активирует некоторые гены клеток макроорганизма, продукты которых участвуют в репликации ВЭБ. При латентной ЭБВИ ДНК вируса имеет вид эписомы (круговой суперспиральный геном), находящейся в ядре. Циркулярный геном ДНК ВЭБ характерен для CD21+ лимфоцитов, в которых даже при первичном инфицировании вирусом практически не наблюдается литической стадии инфекционного процесса, а ДНК воспроизводится в виде эписомы синхронно с клеточным делением инфицированных клеток. Гибель пораженных ВЭБ В лимфоцитов связана не с опосредованным вирусом цитолизом, а с действием цитотоксических лимфоцитов [4].
При назначении противовирусных препаратов при ЭБВИ врач должен помнить, что их клиническая эффективность зависит от правильной трактовки клинических проявлений болезни, стадии инфекционного процесса и цикла развития вируса на этой стадии. Однако не менее важным является и тот факт, что большинство симптомов ЭБВИ связаны не с прямым цитопатическим действием вируса в инфицированных тканях, а с опосредованным иммунопатологическим ответом ВЭБ-инфицированных В лимфоцитов, циркулирующих в крови и находящихся в клетках пораженных органов. Именно поэтому аналоги нуклеозидов (ацикловир, ганцикловир и др.) и ингибиторы полимеразы (Фоскарнет), подавляющие репликацию ВЭБ и уменьшающие содержание вируса в слюне (но не санирующие ее полностью [4], не оказывают клинического эффекта на тяжесть и продолжительность симптомов ЭБВИМ.
Показаниями для лечения ЭБВИМ противовирусными препаратами являются: тяжелое, осложненное течение болезни, необходимость профилактики ВЭБ-ассоциированной В-клеточной лимфопролиферации у иммунокомпрометированных пациентов, ВЭБ-ассоциированная лейкоплакия. Bannett N. J., Domachowske J. (2010) рекомендуют применять ацикловир (Зовиракс) внутрь в дозе 800 мг внутрь 5 раз в сутки в течение 10 дней (или 10 мг/кг каждые 8 часов в течение 7–10 дней). При поражениях нервной системы предпочтителен внутривенный способ введения препарата в дозе 30 мг/кг/сут 3 раза в сутки в течение 7–10 дней.
По мнению E. Gershburg, J. S. Pagano (2005), если под действием каких-либо факторов (например, иммуномодуляторов, при ВЭБ-ассоциированных злокачественных опухолях — применение лучевой терапии, гемцитабина, доксорубицина, аргинина бутирата и др.) удается перевести ДНК ВЭБ из эписомы в активную репликативную форму, т. е. активировать литический цикл вируса, то в этом случае можно ожидать клинический эффект от противовирусной терапии.
В комплексной терапии рекомендуется внутривенное введение иммуноглобулинов (Гаммар-П, Полигам, Сандоглобулин, Альфаглобин и др.) 400 мг/кг/сут, № 4–5.
В последние годы все чаще для лечения ЭБВИ стали применять рекомбинантные альфа-интерфероны (Интрон А, Роферон-А, Реаферон-ЕС) по 1 млн ME в/м в течение 5–7 дней или через день; при хронической активной ЭБВИ — 3 млн ME в/м 3 раза в неделю, курс 12–36 недель.
В качестве индуктора интерферона при тяжелом течении ЭБВИ рекомендуется использовать Циклоферон по 250 мг (12,5% 2,0 мл) в/м, 1 раз в сутки, № 10 (первые двое суток ежедневно, затем через день) или по схеме: 250 мг/сут, в/м на 1-й, 2-й, 4-й, 6-й, 8-й, 11-й, 14-й, 17-й, 20-й, 23-й, 26-й и 29-й день в сочетании с этиотропной терапией. Перорально Циклоферон назначается по 0,6 г/сут, курсовая доза (6–12 г, т. е. 20–40 таблеток).
Медикаментозная коррекция астенического синдрома при хронической ЭБВИ включает назначение адаптогенов, высоких доз витаминов группы В, ноотропных препаратов, антидепрессантов, психостимуляторов, препаратов с прохолинергическим механизмом действия и корректоров клеточного метаболизма [30–32].
Залогом успешного лечения больного с ЭБВИ являются комплексная терапия и строго индивидуальная тактика ведения как в стационаре, так и во время диспансерного наблюдения.
Литература
Что такое мононуклеоз инфекционный? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
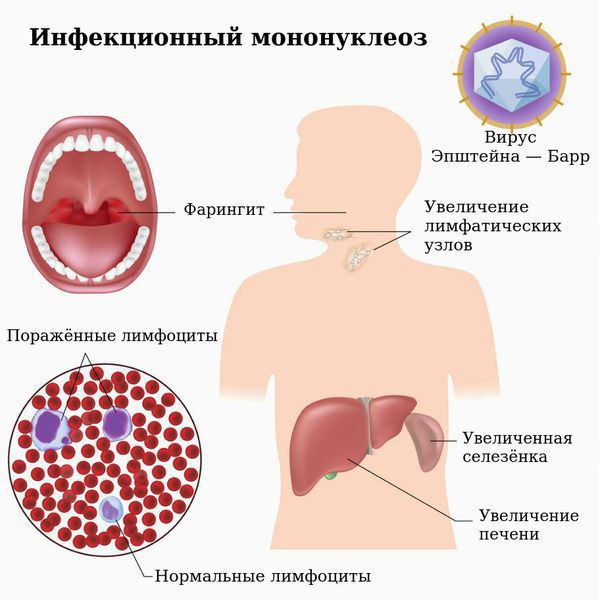
Инфекционный мононуклеоз (болезнь Филатова, железистая лихорадка, «поцелуйная болезнь», болезнь Пфейфера) — острое инфекционное заболевание, которое вызывается вирусом Эпштейна — Барр (ВЭБ).
Какой урон вирус наносит организму
Заболевание характеризуется лихорадкой, поражением лимфатических узлов, тонзиллитом, увеличением печени и селезёнки и выраженным изменением состава крови. Вирус поражает циркулирующие в крови В-лимфоциты и тем самым нарушает клеточный и гуморальный иммунитет.
Этиология
Заболевание впервые описано в 1884 году отечественным педиатром Н. Ф. Филатовым и в 1889 году Р. Ф. Пфейфером. В 1964 году Майкл Энтони Эпштейн и Ивонна Барр выделили возбудителя болезни, который был назван в их честь.
Эпидемиология
Источник инфекции — больной человек с манифестными и стёртыми формами заболевания, но преимущественно — вирусоносители, не имеющие никаких явных признаков заболевания (как клинически, так и лабораторно).
После первичного инфицирования вирус может выделяться в течение 18 месяцев, преимущественно со слюной. Далее возможность выделения значительно снижается и зависит от конкретных условий, в которых происходит жизнедеятельность больного (заболевания, травмы, приём препаратов, снижающих иммунитет).
Максимальная частота инфицирования приходится на возраст 10-18 лет. Чем раньше происходит заражение (за исключением раннего детского возраста), тем менее выраженными будут клинические проявления заболевания. Повышение заболеваемости происходит в зимне-весенний период. Это связано как со снижением общей резистентности организма и сплоченностью коллективов, так и в значительной степени с изменением гормонального фона и повышением романтического влечения молодых людей.
Симптомы инфекционного мононуклеоза
Инкубационный период от 4 до 15 дней, по некоторым данным — до 1 месяца.
При инфицировании в раннем детском возрасте течение заболевания обычно асимптомное или малосимптомное и чаще проходит под маской лёгкого ОРЗ.
Симптомы инфекционного мононуклеоза у взрослых
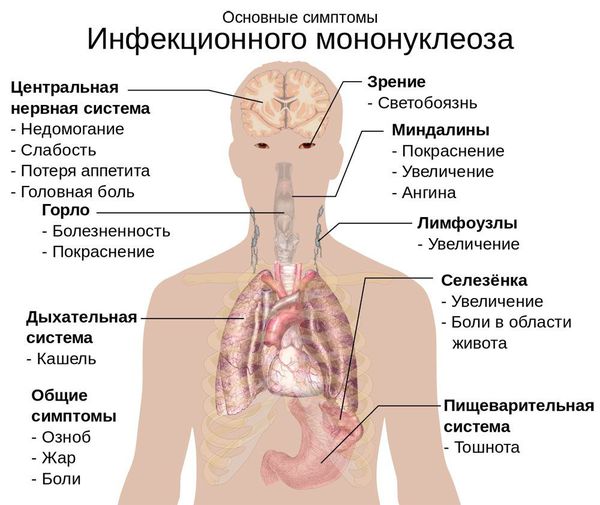
Начало заболевания постепенное, основной синдром появляется позже трёх суток от начала клинических проявлений. Постепенно появляется и нарастает лихорадка с повышением температуры тела до 38-39 ℃. Лихорадка продолжается до трёх недель и более, при этом больной испытывает слабость, отсутствие аппетита. Миалгии (мышечные боли) не характерны.
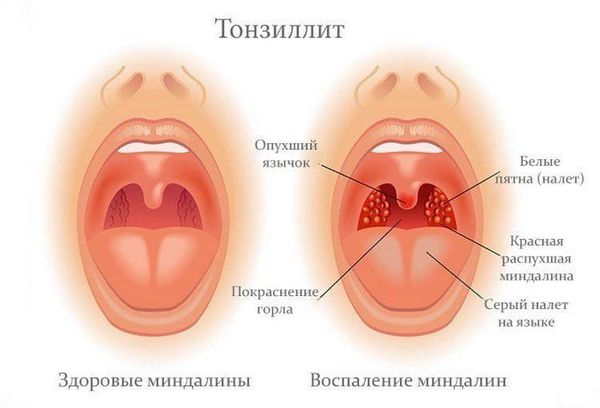
Симметрично увеличиваются лимфоузлы разных групп, преимущественно заднешейные, переднешейные, затылочные, у некоторых больных также вовлекаются подмышечные, локтевые, паховые, внутрибрюшные группы (мезаденит). Характерной особенностью является их малоболезненность, мягкоэластичность, отсутствие изменений покровной ткани. Увеличение размеров сохраняется до 1 месяца и более и зачастую приводит к значительным дифференциально-диагностическим трудностям. После определённого начального периода в типичных случаях развивается острый тонзиллит (лакунарный, язвенно-некротический) с обильным белым или грязно-серым творожистым налётом, который легко крошится, снимается шпателем и растирается на стекле. К симптомам инфекционного мононуклеоза относятся б оли в горле, которые носят умеренный характер.
В некоторых случаях развивается периорбитальный отёк, проявляющийся двусторонним преходящим отёком век. Практически всегда происходит увеличение селезёнки, которая характеризуется гладкостью, эластичностью, и чувствительностью при пальпации. Достигая иногда больших размеров, селезёнка может разорваться. Нормализация её величины происходит не ранее четырёх недель от начала болезни, может затягиваться на несколько месяцев.
При неверном истолковании симптоматики и применении антибиотиков аминопенициллинового ряда в 70-80 % случаев появляется сыпь (может быть пятнистая, пятнисто-папулёзная, ярко-красная, с тенденцией к слиянию, различной локализации, без явной этапности появления).
При адекватном иммунном ответе течение заболевания обычно доброкачественное и заканчивается формированием вирусоносительства при полном отсутствии симптоматики и лабораторных изменений.
Какие «неправильные» варианты течения болезни возможны у взрослых
В редких случаях болезнь может развиваться по типу «хронического мононуклеоза» (с периодами обострений и ремиссий). Это возможно при врождённых или приобретённых нарушениях в иммунной системе, иммунодепрессивных заболеваниях или приёме цитостатических ( противоопухолевых) препаратов.
Чем опасна хроническая форма инфекционного мононуклеоза
В клинической картине хронического мононуклеоза фигурируют практически все синдромы острого процесса, но они проявляются не так выраженно: тонзиллит, как правило, отсутствует, и на первый план выходит абстинентный синдром. Данное состояние не является самостоятельным заболеванием, это следствие имеющегося основного иммунопатологического процесса, поэтому его следует рассматривать не как мононуклеоз, а как хроническую активную Эпштейна — Барр вирусную инфекцию. Следовательно, к обследованию и лечению необходимо подходить с учётом этой позиции.
Патогенез инфекционного мононуклеоза
Входные ворота инфекции — слизистая оболочка ротоглотки и верхних дыхательных путей.
Размножаясь в клетках эпителия, вирус вызывает их разрушение, далее происходит выброс в кровь новых вирионов (вирусных частиц) ВЭБ и медиаторов воспаления, что обуславливает вирусемию (попадание вируса в кровоток) и генерализацию инфекции. В том числе происходит накопление вируса в лимфоидной ткани ротоглотки и слюнных железах, а также развитие интоксикационного синдрома.
Патофизиология: как реагирует иммунитет на инфекционный мононуклеоз
Ввиду тропности ВЭБ к рецепторам B-лимфоцитов (СД-21), вирус внедряется в них и начинает размножаться, стимулируя пролиферацию (разрастание) B-лимфоцитов. В результате развиваются нарушения клеточного и гуморального иммунитета, что ведёт к выраженному иммунодефициту. Следствием этого может стать наслоение бактериальной флоры (гнойный тонзиллит).
С течением времени активируются Т-лимфоциты (СД-8), обладающие супрессорной и цитотоксической активностью, появляются атипичные мононуклеары, что приводит к угнетению вируса и переходу заболевания в фазу неактивного носительства. ВЭБ обладает рядом свойств, позволяющих ему в определённой мере ускользать от иммунного ответа, что особенно ярко проявляется при хронической активной инфекции.
Как вирус, вызывающий инфекционный мононуклеоз, проникает в клетки:
Классификация и стадии развития инфекционного мононуклеоза
По клинической форме:
По течению:
По степени тяжести:
Осложнения инфекционного мононуклеоза
Специфические:
Неспецифические:
Диагностика инфекционного мононуклеоза
Лабораторные методы
Общеклинический анализ мочи. Изменения малоинформативны, указывают на степень интоксикации.
Серологические реакции. Наибольшее значение в современной практике имеют методы выявления антител различных классов к антигенам ВЭБ методом ИФА ( иммуноферментного анализа) и нуклеиновых кислот самого возбудителя в полимеразной цепной реакции (ПЦР). Особо стоит отметить, что обнаружение антител класса G к ядерным, капсидным и ранним протеинам вируса при отсутствии антител класса М (и тем более характерных клинических и общелабораторных признаков ВЭБ-инфекции) не является причиной для постановки диагноза активной (персистирующей) ВЭБ-инфекции и назначения дорогостоящего лечения.
Инструментальные методы
Дифференциальная диагностика
Лечение инфекционного мононуклеоза
Место лечения и лечебно-охранительный режим зависят от степени тяжести процесса и наличия или отсутствия осложнений. Больные с лёгкими формами заболевания вполне могут проходить лечение дома, средней тяжести и более тяжёлые — в инфекционном стационаре, по крайней мере, до нормализации процесса и появления тенденций к выздоровлению.
Показано обильное питьё до 3 л/сут. (тёплая кипячёная вода, чай), назначение стола № 15 (общий стол) при лёгких формах, в некоторых случаях — стол № 2 по Певзнеру (жидкая и полужидкая молочно-растительная пища, не содержащая экстрактивных веществ, богатая витаминами, мясные нежирные бульоны и т. п.). Рекомендовано ограничение физической активности (при тяжёлых формах — строгий постельный режим).
Лечение инфекционного мононуклеоза у взрослых
Достаточно дискутабельным является вопрос о специфическом воздействии на ВЭБ при остром заболевании. Этиотропная терапия показана лишь больным средней степени тяжести (с тенденцией к затяжному течению и осложнениям) и выраженной формой заболевания. Возможности такой терапии достаточно ограничены: отсутствует высокоэффективное средство прямого противовирусного действия (применяются препараты на основе ацикловира и производных, оказывающих лишь частичное влияние на ВЭБ), нередко развивается герпесвирусный гепатит. Поэтому их назначение должно быть взвешено и обосновано в каждом конкретном случае.
Применение иммуномодуляторов в разгар заболевания следует считать нецелесообразным, т. к. их действие является неспецифичным, малопрогнозируемым и при развитии иммунопатологического гиперпролиферативного процесса при ВЭБ-инфекции может привести к непредсказуемым последствиям. В фазе выздоровления их приём, напротив, может ускорить процесс возвращения иммунного гомеостаза в нормальное русло.
При развитии бактериальных осложнений (тонзиллит) показан приём антибиотиков (исключая аминопенициллиновый ряд, сульфаниламиды и левомицетин, т. к. они угнетают кроветворение и могут вызвать развитие высыпаний). В некоторых случаях их назначение может быть оправдано при выявлении резчайшего иммунодефицита (абсолютная нейтропения) даже при отсутствии явного гнойного процесса.
Патогенетическая терапия включает все основные звенья общего патопроцесса: снижение повышенной температуры тела, поливитамины, гепатопротекторы по показаниям, дезинтоксикация и т. п.
Лечение инфекционного мононуклеоза у детей
Дети переносят заболевание легче взрослых, поэтому им, как правило, показано лишь симптоматическое лечение.
Прогноз. Профилактика
За переболевшими инфекционным мононуклеозом устанавливается медицинское наблюдение сроком 6 месяцев (в случаях тяжёлого течения — до 1 года). В первый месяц каждые 10 дней показан осмотр инфекциониста, сдача клинического анализа крови с лейкоцитарной формулой, АЛТ. Далее при нормализации показателей рекомендован осмотр раз в 3 месяца до окончания срока наблюдения, включая анализы крови, двукратное тестирование на ВИЧ и УЗИ органов брюшной полости в конце периода наблюдения.
Специфической профилактики не существует, ведутся эксперименты с вакциной.
Почему развиваются рецидивы инфекционного мононуклеоза
Инфекционный мононуклеоз редко развивается повторно, это может происходить при активации спящей инфекции. В таких случаях, как правило, симптомы болезни отсутствуют и заболевание выявляется только при лабораторном исследовании. Однако у людей со СПИДом или другими иммунодефицитными состояниями отмечаются характерные симптомы: слабость, боли в горле и увеличение лимфатических узлов. Течение болезни в таком случае более длительное, чем при первичной инфекции.
Вирус Эпштейна-Барр: что это и как лечить
Чем лечить вирус Эпштейна-Барр.
25 августа, 2021 год
Содержание
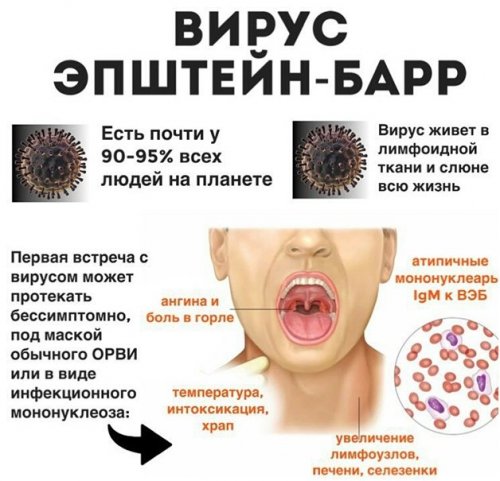
У большинства людей вирус Эпштейна-Барр (ВЭБ) пожизненно сохраняется в организме после контакта с инфекцией. ВЭБ часто запускает развитие различных заболеваний, а первый контакт с вирусом обычно происходит в первые 10 лет жизни ребенка, вызывая вялотекущее инфекционное заболевание. В раннем возрасте симптомы ВЭБ практически отсутствуют либо смазаны. При встрече с вирусом до 10-летнего возраста у ребенка в 40 % случаев развиваются респираторные заболевания, а у 10-25% – инфекционный мононуклеоз.
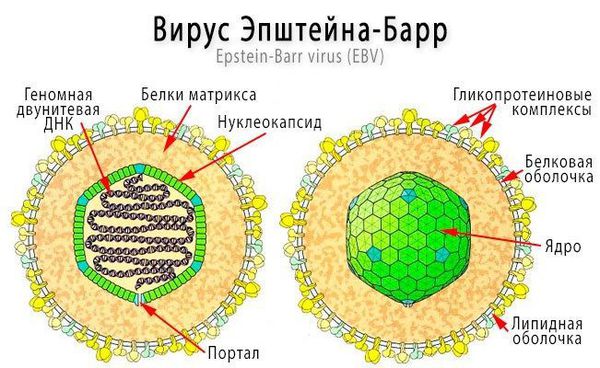
Вирус Эпштейна-Барр – представитель герпесвирусов, он способен заражать разные клетки, в том числе В-клетки иммунной системы (это лейкоциты) и клетки эпителия слизистых оболочек.
Почему возникают заболевания на фоне вируса Эпштейна-Барр
Передается ВЭБ воздушно-капельным путем. Именно поэтому инфекционный мононуклеоз, который развивается на фоне вируса, называют «болезнью поцелуев».
Еще один способ заражения вирусом Эпштейна-Барр – контактно-бытовой (посуда, зубная щетка, полотенце и т. д.). Также ВЭБ передается через сперму и кровь.
Размножается вирус Эпштейна-Барр в клетках эпителия и в В-лимфоцитах, поэтому проявления этого заражения очень многообразны. Особенность ВЭБ в том, что он атакует клетки иммунной системы – они начинают клонировать ДНК вируса. В организме развивается воспалительный процесс, вызывая различную симптоматику.
Как классифицируют ВЭБ
Поскольку единой классификации вируса Эпштейна-Барр официально не существует, на практике его классификация выглядит так:
Симптомы вируса Эпштейна-Барр
Вирус Эпштейна-Барр вызывает такие заболевания:
Как диагностировать вирус Эпштейна-Барр
Чтобы выявить в организме ВЭБ, врач собирает эпидемиологический анамнез, учитывает клиническую картину заболевания и направляет пациента на определенные анализы. Обычно лабораторная диагностика ВЭБ включает в себя такие маркеры:
Только врач может сказать, какие анализы из вышеперечисленных нужно сдать пациенту с подозрением на вирус Эпштейна-Барр. Диагностикой и лечением должны заниматься терапевт, педиатр или инфекционист. Если у пациента увеличен один или несколько лимфоузлов, он постоянно чувствует усталость, длительно кашляет, живот увеличен в объеме, есть боли в животе или костях, нужна консультация гематолога, онколога и других специалистов.
Как лечить вирус Эпштейна-Барр
Определенного лечения ВЭБ не существует. Обычно лечение вируса Эпштейна-Барр заключается в устранении симптомов. Пациенту нужно пить достаточно жидкости, принимать жаропонижающие и болеутоляющие препараты, интерфероны, противовирусные препараты, антибиотики (только если есть вирусная ангина или бактериальные осложнения), кортикостероиды. Нужно много отдыхать и уменьшить физическую нагрузку. Если у человека тяжелая форма ВЭБ, врачи назначают препараты против герпетической инфекции.
Осложнения при вирусе Эпштейна-Барр
Иногда при вирусе Эпштейна-Барр могут возникать осложнения: анемия, разрыв селезенки, снижение уровня тромбоцитов, гепатит, миокардит, энцефалит, менингит, синдром Гийена–Барре (при котором поражается нервная система.
Профилактика вируса Эпштейна-Барр
На сегодняшний день нет ни препаратов для профилактики ВЭБ, ни вакцин. Основные правила профилактики заболевания – это соблюдение правил личной гигиены, подвижный образ жизни, борьба с вредными привычками, полноценное питание, а также контроль хронических болезней.
Чем лечить вирус Эпштейна-Барр
Обычно для лечения вируса Эпштейна-Барр назначаются иммуномодулирующие, противовирусные препараты («Гропринозин», «Изопринозин»), а также средства на основе интерферона («Лаферобион» и т. д.).
Гропринозин
Противовирусный препарат с иммуномодулирующими свойствами «Гропринозин» назначают пациентам с вирусными инфекциями: герпес 1 и 2 типа, цитомегаловирус, ветряная оспа, вирус Эпштейна-Барр, вирус паротита и кори и т. д. Препарат стимулирует работу иммунной системы, если она снижена, уменьшает симптомы вирусных заболеваний, ускоряет выздоровление и помогает снизить количество рецидивов вирусных инфекций. Дозировку препарата определяет врач, исходя из веса и возраста пациента. Среди побочных эффектов – повышение уровня мочевой кислоты в плазме крови и моче, общее недомогание. Купить «Гропринозин» можно в таблетках и сиропе.
Гропринозин
Gedeon Richter (Гедеон Рихтер), Венгрия
Протефлазид
Это противовирусное средство эффективно при вирусе герпеса 1 и 2 типа, гепатитах, папилломавирусе, ВИЧ-инфекции, гриппе и ОРВИ. «Протефлазид» стимулирует местный иммунитет, защищая слизистые оболочки. Назначают препарат при вирусе Эпштейна-Барр, для профилактики и лечения герпеса (в том числе опоясывающего), при ветряной оспе, цитомегаловирусе. Среди побочных эффектов – боль в животе, головная боль, общая слабость, незначительное повышение температуры. Противопоказания – язва желудка и двенадцатиперстной кишки, повышенная чувствительность к компонентам лекарства. Купить «Протефлазид» можно в виде капель и суппозиториев.
Протефлазид
ЧАО Фитофарм, Украина; Фитофарм НЦ, Россия; ЗАО «ЭкоФармПлюс», Россия
В состав препарата Протефлазид входят флавоноиды диких злаков Calamagrostis epigeios L. и Deschampsia caespitosa L., способные ингибировать ДНК-полимеразу и тимидинкиназу (специфические ферменты вирусов), в клетках, которые инфицированы вирусом. Угнетение этих ферментов приводит к прекращению репликации ДНК вируса, что делает невозможным размножение вируса. Кроме того Протефлазид улучшает неспецифический иммунитет, повышая уровень эндогенного интерферона, что улучшает резистентность организма не только к вирусам, но и к бактериям. Препарат обладает антиоксидантными свойствами, предупреждая накопление продуктов перекисного окисления липидов.
Новирин
В «Новирине» увеличено содержание интерферона, поэтому он имеет прямой противовирусный эффект. Купить «Новирин» можно в сиропе и в таблетках. Назначается «Новирин» при гриппе, аденовирусах, паротите, кори, вирусных бронхитах, герпесе, вирусе Эпштейна-Барр, гепатите В, папилломавирусе и цитомегаловирусе. «Новирин» также показан при инфекциях мочевыводящих путей. Среди противопоказаний – почечная недостаточность, мочекаменная болезнь, подагра. Не подходит «Новирин» для лечения детей до года, беременных и кормящих грудью.
Новирин
ПАТ «Київський вітамінний завод», Украина
Новирин – противовирусный препарат прямого действия. Новирин содержит инозина пранобекс (сложный молекулярный комплекс инозин; N,N-диметиламино-2-пропанол; п-ацетамидобензойная кислота в соотношении 1:3:3), который обладает выраженным иммуномодулирующим и противовирусным действием. Новирин оказывает прямое противовирусное действие, которое обусловлено связыванием активного вещества с рибосомами зараженных клеток, вследствие чего замедляются процессы синтеза вирусной и-РНК, репликация РНК- и ДНК-геномных вирусов.
Лаферобион
Противовирусный и иммуномодулирующий препарат «Лаферобион» назначают взрослым и детям при ОРВИ, гепатите В (остром и хроническом), при хроническом гепатите С, вирусных, бактериальных инфекциях, септических поражениях, при герпесе, папилломатозе гортани, рассеянном склерозе, вирусе Эпштейна-Барр, почечно-клеточной карциноме, грибовидном микозе и т. д. Противопоказания: серьезные проблемы с сердечно-сосудистой системой, почками и печенью, эпилепсия и другие заболевания ЦНС, цирроз печени и т. д. При приеме «Лаферобиона» возможны хроническая усталость, боли в мышцах, повышение температуры. Купить «Лаферобион» можно в виде суппозиториев, порошка, назального спрея.
Лаферобион
ЧАО «Биофарма», Украина
Препарат Лаферобион противовирусное средство, повышает иммунитет от вирусных заболеваний, оказывает противоопухолевое и иммуномодулирующее действие. Лаферобион повышает иммуномодулирующую активность, подавляет пролиферации и рост вирусов в зараженных клетках.