вариабельность сердечного ритма что это такое простыми словами
Научная электронная библиотека
Прекина В И, Самолькина О Г,
1.1. Вариабельность ритма сердца
Для оценки риска развития неблагоприятных сердечных событий широко используется анализ вариабельности ритма сердца (ВРС), которая представляет собой временные колебания интервалов между последовательными ударами сердца (интервалов RR) и рассматривается как маркер активности вегетативной нервной системы (ВНС) [206]. ВРС – количественное выражение, мера синусовой аритмии. В последние годы возрос интерес к изучению ВРС как показателя, отражающего автономную регуляцию сердца и определяющего риск внезапной сердечной смерти [100, 226, 228]. В настоящее время ВРС признана наиболее информативным и доступным методом оценки вегетативной регуляции сердечного ритма и является неотъемлемой частью обследования кардиологических больных [227].
Несмотря на большое количество исследований, свидетельствующих о взаимосвязи симпатики, парасимпатики, барорефлекса, системы терморегуляции, гуморальных влияний с определенными временными и спектральными показателями ВРС, к настоящему времени накоплен большой фактический материал, не позволяющий однозначно рассматривать ВРС как метод оценки вагосимпатического баланса. Так, эксперты клиники Мэйо (США), проанализировав работы за 20-летний период в области ВРС, отметили, что, учитывая множественный характер эндо- и экзогенных факторов, влияющих на формирование структуры ритма сердца, параметры ВРС не отражают истинное состояние ВНС у больных с кардиоваскулярной патологией.
Основной целью исследования ВРС при суточном мониторировании ЭКГ (на длительных промежутках времени) является оценка функционального состояния пациента. Функциональное состояние пациента – это способность и готовность организма выполнять различные функции (по И.К. Анохину, 1975) [5], в частности – поддержание его гомеостаза и интеллектуального состояния [11]. Общей мерой для всех этих функций можно считать энергию, затраченную на их выполнение. Живой организм при взаимодействии с внешней средой стремится достигнуть полезного результата с наименьшими энергетическими затратами.
Одним из показателей нормального функционирования систем является нормальная ВРС. Высокая ЧСС, снижение ВРС и синусовой аритмии являются неблагоприятными факторами при оценке функционального состояния пациента [4, 123, 224]. Преобладание симпатической активности характерно для состояния стресса и неблагоприятно сказывается на деятельности сердечно-сосудистой системы, приводит к развитию тахикардии, сердечных аритмий, ишемии миокарда, гипертонических кризов [28, 113, 222, 223]. У пациентов с АГ и цереброваскулярными заболеваниями имеются изменения ВРС с преобладанием активности симпатической нервной системы [108]. Снижение ВРС связано с возрастом [21, 87].
Инсульт приводит не только к повышению уровня катехоламинов плазмы, но и изменениям автономной регуляции сердечно-сосудистой системы, нарушению ВРС, что может негативно влиять на электрическую нестабильность миокарда, провоцировать аритмии, которые могут ухудшать гемодинамику и негативно влиять на репаративные процессы в зоне церебральной ишемии [36, 145, 184]. При развитии ишемического инсульта отмечалась положительная корреляция между частотными показателями ВРС и уровнями систолического и диастолического АД в дневные и ночные часы, что свидетельствует о едином механизме, участвующем в регуляции работы сердечно-сосудистой системы, и его нарушении у больных в остром периоде ИИ [24]. Дисфункция вегетативной регуляции сердечно-сосудистой системы влияет на выживаемость после инсульта [193, 264].
В острейшем периоде ИИ происходит угнетение вегетативной регуляции сердца со снижением всех параметров ВРС и циркадного
индекса (ЦИ) ЧСС. Выявлена прямая связь между суммарной вегетативной активностью (SDNN) и тяжестью неврологического дефицита в начале и по окончании острого периода [114]. Риск возникновения инсульта коррелирует с низкими показателями SDNN ночью [176]. При наличии депрессии у больных с инсультом SDNN был зна-
чительно ниже [246].
При инсульте наблюдалось большее, чем у пациентов с гипертоническим кризом, снижение временных показателей ВРС и ЦИ [23, 128]. Отмечено снижение ВРС у больных с АГ в острейшем периоде ИИ [23]. К концу острого периода увеличивается выраженность вегетативного дефицита у больных ХСН, что обусловлено диффузными изменениями сердечной мышцы, приводящими к перестройке внутрисердечного вегетативного аппарата [115].
При наличии выраженного неврологического дефицита по окончании раннего восстановительного периода инсульта у больных хронической сердечной недостаточностью I-II ФК в динамике, по сравнению с острым периодом (7–10-й день болезни), выявлено статистически значимое снижение ВРС, нарастание активности симпатико-адреналовой системы. Регресс неврологической симптоматики в раннем восстановительном периоде ишемического МИ сопровождается уменьшением вегетативной дисфункции по данным ВРС [51].
Лакунарный инсульт в остром периоде сопровождается изменениями ВРС [37]. Сниженная парасимпатическая активность коррелирует с неблагоприятным ранним прогнозом у лиц с атеротромботическим
инсультом [182].
В остром периоде инсульта происходит снижение ВРС, обусловленное поражением определенных мозговых структур [210, 211]. К концу острого периода максимальный дефицит вегетативных влияний на ритм сердца сохраняется у больных с инсультом в вертебрально-базилярной системе и при большом очаговом поражении [114]. Проспективное наблюдение на протяжении 1 года состояния вегетативного статуса у больных после инсульта в вертебрально-базилярном бассейне указывает на значительную стойкость выявленных нарушений ВРС [133]. Cнижение ВРС более выраженно при правосторонней локализации церебрального поражения. При этом самые низкие значения ВРС регистрировались при вовлечении в патологический очаг правого островка [265]. При правосторонней локализации инсульта независимо от поражения островковой доли имеется стойкий дефицит вегетативной регуляции, в большей степени за счет парасимпатической составляющей, что может быть связано с более неблагоприятным прогнозом [115].
В острейшем периоде ИИ у больных с преимущественным поражением каротидного бассейна с образованием больших и средних по размеру очагов отмечается стойкое нарушение сердечно-сосудистой автономной регуляции.
Выявлены взаимосвязи церебральной и центральной гемодинамики в остром периоде вертебробазилярного инсульта ишемического генеза, выражающиеся в снижении мозгового кровотока не только в бассейне позвоночных артерий, но и в целом, при одновременном увеличении показателей насосной функции сердца в первые сутки мозговой катастрофы и с последующим её снижением к концу 3-й недели; при этом падение сердечного индекса менее 1,8 являлось прогностически неблагоприятным [42].
К концу острого периода инсульта увеличивается выраженность вегетативного дефицита у больных с хронической сердечной недостаточностью (ХСН), что обусловлено диффузными изменениями сердечной мышцы, приводящими к перестройке внутрисердечного вегетативного аппарата [116]. Регресс неврологической симптоматики в раннем восстановительном периоде ИИ сопровождается уменьшением вегетативной дисфункции по данным ВРС [51].
ЦИ ЧСС характеризует изменчивость ритма в течение суток и является важной характеристикой патологического процесса. Циркадные колебания частоты кардиальных кризов тесно связаны с биоритмами изменений электрофизиологических свойств в миокарде [187]. В первые сутки ИИ отмечается существенное снижение ЦИ, сохраняющееся на протяжении последующих трех недель. При локализации очага в вертебро-базилярной системе снижение ЦИ носит стойкий характер и свидетельствует о стабильности нарушений функциональных резервов сердечно-сосудистой системы, поражение в каротидной системе сопровождается адекватной реакцией ЦИ в процессе восстановления [145]. У больных с различным течением инсульта встречаются разные варианты изменений вегетативной регуляции и неодинаковая степень их выраженности, что позволяет использовать оценку изменений обоих отделов ВНС для прогнозирования тяжести и исхода заболевания [173, 181, 183, 212].
Наиболее информативные критерии ВРС, которые с вероятностью 70–82 % ассоциируются с высоким риском летального исхода при инсульте: SDNN 1,45 (Макаров Л.М., 2011). Незначительное отклонение циркадного профиля от нормы (пограничное значение) считали при значении ЦИ в пределах 1,2–1,23.
Кроме временных показателей ВРС использовали метод «анализа коротких участков» [110]. Интегральное заключение по ВРС проводилось по доле участков с малой вариабельностью: если больше 60 %, то «Резко снижена», от 30 до 60 % – «Умеренно снижена», меньше
30 % – «Норма».
С помощью исследования ВРС можно получить новые дифференциально-диагностические критерии дисфункции сердечно-сосудистой системы, в том числе и в результате сосудистого церебрального поражения. ВРС представляет собой объективный и чувствительный индикатор церебральной функции при инсульте.
В табл. 1.1.1 представлена сравнительная характеристика ЧСС, показателей ВРС и ЦИ пациентов, включенных в исследование. Средняя ЧСС в исследуемых группах была примерно одинаковой. Максимальное снижение SDNN отмечено у пациентов ОГ: на 11,36 % (P ОГ ( n = 108)
Вариабельность сердечного ритма
Вариабельность сердечного ритма
Часть этих методов заимствована из общей медицины, часть является собственными, прицельными, сугубо спортивно-медицинскими разработками. И совершенно особое внимание уделяется кардиологии, – диагностике функционального состояния миокарда, явных и скрытых нарушений в сердечнососудистой системе. Именно «синдром спортивного сердца», врожденные пороки, внезапные аритмии являются главными факторами преждевременной и внезапной летальности спортсменов, существенно повышенной в сравнении с общей (и более здоровой, выходит?) популяцией.
Существует несколько магистральных подходов к развитию спортивно-медицинской диагностики. Например, используются инновационные высокие технологии, позволяющие получать недоступные ранее данные. Не стоит на месте лабораторная биохимия. Разрабатываются методики комплексного индивидуального обследования и широкомасштабных скринингов, позволяющих применить всю мощь многомерного статистического анализа. Вообще, роль математической статистики в современной исследовательской медицине, в т.ч. спортивной, гораздо выше, чем может показаться неспециалисту. Велика она и в плане создания надежных и достоверных прогностических протоколов, построенных, к примеру, на теореме Байеса и позволяющих вычислять вероятность той или иной патологии, – в случаях, когда имеется конкретный индивидуальный набор хорошо известных ее предикторов (признаков-предвестников), в том числе и не связанных напрямую с состоянием здоровья.
Ряд специалистов утверждает, что традиционные, испытанные уже десятилетиями методы спортивной диагностики в целом достаточно информативны и надежны, однако результаты этих исследований могли бы рассказать гораздо больше, – при более внимательном и глубоком их анализе, – чем рассказывают сегодня. В рамках такого подхода разрабатываются различные индексы, коэффициенты, формулы и т.д., иные из которых настолько наглядны и содержательны, что прочно входят в арсенал спортивной медицины как надежный и простой инструмент диагностики или прогнозирования. Впрочем, не обязательно такой уж «простой». Математика на службе медицины – это совсем не просто, но зато очень эффективно и перспективно.
Слово «вариабельность» является статистическим термином, причем в матстатистике чаще и корректней употребляется синоним «вариативность». Имеется в виду изменчивость переменной, тенденция к ее случайным колебаниям и отклонениям от какой-либо средней или априорно заданной нормативной величины. О вариабельности сердечных ритмов (ВСР) в последние годы говорят много, содержательно, плодотворно. Этот расчетный (вычисляемый по «сырым» данным), т.е. недоступный прямому измерению показатель привлекает все большее внимание спортивных кардиологов, поскольку накапливается и публикуется все больше доказательств его прогностической значимости и потенциальных областей применения (в самых разных видах спорта).
Одним из отцов метода является Р.М.Баевский, корифей отечественной специальной медицины, прежде всего космической; несмотря на свой «математический уклон», методология анализа ВСР быстро развивается и совершенствуется.
Изменчивость сердечного ритма спортсмена оценивается способом статистического анализа различных показателей «обычной» ЭКГ, холтеровского мониторирования, тредмил-теста или другого исследования, где снимаются и регистрируются электрические потенциалы миокарда. Математическая обработка на основе преобразования Фурье учитывает множество отдельных показателей: частота сердечных сокращений, стандартное отклонение кардиоинтервалов, мощность высокочастотных и низкочастотных спектральных составляющих, активность регуляторных систем (красноречивый синоним – «цена адаптации») и т.д.
Это сложно; это требует от врача-кардиолога хорошего владения методом и основными понятиями математической статистики, такими как мода, медиана, дисперсия и т.п. Вычислить показатели ВСР вручную практически невозможно, однако для этого существуют компьютеры и целые компьютеризированные комплексы, специально предназначенные для анализа вариативности ритма в самых разных режимах и условиях.
О правомерности, надежности и применимости показателей вариабельности сердечного ритма специалисты, разумеется, спорят. На то они и ученые, чтобы ради нашей безопасности до хрипоты оспаривать каждое новое слово, новый метод и новый результат. Однако в авторитетных международных журналах, диссертационных работах, докладах на научных форумах по вопросам спортивной медицины озвучиваются чрезвычайно интересные (а главное, доказательные и воспроизводимые в других исследованиях) факты и тенденции. Уже доказано, например, что ВСР у спортсменов достоверно отличается от ВСР людей вне спорта, даже если последние заняты на тяжелых физических работах. И что у оптимально тренированных атлетов сердечные ритмы варьируют не так, как у детренированных или перетренированных. И что ВСР спортсменов и спортсменок различается, причем женские сердца более устойчивы к тренировочным и соревновательным стресс-факторам. И что в игровых видах спорта сердечный ритм иной по сравнению с силовыми, а в спринтерских, скоростных, – не такой, как в стайерских, требующих прежде всего выносливости. И что среди спортсменов по критериям ВСР выделяется несколько групп, где одни способны добиться самых высоких результатов, другие смогут сделать это лишь ценой здоровья, а третьи не способны в принципе, даже если с риском для жизни протренируются «по нарастающей» до глубокой старости.
Исключительно важно то, что анализ вариативности сердечного ритма чувствителен и в диагностическом плане (в т.ч. к скрытой патологии), и в прогностическом: ВСР в покое и под нагрузкой имеет свою специфику у спортсменов, предрасположенных к развитию внезапных кризовых состояний.
Уже сегодня анализ ВСР стал одним из стандартов спортивно-медицинской диагностики. Возможности метода, судя по всему, далеко не исчерпаны.
Вариабельность сердечного ритма
Исследование вариабельности ритма сердца выступает в качестве комплексного показателя. Благодаря этому можно проводить оценку функциональных отношений между сердечной сосудистой, а также нейро-гуморальной системами.
Первоочередно, данный метод применяется для исследования функциональных способностей здоровых граждан. ВСР очень часто используется для исследования состояния здоровья людей спортивной сферы, а также космонавтов. В тот же момент, данный метод зарекомендовал себя в обследованиях раннего диагностирования отклонений в сердечной сосудистой системе. Кроме того, это измерения производят на доступном клиникам оборудовании, в частности при помощи прикроватных мониторов пациента.
О том что такое вариабельность сердечного ритма и как измерить этот показатель на мониторе пациента Votem — смотрите в нашем видеоролике.
Причины вариабельности ритма. Что это?
Вариабельность ритма сердца (англ. h eart rate variability; HRV) представляет собой изменения интервалов между систолами. Они образуются из-за влияния различных факторов как внешнего формата, так и внутреннего. Данный показатель определяется при помощи обследования продолжительности периодов сердечных сокращений за конкретное время. Как правило, для этого применяют показания электрической кардиограммы, точнее расстояние между зубцами R.
Кроме определения интервалов R-R используют определение N-N, точнее промежутков между обычными показателями, что в особенности имеет значение тогда, когда у больного диагностирована аритмия.
Организм человека представляет собой систему открытого типа. Это означает, что все изменения в среде сразу же отражаются на работе организма. Данная особенность является вариабельной основой, то есть изменение данных жизнедеятельности происходит из-за влияния разных факторов.
Сердце в данном случае представляет собой достаточно чуткий орган. На его деятельность особое влияние оказывает общее состояние организма, а тем более эндокринная и нервная системы. При выявлении каких-либо изменений в организме, на работу сердца определенным образом оказывает влияние нервная система. Отдел симпатического назначения увеличивает частоту сердечных биений, силу сокращений. А вот действие блуждающего нерва обратное, а именно происходит уменьшение рассматриваемых показателей.
Учитывая сказанное, ВСР помогает определить изменения в работе сердца. Значит, благодаря ему можно определить отклонения в деятельности систем регуляции.
Способы диагностирования HRV
Как уже упоминалось выше рассматриваемый метод достаточно прост, но он чаще всего используется в стационарных условиях. Это объясняется тем, что необходимо полностью контролировать уровень нагрузки на организм. Так удастся получить точные данные о состоянии сердечной работы, а также о реакции сердца на разные стимулы.
Диагностику вариабельности можно проводить несколькими вариантами. В зависимости от того, какова продолжительность регистрации проводится следующая классификация:
Наиболее часто применяют кратковременные записи. В зависимости от того, какие задачи выполняются в процессе обследования, они классифицируются на:
В настоящее время имеется довольно много вариантов анализа. К ним относятся:
Какие еще факторы влияют на изменения ритма сердца?
Необходимо учитывать то, что на данные изменения ритма сердца оказывает влияние не только здоровье. На это влияют и некоторые иные факторы:
Кроме того, на ВСР отрицательное воздействие оказывают нарушения сна, режима питания, употребление тех или иных медицинских препаратов, а также загрязнение среду окружения. Проще говоря, все то, из-за чего нарушается работа организма, а тем более его систем регуляции.
Вариабельность ритма достаточно быстро уменьшается во время некоторых заболеваний — ишемия, гипертензия, инсульт, болезнь Паркинсона.
Кроме того, при наличии следующих болезней, показатели будут снижены, но не критично — синдром перетренировки, начальная стадия сердечной недостаточности, склероз и др.
Особенно важен данный метод в случае, если будет использована в исследованиях новорожденных, а также детей в утробе с целью оценивания риска наличия синдрома внезапной смерти.
Вариабельность ритма сердца — это довольно простая методика для обследования наиболее важных систем органов. Благодаря тому, что это достаточно недорогой метод обследования, его очень часто используют во время скрининговых обследований массового типа. Это делается для того, чтобы определить возможные отклонения на начальной стадии. Расширенное использование в сфере космонавтики, а также для обследований спортсменов, подтверждает профилактическую важность метода.
О чем вам расскажет вариабельность сердечного ритма: гид
Как один параметр, измеренный с помощью смартфона, определяет состояние вашего организма
Многие ученые считают, что будущее за превентивной медициной: наши гаджеты будут собирать достаточное количество информации о показателях здоровья, чтобы можно было начать принимать меры еще до того, как появится реальная проблема. Пока это во многом мечты: точные замеры по-прежнему делаются в лабораториях и клиниках на дорогом и мощном оборудовании.
Тем не менее кое-что уже можно измерять и с помощью смартфона. Например — вариабельность сердечного ритма (heart rate variability, HRV). Мобильные приложения научились «распаковывать» простую метрику в десятки полезных данных об организме, по которой делаются выводы об уровне стресса, работе центральной нервной системы и многом другом.
Как это возможно? Расскажем в нашем гиде.
Космическая технология
Использовать HRV начали еще в 1960-х. Его придумали как неинвазивный способ измерять уровень стресса в организме, оценивать функциональное состояние, риск заболеть и другие параметры. Изначально HRV применяли, чтобы следить за самочувствием астронавтов. Но вариабельность оказалась таким всеобъемлющим показателем, что вскоре изучать ее стали и за пределами NASA.
Что такое вариабельность сердечного ритма
Если очень упрощать — это показатель, отражающий неравномерность вашего сердцебиения.
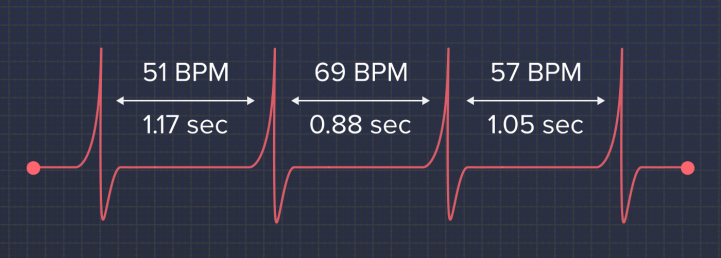
Сердце бьется с неравными интервалами. Если ваш пульс — 60 ударов в минуту, это не значит, что ваше сердце сокращается ровно раз в секунду. На самом деле, ваше сердцебиение выглядит примерно так:
И это совершенно нормально. Сердце и не должно биться равномерно, оно даже не должно к этому «стремиться». Напротив — чем больше неравномерность, она же вариабельность сердечного ритма, тем лучше ваше функциональное состояние.
Как измерить HRV?
Показатели вариабельности рассчитывают различные приложения. Среди них, к примеру, Welltory — один из топовых сервисов в этой сфере с российскими корнями. Есть еще HRV4Training — это приложение заточено под спортсменов и помогает понять, как тренировки влияют на вариабельность (и наоборот). Приложение платное, им пользуются профессиональные спортсмены вроде членов NBA, NHL и участников Олимпийских игр.
Если вы хотите повысить точность измерений, можно подключать к приложениям гаджеты, которые считывают показатель вариабельности сердечного ритма — например, нагрудный датчик, специальный фитнес-браслет или клипсу. Есть и такие приложения — в частности, CardioMood и Elite HRV, — где вариабельность измеряется не с помощью камеры, а исключительно с помощью кардиомониторов.
Также показатель вариабельности самостоятельно измеряют некоторые гаджеты: например, Apple Watch и Oura Ring (кольцо, чья основная цель — мониторинг сна). Результаты можно увидеть в приложениях Apple Health и Oura соответственно. Но тут есть нюанс: эти гаджеты измеряют всего один показатель вариабельности — и поэтому их нельзя использовать для расширенной аналитики, в том числе подключать к приложениям, разработанным именно для анализа вариабельности.
Обратите внимание, что не каждый гаджет подойдет для измерения вариабельности — например, популярные Fitbit и Mi Band не «отдают» значения интервалов между ударами сердца, поэтому на базе их данных нельзя вычислить параметры, связанные с HRV. Список подходящих устройств можно посмотреть, например, тут.
Какие показатели рассчитываются на базе HRV
Один из главных параметров вариабельности сердечного ритма — это SDNN (Standard Deviation of the Normal-to-Normal). Как можно догадаться из названия, он помогает узнать стандартное (среднеквадратичное) отклонение интервалов между ударами сердца — их еще называют RR-интервалами — от среднего значения. Именно этот параметр отслеживают Apple Watch, и его можно увидеть в приложении Apple Health.
Есть еще один важный параметр вариабельности, сходный с SDNN — RMSSD (Root Mean Square of Successive Differences). Для его расчета используется разница между каждым RR-интервалом и предыдущим интервалом — то есть этот показатель дает представление о динамике. Параметр RMSSD использует в измерении вариабельности кольцо Oura Ring — его вы увидите на графике HRV в приложении Oura.
И SDNN, и RMSSD, и RR-интервалы измеряются в миллисекундах (мс).
На базе полученных параметров — SDNN, RMSSD и RR-интервалов — высчитывают и другие показатели. Один из важнейших — это pNN50: он показывает вероятность того, что каждый случайно выбранный интервал будет отличаться от среднего более чем на 50 мс. Сравнивая здоровых людей с теми, у кого, например, есть проблемы с сердцем, можно увидеть, что у здоровых показатель pNN50 оказывается выше.
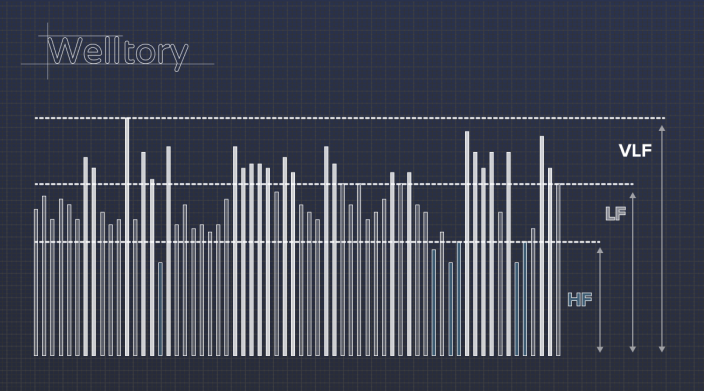
Еще на базе HRV рассчитываются «волны». Не будем углубляться в детали — просто представьте, что все RR-интервалы выстроили в столбики, и стали считать маленькие колебания волнами с высокой частотой (high frequency, HF), а большие — с низкой (low frequency, LF и very low frequency, VLF).
Какое отношение к здоровью имеют эти цифры?
Это главный вопрос. Речь здесь идет не прямом соответствии показателя состоянию организма (сдаешь анализ на кортизол –> понимаешь, какой у тебя уровень стресса), а о корреляции. Но — корреляции, подкрепленной большой статистикой.
Наблюдая, например, за показателем SDNN в течение длительных — суточных — измерений, ученые выяснили, что вариация этого показателя отражает, насколько хорошо в целом организм контролирует работу сердца. Это косвенно говорит о том, эффективна ли вегетативная (автономная) нервная регуляция организма. Обнаружили они это математически — проследив за корреляциями показателя SDNN и параметров, отражающих работу вегетатики.
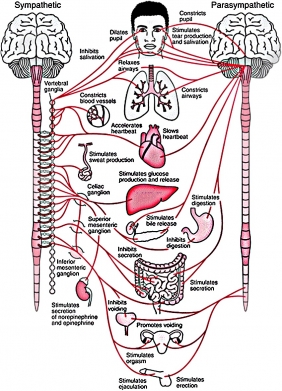
Вегетативная система регулирует работу желез и внутренних органов в автономном режиме — в том смысле, что не зависит от воли человека: мы не можем усилием мысли заставить сердце биться быстрее или сузить зрачки. Состоит из двух дополняющих друг друга частей — симпатической и парасимпатической. Первая, вопреки названию, обычно не сулит ничего хорошего — это система, реагирующая на стресс. Вторая — регулирует работу организма в расслабленном, спокойном состоянии. Проще всего представить работу двух систем на примере травоядного животного — скажем, зебры: пока она мирно пасется, работает парасимпатическая система, при виде хищника включается система симпатическая. Чрезмерная, незатихающая активность симпатической системы у человека — признак хронического стресса.
Что делает с нами симпатическая и парасимпатическая нервная система. Источник: Silvia Bunge, ResearchGate
С RMSSD, который достаточно точен даже при краткосрочных замерах — около 5 минут, другая история. Ученые во время своих экспериментов, тоже математически, выяснили, что в коротких промежутках на разнице между соседними ударами сердца и вариабельности сердечного ритма больше сказывается парасимпатика — та часть автономной нервной системы, что отвечает за расслабление. Именно поэтому параметр RMSSD можно использовать для того, чтобы оценить, насколько хорошо организм сейчас восстанавливается.
В итоге: RMSSD — более точный параметр для краткосрочных замеров, больше реагирует на парасимпатику, позволяет прямо сейчас оценить восстановление; SDNN — менее точный в быстрых замерах, имеет смысл наблюдать за ним в динамике, чтобы оценить, насколько вы в стрессе, сбалансирована ли автономная нервная система и не является ли ваша симпатика чересчур активированной.
Про упомянутые выше «волны» установили такие соответствия: HF—волны отвечают в большей степени за работу парасимпатической системы и за дыхание. Если они в данный момент сильны, значит, вы активно восстанавливаетесь. Мощность HF-волн недостаточна? Возможно, организм работает из последних сил, и нужно сесть и расслабиться, помедитировать и подышать.
А вот LF-волны, напротив, отражают активность симпатической нервной системы — той самой, что отвечает мобилизацией на стресс. Если их мощность достаточна, значит, вы в тонусе. Слишком высокий показатель может говорить о том, что вы перенапряглись, и нужно сбавить обороты. Низкая активность LF волн — показатель того, что вы чересчур расслаблены, и надо собраться и добавить здорового стресса в жизнь.
Еще один важный показатель — это соотношение LF/HF. Оно отражает то, насколько сбалансирована работа вегетативной нервной системы между двумя ее отделами — симпатическим и парасимпатическим. В норме это соотношение должно быть не ниже единицы.
Показатель VLF тоже говорит скорее о состоянии организма в целом. Он помогает определить, справляется ли автономная нервная система с регуляцией вашего состояния — или для борьбы со стрессом уже приходится подключать центральную нервную систему.
Как это работает: пример
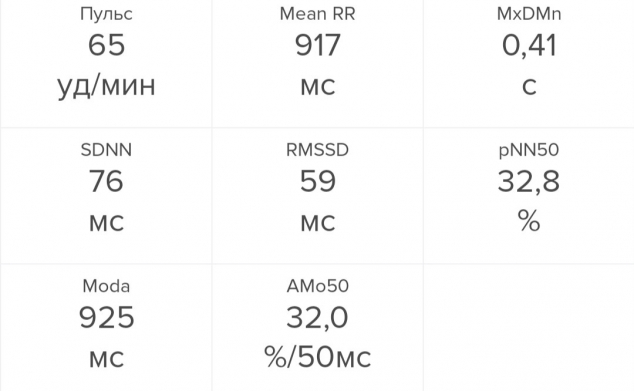
Я измерила вариабельность сердечного ритма во время написания этого текста. Все показатели оказались в порядке: SDNN равен 76 мс (это даже лучше, чем в среднем у женщин моего возраста — 25–35 лет), RMSSD — 59 мс, тоже чуть лучше, чем в среднем. Если же брать нормативные диапазоны, то я буду на верхней границе нормы — отличный результат. И pNN50, который у меня равен 32,8%, находится ровно на уровне среднего здорового молодого человека.
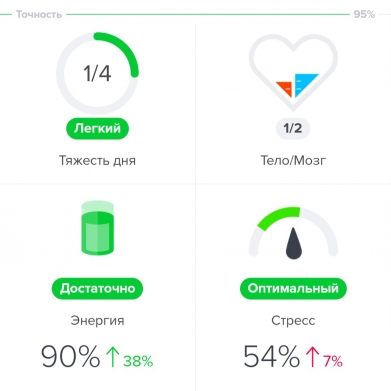
Приложение, которое я использовала — Welltory — выдало мне вердикт: сейчас вы в хорошем состоянии, у вас много энергии, а стресс оптимален. Поэтому, например, я могу сегодня пойти на силовую тренировку или взяться за сложную задачу по работе (чем я, собственно, и занимаюсь).
Но завтра мои параметры могут быть совсем иными — а значит, я получу другие советы и буду корректировать нагрузку в соответствии со своим состоянием.
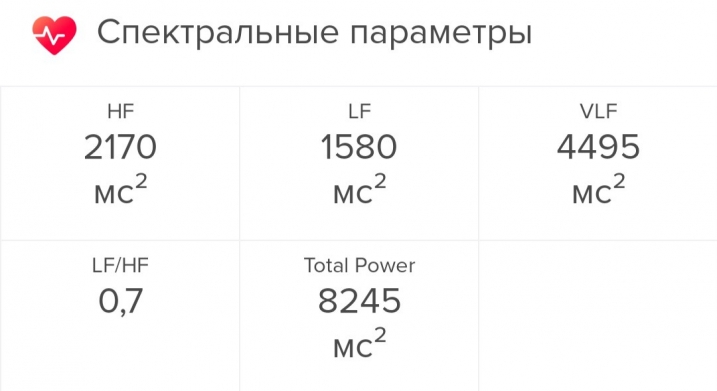
Другой пример. Вчера я сделала измерение HRV перед сном.
Показатель HF-волн был на уровне 2170 мc2, LF — 1580 мc2. Соответственно, соотношение LF/HF было равно 0,7 — вроде бы ниже нормы. Но, как выяснилось, для позднего вечера это в самый раз: это значило лишь, что я хорошо восстанавливаюсь, и организм вошел в режим расслабления перед сном.
Показатель VLF оказался равен 4495 мc2. Приложение сказало мне, что это очень много — я, видимо, слишком вымоталась, и «из-за повышенного физического или эмоционального возбуждения автономная нервная система уже не справляется с управлением ритмом вашего сердца». В этот день я прошла около 12 тысяч шагов — это почти в два раза больше, чем я хожу обычно. Наверно, проблема была в этом.
Можно проще?
Для тех, кому лень разбираться во всем многообразии сложных параметров вариабельности, приложения предлагают простой «вердикт» — для этого показатели HRV переводятся в интуитивно понятные всем факторы. В случае с Welltory, которым пользуюсь я, это стресс, энергия и продуктивность (в вечернее время параметр «продуктивность» меняется на «тяжесть дня»).
Как рассчитываются эти факторы? Все довольно просто.
Есть готовые формулы, которые исследователи вывели математически, изучая разные параметры HRV, объективные и субъективные факторы самочувствия человека. Оказалось, что уровень стресса коррелирует с SDNN и LF — показателями, связанными с симпатикой. Энергия рассчитывается на базе работы парасимпатики, то есть параметров RMSSD и HF: чем хуже работает парасимпатическая нервная система, тем больше усталости копится — и энергии становится меньше. Наконец, показатель продуктивности/тяжести дня скоррелирован с работой префронтальной коры: чем больше она вынуждена вмешиваться в контроль за работой сердца, тем меньше ресурса остается для продуктивной работы. И определить это можно с помощью параметра VLF.
А как все эти готовые формулы применимы к жизни конкретного человека? Вот как: эти формулы «калибруются» под каждого пользователя приложения. Понятно, что мы все разные — и предсказать самочувствие любого случайного человека по одной и той же формуле было бы нереально. Поэтому приложение использует самообучающийся алгоритм — и в качестве исходных данных берет ваши замеры и обратную связь о самочувствии (картинка в правом верхнем углу).
Как применять это на практике?
Вариабельность сердечного ритма — хороший способ быстро и достаточно точно оценить функциональное состояние организма. В отличие от пульса, который в большей степени отражает реакцию организма на физическую активность, HRV учитывает также ментальную и эмоциональную нагрузку. Поэтому, измерив вариабельность сердечного ритма, вы можете в целом оценить, как ваше тело переносит все происходящее в вашей жизни.
Показатели, связанные с HRV, нестабильны. Поэтому интереснее всего наблюдать за ними в динамике. Если уж решите измерять вариабельность сердечного ритма, делайте это регулярно, желательно — в одно и то же время. Хотя бы 4–5 замеров в неделю — и со временем вы сможете увидеть какие-то тренды, заметить корреляцию параметров с образом жизни и, возможно, внести в него какие-то изменения.
Наверное, не стоит относиться к показателям вариабельности слишком серьезно. Замеры не должны заменять здравый смысл и ощущения, но они могут помочь в некоторых ситуациях. Например, так.