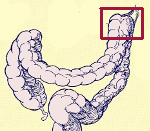
в левой половине селезеночный угол что такое
Рак ободочной кишки
Рак ободочной кишки является наиболее часто встречаемой патологией в онкологической практике и занимает третью позицию среди всех злокачественных раковых образований органов системы пищеварения. Как правило, заболевание поражает различные слои населения, преимущественно в возрастной категории старше 55-ти лет, независимо от половой принадлежности.
Ведущую роль в образовании атипичных клеток играют предраковые патологические процессы в органах системы пищеварения, а также употребляемая пища с низким содержанием клетчатки. К предраковым состояниям относятся полипы (полипоз), хронический неспецифический язвенный колит, дивертикулярная болезнь и болезнь Крона.
Что представляет собой рак ободочной кишки?
В большинстве случаев злокачественное новообразование образуется в результате трансформации полипов, возникших в толстой кишке. Таким образом, своевременное удаление полипов снижает вероятность развития онкологического заболевания и является хирургической профилактикой рака.
Опухоль ободочной кишки формируется в одном из ее отделов:
Несмотря на возможность формирования рака в любом из отделов ободочной кишки, частота поражения в каждом из участков значительно отличается. Так, в 50% случаев опухоль поражает сигмовидную кишку, более 20% приходится на слепую, 10% на поперечную ободочную и около 15% на участки физиологических изгибов кишки. И только в 2% случаях рак первоначально поражает несколько отделов ободочной кишки.
О заболевании
Распространение опухолевых клеток по организму происходит несколькими путями:
Гематогенные метастазы локализуются преимущественно в печени, иногда в легких.
Классификация рака ободочной кишки
Различают несколько клинических проявлений опухолевого процесса и их признаки:
Симптомы рака ободочной кишки
Первые симптомы патологического процесса практически отсутствуют, но при этом отмечается незначительное ухудшение общего самочувствия, снижение активности и аппетита. На ранних этапах развития болезни человек начинает прибавлять в весе.
Симптомы рака ободочной кишки полностью зависят от места расположения опухоли, размеров, степени распространения, наличия других заболеваний ЖКТ и возникающих осложнений.
Клинический комплекс проявляется ощущением болезненности и дискомфорта, запорами либо поносами, кровяными и слизистыми выделениями при опорожнении кишечника, ухудшением самочувствия.
Более подробная характеристика проявляющихся симптомов:
Фото рака ободочной кишки
Диагностика ракового заболевания ободочной кишки
Диагностика рака ободочной кишки состоит из комплекса мероприятий:
Методы лечения рака ободочной кишки
Основным методом лечения рака ободочной кишки является хирургический, иногда с проведением в послеоперационном периоде химиотерапии.
Метод оперативного лечения определяется после проведения соответствующих диагностических мероприятий для выявления степени распространения опухолевого процесса:
После проведения операции в течение первых 24 часов запрещается употреблять пищу, в это время проводится противошоковая терапия, а также мероприятия для устранения интоксикации и обезвоживания организма.
Начиная со второго дня больному разрешается принимать жидкую, полумягкую пищу и употреблять теплое питье. Со временем в дневной рацион включают такие блюда, как нежирные бульоны, протертые каши, пюре из овощей, омлет на пару, чаи на травяных отварах, различные соки и компоты из свежих либо замороженных фруктов и ягод.
Возможные последствия
Рак ободочной кишки — это серьезное заболевание, которое требует оперативного вмешательства. При отсутствии лечения на ранних стадиях существует риск развития осложнений:
Прогноз выживаемости
Прогноз при опухолях ободочной кишки во многом зависит от стадии патологического процесса, распространения атипических клеток на близлежащие органы, ткани и лимфатические узлы, а также от гистологической структуры злокачественного новообразования.
Лечебные мероприятия после операции
Лечение опухолевого процесса после операции продолжается с помощью химиотерапии.
Применение химиотерапии
Основными препаратами являются фторафур и 5-фторурацил. Большинство пациентов переносят лечение хорошо, реже возникают побочные эффект в виде тошноты, аллергических высыпаниях, рвоте и изменений анализа крови.
В левой половине селезеночный угол что такое
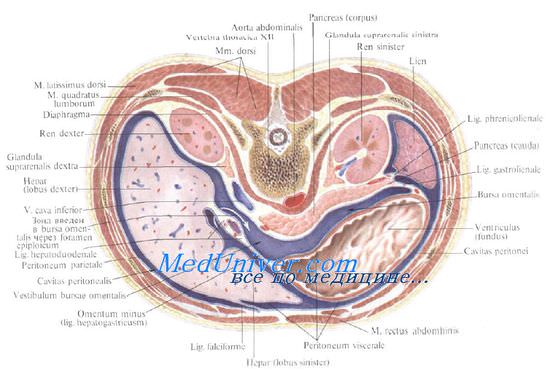
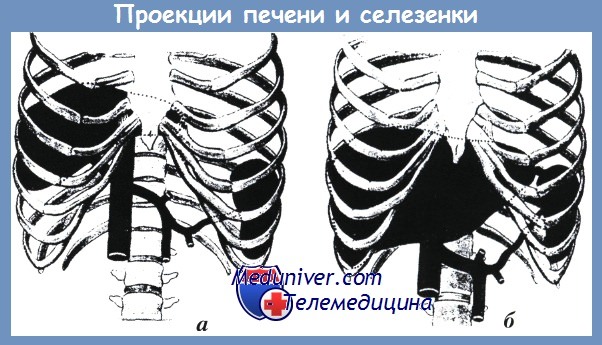
Селезенка имеет удлиненную форму, отдаленно напоминающую форму боба, расположена высоко в левом подреберье, с длинной осью, направленной сверху сзади, вниз и вперед, параллельно IX-XI ребрам. Ее верхняя выпуклая поверхность, обращенная кверху и кнаружи, на всем протяжении касается бокового ската диафрагмы.
Внутренняя поверхность вогнута, в центре ее расположены ворота селезенки, через которые проходят кровеносные сосуды. Этой стороной кпереди от ворот селезенка касается желудка, кзади — поджелудочной железы и заднего ската диафрагмы. Внизу она прилежит к левому надпочечнику и верхнему полюсу левой почки.
Положение селезенки и уровень ее стояния в первую очередь зависят от типа телосложения. При длинной и узкой грудной клетке нижний край селезенки не опускается ниже XI ребра, а верхний всегда лежит выше X ребра, иногда поднимаясь до уровня VIII ребра, при этом она лежит полугоризонтально. Такое расположение селезенки характерно для лиц астенического телосложения с низко опущенными ребрами и узким реберным углом, что необходимо иметь ввиду при выполнении пункции и дренировании левой плевральной полости.
При короткой и широкой грудной клетке селезенка располагается ниже, нижний край ее лежит на уровне XII ребра, а верхний не поднимается выше X ребра, продольная ось расположена более вертикально.
При ранениях груди сзади имеет значение тот факт, что расстояние от позвоночника до задней поверхности селезенки может колебаться от 1,5 до 4 см, а при переполнении содержимым желудка и ободочной кишки (обильная пища, метеоризм) селезенка оттесняется вверх и кзади. Кроме того, при вдохе она смещается диафрагмой вниз и кпереди, при выдохе — поднимается вверх и кзади.
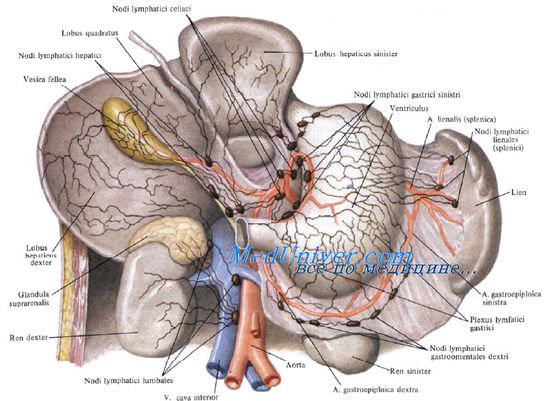
По всей поверхности, за исключением ворот, селезенка покрыта двойным серозным слоем, который образует семь фиксирующих связок различной длины, ширины и эластичности, что в сочетании с длиной кровеносных сосудов, питающих селезенку, определяет ее чрезвычайную подвижность.
Самые большие связки — желудочно-селезеночная и селезеночно-поджелудочная.
Желудочно-селезеночная связка представляет собой дубликатуру брюшины между большой кривизной желудка и воротами селезенки. В ней проходят короткие сосуды желудка.
Она имеет треугольную форму с широким основанием и вершиной, обращенной вверх, так что в верхних отделах ее ширина не превышает 1 см. Поэтому при ее пересечении следует соблюдать осторожность, чтобы не захватить в лигатуру стенку желудка.
Остальные пять связок меньше размером и менее выражены: диафрагмально-селезеночная, селезеночно-ободочная, поджелудочно-селезеночная, поджелудочно-ободочная и диафрагмально-ободочная. Некоторые авторы выделяют еще одну, восьмую связку, которая представляет собой карман, поддерживающий селезенку снизу, — предселезеночная связка.
Поджелудочно-селезеночная связка идет позади желудочно-селезеночной связки, от хвоста поджелудочной железы также к воротам селезенки. Она содержит очень крупные селезеночные артерии и вену.
К верхнему углу ворот селезенки сверху подходит диафрагмально-селезеночная связка, в толще которой к верхнему полюсу селезенки может проходить одна из ветвей нижней диафрагмальной артерии — верхняя полярная артерия. К сожалению, наличие этой артериальной ветви в связке часто игнорируется хирургами, и они пересекают связку без ее надежного лигирования. Однако эта мелкая артерия, визуально трудно различимая, плохо тромбируется из-за высокого давления в ее просвете вследствие близости к аорте. В результате спленэктомия без лигирования этой артерии приводит к постепенному скоплению крови в левом поддиафрагмальном пространстве, нагноению с образованием поддиафрагмального абсцесса.
К нижнему углу ворот селезенки подходят желудочно-ободочная и селезеночно-ободочная связки, в которых проходят ветви левой желудочно-сальниковой артерии.
Таким образом, все кровеносные сосуды, питающие селезенку, расположены в ее связках, в то время как вся остальная поверхность селезенки представлена гладкой и тонкой бессосудистой капсулой.
Помимо серозной оболочки, селезенка покрыта внутренней соединительно-тканной эластичной оболочкой, которая вдается в паренхиму в области ворот по ходу селезеночной артерии и ее ветвей. Следует заметить, что паренхима селезенки у детей содержит больше эластина и гладких мышечных волокон, чем у взрослых, чем и объясняется эффективность консервативного лечения у них повреждений селезенки.
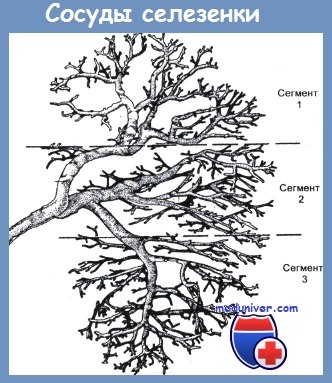
По селезеночной артерии в селезенку поступает около 5 % объема циркулирующей крови. Для артерии характерна изменчивость деления основного ствола на ветви, которые отходят от него под различными углами и диаметр их сильно варьирует.
Результаты обстоятельного исследования А. П. Сорокина и соавт. показали, что в 57% случаев селезеночная артерия делится на 2 ветви, в 12 % — на три, в 8 % — на множество ветвей. В 23 % случаев артерия на ветви не делится и входит в паренхиму селезенки одним стволом.

б — передняя полюсная артерия селезенки, отходящая от селезеночной артерии;
в — задняя полюсная артерия селезенки, отходящая непосредственно от селезеночной артерии
Как уже упоминалось выше, некоторые авторы выделяют непостоянную верхнюю полярную артерию, идущую от нижней диафрагмальной артерии.
Большое значение при ранениях селезенки имеет знание особенностей архитектоники коротких артерий желудка. Число коротких артерий желудка колеблется от 2 до 6. Наиболее часто эти артерии отходят от ветвей селезеночной артерии (в частности, от задней полюсной артерии), реже — непосредственно от основного ствола. Незнание варианта отхождения коротких артерии желудка от задней полюсной артерии в ходе операции может привести к неожиданному кровотечению.
Следует подчеркнуть, что ворота селезенки редко имеют ту форму, которая описывается обычно в анатомических руководствах [Сорокин А. П. и др.]. Авторы выделяют две крайние формы ворот селезенки: компактную, когда артериальные и венозные ветки располагаются близко друг к другу (37,5%), и рассеянную, когда эти элементы сосудистой ножки селезенки удалены друг от друга и занимают практически весь медиальный край органа (47,5%). В 15% случаев имеется смешанная форма расположения сосудов, когда на одном участке медиального края они расположены компактно, а на другом — рассеянно.
При рассеянной форме расположения сосудов, как правило, встречаются задние полюсные сосуды (артерия и вена). Задние сосуды селезенки требуют особого внимания хирурга, так как они расположены более глубоко по сравнению с остальными сосудами и кровотечение из них создает большие трудности.
Основные ветви селезеночной артерии в паренхиме селезенки разделяются, образуя четкие анатомические сегменты. Эти сосуды идут радиально, в поперечном направлении, окружены соединительно-тканными трабекулярными оболочками и не имеют анастомозов друг с другом. Это объясняет нередко наблюдаемый эффект самопроизвольной остановки кровотечения при поперечных ранах селезенки.
Напротив, продольные раны с повреждением нескольких трабекул приводят к устойчивому и сильному кровотечению.
В отличие от артерии, вены селезенки образуют сложную сеть, собирая венозную кровь без сегментарного разделения.
Что касается соединительно-тканной стромы селезенки, то она представлена капсулой, влагалищными оболочками сосудов, трабекулами, а также ретикулярным каркасом красной пульпы и фолликулов.
Капсула селезенки имеет три слоя: поверхностный (серозный), средний и глубокий (граничащий с пульпой) [Arinci К., Krentz H. et al.].
Основную механическую нагрузку несут соединительно-тканные пучки среднего слоя, обеспечивающие подвижную и прочную конструкцию капсулы селезенки, не препятствующую изменению объема органа при различной степени его кровенаполнения. Поэтому хирургу следует учитывать направление прочных пучков среднего слоя при наложении швов или выполнении секторальной резекции — рассекать ткань селезенки лучше вдоль этих пучков, а накладывать швы — перпендикулярно им.
Влагалищные оболочки сосудов тесно связаны с трабекулами, которые представляют собой коллагеновые, эластичные и ретикулярные соединительно-тканные волокна с небольшим количеством гладкомышечных волокон. Эти волокна образуют сетеобразный каркас селезенки. При кровенаполнении объем селезенки увеличивается, трабекулы при этом натягиваются, увлекая за собой стенки крупных артерий и особенно вен, что ведет к депонированию крови. Сокращение многочисленных трабекул приводит к равномерному выдавливанию крови в систему венозного оттока. Эти свойства трабекулярной ткани селезенки также необходимо учитывать хирургу.
При наличии у пострадавшего такой сопутствующей патологии, как цирроз печени, селезенка резко увеличена, вокруг нее развиваются плотные сращения с мощной коллатеральной венозной сетью. Понятно, что такие анатомические изменения резко меняют условия хирургического вмешательства при повреждениях селезенки.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Некоторые редкие симптомы, сопровождающиеся абдоминальным болевым синдромом
Боли в животе могут быть проявлением многих заболеваний и синдромов, часть которых считаются редкими, вероятно, связано это с тем, что мы в повседневной практике их диагностируем не часто в силу своей неосведёмлённости. К числу таковых относятся приведённые ниже.
Синдром Дитля (болезнь Дитля, острое нарушение оттока мочи при ущемлении блуждающей почки): резкие коликоподобные боли в животе, рвота, лихорадка, коллапс, задержка мочи, обильное мочеотделение после приступа.
Синдром Кенига (илеоцекальный стеноз, наблюдается при сужении тонкой кишки различного генеза вследствие неполной обтурационной непроходимости): приступообразные кишечные колики с чередованием поносов и запоров, усиленная перистальтика во время приступа боли, постоянный метеоризм; «музыкальные» шумы в илеоцекальной области, понос или обильное отхождение газов.
Синдром Кюсса (в виде хронической рецидивирующей частичной кишечной непроходимости, вызванной сращением толстой кишки в результате воспалительного процесса преимущественно в сигмовидной кишке): упорные запоры при относительно плотной консистенции кала, болезненность в нижней половине живота с приступообразными болями после еды, вздутие живота, тенезмы.
Синдром Ортнера (вследствие нарушения кровообращения в мезентериальных сосудах у лиц пожилого возраста): приступообразные боли в животе, преимущественно в области пупка или подложечной области после еды или физической нагрузки, чувство полноты, рвота, метеоризм, запоры, одышка.
Синдром Пайра (при птозе поперечной ободочной кишки и резких печеночном, селезеночном изгибах): боли в мезо- и гипогастральных областях, усиливающаяся при напряжении и натуживании, боли иррадиируют в поясничную область (вследствие сдавления симпатических волокон верхнего и нижнего брыжеечных сплетений)
Синдром печеночного изгиба (печеночной флексуры): чувство полноты, распирания или давления в правом подреберье, боли, иррадиирующие в надчревную область, правое плечо, спину, боли могут быть кратковременными или длительными, уменьшаются после отхождения газов.
Синдром селезеночного изгиба (селезеночной флексуры, синдром Макелия-Дворкена-Биля ): чувство полноты, распирания или давления в левом подреберье, боли в левой половине грудной клетки, реже в верхней части левого плеча, в левой стороне шеи, сопровождающиеся сердцебиением, одышкой, иногда удушьем, чувством страха, боли усиливаются при задержках дефекации, уменьшаются после отхождения газов и опорожнения кишечника.
Уместно напомнить, что больным с острыми болями в животе противопоказаны спазмолитические препараты и анальгетики до определения причины боли.
Всегда необходимо помнить строгие показания, являющиеся поводом к экстренной операции на органах брюшной полости:
Правило КОУПА (Соре). В случае, если сильная, острая боль в животе возникает среди полного здоровья и продолжается более 6 часов, необходимо срочное хирургическое вмешательство.
Правило Лежара (Legars). При этом правиле отмечают три признака. Показаниями к операции являются, если в течение ближайшего часа нарастает боль; учащается пульс и появляются симптомы раздражения брюшины.
Знание редких синдромов позволяет правильно построить диагностический процесс, что позволяет избежать ненужных исследований и значительно сокращает время установления диагноза. Не установив диагноз невозможно назначить правильное лечение.
Популярное:
Условия соглашения
Синдром Пайра ( Синдром селезеночного угла )
Синдром Пайра — врожденная аномалия толстого кишечника с хроническим обстипационно-болевым синдромом вследствие нарушения проходимости ободочной кишки при высокой фиксации ее селезеночного изгиба. Проявляется болями в левом подреберье, запорами, метеоризмом, тошнотой, рвотой. Диагностируется с помощью ирригографии, радионуклидного исследования кишечника, допплерографии абдоминальных сосудов, биопсии кишечной стенки. Для лечения используют слабительные, витаминные, противовоспалительные препараты, спазмолитики, пребиотики. При декомпенсации заболевания применяется одна из техник резекции ободочной кишки или лапароскопическое низведение ее селезеночного угла.
МКБ-10
Общие сведения
Болезнь Пайра (синдром селезеночного угла) — врожденная патология, при которой удлиненная поперечная ободочная кишка формирует патологический угол при переходе в нисходящую, из-за чего тормозится движение содержимого кишечника. Заболевание впервые было описано в работах немецкого хирурга Эрвина Пайра в 1905 году. Распространенность составляет 3,8%. Аномалия обычно манифестирует в детстве, у девочек выявляется в 3-4 раза чаще, чем у мальчиков. Синдром Пайра служит причиной около 6-7% хронических запоров. Болезнь часто сочетается с другими врожденными аномалиями толстой кишки, дополнительной хордой левого желудочка, синдромом недифференцированной дисплазии соединительной ткани, гастроптозом, нефроптозом.
Причины
Заболевание принадлежит к категории врожденных аномалий связочного аппарата ободочной кишки. Этиология синдрома селезеночного угла окончательно не установлена. Вероятнее всего, его возникновение вызвано сочетанием нескольких этиофакторов. По мнению специалистов в сфере гастроэнтерологии, проктологии, общей хирургии возможными причинами формирования патологического перегиба толстого кишечника в селезеночном углу считаются:
Патогенез
Механизм развития синдрома Пайра связан с нарушением физиологического пассажа содержимого толстого кишечника. Из-за укорочения связки, фиксирующей селезеночный угол ободочной кишки к диафрагме, возникает перегиб кишечной трубки с формированием так называемой пайеровской «двустволки». Сужение кишечного просвета препятствует свободному движению каловых масс. В результате застоя содержимого поперечная часть ободочной кишки растягивается, провисает, становится ригидной, снижается тонус продольных и циркулярных волокон ее мышечного слоя, что еще больше усугубляет моторно-эвакуаторную дисфункцию. При прогрессировании патологического процесса возникает тифлэктазия, нарушается функция запирательного илеоцекального аппарата. Рефлюкс каловых масс вызывает воспалительное поражение тонкого кишечника. Растяжение кишечной стенки сопровождается развитием характерного болевого синдрома. Резорбция токсичных веществ из кала провоцирует эндотоксикоз.
Классификация
При систематизации клинических форм синдрома Пайра учитывают ведущую клиническую симптоматику и стадию развития заболевания. С учетом преобладающих нарушений различают болевую, обстипационную и комбинированную формы патологии. Для выбора консервативного или оперативного лечения важно учитывать стадию болезни селезеночного угла:
Симптомы
Манифестация заболевания происходит в детском, реже подростковом возрасте. Основной признак — боли в левых отделах живота, которые значительно усиливаются после приема пищи, физической нагрузки, могут иррадиировать в прекардиальную область, левую половину поясницы. Болевой синдром всегда сопровождается хроническими запорами длительностью 3-5 суток и более. У пациентов, страдающих синдромом Пайра, возникают и другие диспепсические симптомы: тошнота, периодическая рвота, чувство раннего насыщения, тяжесть в животе, метеоризм, ухудшение аппетита. Нарушения общего состояния в виде головной боли, эмоциональной лабильности, снижения трудоспособности, потери веса связаны с хронической кишечной интоксикацией организма и развиваются при декомпенсированном варианте заболевания.
Осложнения
Болезнь Пайра может осложниться острой кишечной непроходимостью с многократной рвотой, задержкой стула и газов, прекращением перистальтики. При длительном копростазе наблюдаются ишемические повреждения стенки кишечника с ее последующим некрозом, что приводит к инфицированию брюшной полости и перитониту. Частым осложнением синдрома Пайра является рефлюкс-илеит, развивающийся у 85-86% больных вследствие постоянного забрасывания калового содержимого из слепой кишки в подвздошную. При этом отмечаются воспалительные изменения слизистой и нарушения функционирования илеоцекальной заслонки, сопровождающиеся усилением болевого синдрома. В 60-62% случаев возникает вторичный колит.
Диагностика
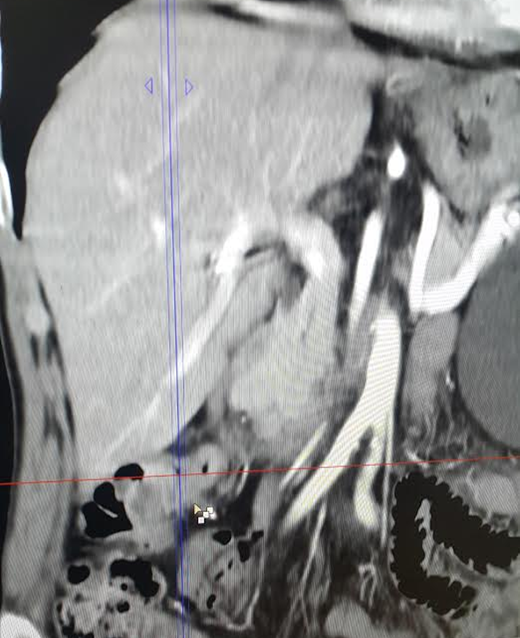
Постановка диагноза при синдроме Пайра зачастую затруднена, что обусловлено полиморфностью и неспецифичностью клинической картины заболевания, сходной с проявлениями других болезней пищеварительного тракта. Для обнаружения характерных признаков патологии требуется комплексное инструментальное обследование с использованием таких методов, как:
Изменения показателей общего анализа крови (лейкоцитоз, увеличение СОЭ, снижение уровня гемоглобина и эритроцитов) выявляются только в случае декомпенсированного течения болезни Пайра. В биохимическом анализе крови может наблюдаться гипопротеинемия, сдвиг электролитного равновесия, синдром цитолиза (повышение АСТ, АЛТ, щелочной фосфатазы), увеличение концентрации азотистых соединений (креатинина, мочевины).
Дифференциальная диагностика проводится с острым аппендицитом, холециститом, гастритом, острой и хронической кишечной непроходимостью, идиопатическим мегаколоном, болезнью Гиршпрунга, опухолями кишечника, спаечной болезнью, синдромом функциональной диспепсии, хроническими кишечными инфекциями, заболеваниями почек, патологией органов репродуктивной системы у женщин. Кроме наблюдения у гастроэнтеролога или проктолога могут быть рекомендованы консультации хирурга, инфекциониста, генетика.
Лечение синдрома Пайра
Выбор терапевтической тактики осуществляется с учетом стадии заболевания. Больным в фазе компенсации и субкомпенсации рекомендована высококалорийная диета с употреблением пищи, содержащей небольшое количество клетчатки и стимулирующей кислотное брожение. Ограничиваются продукты, замедляющие кишечную перистальтику: крепкий чай, какао, шоколад, кофе. Полезна ЛФК с выполнением упражнений для мышечного пресса и усиления перистальтической активности. Схема консервативного лечения синдрома Пайра включает:
По показаниям комплексную консервативную терапию дополняют противовоспалительными средствами, миотропными спазмолитиками, ферментными препаратами, пребиотиками, санаторно-курортным лечением с употреблением минеральных вод и их применением в виде лечебных микроклизм. При декомпенсированном течении болезни Пайра с прогрессированием болевого синдрома, моторно-эвакуаторных расстройств, сохраняющейся кишечной интоксикацией, неэффективностью консервативной терапии показана хирургическая коррекция. Операциями выбора являются резекция поперечной ободочной кишки с наложением коло-колоанастомоза «конец в конец» и фиксацией кишечника в анатомически правильном положении, лапароскопическое иссечение ободочно-селезеночной и ободочно-диафрагмальной связок для низведения селезеночного изгиба. При сочетании синдрома с долихосигмой выполняется левосторонняя гемиколэктомия или комбинированное вмешательство с резекцией сигмовидной кишки.
Прогноз и профилактика
Исход заболевания зависит от своевременности диагностики, правильного выбора терапевтической тактики, общего состояния больного, наличия интеркуррентных расстройств. После назначения комплексной консервативной терапии стойкое улучшение состояния отмечается у 85,4% пациентов. Прогноз относительно неблагоприятный при декомпенсированных формах синдрома Пайра, требующих радикальных операций по удалению части кишечника. Меры специфической профилактики заболевания не разработаны. Для предупреждения осложнений необходимо тщательное обследование больных с кишечными симптомами неизвестной этиологии, динамическое наблюдение за пациентами с диагностированной болезнью Пайра.