Не могу отличить реальность от сна
Что такое синдром деперсонализации — дереализации? Причины возникновения, диагностику и методы лечения разберем в статье доктора Егорова Ю. О., психотерапевта со стажем в 13 лет.
Определение болезни. Причины заболевания
Симптомы синдрома деперсонализации — дереализации
В самом широком смысле симптомы деперсонализации включают в себя:
Симптомы дереализации включают в себя:
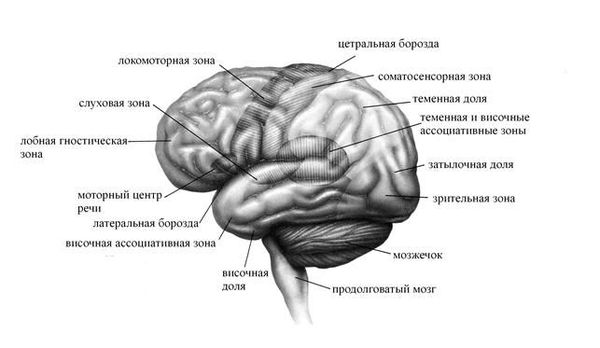
Патогенез синдрома деперсонализации — дереализации
Сильный стресс, тяжёлое депрессивное расстройство, паническое расстройство, а также приём галлюциногенов — самые частые факторы риска для развития заболевания. Детская межличностная травма (в частности, эмоциональное насилие) — также значимый фактор риска.
Классификация и стадии развития синдрома деперсонализации — дереализации
В классической психопатологии центральным термином является только деперсонализация.
Деперсонализация подразделяется на:
Осложнения синдрома деперсонализации — дереализации
К относительно лёгким осложнениям синдрома дереализации-деперсонализации можно отнести функциональный нейрокогнитивный дефицит — трудности фокусировки внимания на задачах или при запоминании информации, что в некоторых случаях влияет на работоспособность и продуктивность.
Более тяжело пациентами переносится развитие сопутствующих расстройств настроения (депрессивное расстройство, биполярное аффективное расстройство) или тревожных расстройств (генерализованное тревожное расстройство, агорафобия, социальное тревожное расстройство, обсессивно-компульсивное расстройство).
Дереализация или деперсонализация при депрессии могут быть клиническим показателем того, что депрессия будет устойчива к стандартному лечению (медикаменты и психотерапия).
Диагностика синдрома деперсонализации — дереализации
В настоящее время, к сожалению, не существует лабораторного теста, который бы использовался для диагностики деперсонализации–дереализации. Для постановки диагноза синдром дереализации-деперсонализации (F48.1 по МКБ-10) необходимо, чтобы в клинической картине пациента присутствовал хотя бы один из двух следующих критериев [3] :
1. Деперсонализация: пациент жалуется, что отдалился или находится «на самом деле не здесь». Например, больной может жаловаться, что его чувства или ощущение внутренней жизни отделены, чужды им, не их собственные или потеряны, или ощущение, что их эмоции или движения принадлежат кому-то ещё, или они чувствуют себя, как играющие на сцене.
2. Дереализация: больной жалуется на чувство нереальности. Например, могут быть жалобы, что окружение или определённые объекты выглядят незнакомыми, изменёнными, плоскими, бесцветными, безжизненными, неинтересными или похожи на сцену, где каждый играет.
При этом необходимо, чтобы пациент сохранял понимание того, что эти изменения происходят внутри него самого и являются болезненными, а не навязаны извне другими людьми или силами.
Некоторые медицинские и психиатрические состояния имитируют симптомы синдрома дереализации-деперсонализации. Клиницисты должны исключить следующее заболевания, чтобы установить точный диагноз:
В случае наличия синдрома дереализации-деперсонализациии при шизофрении, обсессивно-компульсивном расстройстве, фобических или депрессивных расстройствах врачам следует считать эти расстройства основными при выстраивании схемы лечения.
Лечение синдрома деперсонализации — дереализации
Прогноз. Профилактика
Советы пациентам с дереализацией-деперсонализаций:
Деперсонализация

Расстройство восприятия время от времени посещает более 70 % людей во всем мире. Им кажется, что их сознание делится на две части и одна из них, потеряв контроль над своим разумом и телом, паникует, а вторая безучастно наблюдает за этим со стороны. Это похоже на страшный сон и поэтому очень пугает. Человек все видит в тумане, в приглушенных красках, не может пошевелить ни рукой, ни ногой. Он ощущает сильнейший дискомфорт и ему кажется, что он сходит с ума.
Но, если же подобный синдром проявляется часто и держится в течение долгого времени, а симптомы усиливаются, то он уже опасен: индивид может причинить вред себе и другим своим неадекватным поведением, или же покончить жизнь самоубийством. Поэтому в этом случае необходима помощь медиков.
Причины расстройства восприятия
Деперсонализация встречается у людей разного возраста и пола, но чаще всего она поражает молодых женщин. Как уже упоминалось, ее вызывает стрессовая ситуация. Сопротивляющаяся ей психика снижает сильную эмоциональную нагрузку человека, переключая его внимание на стороннее наблюдение. Таким образом индивидуум обращает свое сознание на себя, его органы чувств притупляются, но при этом логическое мышление остается прежним.
Процесс развития синдрома в организме выглядит так: под действием стресса начинает вырабатываться большой объем эндорфинов. В результате их масштабной хаотичной атаки на рецепторы отвечающая за эмоции лимбическая система не в силах справится с таким напором и вынуждена частично отключиться.
Но вышеописанный механизм могут запустить и другие факторы, физические:
Весьма редко деперсонализация передается по наследству или является следствием негативных изменений в нервной системе.
Следует учесть, что при шизофрении раздвоение личности имеет другие причины и это является симптом серьезного расстройства психики, подход к которому особый и требующий сложного лечения.
Симптоматика

1. Эмоциональная холодность, безучастность в восприятии окружающего мира, отстраненность, равнодушие к людям::
Страх испытывается только от утраты контроля своего тела и потери ориентации в пространстве. Угнетает чувство растерянности от непонимания местонахождения, истории попадания сюда и дальнейших действий.
2. Нарушение физических ощущений:
3. Психическая невосприимчивость:
Главным признаком расстройства восприятия считается глубокая погруженность человека в себя. Сначала он понимает, что воспринимает свою личность неправильно, это его угнетает и вызывает сильное душевное волнение.
При попытке понять происходящее, ощущение нереальности становится все сильнее, и нелепость ситуации заставляет индивидуума избегать общения с другими людьми. Индивид, однако, отдает себе отчет в болезненности своего состояния.
В общем клиническую картину деперсонализации можно описать так:
Эти симптомы расстройства восприятия могут иметь разную степень выраженности при разных типах деперсонализации, о которых будет сказано ниже.
Разновидности
Современная психология разделяет несколько форм синдрома деперсонализации, отличающихся между собой своеобразием восприятия окружающего мира и себя:
Диагностика
Сейчас имеются и четкие критерии, позволяющие подтвердить диагноз:
Специалисту следует отличить деперсонализацию от шизофрении, имеющей похожие симптомы. Различают эти патологии так: шизофрения проявляет себя одними и теми же симптомами одинаковой интенсивности каждый день, а при расстройстве восприятия они намного разнообразней.
Терапия деперсонализационного расстройства
Так как данное расстройство индивидуально для каждого больного, то и лечение подбирается для каждого пациента отдельно.
Как уже говорилось, непродолжительные случаи деперсонализации лечения не требуют, но дискомфорт поможет устранить психоанализ.
Если виновником деперсонализации стал прием наркотических веществ, то проводится дезинтоксикация организма. Гормональное лечение понадобится, если причиной расстройства стала эндокринная патология.
Деперсонализация на фоне депрессии, панических атак, шизофрении психиатр назначает комплекс транквилизаторов, антидепрессантов, нейролептиков. Показаны такие препараты:
Некоторым пациентам приходится принимать психотропные препараты пожизненно, так как вылечить синдром полностью не удается. Лекарственные средства позволяют им погасить тяжесть переживаний, вызванных расстройством.
Когда симптоматические проявления снимаются, приходит время психотерапии. Специалист проводит с пациентом ряд сеансов, на которых выявляет причины расстройства восприятия, переключает внимание больного на других людей, учит в дальнейшем справляться с возникающими приступами раздвоения.
Эффективный метод избавления от деперсонализации – запоминать странные чувства и потом рассказывать их психологу. Последний, в свою очередь, приучает пациента не боятся таких случаев, и они постепенно сходят на «нет».
Также с успехом используется аутотренинг и гипноз, они наиболее эффективны вместе с разъяснительной терапией.
В качестве дополнительных мер может быть назначено:
Психотерапевтические техники подкрепляются социальной реабилитацией: пациенту советуют чаще бывать на людях, ходить в музеи, театры и т.д. Это дает ощутимый результат в лечении и восстановлении.
Бывает, что люди с тяжелой степенью деперсонализации негативно относятся к реабилитационной программе, пассивны. В этом случае прибегают к помощи близких пациента, которые буквально вытаскивают родственника «в свет».
Путаю сон и реальность
Вопрос психологам
Спрашивает: Алиса
Категория вопроса: Сон и сновидения
Мне 22 года. Месяц назад я ездила отдыхать на море. Отпуск выдался очень насыщенным и в плане событий, и в плане эмоций. В частности, это огромное количество новых интереснейших знакомств, бессонные ночи с танцами в баре и на пляже, песнями под гитару у костра на берегу, купания в ночном море, утреннее совершенное неожиданное засыпание на пляже.
Так вот, проблема моя состоит в том, что после такого бурного отдыха я перестала ориентироваться, где сон, а где реальность. Могу проснуться ночью, пребывая в уверенности, что я уснула на пляже, начать искать вещи, например, часы, которые могла снять, чтобы искупаться в ночном море, а следом пойти наконец-то в номер. Такая дезориентация во времени и пространстве продолжается по несколько минут, и мне стоит приложить немалые усилия, чтобы понять, где же я все-таки нахожусь.
Лейтмотивы с пляжем стали регулярны. Проснувшись очередной раз в родной кровати в родном доме, я снова пребываю в уверенности, что нахожусь на пляже, а склонившегося в действительности надо мной брата не сразу узнаю, думая, что это незнакомый мужчина, на побережье подошедший ко мне с непонятной и несколько сомнительной целью.
Вчера же приснилось, что я ночью стою у окна в своем номере, вижу проходящего по улице друга со знакомой. Парень звонит мне и говорит, что сейчас они поднимутся в мой номер. В этот момент я решаю переодеть пижаму на менее домашнюю одежду. В действительности подскакиваю в кровати, надеваю майку и шорты и сажусь ждать ребят. На утро, проснувшись, я не сразу поняла, почему сплю в уличной одежде.
Так что случаи, когда на протяжении нескольких минут я не могу сообразить, где сон, а где реальность, неединичны, и беспокоят меня на протяжении двух недель (началось все с момента возвращения с отдыха).
Подскажите, пожалуйста, как бороться с такими состояниями и не опасно ли это?
Получено 3 совета – консультации от психологов, на вопрос: Путаю сон и реальность
На языке снов с нами разговаривает наше подмознание. Видимо, какое-то событие в отпуске, произошедшее на пляже, разбередило какие-то вытесненные воспоминания, травму, скорее всего детскую, и она теперь «просится наружу», проявляя себя описанными вами симптомами. Этот процесс лучше всего завершить со специалистом, чтобы состояние не закрепилось на нынешнем уровне. Я бы предложила вам фокусную психоаналитическую психотерапию, этот вид терапии прекрасно подходит для решения подобных задач. Обращайтесь, буду рада с вами поработать.
Гунар Татьяна Юрьевна, психолог, психоаналитик в Москве
Для начала сдайте анализы в поликлинике, чтобы исключить вероятность инфекционного заражения (при этом не забудьте упомянуть где отдыхали, что пили, чем угощали местные и т.д.).
Федоренко Галина Александровна, психоаналитик, арт-терапевт, Москва
Ответов на сайте: 4291 Проводит тренингов: 1 Публикаций: 83
Не тревожьтесь напрасно. Вероятность инфекционного заболевания и влияния наркотических средств, добавленных вам в еду или напиток маловероятно. Симптомы не те. Можете провериться конечно, но вероятнее всего у вас все в порядке.
Вероятность последствий психической травмыиз детства, котораянеожиданно активировалась, тоже мала, так как ваши сны, пробуждения и видения содержат позитивные сценарии. Просто вас пугает их яркость и как бы реальность.
Бирюкова Анастасия, ваш Гештальт психолог очно в Петербурге и в Skype.
Изменение частоты и чувственной яркости сновидений
Изменение частоты сновидений. Обычно наступает задолго (недели, месяцы) до манифеста или очередного обострения психического расстройства. Более трети пациентов отмечают при этом учащение сновидений, порой в 2–3 раза и даже более: «Стал видеть сны каждую ночь, раньше видел их редко, 1–2 раза в месяц. Появилось до 2–3 снов за ночь, особенно под утро, такого раньше не было.
После смерти матери стал видеть по два сна за ночь; до этого были сны, но намного реже. Всю ночь, кажется, вижу сны, один за другим. Такое было со мной лет пять тому назад, сны просто замучили меня. Сны стали частые, по три за каждые два часа. Никогда раньше не видел снов или не помнил их, теперь вижу каждую ночь». Появляются или учащаются сновидения и во время дневного сна.
Встречаются пациенты, которые бывают удивлены необычной частотой снов и стараются считать их. В одном наблюдении пациент насчитывал до 30 снов за ночь — полисомния. Сны при этом шли один за другим или прерывались пробуждениями.
Учащение сновидений более типично для тревожно-депрессивных состояний, траурных реакций, тревожно-ипохондрических состояний, гипомании. Примерно треть пациентов отмечает урежение сновидений вплоть до полного их исчезновения: «Сны пропали совсем, раньше видела их до 4–6 за неделю. Снов стало меньше, они стали короткими, мелькнут и тут же исчезнут. Раньше за ночь видела 1–2 сна, а теперь их почти нет или я о них забываю.
До болезни видела сны где-то раз в неделю, а теперь снов нет совсем. Всегда видела много снов, а за последние месяц-два снилось что-то раз или два. Три месяца как не вижу никаких снов. Перед тем снилась несколько раз умершая бабушка и еще два умерших человека. Бабушка трогала меня за щеку, я это ощущала как на самом деле. В детстве были сны бесцветные и немые, а я при этом не мог двигаться. Казалось, что за ковром скрываются какие-то чудища.
Затем сны исчезли, я долго, года 2–3 не видел никаких снов. Потом стала сниться серая комната, а в ней летает коричневый клубок. Постепенно сны стали цветными, а я в них начал двигаться». Урежение сновидений, олигосомния, выявляется у пациентов не только в настоящее или недавнее время, но также или исключительно в отдаленном анамнезе.
Так, больная говорит, что три года назад в течение полугода она также, как и теперь, не видела ни одного сна, и тогда была сильно этим напугана. Урежение сновидений более свойственно состояниям гиперсомнии, апатии, адинамии, выраженной астении, брадифрении, наблюдается также в связи с приемом нейролептиков, антидепрессантов, наркотиков. У оставшейся трети пациентов как до, так и в течение болезни не наблюдается значительного изменения частоты сновидений, у многих из них сновидения вообще бывают редко.
Изменения чувственной яркости и сенсорной модальности сновидений. Здоровые индивиды, сравнивая яркость своих сновидений с наглядными и мысленными образами, обычно указывают на близость сновидных образов и образов представления. Лишь некоторые индивиды постоянно или часто видят очень яркие сны, большей частью это лишь эпизодические сновидения, иногда связанные с соматическим неблагополучием. Кроме того, сравнительно редко здоровые люди видят цветные сны. С наступлением психического расстройства, а нередко и задолго до него яркость и сенсорная модальность сновидений меняются. В части случаев наблюдается утрата прежней яркости образов сна. Пациенты сообщают, что последние становятся «размытыми, нечеткими, смутными, стертыми, блеклыми, бесцветными, серыми, неопределенными, как в тумане, похожими на тени, силуэты».
«Сны стали невзрачными, тусклыми, не могу собрать их во что-то целое», — говорит больная. Иногда способность воспринимать образы сна выпадает полностью: «Снится, что я ничего не вижу и не слышу. И ноги отнимаются». Другими словами, пациенты указывают на то, что теряют способность воспринимать образы сна так, как они могли это делать ранее. Утрата способности воспринимать образы представления в бодрственном состоянии обозначается, как известно, терминами «анидеизм», «аникония».
Такие сновидения, полагаем, следовало бы называть аниконическими, хотя этот термин подразумевает лишь нарушение восприятия оптических образов сна. Аниконические сновидения появляются большей частью у пациентов с анестетической депрессией, но отметим, что иногда симптомы психической анестезии в бодрственном состоянии могут при этом отсутствовать. Значительно чаще выявляется обратная картина, т. е. возрастание способности воспринимать сенсорные характеристики образов сна: «Сны такие, будто все происходит в реальности. Сны яркие, как в жизни.
Происходит все как на самом деле, все натурально, будто и не сон это. Как не сон был, а будто в реальности, проснулась и подумала: слава Богу, это всего лишь приснилось. Падаю куда-то вниз, ясно чувствую этот полет, будто сижу в падающем самолете, а за метр от земли просыпаюсь и думаю: хорошо, что это приснилось». Яркость образов сна в таких случаях не уступает таковой наглядным образам или даже превосходит последние, ее можно сравнить разве что с яркостью эйдетических образов. Поэтому, полагаем, такие сновидения было бы целесообразно обозначить как эйдетические.
Значительным образом меняется при этом и сенсорная модальность образов сна, это касается цвета, интенсивности различных других ощущений: «Сны стали цветными. В них представлена вся палитра цветов, не помню только, есть ли среди них фиолетовый цвет. Остро ощущаются также боль, вкус, движения, эмоции, звуки, прикосновения ко мне, голод, жажда, практически все. Нет, кажется, только запахов. Сны яркие, звуковые, цветные, с ощущениями боли и наслаждения, вкуса и запахов, полета. Сидишь, говоришь, ходишь, думаешь — все реально на 100%. Сны яркие, сценоподобные, воспринимаются со всеми подробностями, оттенками.
Даже давние такие сны вспоминаются так, будто они снились совсем недавно». Нередко встречаются сновидения с отчетливым преобладанием одной какой-то модальности ощущения — монохроматические, двух — бихроматические или более модальностей — полихроматические сновидения: «Все белое: стены, пол, предметы, стол, скатерть, на столе белая тарелка, а вне находится что-то красное, жидкообразное, как кровь. Я в ужасе, меня всю сковывает, закрываю глаза, и все исчезает. Тут я просыпаюсь в холодном поту. Три раза снился этот сон. На третий раз я подумала: это же сон, и откуда он берется. С тех пор это сон не снился.
Я аборт делала раньше, виню себя, что загубила живую душу, может, поэтому такое снилось, как напоминание, какая я. В 15 лет в течение года я лунатила, два раза во сне в окно выпрыгивала. Мне снилось, будто у дома стоит умершая мать, она во всем белом, даже как бы светилась вся. Дорожка, на которой она стоит, белая, и все вокруг тоже белое. Вижу во сне, что рядом со мной стоит белая женщина, волосы белые, одежда белая, и в руках ее что-то тоже белое. Снился зеленый сон. Все было в нем зеленого цвета: мама, обстановка и я сама, я видела себя при этом со стороны.
Снилось несколько раз, будто я заблудилась в лабиринте. Лабиринт состоял из каких-то ниш. И весь он был розового цвета, разных и очень красивых оттенков этого цвета. Было что-то еще фиолетового цвета, но немного. Когда я осознавала, что окончательно заплутала, всякий раз в этом месте просыпалась. Снится каждую ночь, будто я что-то строю из краснокровавого материала. Приснилось раз, будто ко мне приближается женщина, блондинка, в белоснежной одежде, с огромными зелеными глазами. Я в это время лежу, не сплю. Она перешагивает через меня и говорит: не бойся, я твоя судьба.
В моих снах больше зеленого цвета, а красного нет, кажется, вообще. Голоса снятся громкие, ясные, отчетливые, я чувствую, что где-то рядом есть люди, но не вижу их, как ни стараюсь. Снилось, что я в раю, иду и вижу, что кругом пшеница, она золотистого цвета, очень красивая, я ощущаю необычайную душевную радость, восторг. Навстречу мне идет умерший муж, он как живой и весь в белом. От него исходят сияние и чистота. Он говорит мне: я люблю тебя, но я теперь женат, прощай. Повернулся и ушел, сияние исчезло, все стало как обычно. Все это происходило как наяву, я была, верно, во второй жизни.
Снится лес, почему-то он серый-серый, зелени и других цветов нет совсем». Столь яркая представленность одних модальностей ощущения и полное выпадение других указывает, возможно, на то, что явления сенсорной гиперестезии в сновидениях могут сочетаться с признаками сенсорной гипе- и анестезии. Можно, вероятно, считать, что колорические иллюзии встречаются и в сновидениях. Имеются данные о том, что монохроматические сновидения с преобладанием красного и синего цветов чаще встречаются при эпилепсии. Некоторые наши пациенты с эпилепсией сообщали о «белых» снах, в которых преобладающим был белый цвет.
Выявление в анамнезе периодов урежения, исчезновения либо учащения сновидений, а также явных свидетельств изменения модальности ощущений в образах сна является, полагаем, достаточным поводом к тому, чтобы более детально расспросить пациентов об их самочувствии именно в то время, когда наблюдались такие сновидения.
Расстройства сна в практике психиатра
Первый МГМУ им. И.М. Сеченова Минздравсоцразвития РФ
РЕЗЮМЕ: При расстройствах психики страдают как церебральные, так и поведенческие механизмы регуляции сна, поэтому сон часто нарушается. Наиболее распространенной формой расстройств сна является инсомния. инсомния может иметь вторичный характер как одно из проявлений психического заболевания. Первичный характер инсомнии подразумевает отсутствие психопатологического синдрома или зависимости, его можно заподозрить по наличию характерных маркеров: связи со стрессом, «боязни сна», агнозии сна, нарушения гигиены сна. Другой распространенной формой нарушения сна является синдром обструктивного апноэ сна, избыточная сонливость при котором может расцениваться как проявление психической патологии.
КОНТАКТ: Михаил Гурьевич Полуэктов. E-mail: polouekt@mail.ru.
Sleep disorders in psychiatrists practice
M.G. Polouektov
SUMMARY: Mental disorders leads to the disturbances of cerebral and behavioral mechanisms of sleep regulation. Most common sleep disorder among psychiatric patients is insomnia. Insomnia could be of secondary origin as a feature of mental disorders. The diagnosis of primary insomnia implies the absence of psychopathology or dependence, it could be suspected by the presence of typical signs like identifiable stressor, «fear of sleep», sleep misperception, inadequate sleep hygiene. Another common sleep disorder is obstructive sleep apnea syndrome. In this case hypersomnolence coud be misinterpreted as a psychopathological sign.
KEY WORDS: sleep disorders, insomnia, sleep apnea.
Сон представляет собой сложно организованное функциональное состояние, определяемое динамическим взаимодействием синхронизирующих и активирующих структур мозга, деятельностью собственного хронобиологического аппарата (внутренние факторы) и факторов окружения (социальных и природных). Любое нарушение такого баланса может приводить к развитию расстройств сна различного вида. Одним из примеров этого является сон при расстройствах психики, когда нарушается как внутримозговое нейромедиаторное взаимодействие, так и социальное функционирование пациентов.
Согласно Международной классификации расстройств сна 2005 г. (МКРС-2) [5] выделяют 6 разновидностей нарушений сна. Это инсомнии, расстройства дыхания во сне, гиперсомнии, расстройства циркадианного ритма сна, парасомнии, расстройства движений во сне.
Тем не менее, в рутинной врачебной практике, когда речь заходит о нарушениях сна, в первую очередь имеется в виду инсомния (бессонница).
Инсомния представляет собой клинический синдром, характеризующийся наличием повторяющихся нарушений инициации, продолжительности, консолидации или качества сна, которые развиваются несмотря на достаточное количество времени и условий для сна и проявляются различными нарушениями дневной деятельности. Последствия плохого ночного сна при инсомнии могут выражаться в виде усталости, нарушения внимания, сосредоточения или запоминания информации, социальной дисфункции, расстройства настроения, раздражительности, дневной сонливости, снижения мотивации и инициативности, склонности к ошибкам за рулем и на работе, мышечного напряжения, головной боли, нарушений деятельности желудочно-кишечного тракта, обеспокоенности состоянием своего сна [3, 5].
Распространенность синдрома инсомнии в общей популяции составляет от 9 до 30% в зависимости от использовавшегося метода опроса. Применение более строгого критерия диагноза инсомнии из классификации психических расстройств DSM-IV-TR, включающего еще и количественные характеристики нарушений сна, позволяет оценить распространенность инсомнии в 4,4-6,4% [10].
Инсомния в 1,5 раза чаще встречается у женщин, чем у мужчин. У пожилых людей после 75 лет частота выявления инсомнии удваивается по сравнению с лицами среднего возраста. Чаще определяются нарушения сна у лиц с низким социоэкономическим статусом и уровнем образования, у людей неработающих или работающих по сменному графику. При наличии коморбидных расстройств, психических заболеваний или хронических болевых синдромов сон нарушается в 50-75% случаев. У 40% больных инсомнией выявляется одно или более психических расстройств по сравнению с 16% у людей без нарушений сна.
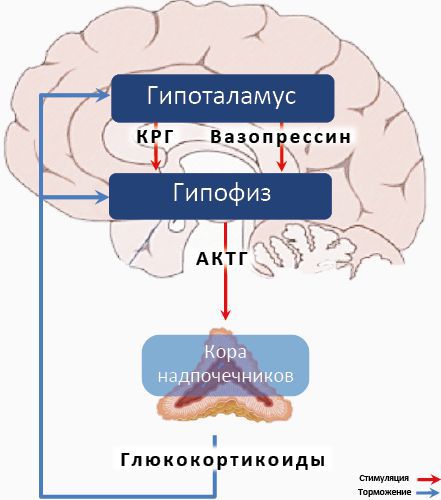
Причину нарушения сна при инсомнии видят прежде всего в преобладании активирующих мозговых влияний (гиперактивации) у таких больных в течение суток. У них отмечено повышение симпатической активности, выше уровни секреции адренокортикотропного гормона и кортизола, повышено потребление кислорода организмом и глюкозы мозгом по сравнению со здоровыми людьми. Причиной развития этих изменений считают либо когнитивные и эмоциональные (постоянное беспокойство о своем сне, неумение «переключаться» с дневных забот, дисфункциональные убеждения в отношении своего сна), либо биологические факторы (нарушение обмена моноаминов, нарушение профиля суточной секреции мелатонина) [14].
При парадоксальной инсомнии главной жалобой пациента является полное или почти полное отсутствие ночного сна в течение длительного времени. Драматические жалобы больного диссонируют с относительно сохранным дневным функционированием. Дневная сонливость и стремление компенсировать нехватку ночного сна дневным обычно отсутствуют. Объективное исследование сна позволяет выявить значительное несоответствие заявляемой продолжительности сна реальному положению (более чем на 50%).
Инсомния при нарушении гигиены сна развивается при наличии поведения, которое приводит к повышению активации нервной системы в периоды, предшествующие укладыванию в постель. Это могут быть употребление кофе, курение, физическая и эмоциональная нагрузка в вечернее время. К нарушению гигиены сна относится и деятельность препятствующая поддержанию естественного цикла сон-бодрствование (укладывание спать в различное время суток, использование яркого света, неудобная обстановка для сна, дневной сон).
Идиопатическая инсомния представляет собой редкую форму инсомнии, этот диагноз ставится при невозможности установить причину нарушений сна, начавшихся в раннем детстве без очевидной причины и присутствующих в течение жизни пациента без существенных периодов улучшения.
Для того, чтобы быть уверенным, что расстройство сна имеет вторичный характер, нужно доказать, что: а) инсомния началась одновременно или позже начала основного заболевания; б) выраженность нарушений сна совпадает с флюктуацией клинической картины основного заболевания.
Инсомния при зависимости от приема снотворных и других препаратов является частой причиной обращения к неврологам, сомнологам и психиатрам. Распространенность этой формы инсомнии составляет 0,2% в общей популяции и 3,5% среди лиц, страдающих нарушениями сна [5]. В Российском исследовании, проведенном в 2011 году в популяционной выборке населения Чувашской республики было показано, что «часто» или «постоянно» принимают снотворные 4,5% опрошенных [2]. Как и при других формах зависимости, основными жалобами больных этой формой вторичной инсомнии являются снижение эффекта обычно принимаемой дозы снотворного препарата наряду с развитием синдрома отмены при попытке прекращения приема. Синдром отмены проявляется значительным усугублением нарушения сна, ажитацией, вегетативными и соматическими расстройствами. Наиболее частой причиной развития инсомнии, связанной с зависимостью такого рода, является длительное употребление бензодиазепиновых снотворных или транквилизаторов. Применение в качестве снотворных комбинированных седативных средств (валокордин, реладорм), в состав которых входят производные барбитуровой кислоты, также может сопровождаться развитием лекарственной зависимости.
Разновидностью этой формы инсомнии является зависимость от приема этанола. Этанол обладает седативным и снотворным действием, пик его снотворного эффекта приходится на время через 30-60 минут после употребления внутрь. В первой фазе своего действия на сон алкоголь укорачивает время засыпания, увеличивает представленность медленноволнового сна и подавляет быстрый сон. Через 4-5 часов по мере метаболизирования проявляется вторая фаза действия алкоголя, характеризующаяся увеличением времени бодрствования и эффектом «отдачи» быстрого сна. При повторяющихся вечерних приемах алкоголя его снотворное действие уменьшается в связи с развитием эффекта привыкания, как и в случае применения снотворных [13].
Инсомния при психических расстройствах часто входит в диагностические критерии этих нарушений. Характерные жалобы и изменения структуры сна имеют как неспецифический, так и специфический, зависящий от вида психического заболевания, характер.
Развитие нарушений сна при паническом расстройстве объясняют состоянием мозговой гиперактивации на фоне высокого уровня тревоги, кроме этого, поскольку депрессивные проявления также часто выявляются у больных паническими атаками, обсуждается роль депрессии.
Нарушения сна часто сопровождают различные расстройства настроения и даже, в отличие от тревожных расстройств, предшествуют их развитию. Этот факт расценивается как одно из подтверждений глубинной связи между механизмами развития депрессии и инсомнии. При наличии инсомнии пожизненный риск развития большого депрессивного расстройства увеличивается в 3,8 раза. У больных биполярным расстройством показано, что увеличение или уменьшение времени сна на 3 и более часа означает неминуемое приближение рецидива [12].
Расстройства сна отмечаются как в фазу обострения большого депрессивного или биполярного расстройства, так и в период ремиссии. Сохранение расстройств сна в этот период ассоциировано с большим риском утяжеления или учащения депрессивных эпизодов. Наряду с обычными жалобами, характерными для любой из форм инсомнии специфичными жалобами больных депрессией являются ранние утренние пробуждения.
Предполагается, что общность механизмов развития нарушения сна и депрессии реализуется через дефицит моноаминовых медиаторов (серотонина, норадреналина и дофамина). Особенности проявления быстрого сна у таких больных объясняют компенсаторным увеличением холинергической передачи, в норме вовлеченной в генерацию быстрого сна. Такая модель объясняет изменения сна на фоне применения антидепрессантов, вызывающих быстрое нарастание уровня моноаминов в мозге и соответствующее увеличение медленноволновой активности на ЭЭГ. Нейровизуализационные исследования (позитронная эмиссионная томография и однопротонная эмиссионная компьютерная томография) подтверждают наличие избыточной активации во время сна у больных депрессией в зонах мозга, отвечающих за эмоциональную регуляцию и генерацию быстрого сна.
Наиболее часто использующиеся в практике рекомендации по лечению инсомнии были опубликованы в 2005 году по результатам работы согласительного комитета Национального института здоровья США [9]. В них указывается, что независимо от природы инсомнии методом выбора является применение поведенческих техник, включающих как нормализацию гигиены сна, так и активное изменение его условий (поведенческая терапия) и представлений о собственном сне (когнитивная терапия).
Гигиена сна представляет собой достаточно широкое понятие, регламентирующее организацию среды обитания и поведения человека с целью достижения максимального качества сна. Основными рекомендациями в рамках поддержания правильной гигиены сна являются: обеспечение комфортного окружения сна; понижение уровня физической и умственной активности в период, предшествующий сну; исключение приема стимулирующих и мешающих засыпанию веществ и пищевых продуктов; установление и соблюдение регулярного распорядка подъема и отхода ко сну (режим сна); использование постели только для сна.
Когнитивные методики включают разъяснение пациенту основ физиологии сна, гигиены сна с целью скорректировать искаженные или завышенные ожидания в отношении продолжительности или качества своего сна. Большую помощь здесь оказывает возможность объективизировать картину сна с помощью полисомнографии и обсуждать с пациентом результаты исследования.
Преимуществом когнитивно-поведенческой терапии инсомнии является отсутствие каких-либо негативных побочных эффектов, неспецифичность (возможно применение при любой форме инсомнии) и большая длительность положительного эффекта по окончании лечения по сравнению с другими методами лечения.
Она подразумевает прослушивание пациентом музыки, полученной путем преобразования его собственной электроэнцефалограммы с помощью методов компьютерной обработки, что способствует изменению функционального состояния. Энцефалофония включает элементы музыкотерапии и биологической обратной связи, но имеет ряд отличий от этих методов.
Если применение нелекарственных методов не приводит к успеху, к лечению инсомнии добавляют седативные и снотворные средства. Большинство снотворных относится к препаратам, воздействующих на постсинаптический ГАМК-эргический хлорионный комплекс (ГАМКа рецептор).
В России наиболее часто применяются бензодиазепиновые препараты с выраженным снотворным действием, такие как феназепам, нитразепам, клоназепам, диазепам, лоразепам. Бензодиазепины являются препаратами рецепторного действия, характеризуются широким терапевтическим интервалом и относительно низкой токсичностью. Вместе с тем они могут создать для пациента, особенно пожилого, существенные проблемы (увеличивающиеся с возрастанием дозы) такие как: привыкание, зависимость, синдром отмены, ухудшение синдрома апноэ во сне, снижение памяти, антероградная амнезия, снижение внимания и времени реакции, дневная сонливость. Кроме того, возможны развитие головокружения, атаксии и сухости во рту. Ни один из бензодиазепиновых снотворных препаратов не рекомендован к применению для лечения хронической инсомнии.
В одном из исследований применения Донормила в психиатрической практике при наличии нарушений сна легкой и средней степени выраженности проводилась оценка сомнологического и психопатологического статуса пациентов на фоне лечения препаратом. Было обследовано 47 больных (22 мужчины, 25 женщин), наблюдавшихся в Отделе по изучению пограничной психической патологии и психосоматических расстройств НЦПЗ РАМН с тревожно-фобическими, депрессивными, астеноапатическими и ипохондрическими расстройствами. Результаты исследования продемонстрировали, что включение Донормила в дозе 15-7,5 мг. в схему исследования привело к ускорению засыпания, увеличению ощущения глубины сна, уменьшению количества тревожных сновидений, улучшению качества утреннего пробуждения. Авторы делают вывод о том, что применение Донормила высокоэффективно и безопасно при нарушениях сна средней и легкой степени выраженности, формирующихся в рамках аффективных расстройств циклотимического уровня, личностных расстройств и вялотекущей шизофрении [4].
При лечении нарушений сна вторичного характера, особенно в структуре расстройств психической сферы часто используются седативные свойства антидепрессантов. Выгода такого подхода заключается в том, что при применении этих препаратов не развивается привыкание и физическая зависимость, кроме того, нарушения сна часто сопровождаются выраженными депрессивными проявлениями. С терапевтической целью применяют антидепрессанты с выраженными седативными свойствами: амитриптилин, миансерин, тразодон. Новый мелатонинергический антидепрессант агомелатин обладает сочетанием антидепрессивного и хронобиотического (нормализующего цикл сон-бодрствование) эффектов.
Многие препараты группы нейролептиков обладают седативными свойствами, однако для лечения нарушений сна они применяются редко. Это обусловлено более высоким, чем при применении других средств, риском развития лекарственных осложнений, таких как экстрапирамидные расстройства, гормональные нарушения и сердечные аритмии. При резистентных к лечению формах инсомнии чаще всего назначаются хлорпротиксен, левомепромазин, клозапин и алимемазин.
Побочное седативное действие некоторых ноотропных препаратов иногда используется при лечении нарушений сна. Чаще всего назначается гидрохлорид гамма-амино-бета-фенилмасляной кислоты, более известный как фенибут. Предполагают, что седативное действие этого средства связано с ГАМК-миметическим эффектом. Сведения о фармакологических свойствах и клинической эффективности фенибута очень скудные, однако он продолжает широко использоваться в детской неврологии.
Препараты гормона шишковидной железы (эпифиза) мелатонина обладают слабым снотворным и отчетливым хронобиотическим действием. Показано, что эффективность экзогенного мелатонина в отношении нарушений сна зависит от уровня его секреции в организме в момент приема препарата. У лиц старших возрастных групп собственная секреция мелатонина минимальна, это связывают с развитием дегенеративных изменений в эпифизе. Показано, что в наибольшей степени препараты мелатонина эффективны у лиц старше 55 лет [15].
Существуют специфические особенности терапии некоторых видов инсомний. Так тактика лечения инсомнии, обусловленной зависимостью от снотворных препаратов, строится на постепенном уменьшении дозы принимаемого лекарства с последующей его отменой или заменой на седативный/снотворный препарат с другим механизмом действия. Отмена снотворного обычно вызывает абстинентный синдром, для его облегчения важным является установление четкой схемы лечения, разъяснение пациенту механизмов развития его страдания и возможности выхода из зависимости, а также поддерживающие визиты к врачу. В качестве заместительных лекарственных средств используют антидепрессанты с седативным действием (тразодон, амитриптилин, миансерин). В дальнейшем в течение нескольких месяцев возможно уменьшение дозы антидепрессанта с заменой его безрецептурными средствами или использование только методов поведенческой терапии.
При лечении нарушений сна на фоне острой отмены алкоголя рекомендуется использовать ГАМК- эргические снотворные препараты, так как они обладают общим с алкоголем механизмом действия. В дальнейшем осуществляется переход на седативные антидепрессанты (тразодон). Для нормализации сна в период отмены алкоголя также была показана эффективность противоэпилептического препарата габапентин. Когнитивная поведенческая терапия может быть эффективной для улучшения сна, однако это не оказывает влияния на частоту рецидивов приема алкоголя в дальнейшем.
Для диагностики и успешного лечения парадоксальной инсомнии обязательно проведение ночного полисомнографического исследования, объективизирующего картину сна. Предъявление результатов полисомнографического исследования с развернутыми комментариями, касающимися физиологии процесса сна, является ключом в организации когнитивной терапии этого расстройства. Следует разъяснить больному особенности восприятия времени во время эпизодов ночного бодрствования и отсутствие возможности правильно оценивать продолжительность кратковременных периодов сна. Снотворные препараты при этой форме инсомнии малоэффективны и способствуют формированию лекарственной зависимости.
В лечении идиопатической инсомнии используются поведенческий и лекарственный подходы. Для длительного применения в качестве снотворных средств без риска развития привыкания и зависимости рекомендуются антидепрессанты с седативными эффектами (амитриптилин, миансерин, тразодон). Также используют мелатонинергические препараты.
Для коррекции инсомнии, связанной с нарушением гигиены сна обычно бывает достаточно начать выполнять правила гигиены сна, ускоряет нормализацию сна кратковременное (в течение 2-3 недель) применение легких снотворных препаратов естественного происхождения.
Другим нарушением сна, которое часто встречается как общей медицинской практике так и в практике врача-психиатра является синдром обструктивного апноэ сна (СОАС). Это состояние характеризуется возникновением во время сна множественных эпизодов обструкции на уровне верхних дыхательных путей, часто сопровождающихся эпизодами снижения уровня насыщения крови кислородом (десатураций). Среди клинических проявлений синдрома преобладают храп, дневная сонливость и замечаемые окружающими остановки дыхания во сне [1].
Распространенность синдрома обструктивного апноэ сна в популяции лиц среднего возраста составляет 2% среди женщин и 4% среди мужчин. С возрастом она увеличивается, достигая 20% для женщин и 28% для мужчин в пожилом и старческом возрасте.
Чаще СОАС встречается у мужчин (соотношение мужчин и женщин от 2:1 до 8:1 по различным данным.
Апноэ во сне имеет тесную ассоциацию с ожирением (2/3 всех случаев), артериальной гипертензией (50-75% случаев) и сахарным диабетом [1]. У больных шизофренией, находящихся на терапии антипсихотическими прерапатами, частота выявления этого синдрома составляет 17-48% [7].
Предположить наличие СОАС можно у больного с привычным храпом (частота 6-7 ночей в неделю), у которого окружающие отмечают наличие дыхательных пауз во время сна или имеющего значительную дневную сонливость. Для подтверждения диагноза требуется подтвердить наличие 5 и более эпизодов апноэ и/или гипопноэ за час сна (с помощью полисомнографии) наряду с наличием клинической симптоматики. При меньшем числе эпизодов расстройств дыхания ставится диагноз первичного храпа.
Методом выбора в лечении синдрома обструктивного апноэ сна является вентиляция постоянным положительным дав лением через носовую маску во время сна (СиПАП терапия). Сущность метода заключается в том, что в дыхательные пути пациента под определенным давлением подается воздух, выполняющий роль своеобразной «пневматической шины», поддерживающей их открытыми в течение всего сна. Перед сном на лицо одевается силиконовая маска (чаще для дыхания через нос), воздух в которую доставляется через гибкий шланг портативного медицинского компрессора (СиПАП аппарата). Лечение пожизненное, если не удается устранить причины обструкции.
При СОАС легкой и средней степени тяжести эффективным может быть оперативное лечение, устраняющее излишки мягких тканей в области рото- и носоглотки. Чаще всего применяется метод увулопалатофарингопластики. Поскольку ожирение является наиболее распространенным состоянием, связанным с СОАС, то снижение массы тела не менее чем на 10% может привести к существенно уменьшению числа апноэ (на 50-75%) и рекомендуется для всех этих больных с избыточным весом. Другие методы лечения СОАС малоэффективны.
У больных, обращающихся к врачу-психиатру с жалобами на нарушения сна, чаще всего встречается инсомния как одно из проявлений текущего психического заболевания. Однако следует помнить о возможности наличия первичных форм инсомнии без сопутствующего психопатологического синдрома, требующего особого, чаще немедикаментозного, лечения. Наличие выраженной сонливости у больного синдромом обструктивного апноэ сна может быть неправильно расценено как проявления психического заболевания. Для подтверждения диагноза этого синдрома требуется проведение ночного полисомнографического исследования.