Нарушения сна у пожилых статьи
Старение и сон – как избежать проблем?»
«Молодые приходят и уходят, а старики остаются»
(В. Коняхин)
Люди старшего возраста часто жалуются на проблемы со сном. Так, по данным ряда исследований, до 48% людей старше 65 лет испытывают разнообразные нарушения сна. При старении снижается общая длительность сна, увеличивается продолжительность поверхностных стадий сна, а также время засыпания и бодрствования внутри сна. Вследствие этого, лицам пожилого возраста требуется больше времени, чтобы заснуть и достичь стадии глубокого сна, который приносит отдых. При такой структуре сна могут быть жалобы типа «всю ночь не сомкнул глаз». Если таких людей случайно разбудить, они могут потом долго не заснуть. Связанное с возрастом увеличение времени бодрствования среди ночи и ухудшение качества ночного сна, вызывают соответственно дневную сонливость и потребность во сне в дневное время.
Рис. Горюющий старик (Ван Гог)
Одна из гипотез нарушения сна в пожилом возрасте заключается в том, что в процессе старения нарушается суточный ритм организма («внутренние часы») и снижается ночная секреция мелатонина. На смещение ритма секреции мелатонина может оказывать влияние уменьшение времени пребывания пожилых людей в условиях естественного освещения с интенсивным потоком света и возрастное помутнение хрусталика (катаракта).
Кроме физиологических причин изменения структуры сна у людей пожилого возраста бессонница может быть следствием соматических (сердечная недостаточность и др.), неврологических (боли в спине и др.) или психических заболеваний (депрессия, деменция).
Достаточно часто причиной инсомнии в пожилом возрасте является депрессия, частота которой увеличивается в среднем в 1,2-1,4 раза каждые 10 лет. Депрессивные расстройства, чаще всего, обусловлены изменением социального статуса пациента. Так, в частности, при выходе на пенсию утрачивается «дисциплинирующая» роль производственной деятельности, что приводит к всеобъемлющим чувствам безнадежности, угнетенности и бесполезности. В свою очередь эти чувства не дают уснуть. Нарушения сна при депрессии достигают 100% случаев. Больные с депрессивным состоянием спят меньше, дольше засыпают и чаще на более длительный срок просыпаются в течение ночи.
Данный феномен весьма показателен на примере работ известного американского художника Уильяма Утермолена, страдавшего депрессией. В течение длительного времени художника беспокоила бессонница, что нашло отражение в его работах.
Рис. Кровать (Уильям Утермолен)
Однако, длительно существующая депрессия у людей пожилого возраста, может стать причиной развития в дальнейшем слабоумия (деменции) с характерной особенностью расстройства сна. Такая судьба постигла и Уильяма Утермолена. Так, спустя 10 лет от начала бессонницы художник стал терять память. После осмотра невролога ему был поставлен диагноз деменция. Этот трагический период в жизни художника нашел свое отражение в серии автопортретов, написанных с интервалами в один год.
Рис. Серия автопортретов (Уильям Утермолен)
При деменции расстройства сна обусловлены нарушением суточного ритма в виде инверсии («перестановки») сна с бодрствованием в ночное время и сонливостью днем. Как правило, эти состояния сопровождаются ночью дезориентированностью, беспокойным поведением, суетливостью, «сборами в дорогу», вязанием узлов из постельного белья, извлечением вещей из шкафов и т.п. то есть проявлениями поведенческих расстройств, характерных для деменций позднего возраста.
Другими причинами расстройства сна в пожилом возрасте являются еще такие состояния как синдром обструктивного апноэ сна и синдром беспокойных ног. Синдром обструктивного апноэ сна у лиц старше 65 лет достигает 60%. Его развитие происходит при спадении мягких тканей в задней части гортани и полном перекрытии дыхательных путей. При тяжелых формах заболевания может отмечаться до 400-500 остановок дыхания за ночь общей продолжительностью до 3-4 часов. Наиболее частым симптомом синдрома обструктивного апноэ сна является храп (который встречается почти в 100% случаев). Частые эпизоды задержки дыхания с подбуживаниями нарушают течение сна и приводят к почти полному отсутствию глубоких стадий сна. Вследствие этого пожилые пациенты не получают освежающего эффекта сна и испытывают дневную сонливость (в 70-90% случаев). Приступы сонливости могут принимать постоянный характер с засыпанием в транспорте, во время приема пищи и т.д. В свое время Чарльз Диккенс описал типичный портрет такого пациента в романе «Посмертные записки пиквикского клуба»: «…это был толстяк с короткой шеей и красным лицом, который постоянно засыпал и начинал храпеть в самых неудобных ситуациях».
Синдром беспокойных ног – это состояние, которое характеризуется «неприятными» ощущениями в ногах, полностью или частично исчезающими только в момент движения. Примерно 15% пожилых людей жалуются на неприятные ощущения, мешающие отдыхать. Болевые ощущения практически отсутствуют, но дискомфорт настолько неприятный (покалывание, сильный зуд, чувство «бегания мурашек» и др.), что лежать или сидеть невозможно. Приходится вставать и передвигаться, сгибать и разгибать конечности, чтобы устранить неприятные ощущения. Для большинства пациентов наиболее проблематичным является момент укладывания в постель. Отличительной чертой заболевания является обострение симптомов с полуночи до 4 часов утра. Двигательные расстройства провоцируют ночные просыпания. Весьма образно изображен синдром беспокойных ног на картине Анны Сливковой.
Рис. Бессонница (Анна Сливкова)
Отдельного внимания заслуживает ятрогенная бессонница у пожилых людей. Достаточно часто пожилым пациентам назначают препараты, побочным эффектом которых является нарушение сна. Поэтому всегда важно обсудить назначаемые лекарственные средства с лечащим врачом.
С целью оценки качества сна мы предлагаем Вам самостоятельно заполнить Модифицированную балльную шкалу субъективных характеристик сна (Я.И. Левин в модификации Меркуловой Т.Б., Рассказовой Е.И.) и подсчитать полученный результат.
Бессонница у пожилых людей
Старческая бессонница возникает у 35% пожилых людей. 25% мужчин и 50% женщин пожилого возраста обнаруживают проблемы, связанные со сном.
Для лечения старческой бессонницы созданы все условия в Юсуповской больнице:
У пациентов, страдающих бессонницей в пожилом возрасте, бессонницу могут вызывать заболевания внутренних органов или нервной системы. Их консультирует невролог, кардиолог, эндокринолог, психотерапевт. Врачи коллегиально вырабатывают тактику лечения бессонницы. Мультидисциплинарный подход к решению проблемы позволяет улучшить качество сна пожилым людям.
Причины нарушений сна у пожилых людей
Бессонница в пожилом возрасте возникает по многим причинам. Психосоциальные, медицинские и психогенные факторы в сочетании с органической мозговой дисфункцией нарушают качество сна. Сомнологи (врачи, которые лечат бессонницу) выделяют первичные и вторичные нарушения сна.
К первичной бессоннице у пожилых относятся следующие нарушения сна:
Ночное апноэ характерно для позднего возраста или учащается с возрастом. Этому предшествует длительный период храпа во сне. Синдром апноэ (остановки дыхания) во сне наблюдается преимущественно у тучных мужчин после 40 лет, но нередко встречается и у женщин преклонного возраста.
Вторичные нарушения сна обусловлены заболеваниями внутренних органов, психическими расстройствами, неврологической патологией, при которой нарушении сна являются симптомом этих заболеваний. Наиболее часто бессонницу вызывает гипертоническая болезнь, ишемическая болезнь сердца, ночные приступы стенокардии. Нередко бессонница возникает у пожилых людей, страдающих сердечной недостаточностью при неадекватной терапии этого состояния. Регулировать нарушения сна позволяет коррекция терапевтической тактики сердечной недостаточности.
Бессонницу в пожилом возрасте вызывают следующие заболевания:
Бессонница может быть проявлением эндокринной патологии (тиреотоксикоза, сахарного диабета). Прерывистый сон обусловлен ночными позывами на мочеиспускание у пожилых мужчин, страдающих аденомой предстательной железы. Синдром беспокойных ног, который нарушает процесс засыпания, может быть и вторичным вследствие В12 дефицитной анемии, диабетической полинейропатии, хронической почечной недостаточности.
Две трети вторичных нарушений сна у пожилых людей приходится на расстройства психического здоровья. Наиболее часто бессонница является симптомом депрессивных состояний различного происхождения – эндогенного, невротического, сосудистого. Даже неглубокие депрессии у лиц пожилого возраста сопровождаются бессонницей. При некоторых депрессиях расстройство сна является ведущим симптомом и определяет клиническую картину состояния, в то время как депрессивные симптомы выявляются только при тщательном обследовании пациента.
Бессонницу в пожилом возрасте могут вызвать лекарственные препараты:
Нарушения сна у некоторых пожилых пациентов вызывают глазные капли, которые содержат b-блокаторы, и капли в нос, имеющие в составе симпатомиметики. Вследствие непрямого действия бессонница у пожилых людей может могут при приёме диуретиков (в том числе вследствие страха недержания), сахароснижающих препаратов при снижении уровня глюкозы в крови или развитии полиурии (обильного выделения мочи).
Симптомы нарушения сна у пожилых людей
Бессонница в пожилом возрасте имеет следующие особенности:
Пациентов пожилого возраста могут беспокоить ранние пробуждения, они утром ощущают тревожное беспокойство, не могут вновь заснуть. После ночного сна пожилые люди не ощущают бодрости.
Депрессивные пациенты с нарушением сна часто предъявляют жалобы на бессонницу. При расспросе врачи выявляют следующие расстройства сна:
У пожилых людей, страдающих депрессией, возникает отсутствие чувства сна. У них часто формируется навязчивый страх перед наступлением ночи.
Пожилые люди могут не предъявлять жалоб на бессонницу, невзирая на то, что у них наблюдается нарушение сна. Это происходит при состоянии возбуждения у пациентов с психозами, маниакальными или гипоманиакальными состояниями, делирием токсического и сосудистого происхождения, при старческих деменциях (слабоумии). У пожилых людей нередко ночью возникает суетливое бодрствование, а днём – сонливость.
Пожилые пациенты, страдающие бессонницей, пробуждаются чаще в первые часы сна. Они более тревожны, преувеличивают длительность периода засыпания и преуменьшают продолжительность сна.
Лечение бессонницы у пожилых людей
Врачи Юсуповской больницы выявляют основную причину бессонницы у пожилых пациентов, уточняют особенности нарушения сна по основным параметрам:
Это необходимо для установки точного диагноза, выбора средств и методов терапии. При ведении пожилых пациентов, страдающих бессонницей, придерживаются следующих принципов:
Как бороться с бессонницей в пожилом возрасте? Пациентам рекомендуют ложиться спать только при наступлении потребности ко сну. При невозможности заснуть в постели в течение 15-20 минут следует перейти из спальни в другую комнату и вернуться в спальню при вновь появившейся потребности ко сну. Спальня должна ассоциироваться у пожилого человека со сном, а не с бессонницей. Утром необходимо вставать с постели в одно и то же время независимо от продолжительности сна минувшей ночью.
Следует избегать сна в дневное время или свести его к минимуму (не более 30 минут), ограничить пребывания в постели только временем сна. Необходимо отходить ко сну в одно и то же время, избегать переедания, употребления тонизирующих напитков и чрезмерных впечатлений в вечернее время. Медикаментозную терапии бессонницы в пожилом возрасте начинают только при наличии показаний к применению фармакологических препаратов. Вначале сомнологи назначают низкие эффективные дозы лекарственных средств. Врачи Юсуповской больницы для лечения бессонницы у пожилых пациентов индивидуально подбирают препараты с оптимальными фармакокинетическими свойствами.
Проводится прерывистая терапия (2–3 раза в неделю). Лекарственные препараты назначают на непродолжительное время (3-4 недели). Гипнотики отменяют постепенно. Врачи проводят мониторинг пациентов во время лечения и после прекращения приёма препарата.
Медикаментозному лечению подлежит только бессонница с длительно существующим нарушением сна. Преходящие эпизоды нарушений сна не требуют лекарственных назначений, как и физиологические изменения характера сна у пожилых людей.
Врачи Юсуповской больницы дифференцированно подходят к лечению первичной бессонницы, развившейся в пожилом возрасте. При миоклонусе назначают транквилизаторы, ТВ то время, как при апноэ во сне эти препараты не применяют, так как они усугубляют расстройства дыхания. Некоторый эффект при лечении первичных нарушений сна достигается при назначении циклопирролонов (зопиклона, золпидема).
При вторичной бессоннице у пожилых пациентов врачи Юсуповской больницы проводят активное и адекватное лечению основного заболевания, симптомом которого является нарушение сна, коррекцию лекарственной терапии при бессоннице, вызванной приемом фармакологических препаратов.
Для лечения бессонницы при депрессивных состояниях психотерапевты назначают новейшие антидепрессанты (миансерин, миртазапин), которые обладают свойствами улучшения сна и не требуют дополнительного назначения транквилизаторов–гипнотиков.
При назначении пожилым людям транквилизаторов со снотворным действием дозы препаратов снижают в два раза в сравнении теми, которые используются при лечении пациентов молодого и среднего возраста. Неврологи Юсуповской больницы индивидуально подбирают препараты для лечения бессонницы в пожилом возрасте каждому пациенту. Из-за высокого риска угнетения дыхания во сне избегают назначения гипнотиков первого поколения (барбитуратов).
Наиболее широкое применение в лечении вторичной бессонницы находят гипнотики второго поколения – бензодиазепиновые производные. При их назначении исходят из преобладающих особенностей нарушений сна и фармакокинетических свойствах препаратов. В зависимости от времени полувыведения из организма препараты делятся на три группы:
При выраженных трудностях засыпания назначают препараты короткого действия (триазолам, мидазолам, флуразепам). Часто для облегчения засыпания используют транквилизаторы, не обладающие снотворным эффектом (оксазепам, темазепам, тофизопам, диазепам). Они снимают ощущение внутреннего напряжения и лёгкой тревожности, тем самым облегчая засыпание за счет успокаивающего эффекта. Эти лекарства не оставляют сонливости, но могут вызывать дневную мышечную расслабленность.
К бензодиазепиновым гипнотикам средней длительности действия относятся темазепам, бромдигидрохлорфенилбензодиазепин. Они улучшают процесс засыпания, увеличивают глубину сна, ликвидируют частые ночные пробуждения. После их приёма нередки Следовые реакции в виде утренней сонливости, мышечного расслабления.
Бензодиазепиновые препараты с длительным периодом полувыведения назначают пациентам, у которых нарушено засыпание, наблюдается поверхностный сон и ранее пробуждение. Эти лекарственные средства существенно улучшают характеристики сна, но в наибольшей степени оставляют после себя следовую сонливость в течение дня.
Психотерапевты Юсуповской больницы для лечения бессонницы у пожилых людей применяют когнитивную поведенческую терапию. Из-за возрастного снижения скорости обработки информации используют медленный темп ведения сессия. Психотерапевт все фразы произносит медленно и чётко, поскольку у пожилых людей часто наблюдаются нарушения слухового восприятия. Использование гибких форм терапии («повторите», «покажите», «запишите») позволяет улучшать ход терапии. Психотерапевты стремятся к тому, чтобы пациент понимал все инструкции, используют напоминания (записывают повестку дня сессии крупно на белой доске).
Некоторые пациенты пожилого возраста могут «соскальзывать» с темы во время терапии. В связи с этим используют вербальные и визуальные подсказки, которые возвращают человека в повестку терапии. При наличии бессонницы у пожилого человека звоните по номеру телефона контакт центра Юсуповской больницы.
Сон и старение II: Чем отличается сон пожилых и больных от сна молодых и здоровых?
Сон и старение II: Чем отличается сон пожилых и больных от сна молодых и здоровых?
Сон можно назвать главным событием дня. Если поесть на пару часов позже или раньше положенного по режиму, нам не будет так плохо, как если заснуть на эти же пару часов позже или раньше. Неспособность заснуть вовремя не всегда вызвана безалаберностью отдельно взятого человека, и ситуацию не каждый раз получается быстро и легко исправить. Нарушения засыпания, фрагментарный сон, утренняя и дневная сонливость — всё это может быть признаком скрытого заболевания.
Автор
Редакторы
В прошлой части мы говорили о том, что такое циркадные ритмы, какими генами они обеспечиваются и как мутации этих циркадных генов могут повлиять на здоровье. Ну а нарушения сна не могут не повлиять на ход циркадных ритмов. Конечно, нарушения сна не возникают сами по себе. Это почти всегда проявления каких-то других болезненных процессов в организме. В число таких процессов могут входить и неполадки работы внутренних органов, и когнитивные нарушения. При этом ряд заболеваний, часто наблюдаемых при проблемах со сном, выявляют и у пожилых людей. Совпадение? Совсем не обязательно.
Старение и долголетие
Цикл статей, задуманных в рамках спецпроекта « биомолекулы » для фонда «Наука за продление жизни».
В этом цикле рассмотрим общие проблемы старения клеток и организмов, научные подходы к долголетию и продлению здоровой жизни, связь сна и старения, питания и продолжительности жизни (обратимся к нутригеномике), расскажем про организмы с пренебрежимым старением, осветим темы (эпи)генетики старения и анабиоза.
Конечно, феномен старения настолько сложен, что пока рано говорить о радикальных успехах в борьбе с ним и даже о четком понимании его причин и механизмов. Но мы постараемся подобрать наиболее интересную и серьёзную информацию о нащупанных связях, модельных объектах, разрабатываемых и уже доступных технологиях коррекции возрастзависимых нарушений.
Краткое содержание спецпроекта освещено в видеоролике «Стареть или не стареть? // Всё как у зверей». Подробности же узнаете из наших статей.
Следите за обновлениями!
Циркадные ритмы, а вместе с ними и сон, могут нарушиться у кого угодно. Достаточно засидеться допоздна за компьютером или перелететь пару тысяч километров с востока на запад (или наоборот). Чуть раньше мы говорили о том, что мутации в «генах внутренних часов» (а значит, и нарушения сна) приводят к проблемам с обменом веществ и, в конечном счёте, могут стать причиной разнообразных заболеваний. Интересно, что у людей старшего возраста одновременно встречаются и нарушения сна, и нарушения метаболизма. Скорее всего, это как-то связано.
Правда и мифы о сне пожилых
Люди старшего возраста часто отмечают у себя дневную сонливость, и поэтому считается, что у них нарушен ночной сон. Однако исследование двух групп (первая — из 30 мужчин и женщин средним возрастом 25 лет, вторая — из 23 средним возрастом 83 года) показало, что пожилые только думают, что испытывают сонливость чаще и сильнее молодёжи [1].
Участники прошли тест на определение частоты периодов скрытой сонливости в течение суток (Multiple Sleep Latency Test). Эта методика направлена на выявление повышенной дневной сонливости, и тестирование по ней проводят обязательно в светлое время суток. В течение целого дня испытуемому 5 раз предлагают заснуть на кровати в затемнённой комнате. С этим заданием нужно справиться за 20 минут. Если испытуемому удалось заснуть, то после 15 минут сна его будят и просят на два часа уйти из комнаты. Если по прошествии двадцати минут заснуть не удалось, из комнаты всё равно надо выйти и зайти в неё через два часа. Во время каждой попытки у участника исследования снимают электроэнцефалограмму, электрокардиограмму, а также замеряют частоту дыхания и сердцебиения. Такой комплексный (полисомнографический) анализ позволяет выявить, сколько времени потребовалось человеку, чтобы заснуть, и в какой стадии сна он пребывал во время очередной попытки.
Результаты для старшей группы получились неожиданными. Во время теста они засыпали так же часто и так же быстро, как молодые. Правда, самим пожилым участникам казалось, что они засыпают быстрее. Получается, 80–90-летние испытывают сонливость не чаще, чем молодые, даже если сами считают иначе.
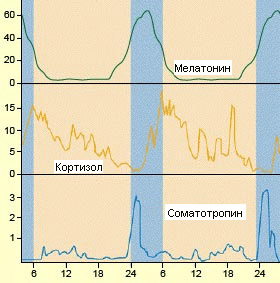
Сонливость — не единственный параметр сна и бодрствования, и то, что старики на самом деле хотят спать не чаще, чем их внуки, ещё не означает, что между сном этих двух возрастных категорий нет разницы. Различия в нормальных циркадных ритмах у молодых и пожилых, безусловно, имеются. Например, в одном из исследований две группы здоровых добровольцев (18–32 года и 60–75 лет), в течение недели спали дома, но бóльшую часть дня проводили в лаборатории. Каждый день испытуемые отмечали время, когда они ложатся спать и когда просыпаются. Кроме того, раз в полтора часа участникам исследования измеряли температуру тела, а также содержание в моче кортизола и 6-сульфатоксимелатонина. Кортизол часто называют гормоном стресса, так как его особенно много выделяется при сложных жизненных ситуациях. Тем не менее, интенсивность его выработки и в хороших для организма условиях меняется в течение суток. Больше всего кортизола образуется утром сразу после пробуждения — в 8–9 часов. В течение дня его содержание в крови постепенно падает, хотя и неровно: после еды уровень кортизола временно повышается, но не так сильно, как с утра. 6-сульфатоксимелатонин — это продукт обмена мелатонина, основного «циркадного гормона», который больше всего образуется утром незадолго до пробуждения. По суточному изменению концентрации этих двух гормонов можно отслеживать ход циркадных ритмов у человека (рис. 1)
Рисунок 1. Суточные колебания концентраций мелатонина, кортизола и соматотропина. По горизонтальной оси отложено время суток, по вертикальной — концентрация гормона в мг/дл (децилитр, 100 мл).
Выяснилось, что молодые испытуемые позже ложатся спать, но быстрее засыпают. Чтобы заснуть, им требуется примерно 45 минут против 95 минут, обычных для пожилых [2]. Пожилые спят в среднем на два часа меньше. Пик концентрации 6-сульфатоксимелатонина и кортизола в моче у представителей старшей возрастной группы наступает раньше по времени суток, чем у молодых. Однако корреляция между изменением содержания двух названных гормонов и временем просыпания и засыпания у людей 60–75 лет немного слабее, чем у людей 18–32 лет. Получается, что у пожилых время сна и бодрствования несколько сдвигается относительно циркадных ритмов.
Известно, что важна не только общая продолжительность сна, но и то, какие его фазы успевают пройти за ночь. Условно сон можно разделить на две фазы, которые сменяют друг друга на протяжении ночи несколько раз:
Фазы отличаются друг от друга частотой волн электрических сигналов, видимых на электроэнцефалограмме (ЭЭГ), а также степенью напряженности мышц и наличием-отсутствием быстрых движений глаз. И REM-, и не-REM-сон важны для нормального самочувствия. Животные, которых постоянно искусственно лишали какой-то одной из этих двух фаз сна, жили крайне недолго.
С возрастом длительность REM-фазы относительно всего времени сна падает [3], а доля первой и второй стадий не-REM-фазы от общего времени сна растёт [4]. А вот относительная продолжительность четвёртой стадии, дельта-сна, снижается.
REM-сон традиционно связывают со сновидениями. Раз доля этой фазы сна у пожилых уменьшается, то и способность помнить свои сновидения с возрастом должна снижаться. К тому же, сновидения могут быть связаны с автобиографической памятью, а она, как и другие виды памяти, в старости ухудшается. Оба этих предположения подтверждает интернет-опрос 28 888 добровольцев в возрасте от 10 до 79 лет [5].
На третьей стадии не-REM-фазы сна на электроэнцефалограмме виден сигма-ритм, его второе название — сонные веретёна. ЭЭГ-исследования показывают, что у пожилых людей частота и амплитуда сонных веретён, регистрируемых электродами над лобными долями коры, снижаются по сравнению с аналогичными показателями у молодых [6]. Для каждого отведения (электрода) ЭЭГ можно построить график изменения частоты появления и амплитуды сонных веретён, и по нему судить о ходе старения. Вероятно, зная возрастную динамику сонных веретён у конкретного человека, в будущем получится выявлять у него патологии обмена веществ и интеллекта на ранней стадии.
Возрастные физиологические изменения сна и обмена веществ, а также их нарушения
Рассмотрим изменения в физиологии сна, которые в старости проявляются у любого человека без заметных проблем со здоровьем. Разумеется, в регуляции состояния организма участвуют гормоны и нейромедиаторы, в том числе те, которые редко бывают на слуху. Вот их список.
Периодические движения конечностей во время медленного сна связывают с повышенным риском сердечно-сосудистых заболеваний и инсульта. Только важно понимать, что эта связь качественная, а не количественная. Например, нельзя по интенсивности движений конечностей во время сна предсказать, как быстро и с какой вероятностью у человека произойдёт инсульт, ведь последний может быть не только следствием патологии сна, но и её причиной [14].
Зачастую проблемы со здоровьем проявляются как нарушения дыхания во время сна: храп, сонное апноэ и т.п. Они появляются как следствие нарушения работы нейронов моста. Мост — это участок мозга, где расположен один из «центров бодрствования» — ретикулярная формация, скопление нейронов, поддерживающих деятельность организма в тонусе, на уровне бодрствования. Недалеко от них находится дыхательный центр. Поэтому при проблемах с одной группой нервных клеток часто страдает и вторая. К счастью, во время бодрствования у подавляющего большинства пациентов с такими проблемами не проявляется серьёзных нарушений дыхания [15].
Сон и ухудшение интеллекта в старости
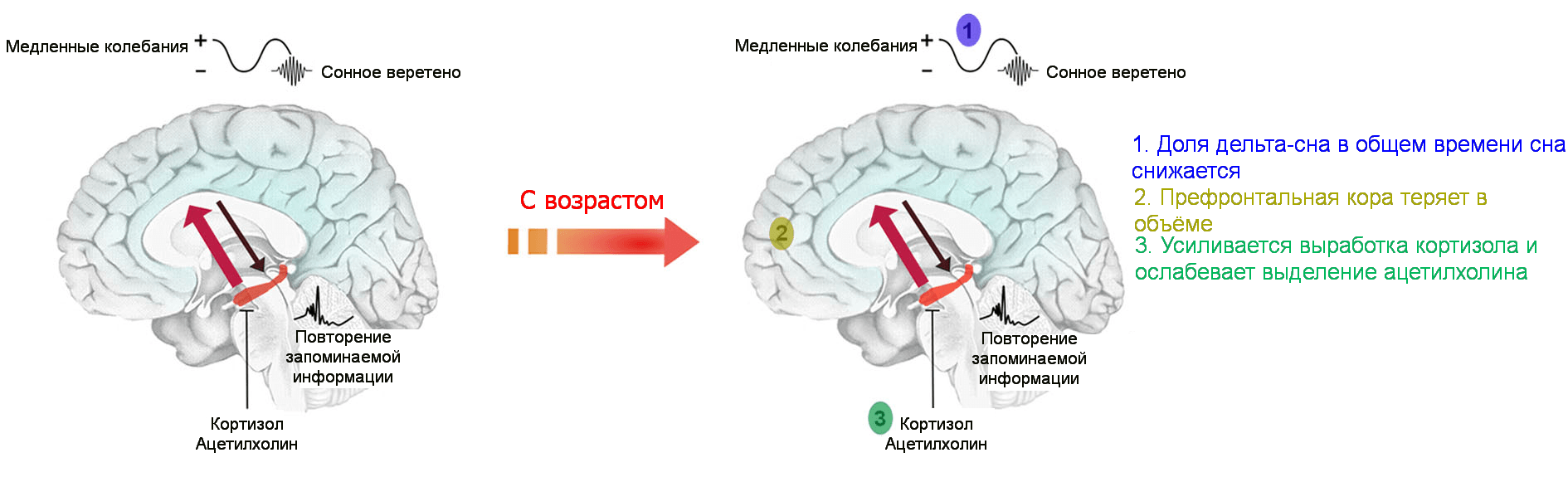
Спать важно ещё и потому, что во время медленноволновой стадии и REM-стадии сна происходит консолидация памяти — перевод информации из кратковременной памяти в долговременную [16]. Ключевую роль в этом процессе играет гиппокамп. Информация, которую человек получил при бодрствовании, во сне несколько раз «проигрывается» в виде последовательности электрических импульсов в клетках гиппокампа, а затем передаётся в кору больших полушарий (главным образом в префронтальную), где и остаётся на долгосрочное хранение. Передача информации из гиппокампа в префронтальную кору во время сна облегчается, потому что концентрации кортизола и ацетилхолина [17] (веществ, тормозящих консолидацию памяти) в мозге снижены (рис. 2).
Рисунок 2. Возрастное изменение активности передачи сигналов из гиппокампа в кору больших полушарий во время сна. По мере старения доля медленноволновых колебаний в общем времени сна снижается, постепенно деградирует префронтальная кора, повышается уровень кортизола и падает концентрация ацетилхолина.
В пожилом возрасте процесс консолидации памяти идёт с меньшей интенсивностью [18] из-за трёх особенностей, которые уже упоминались выше:
Тем не менее, у пожилых людей, которые не страдают серьёзными нарушениями психики и интеллекта, сон имеет для консолидации памяти значение не меньшее, чем для молодых. Например, задание на запоминание расположения предметов обе эти категории людей выполняют лучше после сна. Этого нельзя сказать о пожилых людях с когнитивными проблемами [19].
С моторной памятью дело обстоит несколько иначе. Даже здоровым пожилым людям сон не помогает лучше вспоминать недавно выученный двигательный навык [20]. Точные причины этого неизвестны. Быть может, дело в том, что в старости запоминание последовательностей движений в любом случае ухудшается, и на фоне этого ухудшения «помощь» сна в процессах запоминания не заметна.
Нейродегенеративные заболевания и сон
Самые известные нейродегенеративные заболевания — болезнь Альцгеймера [21], [22] и болезнь Паркинсона встречаются чаще всего. К сожалению, их известность печальная. При болезни Альцгеймера в нейронах накапливаются бляшки бета-амилоида, а при болезни Паркинсона в нейронах образуются тельца Леви (альфа-синуклеин). Количество амилоида в этом случае коррелирует с качеством сна у здоровых людей в возрасте 60–65 лет [23]. Впрочем, не факт, что нарушения сна происходят из-за повышенного содержания этого белка в нейронах. Обратное тоже не доказано: нет оснований утверждать, что недосып провоцирует болезнь Альцгеймера. Тем не менее, по расстройствам сна потенциально можно диагностировать болезнь Альцгеймера на ранней стадии. В пользу этого говорит ещё тот факт, что с усилением симптомов этой деменции тяжесть нарушений сна нарастает (то же касается и деменции с тельцами Леви — заболевания, которое некоторыми симптомами напоминает болезнь Паркинсона, а некоторыми другими — болезнь Альцгеймера.) Помимо этого, несмотря на частую дрёму, у больных деменцией Альцгеймера существенно снижается длительность сна [24].
При болезни Паркинсона сон становится прерывистым, нарушается течение REM-фазы сна, снижается частота сонных веретён и длительность медленноволнового сна, а суточные колебания уровня кортизола сглаживаются. Получается, у паркинсоников сон и бодрствование нечётко поделены на периоды, границы между ними в некоторой степени стёрты.
При хорее Хантингтона сон и бодрствование фрагментированы [25]. Человек активен ночью и поздно засыпает. У него снижена доля REM-сна, повышена частота сонных веретён, во время стадии 1 не-REM сна может наблюдаться хорея — хаотические неконтролируемые движения конечностями, главное проявление этого заболевания при бодрствовании.
При БАС (боковом амиотрофическом склерозе) появляются нарушения дыхания во сне. REM-сон становится прерывистым, а доля медленноволнового сна сокращается. Кроме того, нарушается ход суточных колебаний кортизола.
Интересно, что проявление практически всех указанных выше нарушений сна можно ослабить с помощью фототерапии (периодического облучения ярким светом) и организованного (не бесконтрольного!) приёма мелатонина.
| Возрастная дегенерация | Болезнь Альцгеймера | Болезнь Паркинсона | Хорея Хантингтона | Боковой амиотрофический склероз | |
|---|---|---|---|---|---|
| Какие нейроны и структуры повреждаются | Базальные отделы переднего мозга, голубое пятно, кора больших полушарий, дофаминэргические нейроны, орексиновые нейроны, ацетилхолиновые рецепторы | Базальные отделы переднего мозга, кора больших полушарий, холинэргические нейроны | Чёрная субстанция, дофаминэргические нейроны, орексинэргические нейроны | Базальные ганглии, дофаминэргические нейроны | Мотонейроны моторной коры, спинного мозга и ствола головного мозга. Сопровождается падением активности нейронов, выделяющих серотонин |
| Нарушения процессов сна | Фрагментированные сон и бодрствование, сдвинутые по фазе относительно нормальных циркадных ритмов, повышенная дневная сонливость | Снижено общее время сна | Фрагментированный сон, нарушение поведения во время REM-сна (движения конечностей, издавание звуков) | Сон и бодрствование фрагментированы, доля REM-сна снижена | Нарушения дыхания во сне, бессонница. Степень ухудшения качества сна соответствует тяжести других проявлений заболевания |
| Признаки вероятных нарушений | Нарушение мелатониновой системы мозга | Порядок и время проявления REM-сна | Нарушение поведения во время REM-сна | Много сонных веретён | Разнообразные нарушения дыхания во сне (вероятный признак остановки дыхания во сне) |
| Нарушения циркадных ритмов | Эпизоды наибольшей и наименьшей активности сдвинуты по фазе относительно нормальных циркадных ритмов | Нарушения мелатониновой системы и суточных изменений центральной температуры тела | Сдвиг периодов наибольшей и наименьшей активности, сглаженное суточное изменение концентрации кортизола (пики становятся ниже и хуже выражены) | Засыпание сдвигается на более позднее время, ночью больной проявляет повышенную активность по сравнению со сверстниками | Суточные колебания уровня кортизола не соответствуют нормальному ритму |
| Не-REM-сон | Короткий медленноволновый сон | Короткий медленноволновый сон, мало сонных веретён | Короткий медленноволновый сон, мало сонных веретён | На первой, удлинённой, стадии сна наблюдается хорея. Много сонных веретён | Короткий медленноволновой сон |
| REM-сон | Укороченный REM-сон | Укороченный REM-сон, повышена активность индуцибельной NO-синтазы | Нарушение поведения во время REM-сна, признаки REM-сна проявляются во время не-REM-сна | Укороченный REM-сон, затруднённый переход в него из не-REM-сна | Нарушения дыхания, короткий и фрагментарный REM-сон |
| Бодрствование | Фрагментированное бодрствование, частые эпизоды дрёмы, повышенная дневная сонливость | Фрагментированное бодрствование, частые эпизоды дрёмы | Повышенная дневная сонливость | Некоторые исследования говорят о нарушениях пробуждения, но отклонения от здоровых сверстников у больных незначительные | Повышенная дневная сонливость |
| Варианты лечения нарушений | Фототерапия | Фототерапия, физические упражнения, антагонисты рецепторов к орексину/гипокретину (применяется на мышах) | Фототерапия | Задавание суточного ритма приёмами пищи по чёткому расписанию, алпразолам (восстанавливает циркадные ритмы и замедляет снижение интеллекта) | Препараты мелатонина, искусственная вентиляция лёгких (СИПАП) |
Заключение
Итак, циркадные ритмы и сон неразрывно связаны со старением и всеми сопутствюущими ему атрибутами. Вероятно, когда-нибудь, повлияв на одно, мы сможем изменить и другое: например, вылечим проблемы со сном у человека, страдающего нейродегенеративным заболеванием, и уровень его интеллекта перестанет снижаться, тем самым время его активной жизни продлится. Может, когда-нибудь сумеем снизить негативное влияние недосыпа на вероятность заболеть раком и будем успевать больше без риска умереть от онкологических проблем. На худой конец, станем по нарушениям быстроволнового и медленноволнового сна распознавать болезнь Альцгеймера или хорею Хантингтона на ранних стадиях. Всё, что ни изучается для здоровья человека, всё к лучшему.