Мышечный спазм у ребенка перед сном
Гродненская областная детская клиническая больница
Как распознать судороги у новорожденных и детей раннего возраста
У детей первого года жизни судороги наблюдаются при различных заболеваниях нервной системы, врожденной патологии обмена веществ, электролитных нарушениях. Они могут появиться на фоне уже имеющихся неврологических нарушений и задержки психомоторного развития или возникают как первый симптом, свидетельствующий о поражении мозга. Клиническая картина судорожного синдрома зависит как от характера заболевания, так и от возраста ребенка.
Так что такое судороги? Судороги – непроизвольные мышечные сокращения, связанные с патологическими электрическими разрядами в головном мозге.
Признаки судорожного состояния зависят от причин, которые спровоцировали реакцию. При нарушениях нервной системы данное явление сопровождаются временной потерей сознания. Перед этим непроизвольно вытягиваются ноги и руки, на время остаются парализованными мышцы лица, малыш запрокидывает голову назад и как будто бы отстраняется от внешнего мира. Припадок может вызывать подергивания конечностей, обильное слюноотделение и даже рвоту.
У новорожденных могут быть также очаговые клонические припадки, захватывающие одну половину тела или одну конечность. Иногда они протекают в виде поворотов головы, глаз, тонических отведении рук в сторону поворота головы, оперкулярных пароксизмов (гримасы, сосание, жевание, причмокивание). Двигательный компонент припадка часто сопровождается вазомоторными нарушениями в виде бледности, цианоза, покраснения лица, слюнотечения. Реже наблюдают у новорожденных судороги миоклонического типа, которые характеризуются очень быстрыми одиночными или множественными подергиваниями верхних или нижних конечностей с тенденцией к их сгибанию. Они могут проявляться также общими вздрагиваниями с последующим крупноразмашистым тремором рук. Иногда эти судороги сопровождаются вскрикиваниями, вегетативно-сосудистыми нарушениями. В легких случаях патологические движения, которые возникают при судорогах, можно ошибочно принять за спонтанные движения новорожденного и пропустить истинное начало судорожного синдрома.
У младенцев на фоне высокой температуры(выше 38 градусов) могут возникать так называемые фебрильные судороги, которые не являются симптомом поражения ЦНС.
Как могут выглядеть судороги при гипертермии у ребенка:
В таком состоянии малыш может находиться до 15 минут, потом мышечные спазмы должны пройти. Чтобы ускорить реакцию, необходимо сбить температуру (дать жаропонижающее).
В медицине различают тонические и клонические судороги. Тонические проявляются как мышечное напряжение – спазм. Клонические подразумевают непроизвольные подергивания мышц, которые происходят при смене мышечного тонуса.
Хаотическим движением ног и рук характеризуются клонические судороги у детей. Во время приступа малыш не контролирует движения, подергиваться могут даже веки. Чаще всего клонические реакции возникают во сне, когда дети лежат на животе.
Одним из вариантов судорог у новорожденного ребенка может быть кратковременная остановка дыхания- апноэ, проходящая после тактильной стимуляции.
При подергиваниях мышц рук, ног, всего тела, выгибании ребенка, закатывании глаз, сжимании зубов, особенно сопровождающимися цианозом, нужно вызывать скорую помощь.
Врач анестезиолог- реаниматолог отделения реанимации новорожденных УЗ «ГОДКБ» Митюль О.П.
Ночная эпилепсия или эпилепсия во сне
В этой статье узнаем, что такое Ночная эпилепсия или Эпилепсия во сне, узнаем какие могут быть приступы во сне, какие отличия эпилепсии во сне от нарушения сна.
Эпилептические приступы по отношению ко времени суток могут быть: только ночными приступами, преимущественно ночными, приступы в любое время суток, только дневные. Характерное время приступов эпилепсии во сне: при засыпании или при пробуждении, особенно при раннем насильственном пробуживании или лишении сна (депривации сна).
Известно, что у третьей части от всех пациентов с эпилепсией (по разным данным у 10-45%) бывают только ночные эпиприступы или возникающие преимущественно во время сна, то есть у около 30% эпилепсия во сне.
Пациенты окрестили такую эпилепсию, связанную со сном, ночная эпилепсия. Хотя официально такого термина в эпилептологии не введено.
Выделяют ряд терминов, относящихся к событиям, связанным со сном:
Так много терминов, относящихся к ночным приступам, говорит о вариабельности проявлений во сне, о высокой частоте пароксизмов, о сложности диагностики. Возможны сочетания нескольких этих и других нарушений при эпилепсии и без неё.
Ночная эпилепсия причины
Вероятность возникновения приступов эпилепсии во сне определяется физиологией сна. Узнаем, что происходит в коре головного мозга при эпилепсии во сне.
Во время сна меняется возбудимость нервных клеток, работа их становится асинхронной.
Сон может нарушаться при эпилепсии, чаще при фокальных формах.
На ЭЭГ во время эпиприступов отмечается усиление или нарастание индекса эпиактивности в фазу медленного сна.
В фазу сна быстрого движения глаз – отмечается нарушение синхронности биоэлектрической активности. За счёт асинхронности разрядов в фазу сна быстрого движения глаз идёт подавление распространения разрядов на другие отделы мозга.
При нарушении фаз сна, с укорочением фазы сна быстрого движения глаз отмечается возбудимость, а на ЭЭГ усиление распространения разрядов, что иногда называют термином снижение порога судорожной готовности.
При депривации сна возникает повышенная сонливость, что способствует засыпанию во время записи ЭЭГ. При записи электроэнцефалограммы во время сна с большей вероятностью удается выявить патологическую активность.
Кроме депривации (лишения) сна провоцировать эпиактивность могут насильственное пробуждение, сытная еда, некоторые медикаменты (легкие седативные препараты).
Генерализованные эпилепсии и сон
Приступы во сне характерны для идиопатических генерализованных эпилепсий. Объясняется эта связь повреждением таламокортикальных структур.
При идиопатических генерализованных эпилепсиях депривация сна стимулирует эпиактивность и увеличивает вероятность эпиприступа.
Приступы чаще возникают при засыпании или пробуждении, особенно при раннем насильственном пробуживании.
Так, в первые 15 минут – 1 час после подъёма у пациентов с ювенильной миоклонической эпилепсии отмечаются эпиприступы: миоклонии (чаще по типу подергиваний в руках) или, особенно при неэффективной терапии, генерализованные тонико-клонические приступы.
При эпилептических энцефалопатиях с электрическим статусом медленного сна (ESES), даже по названию видно, что проявления заболевания связаны со сном. Особенностью этих форм эпилепсии является наличие продолженной эпилептиформной активности с высоким индексом эпиактивности (более 80%) в фазу медленного сна. А в фазу сна быстрого движения глаз индекс эпиактивности снижается.
Ночные приступы при эпилептических энцефалопатиях с электрическим статусом медленного сна могут быть в виде: фокальных моторных приступов во время сна, генерализованных тонико-клонических приступов. Возможны также и дневные приступы как фокальные, так и генерализованные.
Симптоматическая вторично-генерализованная эпилепсия меньше зависит от циклов сон-бодрствование. При этой форме эпилепсии эпилептиформная активность и эпиприступы могут быть в любое время суток с равной вероятностью.
Фокальные эпилепсии и сон
При фокальных эпилепсиях приступы чаще возникают во время сна, в любой из фаз фазе сна, но чаще во время стадии медленного сна.
При симптоматической височной эпилепсии, эпиактивность чаще выявляется во время медленного сна, а приступы чаще дневные.
Ночная эпилепсия симптомы
При аутосомно-доминантной ночной лобной эпилепсии отмечаются такие ночные приступы:
Особенности симптомов аутосомно-доминантной ночной лобной эпилепсии:
«Ночная эпилепсия взрослых», «Ночная эпилепсия у детей», «эпилепсия во сне» — так пациенты чаще называют именно Аутосомно-доминантную ночную лобную эпилепсию. Такая эпилепсия может начинаться в любом возрасте: в детском и во взрослом. У 30% пациентов она устойчива к противоэпилептическим препаратам, поэтому может продолжаться в течение всей жизни пациентов. От применения политерапии этой формы удается добиться лишь незначительное снижение силы, частоты и продолжительности ночных приступов эпилепсии.
Эпилепсия во сне или нарушение сна
Как отличить ночные приступы, являются ли приступы проявлением эпилепсии во сне или это нарушение сна?
Дифференциальный диагноз пароксизмальных событий во сне
Для уточнения характера ночных приступов объективным методом исследование является проведение видео ЭЭГ-полисомнография. Вариантом диагностики эпилепсии во сне является видео ЭЭГ – мониторинг, исследования более информативно после проведения депривации сна.
Если во время пароксизма одновременно регистрируется эпиактивность на ЭЭГ сна, то эти пароксизмы эпилептического генеза, то есть это эпилептические приступы во сне.
Ночные приступы могут быть короткими, и не сопровождаться эпилептиформными ЭЭГ разрядами, то эти нарушения не эпилептического генеза, относятся чаще к разряду парасомний.
Нарушения сна часто привязаны к определенным стадиям сна и имеют характерную клиническую картину.
На приёме эпилептолога встречаются и такие варианты, когда у пациента есть ночные приступы и эпиактивность, но это не эпилепсия.
Приведём клинический пример приступов во сне, сопровождающихся эпилептиформной активностью на ЭЭГ, но не относящихся к эпилепсии.
Обратился на приём мальчик, 3 лет, с ночными пароксизмами в виде снохождения, сноговорения. Со слов мамы: «Через 2 часа после засыпания встаёт с кровати говорит, идёт по квартире. Как- будто он что-то ищет. Чаще что-то невнятно. Часть слов понять можно, связаны со сном, с событиями дня. Иногда сын смеётся, плачет, стонет, боится, торопится. Глаза открыты, но взгляд неосознанный или «дикий». Через минут 10 мне удается его успокоить, уложить. Он спокойно засыпает. После лечения успокоительными препаратами был перерыв в его лунатизме 4 месяца, а затем постепенно участились до 2-4 раз за месяц». На ЭЭГ у пациента есть эпиактивность типа доброкачественных эпилептиформных разрядов детства в небольшом количестве в фоне и во сне. При проведении ЭЭГ с депривацией сна: во время записи сна нейрофизиологами описан пароксизм (сел на кровать, не реагировал, сказал несколько слов), но в этот момент эпиактивности по ЭЭГ не отмечалось.
Поставлен диагноз: Парасомнии (снохождение, сноговорение). Сопутствующий диагноз: Доброкачественные эпилептиформные нарушения детства. Данных за активную эпилепсию в настоящее время нет.
Противоэпилептические препараты никогда не назначались этому пациенту. Делался акцент на необходимости соблюдать рациональный режим дня. В терапии он получал седативные препараты или ноотропы в возрастных дозах виде монотерапии (пантотеновую кислоту, адаптол, атаракс, фенибут, отвар седативных трав, новопассит) курсами на 1-2 месяца, 1-3 курса в год. Ответ на такую терапию всегда хороший: вышеописанные парасомнии полностью прекращались на 4-8 месяцев или значительно уменьшались; могли носить стертый характер (садится на кровать во сне, сидит 3-5 секунд, сам ложится и спит дальше; не чаще 1-2 раз в месяц).
Ребенок наблюдается у эпилептолога в течение нескольких лет. С течением времени постепенно жалоб на нарушение сна становится всё меньше. По ЭЭГ эпиактивность типа ДЭРД персистирует: в разных записях может быть в небольшом индексе или отсутствует.
Чем отличаются ночные приступы эпилепсии от парасомний:
С чем можно спутать ночную эпилепсию?
Нарушения сна, похожие на эпилепсию во сне:
Эпилепсии во сне, похожие на нарушения сна
Какие формы эпилепсии часто пропускают, а лечение проводят как неэпилептические нарушения во сне:
Клинические проявления при этих фокальных эпилепсиях схожи с нарушением сна неэпилептического генеза. Но ещё и в диагностике возникает сложность: при проведении ЭЭГ, в том числе ЭЭГ сна с депривацией сна, далеко не всегда можно выявить наличие эпиактивности. Данные МРТ головного мозга тоже не всегда могут выявить морфологический дефект.
Для точной диагностики эпилепсии во сне следует:
В сложных случаях назначаем пробное лечение противоэпилептическими препаратами и оцениваем эффект от терапии.
А иногда, когда есть явные сомнения в правильности диагноза эпилепсия, в условиях стационара следует отменить ранее назначенные противосудорожные; и сделать заключение по эффекту от отмены.
Итак, из всего разнообразия и сложности темы ночной эпилепсии отметим, что около трети пациентов с эпилепсией имеют приступы во сне; ночные приступы могут быть проявлениями разных форм эпилепсии, чаще идиопатической генерализованной у детей или фокальных (височных и лобных) эпилепсий; ночные приступы могут быть как проявлением эпилепсии, так и нарушением сна неэпилептического генеза.
Из статьи мы узнали: что такое ночная эпилепсия или эпилепсия во сне, какие бывают приступы эпилепсии во сне, причины эпилепсии во сне, об эпилепсии во сне у детей, какие приступы во сне не являются эпилепсией, об отличиях эпилепсии во сне от нарушений сна, о нарушениях сна при эпилепсии, о парасомнии.
Важно помнить, что при любых приступах во сне надо обратиться к врачу неврологу для уточнения диагноза и своевременной помощи.
Судорожный синдром у детей
Судорожный синдром у детей – неспецифическая реакция организма ребенка на внешние и внутренние раздражители, характеризующаяся внезапными приступами непроизвольных мышечных сокращений. Судорожный синдром у детей протекает с развитием парциальных или генерализованных судорог клонического и тонического характера с потерей или без потери сознания. Для установления причин судорожного синдрома у детей необходимы консультации педиатра, невролога, травматолога; проведение ЭЭГ, НСГ, РЭГ, рентгенографии черепа, КТ головного мозга и пр. Купирование судорожного синдрома у детей требует введения антиконвульсантов и проведения терапии основного заболевания.
Общие сведения
Причины
Судорожный синдром у детей является полиэтиологическим клиническим синдромом. Неонатальные судороги, развивающиеся у новорожденных, обычно связаны с:
Среди метаболических нарушений, являющихся причиной судорожного синдрома, следует выделить следующие:
В грудном и раннем детском возрасте в генезе судорожного синдрома у детей ведущую роль играют:
Менее частыми причинами судорожного синдрома у детей выступают опухоли мозга, абсцесс мозга, врожденные пороки сердца, отравления и интоксикации, наследственные дегенеративные заболевания ЦНС, факоматозы.
Определенная роль в возникновении судорожного синдрома у детей принадлежит генетической предрасположенности, а именно – наследованию особенностей метаболизма и нейродинамики, определяющих пониженный судорожный порог. Провоцировать судорожные припадки у ребенка могут инфекции, дегидратация, стрессовые ситуации, резкое возбуждение, перегревание и др.
Классификация
По происхождению различают эпилептический и неэпилептический (симптоматический, вторичный) судорожный синдром у детей. К числу симптоматических относятся фебрильные (инфекционные), гипоксические, метаболические, структурные (при органических поражениях ЦНС) судороги. Следует отметить, что в некоторых случаях неэпилептические судороги могут перейти в эпилептические (например, при длительном, более 30 минут некупируемом судорожном припадке, повторных судорогах).
В зависимости от клинических проявлений различают парциальные (локализованные, фокальные) судороги, охватывающие отдельные группы мышц, и генерализованные судороги (общий судорожный припадок). С учетом характера мышечных сокращений судороги могут быть клоническими и тоническими: в первом случае эпизоды сокращения и расслабления скелетных мышц быстро сменяют друг друга; во втором имеет место длительный спазм без периодов расслабления. В большинстве случаев судорожный синдром у детей протекает с генерализованными тонико-клоническими судорогами.
Симптомы
Типичному генерализованному тонико-клоническому припадку свойственно внезапное начало. Внезапно ребенок теряет контакт с внешней средой; его взгляд становится блуждающим, движения глазных яблок – плавающими, затем взор фиксируется вверх и в сторону.
В тоническую фазу судорожного приступа голова ребенка запрокидывается назад, челюсти смыкаются, ноги выпрямляются, руки сгибаются в локтевых суставах, все тело напрягается. Отмечается кратковременное апноэ, брадикардия, бледность и цианотичность кожных покровов. Клоническая фаза генерализованного судорожного припадка характеризуется восстановлением дыхания, отдельными подергиваниями мимической и скелетной мускулатуры, восстановлением сознания. Если судорожные пароксизмы следуют один за другим без восстановления сознания, такое состояние расценивают как судорожный статус.
Наиболее частой клинической формой судорожного синдрома у детей служат фебрильные судороги. Они типичны для детей в возрасте от 6 месяцев до 3-5 лет и развиваются на фоне подъема температуры тела выше 38 °С. Признаки токсико-инфекционного поражения головного мозга и его оболочек при этом отсутствуют. Длительность фебрильных судорог у детей обычно составляет 1-2 минуты (иногда до 5 минут). Течение данного варианта судорожного синдрома у детей благоприятное; стойких неврологических нарушений, как правило, не развивается.
Судорожный синдром у детей с внутричерепной травмой протекает с выбуханием родничков, срыгиваниями, рвотой, расстройствами дыхания, цианозом. Судороги при этом могут носить характер ритмичных сокращений определенных групп мышц лица или конечностей либо генерализованный тонический характер. При нейроинфекциях в структуре судорожного синдрома у детей обычно доминируют тонико-клонические судороги, отмечается ригидности затылочных мышц. Тетания, обусловленная гипокальциемией, характеризуется судорогами в мышцах-сгибателях («рука акушера»), лицевой мускулатуре («сардоническая улыбка»), пилороспазмом с тошнотой и рвотой, ларингоспазмом. При гипогликемии развитию судорог предшествует слабость, потливость, дрожь в конечностях, головная боль.
Для судорожного синдрома при эпилепсии у детей типична предваряющая приступ «аура» (ощущение озноба, жара, головокружения, запахов, звуков и пр.). Собственно эпилептический приступ начинается с крика ребенка, следующей за этим потерей сознания и судорогами. По окончании приступа наступает сон; после пробуждения ребенок заторможен, не помнит произошедшее.
В большинстве случаев установление этиологии судорожного синдрома у детей только на основании клинических признаков невозможно.
Диагностика
В силу многофакторности происхождения судорожного синдрома у детей, его диагностикой и лечением могут заниматься детские специалисты различного профиля: неонатологи, педиатры, детские неврологи, детские травматологи, детские офтальмологи, детские эндокринологи, реаниматологи, токсикологи и др.
Решающим моментом в правильной оценке причин судорожного синдрома у детей является тщательный сбор анамнеза: выяснение наследственной отягощенности и перинатального анамнеза, предшествующих приступу заболеваний, травм, профилактических прививок и пр. При этом важно уточнить характер судорожного припадка, обстоятельства его возникновения, продолжительность, повторяемость, выход из судорог.
Важное значение в диагностике судорожного синдрома у детей имеют инструментальные и лабораторные исследования. Проведение ЭЭГ помогает оценить изменения биоэлектрической активности и выявить судорожную готовность мозга. Реоэнцефалография позволяет судить о характере кровотока и кровоснабжения головного мозга. При рентгенографии черепа у ребенка может выявляться преждевременное закрытие швов и родничков, расхождение черепных швов, наличие пальцевых вдавлений, увеличение размеров черепа, изменения контуров турецкого седла, очаги обызвествления и другие признаки, косвенно свидетельствующие о причине судорожного синдрома.
Уточнить этиологию судорожного синдрома у детей в ряде случаев помогают нейросонография, диафаноскопия, КТ головного мозга, ангиография, офтальмоскопия, проведение люмбальной пункции. При развитии судорожного синдрома у детей необходимо выполнить биохимическое исследование крови и мочи на содержание кальция, натрия, фосфора, калия, глюкозы, пиридоксина, аминокислот.
Лечение судорожного синдрома у детей
При возникновении судорожного приступа ребенка необходимо уложить на твердую поверхность, повернуть голову набок, расстегнуть воротник, обеспечить приток свежего воздуха. Если судорожный синдром у ребенка развился впервые и его причины неясны, необходимо вызывать скорую помощь.
Для свободного дыхания следует удалить из полости рта слизь, остатки пищи или рвотных масс с помощью электроотсоса или механическим путем, наладить ингаляции кислорода. Если причина судорог установлена, то с целью их купирования проводится патогенетическая терапия (введение раствор кальция глюконата при гипокальциемии, раствора магния сульфата – при гипомагниемии, раствора глюкозы – при гипогликемии, антипиретиков – при фебрильных судорогах и т. д.).
Однако, поскольку в ургентной клинической ситуации не всегда удается осуществить диагностический поиск, для купирования судорожного пароксизма проводится симптоматическая терапия. В качестве средств первой помощи используют внутримышечное или внутривенное введение сульфата магния, диазепама, ГОМК, гексобарбитала. Некоторые противосудорожные препараты (диазепам, гексобарбитал и др.) могут вводиться детям ректально. Кроме противосудорожных препаратов, для профилактики отека головного мозга детям назначается дегидратационная терапия (маннитол, фуросемид).
Дети с судорожным синдромом неясного генеза, судорогами, возникшим на фоне инфекционных и метаболических заболеваний, травм головного мозга, подлежат обязательной госпитализации.
Прогноз и профилактика
Фебрильные судороги обычно прекращаются с возрастом. Для предупреждения их повторного возникновения не следует допускать выраженной гипертермии при возникновении у ребенка инфекционного заболевания. Риск трансформации фебрильных судорог в эпилептические составляет 2-10%.
В остальных случаях профилактика судорожного синдрома у детей включает предупреждение перинатальной патологии плода, терапию основного заболевания, наблюдение у детских специалистов. Если судорожный синдром у детей не исчезает после прекращения основной болезни, можно предположить, что у ребенка развилась эпилепсия.
Мышечные судороги
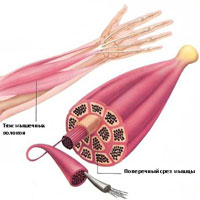
Мышечные судороги это непроизвольное и насильственное сокращение мышцы, без периода её расслабления. Когда используются мышцы, которыми можно управлять произвольно, например, мышцы рук или ног, они поочередно сокращаются и расслабляются, по мере выполнения определенных движений в конечностях. Мышцы, которые поддерживают голову, шею и туловище, работают синхронно и поддерживают положение тела. Мышца (или даже несколько волокон мышцы) может находиться непроизвольно в состоянии спазма. Если спазм сильный и устойчивый, то это приводит к появлению судорог. Мышечные судороги часто визуализируются или пальпируются в области заинтересованной мышцы.
Мышечные судороги могут длиться от нескольких секунд до четверти часа, а иногда и дольше. Не редкость также повторение судорог до того периода, пока не произойдет расслабление мышцы. Судорожные сокращения могут охватывать часть мышцы, всю мышцу, или несколько мышц, которые обычно сокращаются одновременно при выполнении движений, например, при сгибании нескольких пальцев кисти. В некоторых случаях, судороги могут быть одновременно в мышцах-антагонистах, ответственных за движения в противоположных направлениях. Мышечные судороги широко распространены. Почти все люди (по некоторым исследованиям около 95% людей) испытывали судороги в какой-то момент жизни. Мышечные судороги характерны для взрослых и, по мере старения, проявляются чаще, но, тем не менее, судороги могут встречаться и у детей. В любой мышце (скелетной), в которой выполняются произвольные движения, могут быть судороги. Судороги конечностей, ног и стоп, и особенно икроножной мышцы, встречаются очень часто.
Типы и причины мышечных судорог
Судороги скелетных мышц можно разделить на четыре основных типа. К ним относятся «истинные» судороги, тетанические судороги, контрактуры и дистонические судороги. Судороги классифицируются в соответствии с причинами судорог и мышечных групп, которые они затрагивают.
Типы мышечных судорог
Травмы: Стойкие мышечные спазмы могут возникнуть в качестве защитного механизма после травмы, например, при переломе кости. В этом случае, как правило, спазм позволяет минимизировать движение и стабилизировать зону травмы. Травма только мышцы также может привести к спазму мышцы.
Активная деятельность: истинные судороги, как правило, связаны с активной нагрузкой мышц и мышечной усталостью (при занятиях спортом или при непривычной деятельности). Такие судороги могут возникнуть как в процессе деятельности, так и после, иногда много часов спустя. Кроме того, мышечная усталость от сидения или лежания в течение длительного периода времени в неловком положение или при любых повторяющихся движениях также может вызвать судороги. Пожилые люди больше подвержены риску появления судорог при выполнении энергичной или напряженной физической деятельности.
Судороги покоя: судороги в покое очень распространены, особенно у пожилых людей, но могут возникнуть в любом возрасте, в том числе в детском. Судороги покоя часто происходят в ночное время. Ночные судороги хоть и не угрожают жизни, но могут быть болезненными, нарушать сон, они могут часто повторяются (то есть, много раз за ночь, и / или много ночей в неделю). Фактическая причина ночных судорог неизвестна. Иногда такие судороги инициируются движением, которое сокращает мышцы. Примером может быть вытягивание стопы в постели, что приводит к укорочению икроножной мышцы, где чаще всего бывают судороги.
Обезвоживание: Спорт и другие энергичные физические нагрузки могут привести к чрезмерной потере жидкости с потом. При таком виде дегидратации увеличивается вероятность истинных судорог. Такие судороги, чаще всего, возникают в теплую погоду и могут быть ранним признаком теплового удара. Хроническая дегидратация вследствие приема диуретиков и слабое потребление жидкости может аналогично приводить к судорогам, особенно у пожилых людей. Судороги также могут быть связаны с недостатком натрия.
Перераспределение жидкостей в организме: истинные судороги могут также отмечаться при состояниях, когда возникает необычное распределение жидкости в организме. В качестве примера можно привести цирроз печени, при котором происходит накопление жидкости в брюшной полости (асцит). Точно так же, судороги являются относительно частым осложнением быстрых изменений биологических жидкостей, которые происходят во время диализа при почечной недостаточности.
Низкий уровень электролитов в крови (кальция, магния): низкие уровни в крови кальция или магния напрямую увеличивают возбудимость нервных окончаний иннервирующих мышцы. Это может быть предрасполагающим фактором для спонтанных истинных судорог, с которыми сталкиваются многие пожилые люди, а также такие судороги нередко отмечаются у беременных женщин. Низкие уровни кальция и магния часто встречаются у беременных женщин, особенно если эти минералы не поступают в достаточном количестве с пищей. Судороги наблюдаются в любых обстоятельствах, которые снижают доступность кальция или магния в жидкостях организма, например после приема диуретиков, гипервентиляции, чрезмерной рвоте, недостатке кальция и / или магния в рационе, недостаточное усвоение кальция из-за дефицита витамина D, снижение функции паращитовидных желез.
Низкий уровень калия: низкий уровень калия в крови иногда вызывает мышечные судороги, хотя для гипокалиемии более характера мышечная слабость.
Тетания
При тетании происходит активизация всех нервных клеток в организме, которые затем стимулируют сокращение мышц. При этом типе судорожные сокращения возникают по всему телу. Название тетания возникло от судорог, которые возникают при воздействии столбнячного токсина на нервы. Однако это название такого вида судорог в настоящее время широко применяется для обозначения мышечных судорог при других состояниях, таких как низкие уровни в крови кальция и магния. Низкий уровень кальция и магния повышает активность нервной ткани не специфически, что может привести к появлению тетанических судорог. Часто такие судороги сопровождаются признаками гиперактивности других нервных функций в дополнение к мышечной гиперстимуляции. Например, низкое содержание кальция в крови не только вызывает спазм мышц рук и запястья, но он также может быть причиной появления ощущений онемения и покалывание вокруг рта и других областях тела.
Иногда, тетанические судороги неотличимы от истинных судорог. Дополнительные изменения чувствительности или других нервных функций могут быть незаметны, так как боль при судороге может маскировать другие симптомы
Контрактуры
Контрактуры возникают, когда мышцы не могут расслабиться на еще более длительный период, чем при основных видах мышечных судорог. Постоянные спазмы обусловлены истощением аденозинтрифосфата (АТФ)- энергетического внутриклеточного субстрата клетки. Это предотвращает релаксацию мышечных волокон. Нервы неактивны при этом типе мышечных судорог.
Дистонические судороги
Другие виды судорог
Некоторые судороги обусловлены рядом нервных и мышечных заболеваний. Например, это такие заболевания, как боковой амиотрофический склероз (болезнь Лу Герига), сопровождающийся слабостью и атрофией мышц; радикулопатии при дегенеративных заболеваниях позвоночника (грыжа, протрузия диска, остеофиты), когда компрессия корешка сопровождается болью, нарушением чувствительности и иногда судорогами. Также судороги могут быть при поражении периферических нервов, например, диабетической невропатии.
Крампи. Этот вид судорог, как правило, описывает судороги в икроножной мышце, и связывают их появление с перенапряжением мышцы и наличием дегенеративных изменений в позвоночнике (остеохондроз поясничного отдела позвоночника, люмбоишалгия). Кроме того, крампи возможны при нарушениях сосудистого кровообращения в нижних конечностях (при облитерирующем эндартериите или посттромбофлебитическом синдроме). Также причиной крампи могут быть различные биохимические нарушения в трехглавой мышце голени.
Многие лекарства могут вызвать судороги. Сильнодействующие мочегонные, такие как фуросемид или энергичное удаление жидкости из организма, даже с помощью менее мощных диуретиков, может индуцировать судороги, так как происходит обезвоживание и потеря натрия. Одновременно диуретики часто вызывают потерю калия, кальция и магния, которые также могут вызвать появление судорог.
Лекарства, такие как донепезил (Aricept), которые используются для лечения болезни Альцгеймера) и неостигмин (простигмин), используемые для миастения, асралоксифен (Эвиста) используется для профилактики остеопороза у женщин в постменопаузе – могут быть причиной судорог. Толкапон (Tasmar), который используется для лечения болезни Паркинсона, оказалось, вызывает мышечные судороги, по крайней мере, у 10% больных. Истинные судороги были зарегистрированы при приеме нифедипина и наркотиков Тербуталина (Brethine) и альбутерола (Proventil, Ventolin). Некоторые лекарства, применяемые для снижения уровня холестерина, такие как ловастатин (Mevacor), также могут привести к судорогам.
Судороги иногда отмечаются у зависимых лиц во время прекращения приема седативных препаратов.
Недостаток некоторых витаминов также может прямо или косвенно привести к мышечным судорогам. К ним относятся недостатки тиамина (В1), пантотеновой кислоты (В5) и пиридоксина (B6). Точная роль дефицита этих витаминов в возникновении судорог неизвестна.
Плохое кровообращение в ногах приводит к дефициту кислорода в мышечной ткани и может вызвать сильную боль в мышцах (перемежающаяся хромота), которая возникает при ходьбе. Это обычно происходит в икроножных мышцах. Но боль при сосудистых нарушениях в таких случаях обусловлена не собственно мышечной судорогой. Эта боль в большей степени может быть связана с накоплением молочной кислоты и других химических веществ в мышечной ткани. Судороги в икроножных мышцах также могут быть связаны с нарушением оттока крови при варикозной болезни и, как правило, судороги в икроножных мышцах возникают в ночные часы.
Симптомы и диагностика мышечных судорог
Характерно, что судорога часто довольно болезненна. Как правило, пациенту приходится прекращать деятельность и срочно принимать меры для облегчения судорог; человек не в состоянии использовать пораженную судорогой мышцу во время судорожного эпизода. Тяжелые судороги могут сопровождаться болезненностью и отеком, которые могут иногда сохраняться до нескольких дней после того, как судорога исчезла. В момент судороги затронутые мышцы будут выпирать, на ощупь будут твердыми и болезненными при пальпации.
Диагностика судорог обычно не представляет трудностей, но выяснение причин может потребовать как тщательного сбора истории болезни, так инструментальных и лабораторных методов обследования.
Лечение

Также можно провести аккуратный массаж мышцы, что позволяет расслабить спазмированную мышцу. Если судорога связана с потерей жидкости, как это часто бывает при активной физической нагрузке, необходима регидратация и восстановление уровня электролитов.
Мышечные релаксанты могут быть использованы в краткосрочной перспективе в определенных ситуациях, для того чтобы позволить мышцам расслабиться при травмах или других состояниях (например радикулопатии). К этим препаратам относятся Циклобензаприн (Flexeril), Орфенадрин (NORFLEX) и баклофен (Lioresal).
В последние годы стали успешно использоваться инъекции терапевтических доз токсина ботулизма (Ботокс) при некоторых дистонических мышечных расстройствах, которые локализованы в ограниченной группе мышц. Хороший ответ может длиться несколько месяцев и более, и инъекции могут быть повторены.
Лечение судорог, которые связаны с конкретными заболеваниями, как правило, фокусируется на лечении основного заболевания.
В тех случаях, когда судороги серьезные, частые, продолжительные, плохо поддаются лечению или не связаны с очевидной причиной, то в таких случаях требуется как дополнительное обследование, так и более интенсивное лечение.
Профилактика судорог
Для того, чтобы предотвратить возможное появление судорог, необходимо полноценное питание с достаточным количеством жидкости и электролитов, особенно при интенсивной физической нагрузке или во время беременности.
Ночные судороги и другие судороги покоя часто можно предотвратить с помощью регулярных упражнений на растяжку, особенно если они выполняются перед сном.
Также хорошим средством профилактики судорог является прием препаратов магния и кальция, но требуется осторожность их назначения при наличии почечной недостаточности. При наличии гиповитаминоза необходим прием витаминов группы В, витамина Д,Е.
Если пациент принимает диуретики, то необходим обязательный прием препаратов калия.
В последнее время, единственным средством, которое широко используется для профилактики, а иногда и для лечения судорог, является хинин. Хинин использовался в течение многих лет при лечении малярии. Действие хинина обусловлено уменьшением возбудимости мышц. Однако хинин обладает рядом серьезных побочных действий, которые ограничивают его назначение всем группам пациентов (тошнота, рвота, головные боли, нарушения ритма сердца, нарушение слуха и т.д.).
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.