Миртазапин или триттико для сна
Депрессия и сон
Депрессия (Д) многолика в клинических проявлениях, и наряду с аффективными, моторными, вегетативными, облигатными являются диссомнические расстройства, что вводит проблему нарушений сна в круг наиболее актуальных при этом заболева
Депрессия (Д) многолика в клинических проявлениях, и наряду с аффективными, моторными, вегетативными, облигатными являются диссомнические расстройства, что вводит проблему нарушений сна в круг наиболее актуальных при этом заболевании. Термин «диссомнические» отражает разнообразие этих нарушений, включающих как инсомнические (85–90%), так и гиперсомнические (10–15%) проявления. Статистика представленности нарушений цикла «сон–бодрствование» при Д колеблется от 83% до 100%, что определяется различными методическими возможностями их оценки; при полисомнографических исследованиях это всегда 100%.
Такая облигатность расстройств цикла «сон–бодрствование» при Д базируется на общих нейрохимических процессах. Особое место в этом плане занимает серотонин, нарушения медиации которого, с одной стороны, играют важнейшую роль в генезе Д, а с другой — имеют большое значение в организации дельта-сна и в инициации фазы быстрого сна (ФБС). Это касается и других биогенных аминов, в частности норадреналина и дофамина, дефицитарность которых имеет значение как в развитии депрессии, так и в особенностях организации цикла «сон–бодрствование». Важное значение имеет также состояние мелатонинергической системы, определяющей как хронобиологию сна, так и хронобиологические расстройства при Д.
До настоящего времени не существует завершенных представлений о характерных особенностях нарушений сна при различных формах депрессии, хотя уже издавна указывалось на их большое феноменологическое разнообразие. Изменения сна при эндогенной депрессии характеризуются сокращением дельта-сна, укорочением латентного периода фазы быстрого сна (ФБС), увеличением плотности быстрых движений глаз (БДГ) — один из основных феноменов, характеризующих ФБС, частыми пробуждениями. При психогенных депрессиях указывается на преобладание в структуре инсомнии нарушений засыпания с компенсаторным удлинением утреннего сна, в то время как при эндогенных депрессиях чаще регистрируются частые ночные и окончательные ранние пробуждения. У больных Д показаны уменьшение глубины сна, возрастание двигательной активности и частые пробуждения, выраженная редукция 4-й стадии сна, на фоне которой часто отмечается увеличение поверхностных (1-й и 2-й) стадий фазы медленного сна (ФМС). Возрастает число переходов от стадии к стадии, что свидетельствует о нестабильности в работе церебральных механизмов поддержания стадий сна. Кроме того, характерным признаком оказалось увеличение числа пробуждений в последнюю треть ночи.
Описанный у больных Д феномен «альфа-дельта-сна» указывает на существенное изменение организации наиболее глубоких стадий ФМС. Он представляет собой сочетание дельта-волн и высокоамплитудного альфа-ритма (меньшего по частоте на 1–2 колебания, чем в бодрствовании) и занимает до 1/5 общего времени сна. При этом глубина сна оказывается большей, чем во 2-й стадии, что определяется по более высокому порогу пробуждения. Считается, что альфа-активность в дельта-сне является отражением деятельности активирующих церебральных систем, не позволяющих сомногенным системам полноценно выполнить свои функции. Нарушение закономерного распределения дельта-активности, а также снижение амплитуды дельта-ритма и его мощности указывают на взаимосвязь механизмов ФМС и депрессии. На особые взаимоотношения между Д и дельта-сном указывает и то, что при выходе из Д одним из первых восстанавливается дельта-сон. Полученные в дальнейшем факты показали, однако, что нарушения дельта-сна при депрессиях более характерны для мужчин и не являются специфичными только для депрессий. Установлены значительные колебания продолжительности 4-й стадии сна, связанные с возрастом, в частности существенное ее сокращение в период зрелости и особенно у пожилых людей.
При депрессии наблюдаются изменения в ФБС. По различным данным у больных депрессией существует значительный разброс длительности ФБС — от 14% до 31%. Важнейшим показателем, отражающим величину потребности в ФБС, считается его латентный период (ЛП). Феномен сокращения ЛП при депрессиях давно привлекает внимание исследователей. Сокращение ЛП ФБС расценивалось авторами как признак усиления активности аппаратов, генерирующих эту фазу сна, и связывалось с повышенной потребностью в быстром сне. Показано, что чем выраженнее депрессия, тем в большей степени БДГ собираются в «пачки», между которыми остаются длительные периоды без какой-либо глазодвигательной активности. Однако по другим данным отмечается просто увеличение плотности БДГ в первых циклах сна. Имеются сообщения, что сокращение ЛП ФБС далеко не в одинаковой степени свойственно разным типам депрессии — короткий ЛП характерен только для всех первичных депрессий и отсутствует при вторичных. При этом он никак не определяется другими параметрами сна и не зависит от возраста и действия лекарств. Возможно, эти данные свидетельствуют о десинхронизации циркадианных ритмов в цикле «сон–бодрствование» и их смещении на более раннее время суток. Возможно также, что сами по себе характерные изменения сна играют роль в патогенезе Д. Некоторые авторы подчеркивают связь между характером и выраженностью сновидений с количественными и качественными изменениями в ФБС у больных Д. Вместе с тем вполне возможно, что снижение ЛП ФБС является вторичным по отношению к недостаточной длительности дельта-сна в I цикле сна, о чем говорилось ранее.
Со времени открытия Kupfer и Foster сопряженности депрессии с сокращением интервала между засыпанием и первым эпизодом ФБС в сравнении с здоровым контролем (рис.), взаимосвязь психических расстройств и нарушений сна является предметом интенсивных научных исследований. В последние годы в результате масштабного метаанализа были сформулированы следующие выводы. Д обычно сопровождается рядом нарушений сна в сравнении с контрольными здоровыми субъектами: 1) увеличением латентности начала сна; 2)увеличением процентной доли ФБС; 3) увеличением плотности БДГ; 4) ухудшением непрерывности сна; 5) уменьшением процентной доли дельта-сна и 6) сокращением латентного периода ФБС. Хотя влияние возраста, пола и тяжести депрессивного эпизода на нарушения сна еще требует уточнения, отграничение больных депрессией от здоровых лиц на основании показателей сна не представляет больших затруднений. При этом, как было показано в упомянутом метаанализе, ни одно из установленных нарушений сна не позволяет достоверно дифференцировать депрессию от других психических расстройств, таких как паническое расстройство, генерализованное тревожное расстройство, обсессивно-компульсивное расстройство, шизофрения, тяжелая деменция или пограничное личностное расстройство. Более того, в показателях полисомнографии не удается выявить явных различий между подтипами депрессии (первичная, эндогенная, атипичная и т.д.). Возможно, наиболее убедительные различия касаются дифференциации между психотической и непсихотической депрессией. В единичных исследованиях предпринимались попытки использовать противоположный подход, т.е. группировать психические расстройства или их подтипы на основании биологических маркеров, однако полученные результаты не подтверждают качественных различий и общих специфичных подтипов, выявлены только количественные различия, подтверждающие концепцию «депрессивного спектра».
Сформулировано несколько теорий для объяснения изменений сна у нелеченых пациентов с большим депрессивным расстройством (БДР), влияния препаратов на сон таких пациентов и эффектов манипуляций со сном, включая полную депривацию сна или депривацию ФБС.
Есть целый ряд вопросов, разрешенных лишь частично:
Являются ли нарушения сна признаками биологической предиспозиции?
Отражают ли они депрессивное расстройство и исчезнут ли они после редукции клинических проявлений депрессивного эпизода?
Способны ли эффективные антидепрессанты корректировать нарушения сна, которые выявляются у нелеченных пациентов с БДР?
Можно ли считать, что те нарушения сна, которые поддаются такой коррекции, связаны прежде всего с депрессией?
Влияют ли препараты на депрессию через нарушения сна или наблюдаемые эффекты являются всего лишь сопутствующими эффектами?
Возможно ли заранее предсказать эффективность данного средства терапии через 2 недели после начала его приема?
Отражают ли они последствия предыдущих эпизодов?
Нужно ли применять снотворные препараты или достаточно использования антидепрессантов для лечения нарушений сна у больных Д?
Не менее сложна и ситуация с нейротрансмиттерами. Например, серотонин (5-гидрокситриптамин (5-HT)) является главной мишенью терапии депрессии и важной при нарушениях сна. Казалось бы, селективные серотонинергические препараты могут способствовать уточнению связи между этими явлениями. Однако наличие нескольких типов рецепторов (5-HT1A-D, 5-HT2A-C, 5-HT3 и 5-HT4), каждые из которых имеют своих агонистов и антагонистов, не говоря уже об их потенциальных взаимодействиях с гамма-аминомасляной кислотой (ГАМК), норадреналином (НА) или дофамином (ДА), значительно усложняет любую схему. Сегодня исследования сна представляют собой важную часть разработки новых психотропных средств, и почти каждый новый препарат тщательно изучается на предмет его влияния на сон.
Стойкая инсомния связана с многократным повышением риска развития БДР в течение 1–3 лет, а также с повышением риска повторного депрессивного эпизода. Аффективные расстройства характеризуются высокой распространенностью, но часто остаются нераспознанными у лиц с хроническими нарушениями сна. Соответственно сегодня разработка оптимальной терапии инсомнии становится одной из наиболее важных проблем здравоохранения в индустриально развитых странах. Поскольку психотропные препараты могут улучшать или нарушать засыпание и непрерывность сна, возникает необходимость учитывать инсомнию при разработке и выборе антидепрессантов. Также известно, что антидепрессанты могут провоцировать синдром беспокойных ног или синдром периодических движений конечностей, что приводит к утяжелению инсомнии.
Влияние антидепрессантов на сон
Ингибиторы моноаминоксидазы. Фенелзин, ингибитор моноаминоксидазы (ИМАО), способен почти полностью подавлять ФБС через несколько недель терапии как у здоровых лиц, так и у пациентов с БДР. Сходное влияние на сон оказывают и другие ИМАО, такие как ниаламид, паргилен и мебаназин. Такое подавление ФБС совпадает с началом антидепрессивного эффекта, что позволяет предположить физиологическую связь между подавлением ФБС и антидепрессивным эффектом. В большинстве случаев ИМАО не оказывают особо выраженного влияния на МБС, хотя считается, что эти антидепрессанты снижают эффективность сна.
Обратимый ИМАО моклобемид оказывает полярное действие: в одном исследовании показано, что его применение повышает эффективность сна и сокращает латентный период ФБС у пациентов с БДР, в другом исследовании были получены почти полностью противоположные результаты.
Трициклические антидепрессанты. Трициклические антидепрессанты (ТЦА) отличаются от ИМАО по способности подавлять ФБС, так как при использовании ТЦА подавление ФБС наблюдается незамедлительно после начала приема этих препаратов. Так, кломипрамин значительно подавляет ФБС у контрольных субъектов. Имипрамин и дезипрамин также оказывают выраженное подавляющее действие на ФБС как минимум у здоровых контрольных субъектов и животных. Однако влияние ТЦА на ФБС оказывается менее стойким, чем эффект ИМАО: в длительных исследованиях зафиксированы нормальные и даже повышенные уровни ФБС. В одном исследовании в группе пациентов с депрессией выявлено подавляющее действие амитриптилина на ФБС. После отмены ТЦА часто наблюдается феномен отдачи ФБС. Интересно отметить, что не все ТЦА оказывают подавляющее действие на ФБС. Например, тримипрамин, иприндол и вилоксазин не оказывают значимого влияния на ФБС. Как группа в целом ТЦА повышают количество дельта-сна, за исключением кломипрамина. В одном исследовании кломипрамина в группе пациентов с БДР с использованием спектрального анализа показано достоверное увеличение дельта-волн, соответствующих дельта-сну. Применение дезипрамина у пациентов с БДР сопровождалось затруднениями в засыпании.
Тетрациклические антидепрессанты. Миансерин не влияет на длительность ФБС у здоровых контрольных субъектов и пациентов с БДР. Мапротилин подавляет ФБС и увеличивает количество 2-й стадии сна у здоровых контрольных субъектов. Оба антидепрессанта способны увеличивать показатели дельта-сна.
Селективные ингибиторы обратного захвата серотонина. Селективный ингибитор обратного захвата серотонина (СИОЗС) флувоксамин подавляет ФБС и увеличивает латентный период у пациентов с БДР, но не оказывает значимого влияния на дельта-сон или дельта-волны по результатам спектрального анализа. Пароксетин сокращает общее время сна и снижает эффективность сна у пациентов с БДР, снижая ФБС и увеличивая латентный период. У пациентов с БДР применение флуоксетина сопровождается увеличением частоты пробуждений, снижением эффективности сна и уменьшением дельта-сна, а также увеличением латентного периода и редукцией ФБС. Терапия пациентов с БДР сертралином связана с увеличением латентности сна и сокращением длительности ФБС. Циталопрам стойко подавляет ФБС, что сочетается с феноменом отдачи ФБС после отмены препарата. По данным спектрального анализа, циталопрам не оказывает влияния на дельта-волны. Тразодон в дозе 100–150 мг/сут подавляет ФБС и увеличивает дельта-сон, а также улучшает субъективные оценки качества сна, как было показано в группе пациентов среднего возраста с инсомнией. В больших дозах (400–600 мг/сут) терапия пациентов с БДР тразодоном сопровождается увеличением общего времени сна и дельта-сна, но без значимых изменений в показателях ФБС и ее латентности. Нефазодон снижает число пробуждений и повышает эффективность сна, а также стабилизирует или даже увеличивает время ФБС у здоровых субъектов и пациентов с БДР; при этом отмечалась редукция дельта-сна. СИОЗС могут провоцировать синдром периодических движений конечностей.
Ингибиторы обратного захвата серотонина и норадреналина. Ингибитор обратного захвата серотонина и норадреналина (ИОЗСН) венлафаксин увеличивает время бодрствования, а также 1, 2 и 3 стадии сна у здоровых субъектов. Наблюдается выраженное подавление ФБС и увеличение ее латентного периода.
Норадренергический и специфичный серотонинергический антидепрессант (НАССА) миртазапин улучшает сон у здоровых субъектов. Миртазапин сокращает время засыпания и увеличивает глубину сна. Также отмечается увеличение латентного периода ФБС и редукция ночных пробуждений. У пациентов с БДР применение миртазапина повышает эффективность сна и увеличивает общее время сна, тогда как влияние на ФБС не выявлено.
Другие антидепрессанты. В исследовании с участием молодых здоровых субъектов не обнаружено признаков влияния тианептина в терапевтических дозах (37,5 мг/сут) на электроэнцефалографические (ЭЭГ) параметры сна. Показано, что тианептин подавляет ФБС у здоровых субъектов и пациентов с коморбидностью депрессии и алкоголизма. В том же исследовании показано улучшение сна на фоне терапии тианептином в соответствии с субъективными оценками пациентов по вопроснику сна Leeds.
Мелатонин и мелатонинергические антидепрессанты. Практически во всех исследованиях выявлены те или иные снотворные эффекты мелатонина и в первую очередь ускорение засыпания. В том, что касается антидепрессантных возможностей мелатонина, существуют прямо противоположные точки зрения — от полного отрицания такового до уверенного подтверждения. Не вдаваясь в полемику, подчеркнем, что эти новые знания способствовали созданию абсолютного нового по идеологии и нейрохимии антидепрессанта — агомелатина, который является агонистом церебральных мелатониновых рецепторов 1-го и 2-го подтипов (в первую очередь в супрахиазматическом ядре) и антагонистом 5-HT2C серотониновых рецепторов. Уникальность этого антидепрессанта заключается в том, что его снотворный эффект не связан с эффектом седации и наступает уже на 14-й день. Конечно, как и любой новый фармакологический продукт, он требует дальнейших исследований, но теоретически его сочетанный антидепрессантный и снотворный эффекты представляются очень существенными.
Возможность использования полисомнографии для предикции эффективности антидепрессантов
К настоящему времени можно обсуждать значимость нескольких таких предикторов.
Несмотря на явную ценность, подобные стратегии прогноза редко используются в клинической практике.
Заключение
Высказывается ряд аргументов в поддержку гипотезы о тесной связи дизрегуляции сна с базисными факторами депрессивных расстройств:
Как использовать миртазапин в клинической практике?
М. Ю. Дробижев, С. В. Кикта
ГОУ ВПО ММА им. И.М.Сеченова, ГМУ УД президента РФ.
С появлением значительного числа новых антидепрессантов (тимоаналептиков), открываются возможности для индивидуального подбора препарата наиболее адекватного психопатологическим особенностям курируемого состояния. Реализация такой возможности сопряжена с точной оценкой спектра психотропной активности препарата, включая симптомы (синдромы мишени) и их соответствие механизмам действия препарата. Вместе с тем эта имеющаяся в открытой печати информация порой разноречива.
Возьмем, к примеру, миртазапин, доступный в настоящее время в нашей стране как в виде брендового препарата (Ремерон), так его дженериков, включая Миртазонал (произведенный фирмой Актавис). Характеристики спектра психотропной активности этого антидепрессанта можно встретить в различных источниках. Так, в распространенном и доступном для практикующих психитаров справочнике Vidal сообщается, что Миртазонал ослабляет выраженность таких симптомов депрессии как ангедония, психомоторная заторможенность, нарушения сна, снижение массы тела, суицидальные мысли, колебания настроения, потеря интереса к жизни (6). При этом указывается, что этих эффектов препарат достигает за счет блокады центральных пресинаптических α2-рецепторов, которые повышают норадренергическую нейротрансмиссию, а также усиления нейротрансмиссии в серотонинергических синапсах только через серотониновые 5-HT1-рецепторы, т.к. другие серотониновые 5-HT2- и 5-HT3-рецепторы блокируются.
Что же касается того, как Миртазонал (равно как и другие антидепрессанты) достигает указанных эффектов, то сообщается следующее. Депрессии с проявлениями позитивной аффективности поддаются лечению этим препаратом (наряду с иными антидепресантами) вне зависимости от его фармакологических свойств (воздействие на серотонинергические, норадернергические структуры мозга и т.д.). При депрессивных состояниях с негативной аффективностью Миртазонал (равно как и другие современные антидепрессанты, обладающие высокой, по сравнению с ТЦА, нейрохимической селективностью) легче переносятся, не сопряжен с поведенческой токсической, и гипотетически более эффективен.
В пределах терапевтической схемы, которая развивается другой известной школой отечественной психофармакологии, возглавляемой профессором С.Н. Мосоловым, место Миртазонала представляется следующим образом. В первом издании справочного руководства по психотропным и противоэпилептическим препаратам, разрешенным к применению в России (7) сообщается, что препарат может назначаться как при депрессиях с тревогой и ажитацией, так и заторможенностью, апатией, поскольку относится к сбалансированным антидепрессантам с преобладанием анксиолитического и мягкого седативного действия. Иная версия показаний излагается в следующем издании справочного руководства (3). В качестве показаний для Миртазонала фигурирует лишь депрессии с тревогой и ажитацией. В то же время сам препарат рассматривается уже в качестве седативного антидепрессанта. Важно, также, что в обоих случаях не уточняется, как представленный спектр психотропной активности соотносится с механизмом действия этого медикаментозного средства: селективное воздействие на определенный подтип постсинаптических серотониновых рецепторов.
Наконец, приведем данные фундаментального обзора, посвященного рассматриваемому препарату, напечатанному в одном из наиболее солидных отечественных изданий, посвященных психиатрии и психофармакологии (2). Автор этой публикации П.В. Морозов, обобщая накопленный опыт работы с антидепрессантом, сообщает о высокой эффективность препарата при лечении депрессий с тревогой и бессонницей и быстроте начала действия. Однако и из этого обзора остается неясно, как психотропная активность антидепрессанта связана с его довольно сложным механизмом действия. Так, указывается лишь, что препарат является специфическим антагонистом центральных α2-рецепторов и обладает незначительным действием на α1-рецепторы. Блокада пресинаптических α2-рецепторов вызывает увеличение высвобождения норадреналина. Последующая активация α1-рецепторов ведет к активизации серотониновых клеток, а непосредственная блокада ингибирования α2-гетерорецепторов, расположенных на окончаниях этих нейронов, ведет к увеличению высвобождения серотонина. Причем указанный нейротрансмиттер действует в дальнейшем только серотониновые рецепторы первого типа (5HT1-рецепторы), в то время как 5HT2-, 5HT3-рецепторы (второго и третьего типа) блокированы рассматриваемым антидепрессантом.
Таблица 1.
Показатели, характеризующие практику применения антидепрессантов, в сравнении с рекомендациями, представленными в справочнике Vidal (4, 6)
| Антидепрессант | Доля больных, принимавших препарат | суточные дозы (мг) | ||||||
| Средняя | Минимальная | Максимальная | ||||||
| абс. | % | Циркадиан ± ст. отклон. | Vidal | Циркадиан | Vidal | Циркадиан | Vidal | |
| амитриптилин | 839 | 25,7 | 87,0±54,2 | 150-200 | 10 | 25-50 | 350 | 400 |
| кломипрамин | 152 | 4,7 | 90,3±51,6 | 100-150 | 25 | 75 | 350 | 250 |
| имипрамин | 138 | 4,2 | 73,1±43,5 | 150 | 20 | 25 | 225 | 200 |
| пипофезин | 81 | 2,5 | 86,4±34,3 | 150-200 | 25 | 25-50 | 200 | 400 |
| пирлиндол | 158 | 4,8 | 124,2±74,3 | 150-300 | 25 | 50-75 | 400 | 400 |
| венлафаксин | 129 | 4,0 | 123,6±72,3 | — | 37,5 | 75 | 450 | 375 |
| дулоксетин | 50 | 1,5 | 68,0±23,4 | 60 | 30 | 30-60 | 120 | 120 |
| милнаципран | 84 | 2,6 | 86,8±45,8 | 100 | 25 | — | 300 | 250 |
| миртазапин | 39 | 1,2 | 31,2±9,4 | 30 | 15 | — | 60 | — |
| миансерин | 75 | 2,3 | 40,7±21,2 | 30-90 | 15 | 30-45 | 120 | — |
| мапротилин | 95 | 2,9 | 90,2±42,4 | 25-150 | 20 | 25 | 200 | 150 |
| сертралин | 215 | 6,6 | 79,0±42,4 | — | 20 | 50 | 200 | 200 |
| циталопрам | 44 | 1,3 | 28,6±11,6 | — | 10 | 20 | 60 | 60 |
| эсциталопрам | 128 | 3,9 | 14,92±8,1 | 10 | 5 | — | 60 | 20 |
| пароксетин | 322 | 9,9 | 27,2±12,2 | 20 | 10 | — | 80 | 50 |
| флуоксетин | 125 | 3,8 | 30,8±15,4 | — | 20 | 20 | 80 | 80 |
| флувоксамин | 178 | 5,5 | 134,0±76,7 | 100 | 25 | 50-100 | 400 | 300 |
| тианептин | 640 | 19,6 | 36,9±6,8 | 37,5 | 12,5 | — | 100 | 37,5 |
Его получали лишь 1,2% из числа обследованных больных. На практике это означает, что нередки случаи, когда практикующие психиатры имеют весьма незначительный опыт использования миртазапина.
Таблица 2.
СДМ, депрессивные синдромы и их тяжесть (1).
| Депрессивные синдромы | СДД | СДН | СДС |
| тяжелые | + | + | + |
| среднетяжелые | |||
| с заторможенностью и апатией по С.Н. Мосолову (3) | + | + | — |
| с негативной аффективностью по А.Б. Смулевичу (5) | + | + | — |
| с позитивной аффективностью по А.Б. Смулевичу (5) | — | + | + |
| тоскливые | — | + | + |
| соматизированные | — | + | + |
| деперсонализационные | + | + | — |
| тревожно-апатические | + | — | + |
| дисфорические | — | + | + |
| астено-адинамические | + | + | — |
| легкие | |||
| с тревогой и ажитацией по С.Н. Мосолову (3) | — | — | + |
| тревожные | — | — | + |
| астенические | — | + | — |
| адинамические | — | + | — |
| апатические | + | — | — |
| ангедонические | + | — | — |
Важно, что между проявлениями СДД, СДН, СДС и механизмом действия антидепрессантов устанавливаются значимые соотношения. Действительно, подавляющее большинство современных препаратов, обладающих тимоаналептическими свойствами, можно дифференцировать на группы, в соответствии с их способностью восполнять недостаток одного, двух или даже трех моноаминов, что рассматривается в качестве т.н. первичных фармакологических свойств антидепрессантов (таблица 3).
Таблица 3.
Классификация антидепрессантов: группы и механизмы действия (1).
Возвращаясь теперь к Миртазоналу, укажем, что согласно современным представлениям, этот антидепрессант относится к препаратам тройного действия, восполняющего дефицит трех моноаминов (дофамина, серотонина, норадреналина). Происходит это следующим образом (рисунок 1).
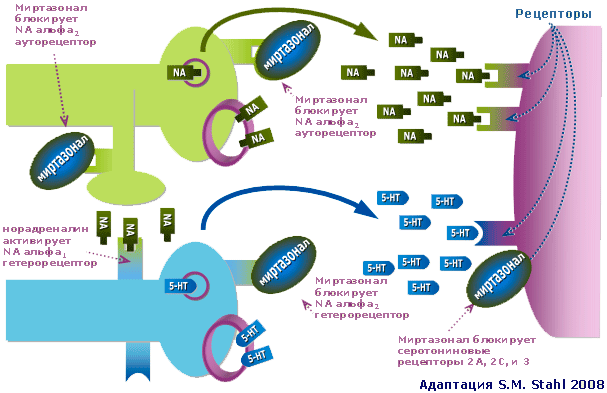
Рис 1. Норадренергический и серотонинергический нейроны при депрессии: действие Миртазонала
Миртазонал блокирует различные регуляторные α1 и α2 адренорецепторы (10). Последние (α2 адренорецепторы) необходимы, прежде всего, для самого норадреналинового нейрона, что он «понимал» достаточно ли он эффективно действует. Располагаясь на этом нейроне (за это они называются ауторецепторами) α2 адренорецепторы как бы тестируют окружающее пространство на наличие норадреналина. Если последнего много, он воздействует на α2 аутоадренорецепторы и норадреналиновый нейрон перестает выбрасывать рассматриваемый нейротрансмиттер. Блокада этих рецепторов приводит к обратному результату. Норадреналиновый нейрон продолжает «работать», выбрасывая норадреналин. В результате подвергаются редукции симптомы, связанные с СДН.
Однако регуляторные α2 адренорецепторы имеются и на серотониновом нейроне (за это они называются гетерорецепторами). Воздействуя на эти гетерорецепторы, норадреналин способен прекратить выброс серотонина. Блокада этих рецепторов, напротив, способствует выделению указанного нейротрансмиттера. В результате подвергаются редукции симптомы, связанные с СДС. Кроме того, уровень серотонина повышается и иным способом.
Наконец, назначение Миртазонала ведет к усилению нейротрансмиссии в серотонинергических синапсах через серотониновые рецепторы первого типа (5-HT1), т.к. аналогичные рецепторные структуры 2-го и 3-го типов (5-HT2 и 5-HT3) блокируются этим антидепрессантом.
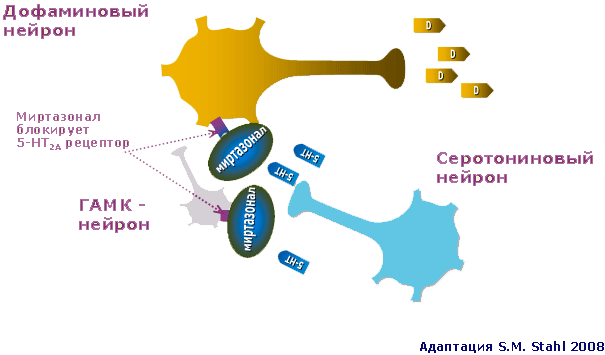
Следует, однако, отметить, что роль серотониновых рецепторов 2-го типа в механизме действия Миртазонала на этом не исчерпывается. Дело в том, что блокада серотониновых рецепторов типа 2А и 2С способствует выделению в головном мозге дофамина и норадреналина. Происходит это следующим образом (рисунок 2).
Рис. 2. Серотониновый, дофаминовый и ГАМК-нейроны при депрессии: действие Миртазонала
Регуляторные серотониновые рецепторы типа 2А (5-НТ2А) располагаются как на ГАМКергическом, так и на дофаминовом нейроне. При воздействии на них серотонина способны работа этих нейронов затрудняется. В результате редуцируется активирующее воздействие ГАМК на дофаминовый нейрон. Последний, кроме того, тормозится при непосредственном воздействии серотонина на его собственные 5-НТ2А рецепторы. Миртазонал, блокируя эти серотониновые рецепторы способствует активации дофаминовых нейронов. Это в свою очередь ведет к увеличению содержания в головном мозге дофамина. В результате подвергаются редукции симптомы, связанные с СДД.
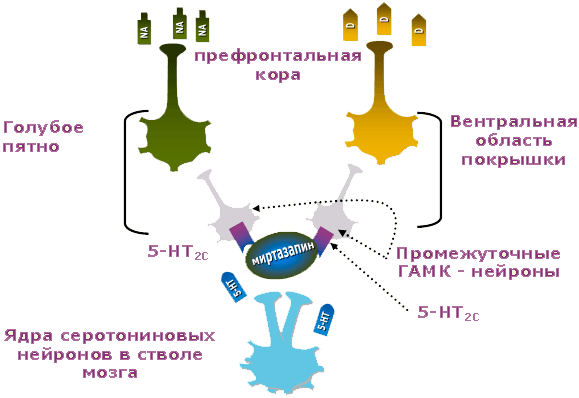
В многом сходное действие оказывает Миртазонал на серотониновые рецепторы типа 2С (5-НТ2С) (рисунок 3).
Рис. 3. Серотониновый, дофаминовый и норадреналиновый нейроны при депрессии: действие Миртазонала
Эти регуляторные рецепторы под действием серотонина способны затормозить ГАМКергические нейроны. Последние, в свою очередь, снижают активность норадреналиновых и дофаминовых нейронов. Миртазонал, блокируя серотониновые рецепторы типа 2С (5-НТ2С), напротив, растормаживает ГАМКергические нейроны. Те в свою очередь повышают активность норадреналиновых и дофаминовых нейронов. В результате в головном мозге растет уровень норадреналина и дофамина, а симптомы, свойственные СДН и СДД, редуцируются.
Кроме того, широкому использованию препарата могут препятствовать т.н. дополнительные фармакологические свойства Миртазонала. Имеется в виду способность препарата блокировать H1 гистаминовые, серотониновые рецепторы 3-го типа (5-НТ3). Это приводит к развитию седативного эффекта, улучшению сна, аппетита (блокада H1 гистаминовых рецепторов), а также выраженному противорвотному действию (блокада 5-НТ3 рецепторов) (10). Кроме того, по некоторым данным Миртазонал является частичным агонистом каппа 3 опиоидных рецепторов (9). Соответственно, предполагается, что антиноцицептивное (обезболивающее) действие препарата, весьма важное при лечении соматизированных депрессий, реализуется не только через нормализацию обмена норадреналина и серотонина, но и в результате воздействия на опиоидную систему. Казалось бы, все эти дополнительные фармакологические свойства могут быть только терапевтически желательными при лечении депрессий. Однако следует учитывать, что все указанные свойства, в отличие от первичных, развиваются достаточно быстро, уже в первые дни приема. В результате у практикующего психиатра вполне может сложиться впечатление, что Миртазонал наиболее востребован лишь при лечении тревожных и соматизированных депрессий, протекающих с нарушениями сна и аппетита. Между тем, такое использование свойств препарата будет чрезмерно узким. Соответственно, частота назначений Миртазонала может напрямую зависеть от информированности врачей относительно механизмов действия антидепрессантов.