Малыш давится слюной во сне
Малыш давится слюной во сне
Дисфагия у детей может быть вызвана целом рядом пищевых нарушений и/или нарушений глотания. Детальное обсуждение каждой возможной причины выходит за рамки этой главы, которая в первую очередь предоставляет читателю алгоритм диагностического поиска, основанный на понимании нормальной физиологии глотания, знании ключевых моментов анамнеза и осмотра, а также умении ориентироваться в том объеме патологических состояний, которые стать быть причиной дисфагии.
Акт глотания подразделяется на три фазы: ротовую, глоточную и пищеводную. Ротовая фаза включает в себя помещение пищи в рот, жевание и проталкивание пищевого комка в ротоглотку.
Глоточная фаза является рефлекторной, в ней принимают участие V, IX, X и XII пары черепных нервов, при помощи нее закрывается носоглотка, гортань поднимается, закрывая нижележащие дыхательные пути, и пищевой комок продвигается в гортаноглотку. Пищеводная фаза начинается с расслабления перстнеглоточной мышцы, после которого пищевой комок проникает в пищевод и затем, под действием перистальтического сокращения пищевода, продвигается в желудок.
а) Анамнез у детей при дисфагии. У новорожденных крайне важно собрать информацию о течении беременности и родов. Многоводие повышает риск наличия аномалий развития пищевода или неврологических нарушений. Интубация трахеи по поводу дыхательной недостаточности может быть причиной травм гортани и/или глотки, в то время как длительная гипоксия ведет к повреждению ЦНС.
Следует узнать о всех проводившихся оперативных вмешательствах, особенно имеющих риск повреждения черепных нервов (вентрикулоперитонеальное шунтирование, операции по поводу открытого боталлова протока). Семейный анамнез собирается для исключения генетических, неврологических, нейромышечных заболеваний.
У детей старшего возраста следует уточнять скорость развития симптомов (остро или постепенно), а также временные характеристики (присутствуют ли симптомы постоянно или периодически). Уточняется, какую именно пищу не может проглотить ребенок: жидкую, твердую, или любую. Внезапное развитие дисфагии характерно для инородного тела пищевода, в то время как ее постепенное прогрессирование с постепенно развивающейся невозможностью принятия жидкостей — для стеноза пищевода.
Боль при глотании характера для инфекционно-воспалительных заболеваний, инородных тел, химического ожога. Важным симптомом является рвота. Следует уточнять соотношение с актом приема пищи (во время, сразу после), а также характер рвотных масс (переваренная или непереваренная пища). Симптомы дыхательной недостаточности (стридор, цианоз во время питания) могут свидетельствовать о том, что причиной дисфагии является обструкция дыхательных путей, впрочем, аналогичные симптомы могут возникнуть и вследствие аспирации.
Детальный осмотр ребенка необходим для исключения иммунодефицитного состояния, аутоиммунных, эндокринных и неврологических заболеваний.
б) Осмотр ребенка с нарушеним глотания (дисфагии). Измеряются и сравниваются с возрастной нормой рост и вес пациента. Потеря веса или отставание в наборе весе (показатели веса ниже 30-го процентиля) являются грозными признаками, такие дети требуют повышенного внимания. У младенцев необходимо оценить прием пищи, проверить наличие корневого и сосательного рефлексов (их отсутствие может свидетельствовать о серьезных неврологических нарушениях).
Проводится полный осмотр головы и шеи. Отмечаются все аномалии строения черепа (расщепленные губа или небо, ретрогнатия, макроглоссия, глоссоптоз), у детей с характерным габитусом всегда следует подозревать наличие какого-либо генетического заболевания.
Важным инструментом в диагностике нарушений глотания является фиброларингоскопия, именно с целью ее проведения детей часто направляют к оториноларингологу. Следует исключить затрудненное носовое дыхание вследствие ринита, искривлений перегородки носа, атрезии хоан или гипертрофии глоточной миндалины. В гортаноглотке можно обнаружить скопление слюны или частицы пищи. Отмечаются любые отклонения со стороны гортани, как анатомические (гортанная щель, ларингомаляция), так и функциональные (паралич голосовых складок).
Наконец, проводится неврологический осмотр. Очевидно, наибольшее внимание следует уделять функции черепных нервов, но важен и периферический осмотр. Документируются любые отклонения от нормы (например, гипотония).
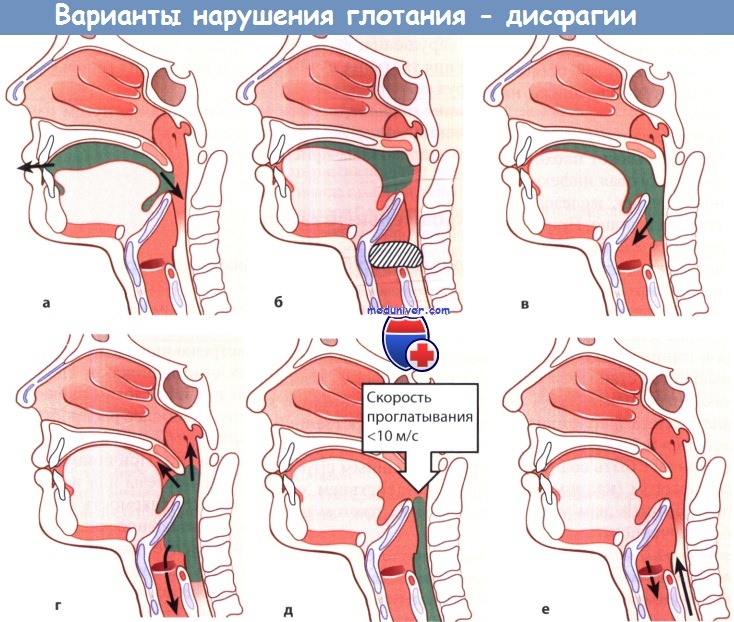
а Слюнотечение. б Ощущение кома в горле.
в Аспирация в гортань. г Регургитация.
д Одинофагия. е Послеглотательная аспирация.
в) Диагностика. Для получения дополнительной информации с целью постановки диагноза возможно использовать различные лучевые методы диагностики. На рентгенограмме грудной клетки можно оценить наличие аномалий со стороны сердца, трахеобронхиального дерева или средостения. КТ или МРТ выполняются при наличии мягкотканных образований на шее. Для оценки ротовой и глоточной фаз глотания используется модифицированная флюороскопия с барием.
Оценивается наличие аспирации, для определения степени ее выраженности и безопасности глотания ребенка последовательно кормят пищей разной консистенции. Для исключения стриктур и нарушений подвижности пищевода модифицированная флюороскопия с барием часто сочетается с простой бариевой эзофагографией.
Функциональная эндоскопическая оценка глотания предоставляет информацию о чувствительности слизистой глотки и гортани, позволяет оценить подвижность гортани и наличие аспирации. Как и при флюороскопии с барием, используется пища разной консистенции.
Золотым стандартом диагностики рефлюкса является суточная pH-метрия. Датчики размещаются у проксимального и дистального концов пищевода (в случае пробы с тремя датчиками дополнительный размешается в глотке). Подвижность пищевода оценивается эзофагоманометрией. Эндоскопия позволяет проводить как диагностику заболеваний пищевода, так и использоваться в лечебных целях (для удаления инородных тел, бужирования пищевода при стриктурах).
г) Дифференциальная диагностика. Обследуя пациента с дисфагией, полезно разделить все множество возможных причинных заболеваний на несколько широких категорий. Важно понимать, что вызывать дисфагию может сразу несколько факторов.
д) Нарушения развития как причина нарушения глотания у детей. Недоношенным детям часто требуется и искусственная вентиляция и искусственное кормление. У подобных пациентов часто ослаблен сосательный рефлекс, нарушена координация дыхания и глотания. Первое время используется кормление через зонд или гастростому. К счастью, при отсутствии каких-либо серьезных неврологических заболеваний, через некоторое время становится возможным пероральный прием пищи.
е) Врожденные анатомические нарушения как причина дисфагии. Приводить к нарушениям глотания могут аномалии развития дыхательного и пищеварительного трактов от полости носа до дистальных отделов пищевода и трахеи. Обструкция дыхательных путей на уровне полости носа (атрезия хоан, атрезия грушевидных апертур, выраженное искривление перегородки носа вследствие родовой травмы) может приводить к нарушению координации дыхания и глотания.
Причиной дисфагии могут стать различные аномалии костей лица и черепа. Дети с расщеплением губы и/или неба неспособны эффективно ограничить полость рта во время сосания, поэтому для их кормления используются специальные бутылочки и сосочки. Также у детей с расщеплением неба часто отмечается попадание пищи в полость носа из-за прямого сообщения носа со ртом, а также вследствие небно-глоточной недостаточности.
Проблемы с кормлением также могут встречаться при самых разных генетических синдромах, при которых наблюдается нарушение размера и положения нижней челюсти и других костей лица. Типичными примерами являются синдромы Тричера Коллинза, Аперта, Голь-денхара и Крузона.
Особенно выраженной дисфагия бывает при сочетании аномалий лицевого скелета с расщеплением верхней губы и неба. Макроглоссия, встречающаяся при синдроме Дауна (трисомия 21 хромосомы) и синдроме Беквита-Видеманна, может препятствовать нормальному сосанию, продвижению болюса и защите гортани. Наконец, приводить к обструкции дыхательных путей и дисфагии могут аномалии расположения языка (макроглоссия или ретрогнатия), наблюдаемые при синдроме Пьера Робена.
Аномалии развития гортани (ларингомаляция, врожденная фиброэластическая мембрана гортани, расщелина гортани) могут приводить к вторичной дисфагии вследствие обструкции дыхательных путей, аспирации или их сочетания. Наличие стридора или охриплости должно насторожить врача в отношении гортанной причины дисфагии.
Различные пороки трахеи и пищевода могут стать причиной дисфагии. Возможными аномалиями со стороны пищевода являются: атрезия пищевода, дупликация пищевода, трахеопищеводная фистула, пищеводная мембрана, стриктуры пищевода. Трахеопищеводные фистулы часто сочетаются с другими пороками развития, в первую очередь сердечно-сосудистой и мочеполовой систем. Трахеопищеводные фистулы в зависимости от локализации и сочетания с атрезией пищевода подразделяются на четыре категории.
Обструкция дыхательных путей, аспирация, дыхательная недостаточность могут встречаться при любом варианте фистулы. Коррекция структурных аномалий пищевода и трахеи обычно проводится сразу после их обнаружения, в младенческом возрасте.
Возможно сдавление трахеи и пищевода сосудистым кольцом (аномалия развития аорты и/или ее ветвей), которое проявляется стридором с усилением выраженности при кормлении. Иногда в таких случаях дисфагия не проявляется до тех пор, пока ребенок не начнет принимать твердую пищу.
ж) Приобретенные нарушения как причина нарушения глотания у детей. Наиболее часто встречаются инородные тела пищевода. Употребление едких жидкостей может привести к дисфагии как в остром периоде, так и в отдаленным вследствие развития стриктур пищевода. Тщательный сбор анамнеза позволяет выявить ятрогенную причину дисфагии (интубация, предыдущие оперативные вмешательства на органах дыхания или пищеварения).
Операции на трахее, пищеводе или сердце могут повлечь за собой повреждение возвратного гортанного нерва, проявляющееся парезом голосовых связок, или верхнего гортанного нерва, проявляющегося снижением чувствительности гортани.
з) Инфекционно-воспалительные заболевания как причина дисфагии. Инфекции верхних дыхательных путей в детском возрасте часто проявляются болью при глотании (одинофагией) и дисфагией. Банальный бактериальный или вирусный фарингит обнаруживается при осмотре ротоглотки. При наличии выраженной интоксикации, боли при глотании и отказа от пищи необходимо заподозрить инфекцию глубоких фасциальных пространств шеи, заглоточный или паратонзиллярный абсцесс.
У пациентов с иммунодефицитом возможно поражение пищевода грибами рода Candida или другими грибами, микобактерией туберкулеза, цитомегаловирусом или вирусом герпеса. Болезнь Чагаса, или американский трипаносомоз, вызывается простейшими вида Trypanosoma cruzi. Данное заболевание наиболее распространено в Южной и Центральной Америке, проявляется выраженной атонией пищевода с формированием в дальнейшем мегапищевода.
Подобно взрослым, дети могут страдать от различных системных заболеваний соединительной ткани, некоторые из которых проявляются дисфагией. Системная склеродермия поражает гладкую мускулатуру, вызывая атонию пищевода; вследствие выраженного рефлюкса возможны стриктуры пищевода. Синдром Шегрена проявляется ксеростомией.
Ювенильный ревматоидный артрит (болезнь Стилла) может вызывать артрит перстнечерпаловидного сустава, проявляющийся болью при фонации и глотании, фиксация данного сустава может приводить к стенозу гортани.
и) Новообразования как причина нарушения глотания. Очевидно, что новообразования верхних отделов дыхательных путей и пищеварительного тракта могут мешать продвижению болюса, вызывая дисфагию. Также пищевод могут сдавливать извне опухоли средостения. Для данной причины дисфагии характерно постепенное нарастание симптомов: сначала пациент испытывает затруднения при глотании только твердой пищи, но через некоторое время оказывается неспособным проглотить даже жидкость.
к) Неврологические заболевания и дисфагия при них. Если не удается найти какую-либо анатомическую или функциональную причину дисфагии, в список заболеваний для дифференциального диагноза включаются неврологические расстройства. У детей с заболеваниями ЦНС часто отсутствуют или нарушены корневой и сосательный рефлексы, нередко они испытывают сложности со сглатыванием слюны, что ведет к ее накоплению и аспирации. Возможно присутствие других признаков поражения нервной системы, например, гипотонии.
Поражение ЦНС может развиться вследствие гипоксии, травмы, инфекции, врожденных аномалий (мальформация Киари), генетических заболеваний (миастения, мышечная дистрофия).
л) Психологические расстройства и расстройства поведения как причина нарушения глотания. Только после исключения всех остальных возможных причин рассматриваются психологические/поведенческие факторы. Подозрение должно возникнуть в том случае, если пациент нормально набирает вес, несмотря на наличие жалоб; а также если симптомы возникают только между приемами пищи.
м) Другие заболевания пищевода. В список заболеваний для дифференциального диагноза также необходимо включать первичные заболевания желудочно-кишечного тракта. Перстнеглоточная ахалазия, которая проявляется невозможностью расслабления верхнего сфинктера пищевода, может стать причиной регургитации пищи, аспирации, частых рвотных позывов.
Диффузный спазм пищевода («пищевод типа орехокола») проявляется одинофагией и болью за грудиной, для диагностики используется рентгенография с барием и эзофагоманометрия. Также причиной дисфагии может стать заброс в пищевод желудочного содержимого. Этой теме посвящена следующая статья на сайте.
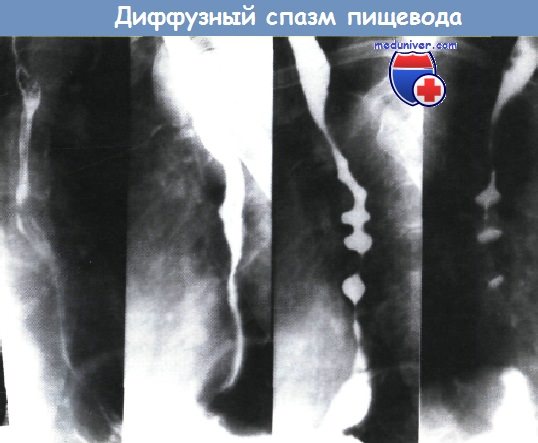
При рентгенологическом исследовании проявляется, как периодическое отсутствие первичной перистальтики в грудном отделе пищевода.
Спиралевидная или четкообразная деформация просвета пищевода.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Рефлюкс- эзофагит как одно из проявлений синдрома обструктивного апноэ сна
Синдром обструктивного апноэ сна является одной из причин рефлюкс-эзофагита – воспаления слизистой оболочки пищевода, которое обусловлено забросом в него желудочного содержимого. Основными признаками рефлюкс-эзофагита являются изжога, привкус кислого во рту, боль за грудиной и в верхней части живота, дискомфорт при приеме пищи, икота и отрыжка.
Страдаете синдромом апноэ сна? Обращайтесь к нам в Центр, мы вам эффективно поможем! Запись по телефону: +7 (495) 775-60-33.

Как узнать о попадании желудочного содержимого в дыхательные пути? Во время апноэ происходит пробуждение мозга, и он подает команду на вдох и возобновление дыхания. Если в это время происходит заброс содержимого желудка в пищевод, то оно одновременно попадает в гортань и трахею, вызывает раздражение голосовых связок и их рефлекторный спазм. Ларингоспазм еще более усугубляет дыхание, пациент резко просыпается от удушья, с хрипом хватает воздух ртом. Развитие ларингоспазма после длительного апноэ может вызвать потерю сознания от удушья. Затем рефлекторный ларингоспазм проходит, дыхание постепенно восстанавливается, но у пациента сохраняется охриплость голоса и кислый привкус во рту.
При сочетании рефлюкса с нарушением перистальтики пищевода возможно периодическое попадание желудочного содержимого в трахею, бронхи. В данном случае больных беспокоит постоянный кашель, он сочетается с изжогой, отрыжкой и кислым вкусом во рту.
Поскольку существует связь обструктивного апноэ сна с рефлюкс-эзофагитом, то пациенты, которых беспокоит отрыжка, изжога, дискомфорт в области пищевода, боли за грудиной и приступы удушья в ночное время, должны обследоваться на наличие апноэ сна. Следует обратиться на консультацию к сомнологу для проведения полисомнографии.
Лечение апноэ во сне методом СИПАП-терапии позволяет устранить заброс желудочного содержимого в пищевод и органы дыхания. СИПАП-терапия эффективно помогает уже с первой ночи лечения.
Уникальная программа доктора Бузунова “Жизнь с СИПАП 30-60-90” ускорит адаптацию к СИПАП-терапии и сделает ее более эффективной. Чтобы принять участие в программе, звоните по телефонам: +7 (495) 775-60-33.
Коклюш у детей: от младенцев до подростков
Поделиться:
Коклюш – одна из самых серьезных и длительных инфекций, которая особенно опасна для детей первого года жизни, и сегодня есть случаи его развития даже у малышей 2–3 месяцев от роду.
Протекает болезнь тяжело, длится до 10 недель и более, характеризуется приступами мучительного кашля, который не устраняется лекарствами.
Сегодня день коклюш перестал быть редкой инфекцией. В 2018 году, по данным Росстата, дети стали болеть коклюшем в 2,3 раза чаще, чем в предыдущем.
Последние десять лет заболеваемость стабильно растет. И большая часть пациентов – это дети раннего возраста, малыши первых трех лет и дошкольники, то есть те, у кого болезнь протекает тяжелее всего.
Такой рост заболеваемости связан с тем, что детям всё чаще не ставят вакцину АКДС или не проводят полный курс прививок в 1–2-й год жизни.
А уж о том, чтобы дополнительно привить от коклюша детей перед школой, вообще почти никто из родителей не заботится.
Коклюш: что мы знаем о нем?
Хотя кашлем сопровождается множество детских болезней, но именно коклюшный кашель особенный: 10–40 приступов сухого надсадного кашля за сутки изматывают и ребенка, и родителей.
Эпизоды кашля длятся от нескольких секунд до 2–3 минут, приводят к удушью и рвоте. Приступы кашля заканчиваются громким, высокотональным «петушиным криком». Это звук, когда ребенок судорожно пытается вдохнуть воздуха между повторяющимися кашлевыми приступами.
Повторные эпизоды мучительного кашля называются «пароксизмами», что дает этому состоянию другое название, называемое «пароксизмальным кашлем». Коклюш сами врачи изредка именуют «100-дневным кашлем», что связано с его продолжительностью, которая составляет около 6–8 недель, а интенсивность приступов постепенно идет на спад.
Каким бы болезненным и опасным он ни был, вовремя диагностированный коклюш поддается лечению и может быть предотвращен с помощью вакцины.
Но чтобы заподозрить коклюш по первым признакам, нужно знать о том, что ребенок контактировал с больным и подтвердить болезнь данными анализов – а это не всегда просто.
Коклюш провоцируют микробы Bordetella pertussis. Они проникают с частичками слизи, слюны и мокроты при чихании или кашле больного ребенка или взрослого в рот, горло и бронхи.
Бактерии проникают на слизистые дыхательной системы, связываются там с клетками эпителия, и начинают продуцируовать цитоксин – особое вещество, влияющее на реснички мерцательного эпителия, которые покрывает респираторный тракт. Они помогают поддерживать дыхательные пути чистыми, как щеточка, вычищая слизь и мусор из дыхательных путей.
Цитоксин блокирует их двигательную активность, и ребенок вынужден сильно кашлять, так как с эпителия респираторного тракта идут непрерывные сигналы, что нужна чистка. Это и приводит к эпизодам коклюшного кашля.
Все ли рискуют заболеть?
Хотя риск заражения в детском возрасте высокий, есть некоторые условия, которые существенно усиливают вероятность инфицирования:
Основные признаки коклюша
Распознать инфекцию в самом начале непросто, она может начинаться, как обычное ОРВИ, и только потом возникают уже типичные проявления. В среднем типичные репризы кашля проявляются к третьей-четвертой неделе инфекции. Симптомы возникают стадийно, выделяется несколько этапов в развитии болезни:
Первый этап ( первая-вторая неделя). Ведущие признаки коклюша у детей не выражены: возможно покашливание с редким чиханием. Если кашель и возникает, он вполне обычный, на приступы коклюшных репризов он пока не похож. Может быть невысокая лихорадка, не достигающая значений более 37,7 °C.
Читайте также:
Синдром седьмого сентября: откуда у детей простуда в начале учебного года?
Второй этап (третья неделя). В это время коклюш проявляет себя вовсю, у ребенка проявляются типичные признаки. Нужна помощь врача, а также полноценный уход родителей, чтобы облегчить состояние. Кашель возникает периодически, в виде повторных приступов, повторяющихся несколько раз за сутки. Ребенок в течение реприза может непрерывно кашлять, пока эпизод не закончится петушиным криком или рвотой.
Спустя непродолжительное время кашлевой приступ повторяется, симптомы постепенно нарастают.
Каждый эпизод по времени длится до 20–30 секунд, пока малыш заходится в кашле, он может краснеть, а если кислорода не хватает, кожа приобретает синюшный оттенок, постепенно цвет лица восстанавливается после окончания кашлевого приступа.
Сам кашель по тембру громкий, надсадный, он сухой и болезненный. В конце каждого из репризов формируется судорожный вдох, напоминающий крик петуха. Это возникает из-за нарушений полноценного дыхания, ребенок ощущает удушье и страх, из-за чего дополнительно спазмируется глотка.
Есть ощущение того, что каждый кашлевой эпизод становится всё более резким и громким, утяжеляется. Могут возникать затруднения на вдохе или на выдохе. Родители могут заметить, что после реприза у младенца часто появляется одышка.
В свою очередь одышка может вызвать апноэ – относительно долгую задержку дыхания ребенка. Плач и суетливость, беспокойство будут сопровождать каждый эпизод кашля. Кроме того, кашлевой эпизод может завершиться рвотой, особенно если ребенок недавно поел.
Третий этап (это середина четвертой недели). Проявления коклюша на этой стадии немного изменяются. Кашлевые и рвотные приступы постепенно становятся реже и не такими длительными.
«Петушиный крик», сопровождающий кашлевые позывы, почти полностью исчезает только к шестой неделе болезни.
Периодическое усиление кашля может провоцироваться любыми раздражителями и длится на протяжении двух и более месяцев.
Как диагностируется коклюш у детей?
Подтвердить диагноз коклюша не всегда просто, особенно если нет данных о том, что ребенок контактировал с болеющими этой инфекцией. Помочь в диагностике может:
Анализ крови. Он подтверждает специфические противококлюшные антитела в плазме, однозначно указывающие на коклюш.
Лечение болезни начинается сразу же после того, как диагноз подтверждается.
Как лечится кашель, чем помочь?
Лечение коклюша длится две недели, и вероятность госпитализации в больницу составляет до 50 %. Детей до 2 лет кладут обычно в больницу даже с легкой формой.
В начальной стадии можно добиться того, что кашель будет не таким длительным и мучительным.
Необходимые лекарства и процедуры для лечения коклюша у детей включают:
Антибиотики. Препараты используются для лечения коклюша, так как это бактериальная инфекция. Ребенку может потребоваться внутривенное введение антибиотиков или прием препаратов в суспензиях, таблетках. Врач назначит антибиотик в зависимости от возраста ребенка и тяжести инфекции.
Подача кислорода. Так как у маленького ребенка могут быть проблемы с дыханием, можно использовать маску с кислородом, чтобы помочь малышу чувствовать себя лучше.
Лекарства для облегчения лихорадки и боли. Если у ребенка сильные боль и жар, для подавления симптомов применяются жаропонижающие и противовоспалительные средства. Если ребенок не госпитализирован для лечения коклюша, родителям нужно соблюдать некоторые основные меры по уходу за ним на дому.
Как справиться с коклюшем у ребенка дома?
При лечении коклюша крайне важно обеспечить ребенку максимальный комфорт и полноценный уход, чтобы как можно легче перенести период кашля. Есть некоторые советы по уходу за болеющим ребенком на дому:
Ребенку с коклюшем нужно больше отдыхать. Отдых необходим, так как постоянные приступы кашля могут привести к истощению ребенка. Нужно отказаться от путешествий и прогулок на улице в течение продолжительных периодов времени, чтобы избежать напряжения. Поддерживайте комфортную температуру в детской комнате, чтобы воздух был влажным и прохладным, это уменьшает кашель.
Поддержание чистоты. Важно бороться с пылью и микробами, чтобы минимизировать риск развития вторичных респираторных инфекций и аллергии. Личные вещи ребенка, такие как игрушки и посуда, обрабатываются безопасными для детей дезинфицирующими жидкостями, одежда регулярно стирается в теплой воде.
Использование увлажнителя. Применение увлажнителя воздуха с холодным паром облегчает дыхание, поддерживая оптимальный уровень влажности в окружающем воздухе.
Получение дополнительной жидкости и пищи. В период коклюша ребенок хуже ест, так как во время приемов пищи нередко возникают приступы кашля. Важно дополнительно поить его водой, чтобы не возникало обезвоживания, а также пересмотреть питание. Нужно давать ему небольшие порции пищи чаще, чем обычно. Это уменьшает вероятность тошноты и предотвращает рвоту.
Устранение триггеров. Нужно до минимума уменьшить воздействие на ребенка раздражителей, таких как дым и пыль, которые могут вызвать приступ коклюша.
Если ребенок не был госпитализирован на время лечения инфекции, врач назначит лекарства, которые необходимо принимать дома. Важно строго следовать назначенной схеме лечения, чтобы как можно скорее облегчить состояние ребенка, уменьшить эпизоды кашля и дать ему возможность полноценно питаться.
Лечение и пребывание дома может длиться от двух до трех недель, хотя оно может продолжаться в зависимости от интенсивности симптомов и возраста ребенка. Даже если бактерии полностью устранены, у ребенка может продолжаться кашель еще несколько недель. На фоне любых провоцирующих факторов приступы усиливаются.
Чем опасен коклюш у малышей и детей постарше?
Важно распознать инфекцию как можно раньше и начать лечение, без адекватной терапии коклюш может давать серьезные осложнения. Среди них стоит выделить:
Профилактика коклюша: прививка!
Чтобы избежать опасных осложнений и предотвратить коклюш, необходима вакцинация детей. Ее проводят на первом году жизни. Это прививка АКДС, которую делают трижды с интервалом в 1,5 месяца. Затем закрепляют действие вакцины, повторяя ее на втором году – в 18 месяцев.
Это позволяет организму малыша накопить достаточно антител против инфекции, чтобы активно сопротивляться заражению. Но эти антитела постепенно исчезают из крови, и к школьному возрасту действие прививки ослабевает.
Поэтому дети-школьники могут болеть коклюшем, равно как и подростки, взрослые люди, у которых уже не осталось прививочного иммунитета. Соответственно, они могут заражать малышей.
Поэтому сегодня вновь ведется речь о том, чтобы ввести в национальный календарь прививок дополнительную вакцинацию от коклюша детям школьного возраста. Но пока это может быть лишь личная инициатива родителей. Наряду с другими, они могут поставить и коклюшную вакцину в возрасте 6–7 лет, перед поступлением в школу.
Алена Парецкая
Фото depositphotos.com
Мнение автора может не совпадать с мнением редакции

 Читайте также:
Читайте также: 


