Красные прыщи на лице что это
Розовые угри: лечение
Появление нежных розовых угрей на лице не всегда говорит о том, что молодость снова вернулась. Даже если ее симптомы похожи на акне в 16 лет. Даже если угри появились почти в то же время суток и, кто бы мог подумать, опять первыми появились розовые угри на носу!
Скорее всего у вас развилась розацеа (розовые прыщи на лице). В этой статье мы вам расскажем, что такое розовые угри, что может повлиять на их появление и какие симптомы имеет розацеа. А самое главное — чем лечить розовые угри на лице.
Симптомы розовых угрей
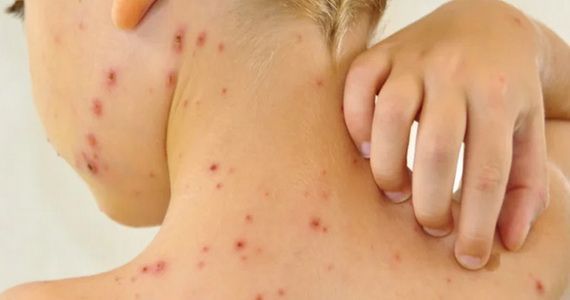
Итак, розацеа (розовые угри) — это хроническое кожное заболевание, которое легко опознается по покраснению и появлению папул. Но, само собой, это не единственный признак данного заболевания. Вообще, любой врач даже без подсказок сможет назвать несколько основных симптомов розовых угрей (розацеа):
Небольшие папулы, которые через некоторое время становятся настоящими воспаленными угрями с гноем.
Покраснение лица или отдельных его частей: носа, щек, подбородка и т.д.
Разрастание тканей носа с появлением сосудов и бугров, а также с изменением цвета со здорового на синюшно-красный.
Сосудистые звездочки и сеточки, которые появились из-за расширяющихся сосудов.
Любое проявление таких признаков должно насторожить и стать поводом для обращения к врачу. Помните, что самолечение в данном случае (впрочем, как и во всех остальных) недопустимо. Только специалист с медицинским образованием сможет правильно провести диагностику заболевания и назначить адекватное лечение розовых угрей на лице.
Причины розовых угрей
Несмотря на то, что данная кожная болезнь известна довольно давно, врачи все еще не пришли к единому мнению относительно причин розовых угрей. Впрочем, уже определен ряд факторов, которые могут повлиять на появление розацеа. К ним относят:
Наследственность. Тут все просто: если у человека ближайшая родня страдала от розовых угрей, то и у него есть высокие шансы обзавестись такими же папулами на лице. Именно на лице, потому что розовые угри на теле не являются розацеа.
Неправильное питание. Если злоупотреблять кофе, острыми блюдами и алкоголем, то можно получить не только расширенные сосуды на лице, но и синдром раздраженного желудка.
Демодекоз (заболевание, вызываемое мелким клещом, который обитает в сальных железах). Когда-то даже считалось, что это основная причина розовых угрей. Но потом все же выяснилось, что это лишь один из факторов, способствующих появлению розацеа.
Резкие перепады температуры. Если кожа без перерыва охлаждается и нагревается, то сосуды внутри нее тоже постоянно расширяются-сужаются, что в конечном итоге может спровоцировать появление розовых угрей.
Нарушенное пищеварение. Казалось бы, какая здесь связь? Однако внимательные ученные обнаружили, что имеется связь между заболеваниями пищеварительной системы (например, гастритом) и появлением розовых угрей на лице: от 35 до 90% пациентов с гастритом или нарушенной работой тонкого кишечника, как будто им этих проблем мало, в нагрузку получили еще и розацеа.
 Как лечить розовые угри на лице
Как лечить розовые угри на лице
Так чем лечить розовые угри на лице? Во-первых, в домашних условиях болезнь не вылечить. Во-вторых, так как болезнь сама по себе не проходит, даже если очень долго ждать, лучше сразу записаться на прием врача. Даже с современным развитием медицины лечение розовых угрей представляется не самым легким делом, поэтому визит к специалисту лучше не откладывать.
На первом приеме врач осмотрит кожу и предложит, как лечить розовые угри на лице (предложит план лечения). Сегодня одним из наиболее оптимальных способов считается лечение при помощи современного высокотехнологичного аппарата IPL Quantum. Суть лечения розовых угрей таким аппаратом заключается в воздействии вспышек света с различными длинами волн и с определенной частотой. Это позволяет аппарату воздействовать на кожу с двойным эффектом. Во-первых, сосуды в коже склеиваются и становятся невидимыми на ее поверхности. Во-вторых, дезинфицирующее свойство лучей света постепенно устраняет различные папулы, гнойники и покраснения.
Фото лечения розовых угрей показывает, что результат будет заметен уже после первой проведенной процедуры. А для достижения максимального эффекта нужен всего один курс, в среднем состоящий из 3–6 сеансов. После процедуры врач даст рекомендации по уходу за кожей, которые обязательно нужно соблюдать, так как это не только может сократить реабилитационный период, но и повысит эффективность процедуры.
Розацеа на лице: симптомы и лечение
Розовые щечки, к сожалению, не всегда являются признаком здоровья. Покраснение лица, папулы, пустулы и даже ухудшение зрения – все это признаки розацеа. Это заболевание до конца не изучено, поэтому многие вопросы остаются без ответа.
Если вовремя не обратить внимание на причины и симптомы, то этот недуг может существенно омрачить вашу жизнь.
Услуги Expert Clinics
Причины возникновения
Причины розацеа науке до сих пор непонятны до конца. Известно, что она возникает из-за нарушения моторики в сосудах кожи. Учёные предполагают, что возникновению этому заболевания способствуют такие факторы:
— патологии желудочно-кишечного тракта (гастрит, язва), так как очень часто в анализах заболевших находят бактерию Helicobacter pylori;
— нарушения в работе иммунной системы;
— увеличение количества клещей рода Demodex на коже;
— природные условия (избыточная инсоляция, сильный ветер);
— тяжёлые психологические состояния;
— функциональная недостаточность кровоснабжения.
Чаще всего розацеа появляется у женщин в возрасте 40-55 лет, что связано с периодом менопаузы. Мужчины болеют намного реже, но в более тяжёлых формах.
Симптомы розацеа
К признакам розацеа относятся:
· Стойкое покраснение лица. Сопровождается жжением, покалыванием, чувством стянутости.
· В зоне покраснения утолщается кожа.
· Возникают хаотично расположенные ярко-розовые папулы размером 3-5 мм.
· Появляются «сосудистые звёздочки» (красного и синюшного оттенка).
· Сухость, покраснение, слезоточивость глаз.
· Повышенная чувствительность к наружным лекарственным препаратам.
· Ощущение инородного тела и пелены перед глазами.
Места наиболее частой локализации:
— область вокруг рта;
— конъюктива глаз и век;
Разновидности проблемы
Различают четыре стадии данного заболевания:
Под влиянием смены температурных режимов, солнечных лучей, эмоциональных вслесков, употребления горячих и алкогольных напитков возникают кратковременные эпизоды покраснения центральной части лица, которые вскоре исчезают без видимых следов. Часто покраснения сопровождаются ощущением жара. Цвет эритемы варьируется от ярко-розового до синюшно-красного.
На коже появляются наросты небольших размеров – папулы. Очень часто их локализация начинается с носогубки, крыльев носа, а затем распространяется и по других участкам. Папулы отличаются гладкой, иногда – блестящей поверхностью. Могут появляться как единично, так и группой.
При дальнейшем прогрессе заболевания папулы начинают гноиться и превращаются в пустулы – узелки размером 1-5 мм с жидкостью внутри.
За счёт прогрессирующей гиперплазии сальных желёз и соединительной ткани появляются опухолевидные разрастания. Чаще всего они затрагивают нос и щёки. Если возникает самостоятельно, и в анамнезе отсутствуют реакции приливов, то специалисты рассматривают её в качестве отдельной стадии – ринофимы (от греч. rhis, rhinos – нос и phyma – шишка).
Помимо основных, существуют и дополнительные стадии, которые могут возникнуть на любом этапе заболевания:
Розацеа вызывает красноту и дискомфорт в глазах, и может способствовать развитию фотофобии, конъюнктивита и снижению остроты зрения.
В этом случае могут появиться крупные узлы с признаками распространения гнойного процесса и свищи.
Возможные осложнения
Если вовремя не обратиться к специалистам и не получить грамотное, эффективное лечение, то могут возникнуть неприятности в виде:
— гнойно-септических осложнений (в том числе дренирующий синус, когда продолговато-овальное образование возвышается над кожей и гноится);
— серьёзных проблем со зрением;
— больших утолщений кожи, от которых будет очень сложно избавиться;
— искажения черт лица, которые могут повлечь за собой психологические проблемы;
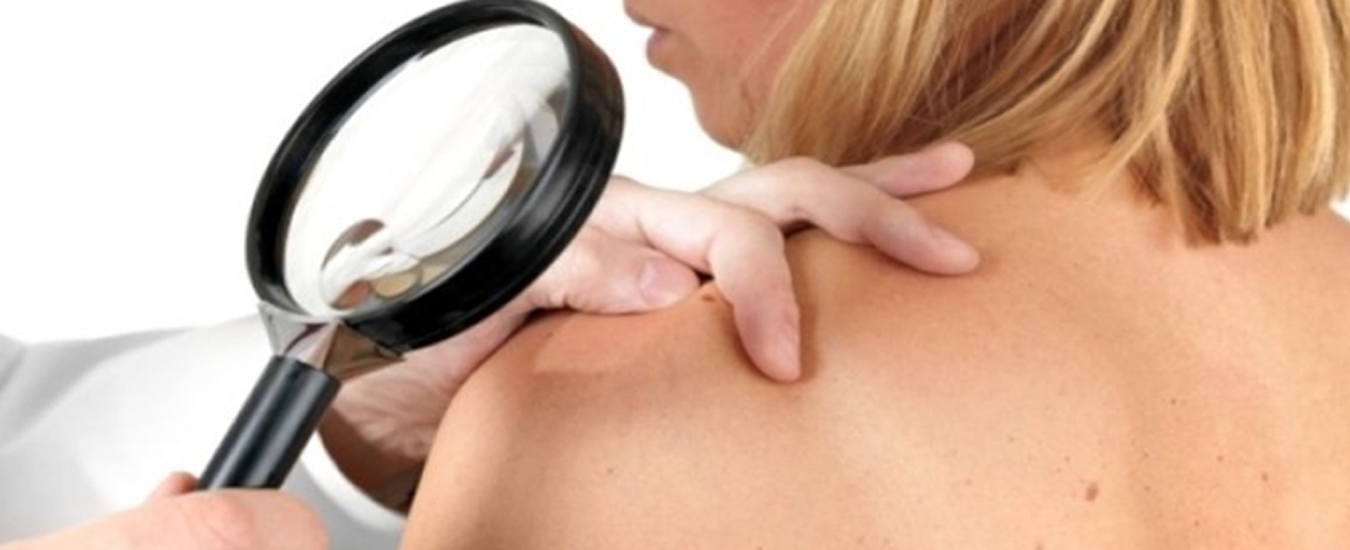
Диагностика розацеа
Таким заболеванием, как розацеа, занимается врач-дерматолог. Диагностика состоит из:
1. Физикального осмотра;
2. Сдачи анализов мочи и крови, в том числе, на маркеры системных заболеваний соединительной ткани;
3. Бакпосева содержимого угрей;
4. Соскоба поражённых участков кожи;
5. Допплерографии (измеряет скорость изменения кровотока. При розацеа он замедляется);
5. УЗИ кожи и внутренних органов, если в этом есть необходимость.
Лечение розовых угрей
Розацеа является хроническим заболеванием, а потому полностью избавиться от неё невозможно. Поэтому главными целями лечебной терапии являются:
— уменьшение выраженности симптоматики;
— минимизация косметических дефектов;
— продление сроков ремиссии;
— достижение приемлемого уровня жизни.
Так как причины розацеа до сих пор не изучены до конца, лечение носит экспериментальный характер. По мере неэффективности некоторые методы отбрасываются, и специалист корректирует программу лечения.
В настоящее время для скорейшей ремиссии применяются следующие медикаментозные комплексы:
· Антибактериальные (если у элементов сыпи инфекционная природа).
· Антигистаминные (для устранения аллергических реакций).
· Антибиотики (при тяжёлых формах розацеа).
· Глюкокортикостероиды (при отсутствии результативности нестероидных препаратов).
· Наружные кремы, обладающие заживляющими, антибактериальными, противоотечными свойствами (метронидазол, азелаиновая кислота, топические ретиноиды).
Физиотерапевтическое лечение включает следующие варианты:
Лазеротерапия. Лазерный луч проникает в дерму на глубину до 2 мм, совершая коагуляцию папул, пустул и расширенных сосудов. Лазеротерапия уничтожает бактерии и микробы, отшелушивает участки ороговения на поверхности кожи. Это способствует более стойкой и длительной ремиссии.
IPL. Высокоинтенсивные вспышки света локально разрушают оксигемоглобин в стенках мелких сосудов. Такая комплексная терапия устраняет покраснения кожи, снижает выраженность воспалительного процесса, способствует гибели патогенных микроорганизмов.
Криотерапия. Это технология охлаждения кожи и тканей. Обладает такими лечебно-оздоровительными свойствами, как удаление инфильтратов, восстановление микроциркуляции и обменных процессов, устранение очагов воспаление и дискомфорта.
Профилактика
Не во всех случаях можно предугадать и предотвратить появления розацеа, однако в силах каждого человека соблюдать простые правила, способные минимизировать риск возникновения заболевания.
— не находиться на открытом солнце без защитных средств;
— защищать открытые участки лица и тела от сильного ветра и мороза;
— ограничить посещение мест с высокими температурами;
— бережно ухаживать за кожей и выбирать средства без спирта, тяжелых масел и других раздражающих компонентов;
— незамедлительно обращаться к врачу, если возникли осложнения после приёма лекарственных средств или косметологических процедур;
— ограничить потребление острой, пряной, солёной пищи.
Розацеа является хроническим заболеванием, поэтому избавиться от него полностью, к сожалению, невозможно. Чтобы добиться длительной ремиссии, важно строго соблюдать рекомендации врача и не заниматься самолечением.
Розацеа на лице: симптомы и лечение
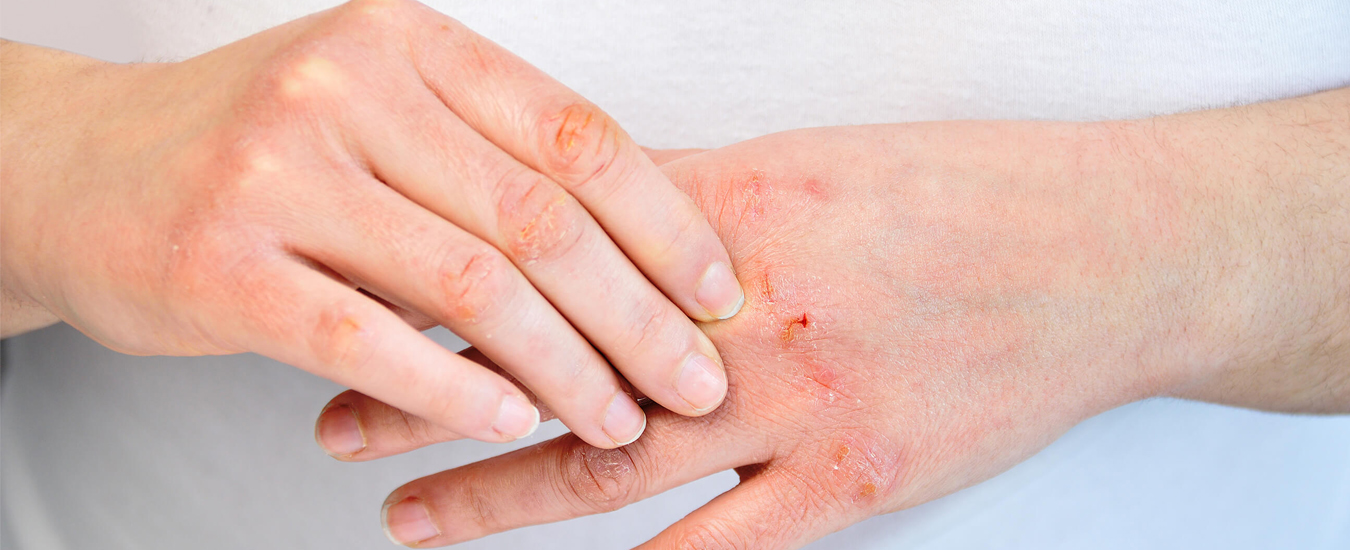
Бактериальные инфекции кожи: какие бывают, как лечить
Большинство инфекций вызывают стрептококки и стафилококки. Они живут в окружающей среде, заселяют кожу, слизистые оболочки рта, носа, половых органов. В 9–12% случаев воспаление провоцируют коринебактерии, палочки лепры, туберкулёза, кампилобактеры.
Здоровая кожа не пропускает микробов. Этому препятствуют строение эпидермиса, рН пота и себума, антисептические свойства секрета сальных желёз. При нарушении защиты возникают гнойничковые высыпания.
Как происходит заражение кожи инфекцией
Проникновению микроорганизмов способствуют:
Бактериальное заражение часто осложняет состояние ран и ожогов, зудящих дерматозов, аллергических болезней.
Поверхностные бактериальные инфекции кожи
Фолликулит
— воспаление волосяного мешочка: гнойничок вокруг волоса, покраснение окружающего участка.
Пузырчатка новорождённых
— тяжёлая заразная болезнь, когда воспалительные пузыри покрывают всё тело малыша, образуют корки и язвы.
Импетиго
— на фоне покраснения возникают безболезненные волдыри с мутным содержимым. Потом пузыри ссыхаются до желтоватых корок, оставляют эрозии.
Импетиго часто возникает у детей и молодых женщин. Локализация: лицо, под волосами головы, конечности. Когда присоединяется стафилококк, корки становятся зеленоватыми или кровянистыми. Болезнь быстро распространяется в коллективе. Заподозрив её, надо изолировать ребёнка, а ранку забинтовать.
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5–7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
Акне (угри)
— воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация — подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
Особенности инфекций кожи лица
Кровоснабжение органов головы, лица, оболочек мозга тесно связано. Неправильное лечение, выдавливание прыщей опасно разносом бактерий по крови, лимфе. Можно добиться увеличения площади поражённого участка, таких грозных осложнений, как менингит, абсцессы и флегмоны, воспаление глаз.
Прежде чем решиться на косметические процедуры — чистку, пилинг, мезотерапию — пройдите обследование у дерматолога, чтобы установить причину гнойничковой сыпи и пролечиться.
Лечение бактериальных инфекций кожи
Должно начинаться с ранних стадий, проходить под контролем специалиста. В ряде случаев достаточно местного лечения антибактериальными мазями, протирания антисептиками. Распространённые высыпания, глубокие пиодермии, требуют назначения системных антибиотиков. При хроническом течении врач может посоветовать аутогемотерапию, иммунные препараты.
Хирургическое лечение проводят, если гнойник не вскрывается самостоятельно или надо избежать грубого рубца. Для восстановления тканей применяют лазерную коагуляцию, физиотерапию.
Важно выявить, пролечить сопутствующие болезни, исключить неблагоприятные внешние воздействия на кожу, подобрать питание.
Профилактика
Соблюдайте следующие правила:
Записывайтесь на консультацию дерматолога вовремя. Врач поможет выявить причину воспаления, сделать нужные анализы, подобрать лечение, подходящее виду и стадии пиодермии.
Прыщи на лице (акне): основные причины
Примерно 80-85 % людей страдают акне в той или иной степени, что делает данное дерматологическое заболевание одним из самых распространенных в мире.
ИНТЕРЕСНЫЙ ФАКТ: Проблема акне имеет очень древние корни: еще Гиппократ и Аристотель в своих трудах подробно описывали этот эстетический дефект.
Акне может свидетельствовать о наличии серьезных внутренних патологий. Поэтому выяснить, в чем корень проблем с кожей, крайне важно.
Причины прыщей на лице
Ранние проявления акне чаще всего встречаются в подростковом возрасте. С годами их распространенность снижается. Однако процент заболеваемости все равно остается высоким: после 30 лет прыщи наблюдаются у 35% женщин и у 20% мужчин.
На это могут повлиять следующие факторы:
— Начало или завершение приема оральных контрацептивов.
— Беременность и период лактации;
· Гиперандрогения (повышенное содержание мужских половых гормонов). Помимо акне, в таких случаях наблюдается рост или потеря волос по мужскому типу, ожирение, расширение объема плеч, сужение бедер.
Гиперандрогения может стать признаком:
— СПКЯ (синдрома поликистозных яичников), при котором происходит нарушение превращения андрогенов в эстрогены.
· Дисбаланс гормонов щитовидной железы. При повышенной гормональной активности высок риск появления гипертиреоза. Обменные процессы в организме ускоряются, что не может не сказаться на коже: продуцируется больше себума, поры расширяются, появляются разные виды акне.
· Высокая влажность и некоторые косметические средства тоже могут спровоцировать появление прыщей.
· Выдавливание. Применяя механическое воздействие и желая побыстрее избавиться от прыщей, мы только вредим себе. При выдавливании инфекция проникает в более глубокие слои кожи и создает благоприятную почву для новых угрей.
· Ультрафиолет. Переизбыток солнечных лучей не только активизирует работу сальных желез, но и пересушивает роговой слой кожи, способствуя увеличению числа прыщей.
«Карта акне» на лице по зонам
«Карта лица» из древней китайской медицины связывает локализацию высыпаний на конкретной части лица со сбоями в работе определенных органов. Эта взаимосвязь, например, может выглядеть так:
· Лоб – желудочно-кишечный тракт. Если угри распространяются около линии роста волос, то страдает желчный пузырь.
· Кожа вокруг глаз – печень.
· Нос – поджелудочная железа.
· Щёки – дыхательная система.
· Подбородок – репродуктивная система.
· Зона вокруг губ “отвечает” за недавние стрессовые ситуации и гормональные изменения.
Конечно, заниматься самолечением по «карте лица» ни в коем случае нельзя. Это лишь результаты некоторых наблюдений, но никак не доказательная медицина. Правильный и точный диагноз вам сможет поставить лишь квалифицированный врач-косметолог.
Способы устранения акне
Чтобы наверняка избавиться от прыщей, необходимо соблюдать несколько основных условий:
1) Профилактика возникновения новых комедонов. Она подразумевает подбор правильного ухода за проблемной кожей лица. Средства должны регулировать гидролипидный баланс, контролировать жирный блеск, мягко очищать и увлажнять. В число активных компонентов входят активированный уголь, белая глина, AHA- и BHA-кислоты, гидролаты растений (шалфей, розмарин, чистотел), салициловая кислота, масло чайного дерева. В ежедневный уход для проблемной кожи также входит очищение гелем или пенкой, тонизирование, увлажняющий крем и средство для точечного нанесения. Кроме того, 1-2 раза в неделю рекомендуется наносить маску.
2) Удаление имеющихся комедонов с помощью разных видов чисток лица (механической, ультразвуковой, вакуумной, атравматичной).
3) Сокращение выделения кожного сала с помощью нормализации внутренней работы организма. Для этой цели применяются гормональные, антибактериальные препараты, группа ретиноидов.
4) Уменьшение рубцевания. Производится методом химического пилинга, мезотерапии, фототерапии, лазеротерапии. Если вы хотите решить проблему акне и возрастных изменений в виде морщин, пигментных пятен, заломов комплексно, то лучшим решением станет нитевое омоложение.
Профилактические меры борьбы с акне
Чтобы кожа оставалась чистой и гладкой как можно дольше, важно следовать простым, но эффективным правилам:
— Следить за состоянием гормонального фона и при наличии отклонений от нормы сразу же обращаться к гинекологу или эндокринологу.
— Раз в полгода сдавать общий и биохимический анализ крови, половые гормоны и гормоны щитовидной железы.
— Раз в год проходить УЗ-диагностику органов малого таза.
— Скорректировать рацион, соблюдая баланс белков, жиров и углеводов. Помочь в этом могут множество мобильных приложений, считающих проценты БЖУ.
— Заниматься умеренными физическими нагрузками и ограждать себя от разрушительного влияния стресса.
Прыщи на лице (акне): основные причины
Угревая сыпь: как лечить болезнь и за какое время от нее можно избавиться?
О чем могут говорить угри, которые появляются в разных зонах лица? Как связаны между собой появление черных точек и любовь к езде на мотоцикле? Почему людям с жирной кожей не рекомендуется есть много острой и копченой пищи? На эти и другие вопросы отвечает заместитель директора центра лазерной дерматологии HappyDerm Наталья Марченко.
Угревая сыпь во взрослом возрасте не зависит от пола
— Причины появления угрей всегда разные, проявления — одинаковые. Основной повод — бактериальная инфекция, которая вызывает воспаление сальных желез.
Болезнь в большинстве своем характерна для молодежи (лет до 25). Затем количество пациентов (30 лет и старше) уменьшается. Их не более 20%.
Фоновыми заболеваниями, которые провоцируют развитие угрей, могут быть эндокринные нарушения (снижение функций щитовидной железы), сбои в работе желудочно-кишечного тракта. Имеет значение также стиль и образ жизни, род деятельности человека.
— От пола развитие болезни не зависит. Приблизительно в одинаковой степени от этого дефекта кожи страдают и мужчины, и женщины. Угри, например, могут возникать из-за гормональных сбоев. У женщин в возрасте 30+ при повышенном уровне мужских половых гормонов (тестостерона).
Врач объясняет, особенно внимательными к себе следует быть женщинам в третью фазу цикла. Именно в это время у представительниц прекрасного пола всегда усиливается выделение кожного сала. Рекомендуется более тщательно следить за кожей и питанием, и все будет хорошо.
Когда с угрями надо идти к врачу
— Повод для обращения к врачу — любое нательное высыпание. Градация степени тяжести зависит от количества воспалительных элементов. До 10 — легкая, от 10 до 40 — средняя, свыше 40 — тяжелая. Все зависит от характера высыпаний. Это могут быть открытые или закрытые комедоны, гнойничковые высыпания. Если есть вопросы и дискомфорт, отправляйтесь на прием к специалисту.
Доктор предупреждает, нельзя самостоятельно удалять угри: ни закрытые, ни открытые. Их отличия в том, что открытые (черные) имеют выход, а белые (закрытые) — нет. Секрет скопился, а выхода нет. В данном случае белые угри более неприятны. Только врач-косметолог может перевести закрытый комедон в открытый. Лишь затем в случае необходимости его удалить.
— О чем говорят угри, расположенные в разных зонах лица?
— Миф, что в зависимости от зоны расположения угрей можно понять что-то о наличии того или иного заболевания. Местонахождение черных или белых точек на лице объясняется по-другому. В Т-зоне анатомически сальных желез больше, чем на других частях лица. Поэтому здесь недостатки видны наиболее сильно.
Доктор объясняет, что информация не доказана научно. Однако, исходя из личных наблюдений, она может сказать, что высыпания в нижней части лица, скорее всего, говорят об эндокринных нарушениях. Если угри активно проявляют себя в Т-зоне, вероятно, есть проблемы с пищеварительной системой.
— Угри могут возникать на коже лица и по нестандартным причинам. Например, из-за повышенной потливости или вследствие долгого ношения шлема для мотоцикла.
В любом случае угревая сыпь — патология, которая иногда обостряется, а потом уходит в ремиссию. Проблема больше характерна для молодежи. Вот почему пациенты после 30 лет приходят за профессиональной помощью не всегда. Тем временем, грамотное лечение приводит к долгой ремиссии, а нередко — к полному выздоровлению.
В лечении угрей главное — комплексный подход
Если на коже есть высыпания и присутствует угревая болезнь, значит, имеютя проблемы со здоровьем. При наличии нарушений в работе организма провоцировать обострение болезни может любая раздражающая пища: острое, перченое, копченое, жареное, сладкое. Не пойдет на пользу также гиперкалорийная и жирная пища.
Специалист говорит, что учеными не доказана связь между появлением угрей и современным ритмом жизни и постоянными стрессами.
— Профилактикой заболевания может быть правильное питание и здоровый образ жизни. Важен еще и правильный уход за кожей.
Угревая сыпь лечится комплексно и никак по-другому. Болезнь имеет бактериальную природу и «побеждается» в том числе при помощи антибиотиков.
— Кожа — достаточно крупный орган. В случае проблем лучше обратиться к специалисту. Он поможет определить ее тип и даст нужные рекомендации. Неправда, что кожу легко отнести к тому или иному типу. Кроме просто сухой и жирной, она может быть обезвоженной или гидратированной. Четких границ нет, лучше подбирать уход индивидуально и предварительно проходить нужные обследования.
— Что включает в себя обследование?
— Кроме диалога с пациентом (сбора анамнеза), назначаются лабораторные исследования: общий анализ крови и определение уровня сахара в ней. Доктор может назначить посев из гнойничка, что поможет определить возбудитель и его чувствительность к антибиотику. Проводятся также гормональные исследования. По результатам анализов назначается наружное и внутреннее лечение. Доктор также может порекомендовать ту или иную косметику.
Ее предпочтительно приобретать в аптеках. Если проблем с кожей нет, достаточно консультации специалиста в аптеке. Если есть — лучше решить их с доктором и только потом выбирать средства по уходу.
— Как долго, в среднем, лечится болезнь?
— Угревая сыпь у взрослых людей лечится от месяца до трех. Осложнениями недуга могут быть рубчики и пятна (постакне). Эти последствия минимизирует врач-косметолог. Главное — помнить, что все возможно, если пациент будет сотрудничать с врачом.

 Как лечить розовые угри на лице
Как лечить розовые угри на лице