Красные полоски под кожей что
Стрии: современный подход к лечению с использованием аппаратных методик
Стрии (растяжки на коже, striae distensae, stretch marks) — линейные рубцы на коже, которые развиваются обычно на теле в местах линейного растяжения и могут проявляться у людей любой расы и пола в возрасте от 5 до 50 лет. У женщин стрии возникают примерно в два раза чаще, чем у мужчин. Поскольку стрии по сути являются рубцовыми изменениями в дерме, вызванными разрывом соединительнотканного матрикса, они сохраняются на всю жизнь. После беременности стрии встречаются в 80 – 90% случаев, поэтому в Международной классификации болезней отдельно выделяются растяжки следов беременности (EE30.10).
Поскольку одной из основных причин появления стрий является перерастяжение кожи вследствие быстрого роста или увеличения объёмов тела, они часто развиваются в подростковом возрасте, у бодибилдеров, набирающих мышечную массу, а также у людей, страдающих ожирением. Стрии могут возникать вследствие различных заболеваний — например, синдромов Кушинга и Марфана. Они также появляются при длительном приёме стероидных гормонов или их местном нанесении на кожу под окклюзионные (тугие) повязки.
Стрии всегда локализуются на теле, при этом у беременных женщин они обычно возникают в области живота и молочных желёз, у спортсменов они появляются, как правило, в подмышечных впадинах, на плечах и бёдрах. У подростков и лиц с ожирением стрии появляются на спине, животе, ногах и других участках, в зависимости от того, какая область тела резко увеличивалась в размерах.
К сожалению, несмотря на многие открытия в области лечения стрий за последние годы, полностью эффективного способа лечения этого состояния кожи не существует. Данная ситуация связана с тем, что стрии — это уже сформированная рубцовая ткань соединительнотканных волокон. Полностью убрать её и вновь вернуть исходную ткань — задача, неподвластная на данный момент врачу-косметологу. Кроме того, необходимо подходить к вопросу комплексно, используя несколько методик последовательно или их сочетание. К сожалению, одна и та же методика не может быть универсальной в лечении любых стрий.
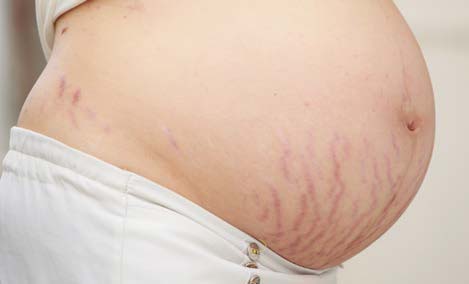
Сразу после появления стрии представляют собой плоские розоватые или красноватые дефекты кожи небольшой длины — они называются striae rubra (красные стрии, рис. 1).
РИС. 1. КРАСНЫЕ СТРИИ (STRIAE RUBRA).
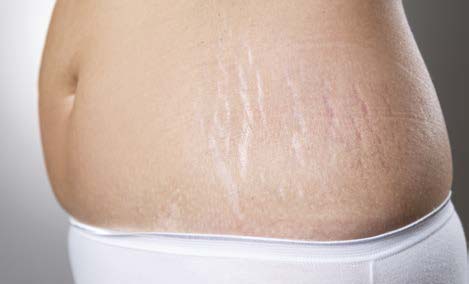
Постепенно дефекты созревают и превращаются в белые морщинистые рубцы — striae alba (белые стрии, рис. 2).
РИС. 2. БЕЛЫЕ СТРИИ (STRIAE ALBA).
Типичные striae alba обладают длиной вплоть до нескольких десятков сантиметров и шириной от 1 до 10 миллиметров. Они представляют собой рубец с высокой плотностью волокон соединительной ткани и плохой растяжимостью.
Исходя из клинической картины проводится классификация стрий по стадиям развития и степени выраженности:
| СТАДИЯ | КЛИНИЧЕСКОЕ ПРОЯВЛЕНИЕ |
| I стадия | Свежие воспалённые, обычно багровые полосы |
| II-а стадия | Белые поверхностные борозды без ступенчатости и без ощутимой депрессии на поверхности кожи |
| II-b стадия | Белые поверхностные борозды без ступенчатости, но с ощутимой депрессией на поверхности кожи |
| III-a стадия | Белые атрофические борозды со ступенчатостью, шириной менее 1 см, без глубокой дисхромии |
| III-b стадия | Белые атрофические борозды со ступенчатостью, шириной менее 1 см, с глубокой дисхромией |
| IV стадия | Белые атрофические борозды со ступенчатостью, шириной более 1 см, с глубокой дисхромией или без |
Поскольку стрии являются в основном эстетической проблемой и не доставляют пациентам других неудобств, характерных для посттравматических рубцов, например, дискомфорта и ограничения подвижности, лечение сводится к комплексу мероприятий по уменьшению их видимых проявлений. Аппаратные методики воздействия на кожу, которые активно развиваются в течение последних нескольких лет, в ряде случаев показывают высокую эффективность в лечении стрий. Они включают в себя применение следующих типов лазеров: CO2, Er: YAG, Er: fiber (Er: glass), диодный, Nd: YAG импульсный на красителях, а также эксимерный. Есть данные об эффективности лечения стрий с помощью аппаратов, в которых используется интенсивный импульсный свет (IPL).
Из несветовых методик многообещающие результаты показывает радиочастотное воздействие — RF-аппараты, как неинвазивные, так и минимально инвазивные — игольчатые. Исходя из различий в принципе действия всех перечисленных аппаратов, можно ожидать различных эффектов и эффективности при лечении стрий разной стадии. Рассмотрим методики, которые будут наиболее эффективны при лечении определённого вида стрий.
Красные стрии (I стадия)
Эти стрии находятся в стадии формирования, воспалительная реакция в ответ на повреждение и активный неоангиогенез является причиной видимых проявлений — красных и багровых полос. При лечении таких стрий воздействие имеет смысл направлять на уменьшение сосудистого компонента, поэтому эффективным будет избирательное разрушение сосудов за счёт нагрева гемоглобина. Для лечения красных стрий хорошо подходит IPL и сосудистые лазеры, такие как лазеры на красителях и на парах меди. При этом IPL-терапия будет более удобной для врача и пациента, особенно в случаях, когда нужно обрабатывать большие площади, покрытые стриями.
При лечении красных стрий при помощи IPL можно добиться их значительного осветления уже после первой процедуры, однако нужно помнить о том, что это будет неэффективным в случае, если образование стрий продолжается — появляются новые разрывы и увеличиваются старые. Поэтому при лечении красных стрий имеет смысл убедиться в том, что процесс их формирования завершён, а уже затем приступать к лечению: например, при лечении стрий после беременности следует дождаться стабилизации массы тела после родов и только потом приступать к IPL или лазерной терапии.
Белые стрии (II – IV стадии)
Визуально белые стрии в любой стадии выглядят как участки ткани, более бледные по отношению к окружающей коже. Поэтому одной из основных задач их коррекции является выравнивание цвета путём сглаживания границ с окружающей тканью. С этой задачей хорошо справляются методики ремоделирования поверхности кожи, в первую очередь, фракционный фототермолиз. Фракционные аблятивные лазеры разрушают микроучастки ткани на всей протяженности стрии, а также в здоровой коже вокруг методом резкого испарения влаги в клетках, что приводит к их мгновенному перегреву. В процессе заживления происходит перестройка рубцовой ткани самой стрии и окружающей дермы, а также обновление окружающего эпидермиса, миграция меланоцитов в область стрии и активация синтеза меланина. Благодаря этим процессам поверхность стрии всё больше и больше начинает напоминать окружающую ткань, и при этом сокращается её ширина. При лечении атрофических стрий процедуры фракционного фототермолиза позволяют также улучшить их рельеф: сгладить ступенчатость и поднять дно стрии до уровня окружающей ткани. Фракционный фототермолиз для лечения стрий всегда требует множества процедур, и хороший результат можно получить при лечении стрий небольшой ширины.
Широкие стрии (III – IV стадия)
Важно понимать, что поверхность стрий, как и поверхность любого другого рубца, лишена кожного рисунка. Поэтому никакие мероприятия с применением лазерных методик не могут полностью устранить стрии, и они будут малоэффективны, если речь идёт о лечении широких стрий. Даже если стрия шириной 10 мм (IV стадия) похожа по цвету на окружающую ткань и загорает похожим образом, она всё равно будет выделяться на поверхности кожи блеском и отсутствием кожного рисунка. Единственным эффективным способом лечения широких стрий является хирургический — пластическая операция с удалением лоскута кожи и перемещением здорового участка. Такой метод может быть комбинирован с лазерными процедурами, поскольку при помощи фракционных лазеров можно улучшать рубцы, оставшиеся после пластической хирургии.
Аблятивные и неаблятивные фракционные лазеры для лечения стрий
Долгие годы между производителями фракционных лазеров не стихает спор об эффективности их применения для лечения стрий. Аблятивные и неаблятивные фракционные лазеры запускают в тканях схожие биологические процессы, результатом которых является ремоделирование поверхности кожи и выравнивание стрий. Поскольку стрия — дермальное образование, для её коррекции необходим термолиз на уровне дермы — эффективными будут лазеры, достигающие глубины сетчатого слоя дермы. Первое, и самое главное, отличие между лазерами заключается в повреждении или, наоборот, сохранности эпидермиса. Аблятивные лазеры «выпаривают» все клетки на своём пути без исключения, а деятельность неаблятивных лазеров настроена так, что происходит повреждение только дермального уровня без повреждения поверхностных тканей — эпидермиса. Аблятивные лазеры гораздо более агрессивны, чем неаблятивные, и оказывают больший стимулирующий эффект в сравнении с последними. Поэтому при прочих равных параметрах (глубина воздействия, процент покрытия) аблятивный фракционный лазер будет эффективнее неаблятивного, особенно это касается СО2‑лазеров. Однако применение аблятивных лазеров на зонах локализации стрий чревато возникновением дискомфорта и развитием осложнений. В ходе реабилитации, которая занимает от 3 до 5 дней, требуется защищать обработанную поверхность стерильной повязкой и избегать трения одеждой. Использование аблятивных фракционных лазеров на теле — в области живота, груди, бёдер — часто заканчивается развитием поствоспалительной гиперпигментации — неприятного, хотя и временного явления. Ещё один недостаток фракционых аблятивных лазеров помимо сложной реабилитации — разрывы стрий при неправильной технике проведения процедур, в результате чего образуются рубцы. Такое осложнение может быть связано с тем, что микрозоны абляции, сформированные в зоне атрофии на месте стрии, делают её слабой на разрыв, и последующее растяжение может такой разрыв спровоцировать.
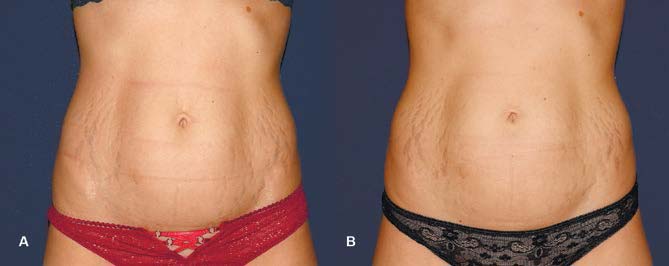
РИС. 3. A — ДО ЛЕЧЕНИЯ, B — 2 МЕСЯЦ ПОСЛЕ ПРОВЕДЕНИЯ 1 ПРОЦЕДУРЫ НЕАБЛЯТИВНОГО ФРАКЦИОННОГО ФОТОТЕРМОЛИЗА M22‑RESURFX.
Фотографии на рис. 3 и 4 любезно предоставлены д-ром Е. Л. Барановой.
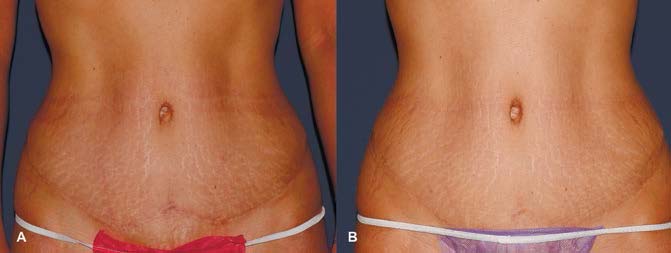
РИС. 4. A — ДО ЛЕЧЕНИЯ, B — 1 МЕСЯЦ ПОСЛЕ ПРОВЕДЕНИЯ 1 ПРОЦЕДУРЫ НЕАБЛЯТИВНОГО ФРАКЦИОННОГО ФОТОТЕРМОЛИЗА M22‑RESURFX.
РИС. 5. СТРИИ В ОБЛАСТИ МОЛОЧНОЙ ЖЕЛЕЗЫ. A — ДО ЛЕЧЕНИЯ, B — ПОСЛЕ 3 ПРОЦЕДУР НЕАБЛЯТИВНОГО ФРАКЦИОННОГО ФОТОТЕРМОЛИЗА M22‑RESURFX.
Фотография любезно предоставлена д-ром Маттео Третти Клементони.
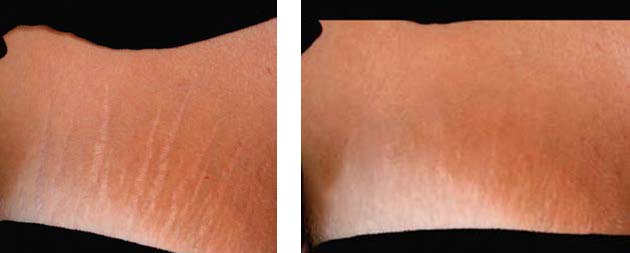
Таким образом, можно сказать, что неаблятивные фракционные лазеры, несмотря на меньшую эффективность по сравнению с аблятивными, более предпочтительны в лечении стрий. Классическими неаблятивными фракционными лазерами для лечения стрий являются Fraxel 1550 нм и ResurXF 1565 нм (рис. 3-5). Оба этих лазера способны создавать зоны фракционного фототермолиза глубиной 1 мм и более и отлично подходят для использования на теле, поскольку не нарушают барьерных функций кожи.
RF-аппараты для лечения стрий
Поверхности стрии и окружающей кожи имеют различные эластичность и упругость. Поэтому в случае, если образуется избыток кожи, например, вследствие потери веса или разрешения беременности, участок кожи со стриями сокращается неравномерно, и они становятся очень заметными. Парадоксально, что увеличение объёмов тела приводит к образованию стрий, но при увеличенных объёмах кожа находится в состоянии натяжения, и стрии могут быть малозаметны. В то же время, при уменьшении объёмов стрии не образуются, поскольку исчезает само натяжение, но уже образованные стрии становятся гораздо виднее. На этом парадоксальном явлении основано успешное применение неинвазивных RF-аппаратов для лечения стрий. Их применение с целью подтяжки кожи приводит к «расправлению» ткани, кожа становится более натянутой, а стрии гораздо менее заметными.
Говоря о лечении стрий, стоит упомянуть также игольчатые RF-аппараты с глубиной проникновения на уровне дермы. Принцип действия таких аппаратов очень похож на принцип действия аблятивных фракционных лазеров со всеми вытекающими следствиями. Игольчатые RF-аппараты эффективны в лечении стрий, но их применение связано с теми же побочными эффектами от процедуры, что и применение фракционных неаблятивных лазеров: трудностями реабилитации и рисками осложнений.
Комбинированная аппаратная методика лечения стрий IPL+ResurFX+Tripollar
Мы выяснили, что выбор аппаратной методики при лечении стрий связан с тем, на какой стадии находится процесс, а более безопасными и, вследствие этого, предпочтительными являются неаблятивные процедуры. Исходя из этого, перспективной методикой является последовательное использование процедур — IPL-терапии, неаблятивного фракционного фототермолиза и мультиполярного RF-лифтинга. Такой комплекс состоит из 2 – 3 процедур IPL-терапии, которые направлены на лечение красных стрий и проводятся при условии, что масса тела пациента стабилизирована и риск появления новых разрывов минимален. Процедуры проводятся на IPL-модуле аппарата M22 (Lumenis, Израиль), оснащённом технологией оптимизации импульса и набором сменных светофильтров, позволяющих выбрать оптимальное избирательное воздействие на сосудитый компонент стрий при лечении пациентов с разным фототипом.
Далее применяется комплекс из 4 – 7 процедур с использованием неаблятивного фракционного лазера ResurFX 1565 нм (также является модулем аппарата М22). Данные процедуры направлены на выравнивание рельефа кожи и сглаживание стрий. Они проводятся с интервалом 4 – 5 недель, их количество зависит, в первую очередь, от ширины стрий: чем стрии уже, тем меньше понадобится процедур. Если помимо коррекции стрий стоит задача подтяжки кожи, что часто случается при лечении пациентов, восстанавливающихся после беременности или резкой потери веса, то дополнительно к курсу процедур ResurFX следует применить мультиполярный RF-лифтинг с использованием технологии TriPollar (Pollogen). Процедуры выполняют с интервалом 2 недели, можно одновременно с процедурами на ResurFX. При условии, что последние пациенту проводят каждые 4 недели, процедуры TriPollar ему можно делать при каждом таком визите, а так- же в промежутках между ними.
Лечение стрий кожи, наряду с лечением рубцов, — одна из самых сложных задач терапевтической косметологии. Однако выбор современных аппаратных методик, ориентированный на клинические проявления и стадии стрий, комбинация этих методик, а также грамотное планирование лечения могут принести значительный успех.
Дермографическая крапивница: современные представления о диагностике и лечении заболевания

В обзоре приводятся современные сведения по диагностике и терапии дермографической крапивницы (ДК). Антигистаминные препараты 2-го поколения являются средствами выбора для терапии ДК. К возможным альтернативным и потенциально эффективным средствам относят
The overview gives the modern data on diagnostics and therapy of dermographic nettle rash (DNR). 2nd generation antihistamin preparations are choice options for DNR therapy. Omalizumab and phototherapy are considered alternative and potentially effective preparations.
Хроническая крапивница сопровождается появлением зудящих волдырей и/или ангиоотеков в течение более 6 недель. Она может быть спонтанной или индуцированной. К последней относятся симптоматический/уртикарный дермографизм (син. urticaria factitia, механическая крапивница, дермографическая крапивница (ДК)), холодовая, отсроченная от давления, солнечная, тепловая, холинергическая, контактная крапивница и вибрационный ангиоотек.
В широком понимании дермографизм — это локальная реакция сосудов кожи в виде полос разного (обычно красного или белого) цвета на месте штрихового механического раздражения кожи. Изменение цвета кожи в месте механического воздействия при дермографизме обусловлено реакцией (спазмом или расширением) артериальных и венозных сосудов кожи.
Говоря о дермографизме по отношению к крапивнице, подразумевается состояние, при котором зуд и волдыри возникают в течение нескольких минут после механического раздражения кожи, например, тупым предметом или одеждой. Принято разделять дермографизм на уртикарный, т. е. симптоматический с развитием реакции «волдырь–эритема–зуд» в области раздражения кожи, и неуртикарный (белый, красный и черный).
Отдельно рассматривается простой дермографизм, который возникает у 2–5% здоровых лиц в ответ на значительное (среднее и сильное) механическое раздражение кожи в виде эритемы и волдырей в области контакта. Несмотря на отсутствие зуда (важный диагностический признак состояния), реакция может быть достаточно заметной. Предполагают, что такой ответ связан с физиологической гиперреакцией кожи. Лечение в данном случае, как правило, не требуется.
В отличие от простого дермографизма при ДК практически всегда наблюдаются как зуд, так волдыри и эритема, а для появления реакции часто требуется раздражение кожи слабой силы.
ДК считается самой частой формой индуцированной крапивницы с распространенностью 4,2–17% и средней продолжительность около 6 лет. ДК наиболее часто встречается в молодом возрасте, может протекать вместе с другими видами заболевания, например хронической спонтанной крапивницей, и может приводить к значительному снижению качества жизни.
Как и при других видах крапивницы, патогенез ДК связан с дегрануляцией тучных клеток и высвобождением биологически активных веществ, в первую очередь гистамина, что приводит к симптомам заболевания. В настоящее время предполагается, что к дегрануляции тучных клеток приводит образование антигена («аутоаллергена»), выделяющегося при механической стимуляции кожи, что вызывает образование специфических IgE-антител, направленных против этого антигена. Обсуждается роль IgG/IgM-антител.
ДК, как правило, носит идиопатический характер. В других случаях заболевание может возникать в преходящей непродолжительной форме после приема некоторых лекарств, например пенициллина и фамотидина, при чесотке, мастоцитозе, дерматомиозите, травмах, например от кораллового рифа, в местах укуса/ужаления насекомых.
ДК проявляется в виде типичных волдырей и зуда, повторяющих след раздражающего объекта. Проявления реакции нарастают в течение 5–10 мин после воздействия стимула и разрешаются за 30–60 мин (рис. 1). Иногда пациент может жаловаться на выраженный зуд даже при отсутствии видимых высыпаний и отеков на коже. Волдыри могут быть различной формы: продолговатыми, линейными, квадратными, в форме бриллианта и т. п. Часто высыпания появляются в местах трения, сдавления одеждой (например, нижним бельем), при ношении часов, носков, а также вокруг пояса и иногда при купании под душем или при последующем вытирании полотенцем. Прикосновение к лицу, расчесывание, трение слегка зудящих век или губ могут приводить к дермографическому ангиоотеку.
Диагностика
Для подтверждения диагноза необходимо провести провокационный тест. Желательно, чтобы пациент прекратил прием антигистаминных препаратов (АГП) не менее чем за 2–3 дня до исследования.
С помощью дермографометра осуществляется штриховое раздражение кожи в области верхней части спины в виде трех параллельных линий (до 10 см длиной) с давлением 20, 35 и 60 г/мм2 соответственно. Положительный результат в случае ДК будет появляться в области провокации в течение 10–15 мин в виде линейных зудящих волдырных высыпаний и эритемы при давлении 36 г/мм 2 (353 кПа) или менее. Уртикарная реакция без зуда при провокации 60 г/мм 2 (589 кПа) или более свидетельствует о простом дермографизме. Результат оценивается через 10 мин после тестирования.
Когда дермографометр недоступен, тест можно провести, используя любой гладкий тупой предмет, например шариковую ручку или деревянный шпатель (рис. 3). Комбинация зуда, волдыря и эритемы подтверждает диагноз. Недавно был разработан новый прибор для провокационного тестирования — FricTest®. Этот простой и недорогой инструмент позволяет достоверно подтвердить диагноз ДК.
Обзор современных методов лечения
После установления диагноза нужно объяснить пациенту механизм развития заболевания, рекомендовать исключение провоцирующих факторов, таких как механическое раздражение кожи, и уточнить возможность снижения выраженности стресса, тревожности.
Гистамин — главный медиатор, который участвует в развитии симптомов ДК, поэтому заболевание обычно хорошо поддается терапии антигистаминными препаратами (АГП), как и другие формы крапивницы. Цель лечения — снизить выраженность зуда и высыпаний, насколько это возможно, хотя даже на фоне терапии незначительные эритема и зуд могут сохраняться.
Желательно начинать терапию со стандартных суточных доз неседативных АГП 2-го поколения (препараты выбора), от применения которых в большинстве случаев наблюдается хороший эффект. Schoepke и соавт. отметили улучшение течения ДК у более 49% больных, получающих АГП. Препараты можно назначать на несколько месяцев, если заболевание течет длительно, или по потребности при эпизодическом появлении симптомов. Поскольку зуд, как правило, усиливается в определенное время суток, чаще к вечеру, можно рекомендовать прием антигистаминного препарата за 1 ч до его пика, в т. ч. АГП 1-го поколения, обладающих седативным эффектом, таких как гидроксизин. При более тяжелом течении заболевания возможно применение off-label высоких суточных доз АГП (в этом случае препараты назначаются с интервалом 12, а не 24 ч). Может потребоваться комбинация двух и более АГП.
Дополнительный эффект может появиться при добавлении к лечению блокаторов Н2-рецепторов гистамина, таких как ранитидин, фамотидин или циметидин. Тем не менее, эффективность такого лечения показана не во всех исследованиях.
Омализумаб, моноклональные анти-IgE-антитела успешно применяли для лечения больных индуцированной крапивницей, включая ДК, в дозе 150–300 мг. Многие пациенты отметили полное разрешение симптомов заболевания в течение нескольких дней после первой инъекции. Значимых побочных эффектов выявлено не было.
Есть положительный опыт применения кетотифена. В отдельных исследованиях ученые отметили эффективность ультрафиолетового облучения и ПУВА-терапии. Тем не менее, у большинства пациентов улучшение было кратковременным и симптомы ДК возобновлялись через 2–3 дня после прекращения фототерапии.
Lawlor и соавт. не отметили значимого улучшения течения ДК при лечении блокатором кальциевых каналов нифедипином.
Эффективность антилейкотриеновых препаратов, циклоспорина и в/в иммуноглобулина, которые применяются при других видах крапивницы, пока неизвестна.
Заключение
Таким образом, ДК может приводить к снижению качества жизни, но не является жизнеугрожающим заболеванием и имеет благоприятный прогноз. Диагноз заболевания выставляется на основании клинической картины и результатов провокационных тестов. При отсутствии видимой причины ДК важно подобрать и продолжать адекватную терапию до наступления спонтанной ремиссии. Препаратами выбора являются АГП 2-го поколения с возможным увеличением их дозы и/или назначением альтернативного лечения (например, омализумаб, блокаторы Н2-рецепторов гистамина) в устойчивых и тяжелых случаях. Необходимы дальнейшие исследования для разработки патогенетически обоснованных методов лечения ДК.
Литература
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
Растяжки: почему появляются и как с ними бороться? Интервью со специалистом
О том, можно ли избавиться от растяжек полностью, как на развитие эстетического дефекта влияет генетика и в каком случае стрии могут быть опасны для здоровья? На вопросы отвечает ассистент кафедры пластической хирургии и комбустиологии БелМАПО, врач-комбустиолог- хирург Евгений Жилинский.
Растяжки бывают не только у родивших женщин
— Кожа человека в течение жизни часто подвергается травмированию. Итог — рубцы, пигментация, растяжки (полосовидные изменения длиной от 1 до 10 сантиметров).
Стрии бывают не только у женщин, но и у мужчин. В первом случае — при беременности (начиная с 6-7 месяца) при увеличении живота и растяжении кожи. Во втором — чаще у мальчиков-подростков. Стрии появляются у женщин в пременопаузе, когда те начинают набирать вес.
В современном обществе есть еще одна категория людей с растяжками. Это мужчины, у которых вследствие спортивных нагрузок увеличивается мышечная масса. Как правило, это те, кто занимается бодибилдингом. Растяжки возникают в тех местах, где максимально наращиваются мышцы. Это плечевой пояс (область грудной и трапециевидной мышцы).
— Стрии могут появляться у пациентов в результате нарушения работы надпочечников, которая обусловлена метастазами или развитием опухоли.
Легче справляться с молодыми, а не со старыми растяжками
Доктор объясняет, что бороться всегда легче с теми растяжками, которым не более полугода.
— Молодая стрия (до 6 месяцев) имеет розовый цвет (ближе к фиолетовому). Свыше полугода растяжка считается старой и в ней происходят рубцовые изменения. Она имеет белесый оттенок.
Цвет обусловлен тем, что разрушаются коллагеновые волокна. Сосуды, находящиеся в дерме, ничем не сжаты и в них происходит застой крови. В отличие от рубцов, стрии лучше лечить в первые 6 месяцев с момента возникновения. Чем раньше, чем лучше. Растяжки, по мнению врача, остаются в любом случае. Можно лишь уменьшить их в размере или сделать менее заметными зрительно или при тактильном контакте. Удаляются растяжки полностью можно только с помощью пластической хирургии и больше никак.
Другие способы лечения (косметологические – например мезотерапия) больше направлены на уменьшение размеров растяжек и изменение цвета до перламутрового или телесного.
Однако делать мезотерапию лучше по рекомендации врачи, а не по собственному желанию. Ведь причины появления растяжек на теле очень разные.
Почему образуются стрии
Наиболее опасны растяжки, которые образуются из-за гормональных изменений в организме. У подростков это часто происходит в период полового созревания. Наблюдается увеличение мышечной массы, кожа вследствие этого растягивается. В местах растяжения или макротравматизации и возникают стрии. Гормональные нарушения и развитие растяжек могут быть также обусловлены конституцией человека, стрессом, питанием, сопутствующей патологией, развивающейся беременностью, нарушением лактации, а также серьезными заболевания (например, синдром Кушинга).
— Еще одна причина — макротравматизация и растяжение кожи. Это происходит либо за счет увеличения объемов тела, либо за счет увеличения микротравм. Последние могут возникать даже из-за ношения неправильной одежды.
Помимо этого, стрии образуются при нарушениях формирования соединительных тканей кожи. При этом коллагеновые и эластиновые волокна создаются неправильно или несовершенно. Они неплотные и не обладают достаточной прочностью.
— Имеет значение и генетическая предрасположенность. Если стрии есть у матери или отца, плюс девушка сама по себе активная и подвижная, у нее могут образовываться растяжки. Причиной может служить травма или изначальное нарушение гормонального фона.
— Растяжки — не слишком опасная проблема, если они возникли от макротравматизации. Лечение в таком случае направлено на устранение эстетического дефекта. При молодой стрии убирается ее цвет и уменьшается объем. Если она выступает, нивелирование происходит с помощью пилинга. Если стрий настолько много, что они портят сегмент тела, нужно обращаться к пластическому хирургу.
Что делать при появлении растяжек
В любом случае сценарий поведения выбирает врач. Идти можно к доктору общей практики, эндокринологу или гинекологу (для девушек).
Доктора обычно назначают анализы на гормоны щитовидной железы, гормоны надпочечников и гипофиза и проверяют, все ли в порядке. Только если по результатам этих анализов все хорошо, тогда можно лечить растяжки у дерматокосметолога.
— Чтобы избежать появления растяжек нужно правильно питаться и соблюдать питьевой режим. В продуктах должны содержаться такие микроэлементы как цинк и медь, витамины А,Е С. Необходимо выпивать не менее 2-2.5 литров воды в день. В таком случае кожа будет хорошо гидратирована. Помимо этого лучше не игнорировать пищу, богатую омега-3 жирами.
Необходимо улучшать сократительную функцию кожи. По мнению доктора, поможет контрастный душ, применение скрабов или использование массажной щетки. Это стимулирует синтез коллагена и эластина, укрепляет кожу. Однако чрезмерное применение такого способа может травмировать кожу, поэтому все хорошо в меру.
Специальный компрессионный трикотаж без рецепта врача, Евгений Жилинский носить не рекомендует. Здесь необходимо знать несколько важных правил. Например, то, что носится такая одежда практически постоянно.
— Не помешает массаж участков тела, которые подвержены образованию стрий. Это внутренняя поверхность бедер, плечи и живот.
Врач рекомендует также не пренебрегать увлажняющим кремом, который содержит витамины А и Е, натуральные масла и гиалуроновую кислоту.
— К сожалению, многие верят в мифы о растяжках. Хотелось бы их развеять.

_575.jpg)
.jpg)






