Кости свода черепа б о что это значит
УЗИ и патологии плода
В число обязательных диагностических процедур при беременности входит УЗИ. Это обследование не имеет противопоказаний и является весьма информативным: помогает выявить патологии развития плода, оценить состояние околоплодных структур, при обнаруженных осложнениях – принять решение относительно дальнейшего течения беременности.
Негативное влияние на развитие плода оказывают:
Большинство из перечисленных рисков удается избежать, если планировать беременность заранее. В ходе подготовки будущие родители проходят комплексное обследование, по результатам которого (при необходимости) назначается лечение обнаруженных нарушений.
Как часто нужно проходить УЗИ во время беременности?
Стандартное количество процедур – 2-3, однако в некоторых случаях посещать кабинет диагностики пациентке приходится несколько раз в месяц. Это женщины, которые входят в группу риска в связи с высокой вероятностью развития аномалий у плода. К данной категории относятся люди:
Не стоит пугаться, если врач назначает дополнительное УЗИ – тщательный контроль за состоянием плода позволяет избежать врожденных патологий, заметить отклонения от нормы на ранних стадиях.
Аномалии развития плода: классификация
К данной категории принадлежат следующие заболевания:
Аномалии развития нервной трубки. Самой распространенной патологией ЦНС плода является анэнцефалия – врожденное отсутствие свода черепа и больших полушарий головного мозга. На УЗИ диагностируется на сроке 11-12 недель. Гидроцефалия обнаруживается на 18-й неделе беременности – по расширению передних и задних рогов боковых желудочков. Патологическое уменьшение головки плода (микроцефалия) возникает, как правило, на фоне других смежных заболеваний, и очень редко – в чистом виде. В таких случаях врач проводит УЗИ с разницей в несколько недель (для получения максимально достоверной картины). Округлое выпячивание в области костей свода черепа (энцефаломенингоцеле) диагностируют чаще всего на затылке, и подобная патология также требует повторного УЗИ.
Отклонения в развитии позвоночника наблюдаются в основном в поясничном и шейном отделе. Увидеть позвоночник на УЗИ можно с 15-й недели беременности, примерно с 18-й недели диагностируются (при наличии) пороки его строения. Самым страшным является кистозная гигрома, поражающая лимфатическую систему. На УЗИ при таком диагнозе видно кисту в шейном отделе позвоночника. Если данное заболевание сопряжено с другими патологиями лимфатической системы, плод гибнет. Сложно выявить миеломенингоцеле (образование состоит из жидкости и элементов спинного мозга) и расщепление позвоночника – эти патологии требуют применения аппаратуры экспертного класса.
Среди патологий развития органов ЖКТ чаще всего выявляют атрезию двенадцатиперстной кишки. Нередко данному заболеванию сопутствуют многоводие, поражение почек, сердца, нервной системы. Выявить атрезию тонкой кишки с помощью УЗИ очень сложно, чаще всего она обнаруживается в середине беременности или на поздних сроках. Атрезия толстой кишки УЗ-диагностике не поддается. Из нарушений строения передней брюшной стенки в большинстве случаев выявляют омфалоцеле.
Некоторые из аномалий мочевыделительной системы приводят к очень страшным последствиям, поэтому если патология выявлена на ранних сроках, врач может посоветовать прерывание беременности. Если заболевание обнаружено поздно, меняют тактику ведения беременности. С помощью УЗИ можно обнаружить патологическую двустороннюю обструкцию, мультикистозную почку; диагностирование агенезии (отсутствия) органа бывает затруднено. Определение гидронефроза потребует повторного проведения УЗИ.
Асцит – свободная жидкость – на УЗИ видится как анэхогенная зона, которая окружает органы плода. Только после тщательного изучения результатов обследования ставится окончательный диагноз. На водянку указывают утолщение кожи либо наличие жидкости минимум в двух естественных полостях. К этому заболеванию приводят:
Для точного диагностирования водянки пациентке назначают дополнительное экспертное УЗИ.
Многоводие также можно обнаружить с помощью УЗИ. Развитию данной аномалии способствуют:
Процедура УЗИ абсолютно безопасна для жизни и здоровья матери и ребенка, не имеет ограничений по количеству сеансов, поэтому не пренебрегайте рекомендациями доктора и своевременно проходите назначенное обследование.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Скрининг на выявление врожденных заболеваний плода при беременности
Что собой представляет скрининг при беременности и зачем он проводится
Скрининг при беременности — это комплекс обследований, в который входят УЗИ и биохимический анализ венозной крови на гормоны. Как правило, скрининг проводят трижды — в первом, втором и третьем триместре.
Раннее обнаружение патологий имеет очень большое значение. Это дает возможность приступить к лечению генетических заболеваний как можно раньше и если не полностью вылечить их, то хотя бы максимально купировать симптомы. Если при обследовании врач замечает отклонения, беременность контролируется особенно тщательно, что дает возможность предупредить развитие осложнений или преждевременные роды. Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Скрининг при беременности безвреден как для мамы, так и для малыша. Это довольно точное исследование, хотя следует четко понимать, что оно не дает стопроцентной гарантии. Точность скрининга зависит от многих факторов — профессионализма исследователей, соблюдения женщиной правил подготовки к обследованию и других факторов.
Первый скрининг при беременности
Первый скрининг при беременности проводят между и неделями. Нет смысла проходить это обследование ранее — до недели беременности многие показатели практически не поддаются определению.
Исследование включает в себя два медицинских теста — УЗИ и анализ крови.
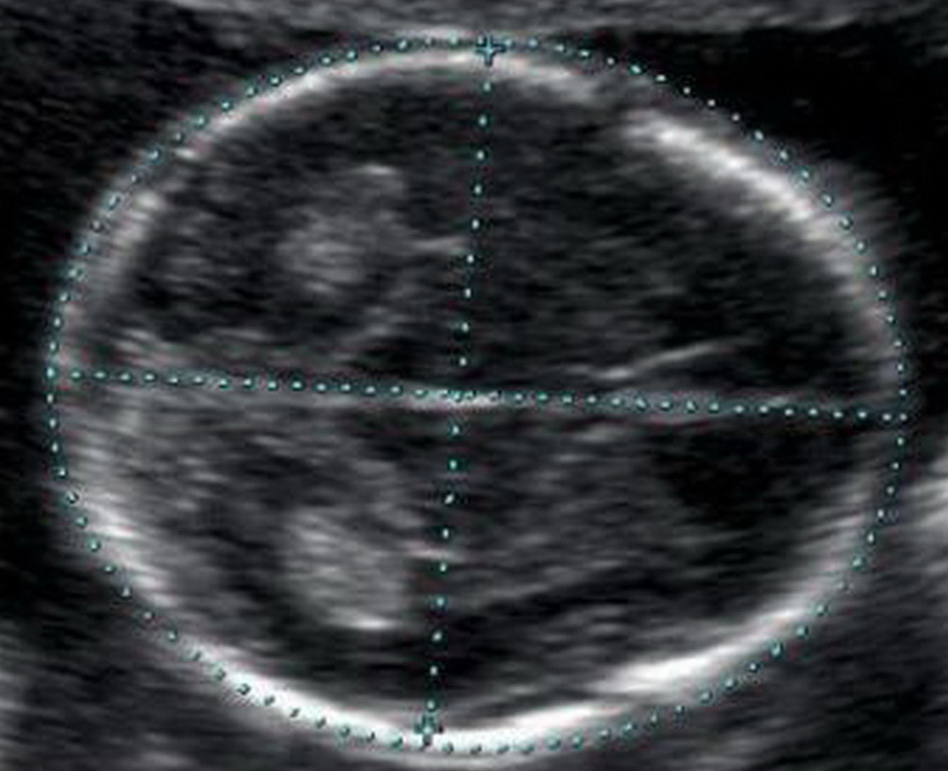
При помощи УЗИ врач определяет точный срок беременности, оценивает телосложение ребенка, его размеры (окружность головы, длину конечностей, рост), работу сердечной мышцы, симметричность головного мозга, объем околоплодных вод, структуру и размер плаценты, а также состояние и тонус матки. Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для беременности эти нормы составляют:
Длина кости носа — 2–4,2 мм. Слишком маленькая кость носа может говорить о патологии или же просто о том, что нос у малыша будет курносым. ЧСС (частота сердечных сокращений) — 140–160 ударов в минуту. Небольшое (до 40 ударов в минуту) отклонение в ту или иную сторону считается вариантом нормы.
Размер хориона, амниона и желточного мешка. Хорион — это внешняя оболочка плода, которая со временем станет плацентой. Если он расположен на нижней стенке матки, говорят о предлежании хориона. Это потенциально опасная ситуация, чреватая выкидышем, и в этом случае беременной рекомендован постельный режим.
Амнион — внутренняя оболочка, которая удерживает околоплодные воды. Нормальный объем околоплодных вод на сроке 11–13 недель — 50–100 мл.
Желточный мешок — это зародышевый орган, который в первые недели жизни плода выполняет роль некоторых внутренних органов, которые будут сформированы позже. К сроку первого скрининга желточный мешок должен практически исчезнуть (тогда в бланке обследования будет указано «не визуализируется»). Если же размер его составляет около 6 мм, то, возможно, у плода присутствуют определенные патологии.
Шейка матки. В норме ее длина к моменту первого скрининга составляет 35–40 мм. Более короткая шейка матки означает риск преждевременных родов.
УЗИ проводят двумя способами — трансабдоминальным, при котором датчик располагается на животе, и трансвагинальным, при котором он вводится во влагалище. Трансвагинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
К УЗИ необходимо соответствующим образом подготовиться. Перед трансабдоминальным УЗИ советуют выпить примерно литр воды, чтобы на момент обследования мочевой пузырь был заполнен — тогда матка немного сместится в сторону живота и картинка будет четче. При трансвагинальном УЗИ степень наполненности мочевого пузыря не имеет никакого значения, однако перед обследованием лучше зайти в туалет — так будет комфортнее. Перед исследованием нужно принять душ или освежиться при помощи влажных салфеток. Скопление газов способно исказить результаты УЗИ, каким бы методом оно ни проводилось. Поэтому будущим мамам, страдающим от метеоризма, советуют за день до обследования принимать средства от метеоризма и не есть ничего газообразующего.
Анализ крови
Чтобы анализ крови дал максимально точные сведения, его нужно сдавать на голодный желудок, как минимум через 8 часов после последнего приема пищи. За 2–3 дня до анализа следует воздерживаться от жареной, жирной, острой, копченой пищи, шоколада, орехов, морепродуктов. Рекомендуется также не вступать в половые контакты. Все это не столь значительно, однако может тем или иным образом повлиять на результат.
Второй скрининг при беременности
Второй скрининг при беременности проводят на сроке 16–20 недель. Как и первый, он состоит их тех же двух этапов — УЗИ и анализа крови.
На этот раз врач определяет не только размеры, но и положение плода и его костную структуру, состояние внутренних органов и место прикрепления пуповины, а также объем околоплодных вод. Вот приблизительные основные показатели нормы для срока 16–20 недель:
ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) — 73–230 мм. Маловодие может негативно повлиять на состояние костной структуры ребенка и развитие его нервной системы.
Локализация плаценты. Некоторый риск есть лишь при расположении плаценты на передней стенке матки — при такой локализации возможно отслоение плаценты.
Пуповина. Один из важнейших параметров — место прикрепления пуповины. Краевое, расщепленное или оболочечное прикрепление чревато гипоксией плода и трудностями во время родов, нередко оно становится показанием для кесарева сечения. Пуповина подпитывается через 2 артерии и 1 вену, хотя иногда в наличии имеется только одна артерия. Это может вызвать гипоксию плода, порок сердца, нарушения в работе системы ребенка, стать причиной пониженной массы тела малыша. Впрочем, если все остальные анализы и обследования не показывают отклонений от нормы, волноваться не стоит.
Шейка матки. Длина шейки матки на этом сроке должна составлять 40–45 мм. Короткая шейка матки означает угрозу выкидыша.
Визуализация. Неудовлетворительная визуализация может быть вызвана как особенностями положения плода или лишним весом будущей мамы, так и отеками или гипертонусом матки.
Анализ крови
Третий скрининг при беременности
Третий скрининг при беременности проводят на 30- неделе. По результатам этого скрининга врач принимает решение о необходимости кесарева сечения или возможности естественных родов. Основа третьего скрининга — все те же УЗИ. Иногда назначают допплерографию — исследование работы сосудов. Вот приблизительные нормы для данного срока беременности:
Пренатальный скрининг очень важен, и пренебрегать им не стоит. Вовремя выявленные патологии и отклонения от нормы могут спасти жизнь и здоровье вашему ребенку. Об этом стоит помнить, особенно тем родителям, которые отказываются от обследования из страха узнать о том, что развитие малыша идет не по плану.
Расшифровка результатов 1 скрининга при беременности
Комбинированный пренатальный скрининг проводится на 11-14 неделе беременности при размере эмбриона не менее 45 мм и не более 84 мм. Это комплексное обследование плода для оценки параметров его развития. Основная его задача – раннее выявление пороков развития плода, профилактика детской инвалидности, снижение младенческой и детской смертности.
Первый скрининг состоит из инструментальной части – проведение УЗИ и лабораторной – анализ крови на определение концентрации хорионического гонадотропина (βХГЧ) и ассоциированного с беременностью протеина А (РАРР-А). Совокупные результаты этих показателей позволяют спланировать тактику ведения беременности.
Почему обследование проводится на сроке 11-14 недель
Первый триместр – это период формирования всех органов и структур организма. К концу первого триместра заканчивается эмбриональный и начинается фетальный период развития плода. Именно в сроке от 11 недель 1 дня до 13 недель 6 дней беременности наиболее хорошо визуализируются эхографические маркеры хромосомных аномалий.
Кому нужно пройти обследование
По результатам исследования можно судить о риске рождения детей с хромосомными болезнями и врожденными пороками развития, поэтому рекомендуется внимательно отнестись к вопросу и обследоваться всем беременным. Показаниями к обязательному пренатальному скринингу первого триместра являются:
Как подготовиться
Подготовка к первому скринингу выражается в щадящей диете. Погрешности питания могут сказаться на общем состоянии женщины и снизить точность результатов. За неделю до обследования:
За сутки до скрининга:
Желательно соблюдать умеренную физическую активность, если для этого нет противопоказаний. Также важны прогулки, полноценный отдых.
Проведение обследования
Анализ крови и УЗИ выполняются в один день, чтобы избежать погрешностей из-за разницы срока.
Только по расшифровке результатов УЗИ и анализа на гормоны делается вывод о возможных рисках.
Что показывает УЗИ
На скрининге при беременности производится фетометрия плода – определение размеров частей тела и оцениваются все анатомические структуры.
Полученные результаты сравниваются со статистической таблицей, в которой указан процентиль попадания в выборку нормативных значений. При показателях менее 5 и более 95 назначаются дополнительные обследования.
Во время ультразвукового исследования в 1 триместре оценивают следующие параметры: кости свода черепа и головной мозг, позвоночник, передняя брюшная стенка, конечности плода, структуры лица, органы грудной клетки и брюшной полости, а также основные эхографические маркеры хромосомных аномалий.
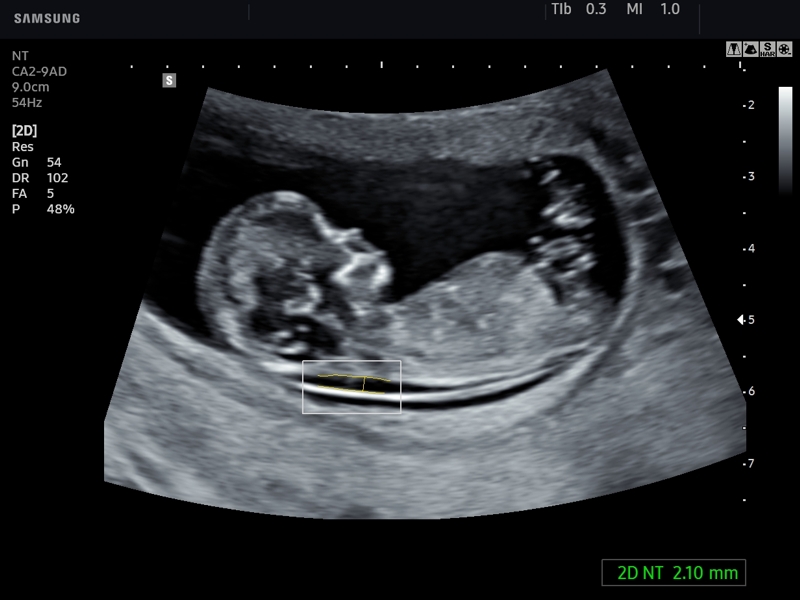
Толщина воротникового пространства (ТВП)
Область между внутренней поверхностью кожи плода и наружной поверхностью мягких тканей, покрывающих шейный отдел позвоночника. ТВП считается наиболее важным маркером хромосомных аномалий.
Это пространство после 13 недели начинает уменьшаться, поэтому возможность его оценить есть только на первом скрининге.
| Срок | Толщина воротниковой зоны в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 0,8 | 1,6 | 2,4 |
| 12 недель | 0,7 | 1,6 | 2,5 |
| 13 недель | 0,7 | 1,7 | 2,7 |
Несоответствие результатов нормативным значениям говорит о повышенном риске развития хромосомных патологий. В зависимости от сформировавшегося набора хромосом, это могут быть синдром Дауна, Патау, Эдвардса, Шерешевского-Тернера. Для уточнения диагноза в этом случае могут быть назначены биопсия хориона или плаценты, анализ пуповинной крови, околоплодных вод. Только после проведения дополнительных исследований можно поставить точный диагноз.
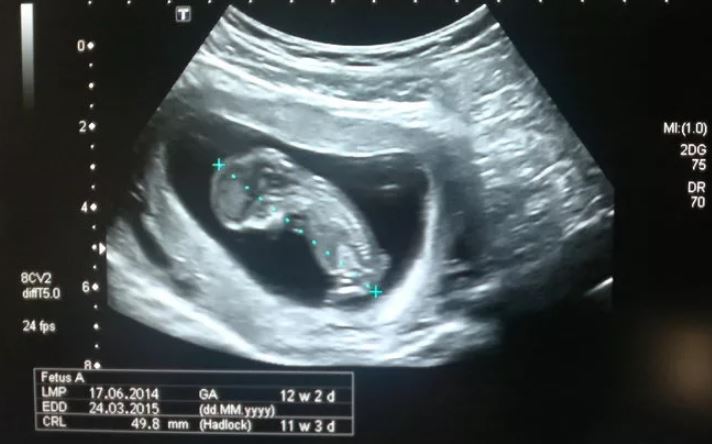
Копчико-теменной размер (КТР)
Показывает расстояние между копчиковой и теменной костями. По этому параметру на УЗИ определяют точный срок гестации, а также устанавливают соотношение массы плода к его КТР.
Незначительное отклонение от норм говорит об особенностях телосложения и не является поводом для беспокойства.
| Срок | Копчико-теменной размер в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 34 | 42 | 50 |
| 12 недель | 42 | 51 | 59 |
| 13 недель | 51 | 63 | 75 |
Если скрининг при беременности показал результаты, превышающие нормы, это указывает, что плод достаточно крупный. Показатель существенно меньше говорит либо о неправильно определенном сроке гестации (в этом случае проводится повторное обследование через 1-1,5 недели), либо о замедлении развития вследствие внутриутробной гибели, нарушенного гормонального фона или инфекционного заболевания матери, генетических отклонений.
Кости свода черепа и головной мозг
Уже с 11 недели при УЗ-исследовании можно обнаружить дефекты костей черепа, что говорит о тяжелых пороках развития плода, несовместимых с жизнью. Оценка головного мозга основана на изучении так называемой «бабочки» – сосудистых сплетений боковых желудочков. Четкая визуализация и ее симметричность говорит о нормальном развитии головного мозга.
| Срок | БПР, ЛЗР в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 13, 19 | 17, 21 | 21, 23 |
| 12 недель | 18, 22 | 21, 24 | 24, 26 |
| 13 недель | 20, 26 | 24, 29 | 28, 32 |
Носовая кость
К концу триместра она должна быть сформирована, четко визуализироваться.
| Срок | Носовая кость в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | визуализируется, не измеряется | визуализируется, не измеряется | визуализируется, не измеряется |
| 12 недель | 2 | 3,1 | 4,2 |
| 13 недель | 2 | 3,1 | 4,2 |
Патологией носовой кости считается ее отсутствие, гипоплазия (очень маленькие размеры) и изменение ее эхогенности.
Диаметр грудной клетки, окружность головы и живота, длина бедренной кости также позволяют судить о пропорциональности развития.
Состояние сердца
При исследовании сердца оценивается его расположение, устанавливается наличие четырех камер сердца – два предсердия и два желудочка и оценивается их симметричность. Измеряется частота сердечных сокращений.
| Срок | Частота сердечных сокращений в ударах за минуту | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 153 | 165 | 177 |
| 12 недель | 150 | 162 | 174 |
| 13 недель | 147 | 159 | 171 |
Венозный проток (ВП) – прямая коммуникация между пупочной веной и центральной венозной системой. При нормально развивающейся беременности кровоток в ВП представляет собой трехфазную кривую. Появление реверсного кровотока может говорить о наличии патологии плода.
Что показывает анализ крови
Результаты УЗИ сопоставляются с показателями ассоциированного с беременностью протеина А из плазмы матери (PAPP-A) и хорионическим гонадотропином человека (ХГЧ). Значения приведены в таблице:
| Срок | ХГЧ в нг/мл | PAPP-A в мЕд/л |
| 11 недель | 17,4 – 130,4 | 0,46 – 3,73 |
| 12 недель | 13,4 – 128,5 | 0,79 – 4,76 |
| 13 недель | 14,2 – 114,7 | 1,03 – 6,01 |
Отличия от референсных значений может говорить о патологиях матери или плода.
Интерпретация обследования
Первое исследование оценивается только по совокупности всех показателей. Отдельно взятый параметр не может стать основанием для точного заключения. В протоколе фиксируются данные УЗИ, анализа на гормоны, отражаются риски вероятных заболеваний и комплексный медианный коэффициент MoM. Он указывает совокупное отклонение полученных результатов от средних значений. Коэффициент должен находиться в интервале от 0,5 до 2,5. Рассчитывается он специализированными программами.
Что может повлиять на результат
Современное диагностическое оборудование позволяет оценить более 15 параметров плода, построить его объемную реконструкцию для исследования органов на ранних периодах развития, рассчитать возможные риски с высокой точностью. Обращайтесь в хорошо оснащенные клиники и доверяйте специалистам с подтвержденной квалификацией.
Кости свода черепа б о что это значит
Наиболее часто в детской практике встречаются следующие виды ДНО.
Остеома.
Наиболее частые локализации: кости черепа (компактные остеомы), длинные трубчатые кости – бедренная и плечевая (губчатые и смешанные).
Клинические проявления зависят от локализации. В большинстве случаев протекают бессимптомно и являются рентгенологической находкой.
На рентгенограмме остеома определяется, как дополнительное образование с чёткими контурами округлой формы и однородной структуры интенсивной плотности. Могут представлять бугристое образование на ножке.
Лечение оперативное – резекция в пределах здоровых тканей.
Остеоид-остеома.
Составляет 9-11% от всех ДНО скелета (Трапезников Н.Н.). Диагностируется преимущественно у детей после 5 лет, чаще у мальчиков.
Локализуется во всех костях скелета кроме ключицы и костях свода черепа (Волков М.В.). Наиболее частая локализация – бедренная и большеберцовые кости 20-30%, дуги и отростки позвонков 10-12%.
Клиника.
Ведущий симптом боль с нарастающей интенсивностью. Главный диагностический признак – усиление болей в ночное время. Боль может иррадиировать. Боль купируется НПВС.
Диагностика.
Рентгенография.
На рентгенограмме определяется очаг («гнездо») с чёткими контурами, размерами до 1.5 см. Наиболее часто локализуется в кортикальном слое кости и располагается по длиннику кости.
Рентгенография не всегда позволяет уточнить диагноз и, как дополнительный метод, применяют КТ.
Лечение оперативное: резекция кости с удалением «гнезда» опухоли.
Остеобластома.
Остеобластома – васкуляризированная костеобразующая опухоль.
Локализуется чаще всего в позвонках (40%) и длинных трубчатых костях: бедренная, большеберцовая и плечевая (30%).
Классификация.
Различают агрессивный и не агрессивный типы.
Клиника.
Характерна постоянная локальная боль, независящая от времени суток. Часто наблюдается в покое, купируется или притупляется под воздействием НПВС. При локализации в позвонках боль часто иррадиирует.
Диагностика.
Рентгенография.
При неагрессивном типе.
Ранняя стадия характеризуется наличием очага литической деструкции без чётких контуров и видимых включений.
В более поздние сроки отмечается очаг разрежения, окружённый умеренно выраженный зоной склероза.
При сроках заболевания до 7 лет нарастает зона склероза и внутриочаговых оссификатов, очаг деструкции увеличивается незначительно.
При агрессивном типе увеличивается очаг деструкции, отмечается вздутие и истончение кортикального слоя, отсутствие зоны склероза.
Лечение оперативное – широкая резекция кости с возмещением дефекта трансплантатом.
Хондрома.
Преимущественная локализация кости стопы и кисти.
Классификация.
Различают центральные и периферические хондромы.
Клиника.
Часто протекает бессимптомно и выявляется после травмы или патологического перелома.
Диагностика.
Рентгенография.
На рентгенограмме определяется очаг деструкции с относительно чёткими границами, расположенный в эпифизе, однородной структуры.
Лечение оперативное – резекция опухоли в пределах здоровой ткани, при рецидивах более широкая резекция.
Хондромы больших размеров, локализованные в длинных трубчатых костях, рёбрах, костях таза, позвонках и грудине склонны к озлокачествлению.
Доброкачественная хондробластома.
Составляет 1-1.8 % всех опухолей скелета.
Выявляется у детей старше 5 лет.
Локализуется в большинстве случаев в эпифизе и метаэпифизе длинных трубчатых костей, реже в метафизе. Чаще всего поражаются проксимальные отделы плечевой, бедренной и большеберцовой кости.
Клиника.
Прогрессирующая боль в ближайшем суставе, усиление её при физической нагрузке и в ночное время. Характерны раннее развитие контрактур, синовита и гипотрофии мышц скелета.
Диагностика.
Рентгенография.
На рентгенограмме определяется литический очаг округлой или овальной формы, расположенный эксцентрично. Очаг чёткий с ровными контурами, с зоной склероза. Структура очага имеет в 50% случаев известковые включения. Часто отмечается истончение и вздутие кортикального слоя, периостальная реакция в области метадиафиза. иногда формируется внекостный компонент опухоли.
Гистологическое исследование ткани опухоли.
Лечение оперативное – резекция опухоли в пределах здоровых тканей.
Гемангиома.
Может локализоваться в мягких тканях и костях, чаще всего в позвонках.
Классификация.
Различают капиллярные, кавернозные, комбинированные и смешанные гемангиомы.
Клиника.
Мягкотканные гемангиомы проявляются, как опухолевидные образования различной формы и размера с ярко-красной или цианотичной окраской. Отличительная особенность данных гемангиом – уменьшение размеров и побледнение при компрессии, а так же быстрый рост в первые месяцы жизни. При пальпации область опухоли безболезненная, отмечается локальное повышение температуры.
Мягкотканные гемангиомы следует отличать от врождённых сосудистых пятен, последние никогда не возвышаются над кожей, не растут, имеют постоянную окраску и представляют собой расширенную сеть кожных капилляров.
Костные гемангиомы нередко протекают бессимптомно и являются рентгенологической находкой при обследовании или патологическом переломе. При локализации в позвонках отмечаются периодические иррадиирующие боли, иногда корешковый синдром или симптомы, связанные с компрессией спинного мозга.
Диагностика.
Для уточнения вида и размеров мягкотканых гемангиом применяют УЗ-доплерографию, ангиографию.
Рентгенография для диагностики костных гемангиом.
На рентгенограммах трубчатых костей определяется бесструктурный очаг округлой или овальной формы со склерозированными стенками, расположенный в зоне диафиза. При локализации в губчатых костях отмечается вздутие кости, разрушение кортикального слоя.
Для уточнения размеров костной гемангиомы применяют ангиографию.
При наличие мелких капиллярных мягкотканных гемангиом, которые регрессируют или не увеличиваются в размерах, показано динамическое наблюдение. Нельзя откладывать лечение врожденного разрастания сосудистой ткани, локализующегося на лице, ушах, голове, слизистой ротовой полости, в области гениталий, т.к. его быстрый рост в первые 6 месяцев жизни малыша может привести к серьезным нарушениям функционирования органов. Также незамедлительно начинают лечить активно разрастающуюся опухоль, опухоль больших размеров, не склонную к регрессии, инфицированную, осложненную некрозом или кровотечением.
Лечение.
Выбор метода лечение мягкотканых гемангиом зависит от вида опухоли, размера, локализации, темпа роста и осложнений.
Консервативное лечение показано при гемангиомах лица или при невозможности удаления гемангиомы оперативным путём.
Методы:
Оперативное лечение:
Иссечение мягкотканных гемангиом.
Резекция кости с пластикой дефекта. Показание – костные гемангиомы больших размеров и наличие патологических переломов.
Декомпрессивная ляминэктомия со спонделодезом. Показание – компрессия спинного мозга и спинномозговых корешков.
В случаях обширной и глубокой мягкотканой гемангиомы, смешанных видах показан комбинированный метод лечении: криотерапия – инъекции спирта с новокаинов – иссечение гемангиомы.
Липома.
Липома – доброкачественное образование из жировой ткани.
Чаще всего липомы локализуются в мягких тканях конечностях, грудной клетки и спины. Редко встречаются липомы кости: паростальная, возникающая в субпериостальной зоне, и внутрикостная.
Клиника.
Диагностика.
Рентгенография.
На рентгенограмме определяется очаг деструкции трабекулярного характера. При поражении ребра и малоберцовой кости отмечается вздутие кости. В длинных трубчатых костях характерно истончение кортикального слоя.
Гистологическое исследование тканей опухоли.
Лечение хирургическое.
Мягкотканные липомы иссекают.
Липомы кости подлежат иссечению опухоли, в ряде случаев проводят резекцию кости с замещением дефекта трансплантатом.
Фиброма.
Фиброма – соединительнотканная доброкачественная опухоль.
Располагается в коже или подкожной клетчатке. Встречается у детей старше года.
Клиника.
Протекает бессимптомно. Локально при пальпации определяется округлое или овоидное образование плотной консистенции, незначительных размеров, малоподвижное, безболезненное. Границы чёткие. Образование характеризуется медленным ростом.
Диагноз подтверждает УЗИ.
Лечение хирургическое – удаление образования.
Статью подготовил врач-ортопед детской клиники Тигренок Кравченков Павел Вячеславович