Корковая атрофия что это
Корковая атрофия что это
Звоните нам по телефону 8 (812) 241-10-46 с 7:00 до 00:00 или оставьте заявку на сайте в любое удобное время
Ваша заявка принята!
Благодарим за обращение.
В ближайшее время с вами свяжется наш специалист.
Атрофия головного мозга: причины, симптомы, диагностика
Атрофические изменения коры головного мозга приводят к разрушению нейронных связей, снижению активности функциональных центров. Состояние приводит к нарушению внутримозгового метаболизма, слабоумию, формированию ряда психических заболеваний (Альцгеймера, боковой амиотрофический склероз, деменция).
Клинические симптомы зависят от вида, стадии, степени заболевания. Мультисистемная форма сопровождается диффузной гибелью нейронов, постепенной утратой функций организма.
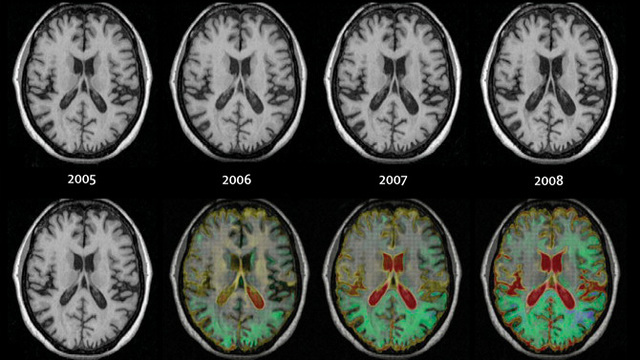
Атрофия мозга на МРТ
Причины возникновения атрофии мозга
После 50 лет увеличивается риск нейродегенеративных состояний. Повышают вероятность появления нозологической формы провоцирующие факторы:
Увеличивает вероятность нозологии – метаболические расстройства, родовые травмы, половые инфекции, недостаток витаминов группы B, фолиевой кислоты.
Основные причины возникновения атрофии коры мозга
Научные исследования показывают высокую вероятность поражения кортикальных и субкортикальных структур у людей 50-55 лет из-за генетической предрасположенности. Кортикальная атрофия развивается у пациентов, страдающих наследственной хореей Хантингтона.
Менее частые этиологические факторы нозологии – гипоксия новорожденных, гидроцефалия, множественные врожденные кисты у ребенка.
Причины церебральной атрофии новорожденных
Основным этиологическим фактором уменьшения толщины полушарий новорожденных является внутриутробная гипоксия, проблемы во время родов. Повреждения головы малыша при прохождении по родовым путям провоцируют черепно-мозговую травму, способствуют появлению гидроцефалии (водянки).
Причины атрофических церебральных изменений новорожденных:
Не существует эффективных методов лечения атрофии новорожденных. Своевременное выявление с помощью МРТ позволяет назначить поддерживающую терапию, уменьшить прогрессирование заболевания. Умеренные изменения коррелируются медикаментозной терапией. Ребенок сможет посещать детский сад, учиться в специальной школе.
Субатрофия мозга – первая стадия старческого слабоумия
До возникновения клинических симптомов развиваются субатрофические изменения. Внешние симптомы отсутствуют. Состояние сопровождается частичным снижением функции сегмента полушарий.
Морфологические виды субатрофии:
Первая разновидность характеризуется снижением умственной активности, потерей речевых и двигательных функций.
Повреждение лобно-височных областей приводит к снижению слуховой способности человека, утрачиваются коммуникативные функции (сложности общения с другими людьми), нарушается функционирование сердечнососудистой системы.
Субатрофия уменьшает объем серого и белого вещества. Возникают нарушения проводниковой, двигательной функции, мелкой моторной активности.
Особенности кортикальной атрофии
Отмирание корковых клеток начинается с лобных долей, где располагаются функциональные центры контроля движения, речи. Постепенно атрофия распространяется на окружающие структуры. У пожилых людей патология приводит к старческому слабоумию.
Диффузные кортикальные изменения сопровождаются расстройством микроциркуляции, прогрессирующими клиническими симптомами. Нарушается мелкая моторика верхних конечностей, координация движений. Патологический комплекс приводит к болезни Альцгеймера, старческому слабоумию.
МРТ при кортикальной атрофии показывает уменьшение размеров лобных долей. Если изменения с обеих сторон, нарушается работа внутренних органов, контролируемых лобными долями.
Врожденная корковая атрофия новорожденных локализуется с одной стороны. Симптоматика выражена слабо. С помощью реабилитационных процедур удается социализировать ребенка.
Клинические симптомы мультисистемной атрофии
Диффузная нейродегенерация сопровождается проблемами со стороны половой, мочевыводящей сферы. Некроз многих отделов мозга одновременно сопровождается разнообразными клиническими симптомами:
До появления магнитно-резонансной томографии ранняя диагностика заболевания проблематична. Только ядерно-магнитный резонанс верифицирует уменьшение толщины мозговой паренхимы.
Клинические симптомы мозговой атрофии
Проявления патологии во многом определяются причинами и провоцирующими факторами. У большинства пожилых людей присутствует деменция, синдром лобной доли, внутренняя полиорганная патология.
Чем проявляется синдром лобной доли:
Психоорганический синдром сопровождается цереброастеническими расстройствами, аффективными нарушениями, амнезией.
Адекватная оценка окружающих событий, самокритика у пациента отсутствует. Появляется примитивность мышления, одностороннее представление сути детали. Речевой запас уменьшается, появляется парамнезия.
Сопутствующие аффективные расстройства приводят к депрессивному синдрому, неадекватному психическому состоянию. Плаксивость, обидчивость, раздражительность, необоснованная агрессия – типичные проявления патологии.
Виды и классификация атрофии головного мозга
По степени опасности разделяют два вида атрофических изменений мозга:
Первый вид является естественным. На протяжении развития человека сопровождает вначале гибель пупочных артерий, артериального протока (новорожденных). После полового созревания утрачиваются ткани вилочковой железы.
В пожилом возрасте возникают дегенеративные изменения половой сферы. У людей преклонного возраста появляется кортикальная деструкция, инволюция лобной части. Состояния является физиологическими.
Виды патологической атрофии:
Морфологические виды атрофии мозга:
Классификация по распространенности повреждения:
Характер морфологических изменений мозга выявляет магнитно-резонансное сканирование. Проводить сканирование следует после появления первых клинических симптомов.
Формы мультисистемной атрофии
Опасность множественных поражений мозговых структур определяется комплексом патологических повреждений со стороны полушарий, подкорковых образований, мозжечка, спинномозгового ствола, белого вещества. Сопутствующие изменения зрительного нерва приводит к слепоте, тройничного нерва – нарушению иннервации лица.
Формы мультисистемной атрофии:
Симптоматика определяется преимущественной формой поражения.
Основные стадии атрофических мозговых изменений
Заболевание имеет пять степеней течения. По клиническим симптомам удается верифицировать нозологии, начиная с второй-третьей стадии.
Степени кортикальной атрофии:
Выявления любого симптома требует дополнительного изучения структуры мозга.
Принципы диагностики атрофии
Первоначальный этап предполагает сбор анамнеза, осмотр, физикальное обследование. Второй этап – клинико-инструментальные методы (УЗИ, КТ, МРТ головного мозга, сцинтиграфия, ПЭТ/КТ). Повреждение зрительного нерва подтверждается офтальмоскопией, тонометрией, контрастной КТ или МРТ-ангиографией.
Лучшим способом выявления патологии мягких тканей головного мозга является МРТ. Процедуру нужно выполнять несколько раз (с разницей через месяц), чтобы выявить атрофию разной глубины, распространенности.
Магнитно-резонасное обследование выявляет самые мелкие локальные очаги, помогает правильно установить степень прогрессирования болезни.
Звоните нам по телефону 8 (812) 241-10-46 с 7:00 до 00:00 или оставьте заявку на сайте в любое удобное время
Атрофия коры головного мозга
Болезнь Альцгеймера

ОСОБЕННОСТИ ДИАГНОСТИКИ И ТЕРАПИИ БОЛЕЗНИ АЛЬЦГЕЙМЕРА В НАШЕЙ КЛИНИКЕ
Наш ортодоксальный научный взгляд на проблему диагностики и лечения болезни Альцгеймера
Инновационная диагностика и персонализироанная молекулярнона-целенная терапия болезни Альцгеймера проводимая в нашей клинике
Всех пациентов с БА осматривает профессор д.м.н. Брюховецкий Андрей Степанович
Этому контингенту больных в нашей клинике по показаниям проводится специфическое нейроиммунологическое диагностическое обследование:
Наши клеточные препараты используются для лечения нейродегенеративных болезней только после курса молекулярнонацеленной лекарственной терапии, направ-ленной на восстановление проницаемости гематоэнцефа-лического барьера, блокирования цитотоксических цитокинов моноклональными антителами и специализированной имму-носупрессивной терапии :
Полагают, что основное значение в возникновении болезни Альцгеймера имеет генетическая предрасположенность
Дефекты митохондриальной ДНК найдены примерно у 50% больных (502500, ген MTND1, митохондриальное наследование). Раннее начало связано с дефектами генов АРР, PSEN1, PSEN2.
Болезнь можно рассматривать как семейство заболеваний, имеющих различное происхождение, но общий патогенез: все известные генные дефекты модифицируют процессинг белка—предшественника амилоида (гипотеза «амилоидной цепи»), что ведёт к появлению нейротоксичных форм белков.
При болезни Альцгеймера в ткани мозга образуются многочисленные бляшки — отложения амилоидного белка, вызывающие дегенерацию нейронов и их отростков.
Симптомы болезни Альцгеймера
При развитии болезни Альцгеймера наблюдаются следующие диагностирующие симптомы :
Методы исследования для постановки диагноза болезни Альцгеймера:
Лечение болезни Альцгеймера
Специфического лечения болезни Альцгеймера на данный момент нет. Следует применять минимальное количество лекарственных средств вследствие плохой переносимости:
Лечение начинают с минимальных доз, постепенно повышая до эффективных
Болезнь Пика

Причины заболевания. Причина заболевания точно не установлена, предполагают, что причина заболевания в нарушении обмена тау-протеина (особый белок центральной нервной системы) в головном мозге. Наследственная предрасположенность: иногда встречаются случаи заболевания в семье.
Симптомы болезни Пика
Диагностика
• МРТ (магнитно-резонансная томография) головного мозга: метод, позволяющий послойно изучить головной мозг. При болезни Пика отмечается атрофия (истончение) коры головного мозга в лобных и височных долях.
Лечение болезни Пика
Лечение, способное замедлить прогрессирование заболевания, отсутствует.
При тяжелых нарушениях психики и поведения может потребоваться психиатрическая помощь, а также помещение больного в хоспис (медицинское учреждение, в котором больные люди с потенциально неблагоприятным прогнозом заболевания получают должный уход и помощь).
Осложнения и последствия
Для получения информации о записи на прием к специалистам просим обращаться по телефонам:
8 499 324-93-39; 8 499 324-44-97, +7 906 749-98-00
или по электронной почте Адрес электронной почты защищен от спам-ботов. Для просмотра адреса в вашем браузере должен быть включен Javascript. / Адрес электронной почты защищен от спам-ботов. Для просмотра адреса в вашем браузере должен быть включен Javascript.
В качестве самостоятельного заболевания выделена Фрэнком Бенсоном (1928-1996) в 1988 году.
Что это такое?
Задняя корковая атрофия – одно из нейродегенеративных заболеваний, ведущих к тяжелым когнитивным нарушениям, называемым в быту слабоумием. В западной литературе нередко называется синдромом Бенсона. Относительно широкую известность заболевание получило после того, как этот диагноз был поставлен знаменитому писателю Терри Пратчетту, ушедшему из жизни 12 марта 2015 года.
Почему это не болезнь Альцгеймера?
Специалисты считают, что распространенность задней корковой атрофии сегодня недооценена, поскольку её нередко ошибочно диагностируют как болезнь Альцгеймера. Действительно, по общему механизму эти два заболевания вполне сопоставимы – в обоих случаях наблюдаются отложения бета–амилоида в виде бляшек и нейрофибрилярных сплетений, приводящие к гибели нервных клеток. Разница лишь в том, что при задней корковой атрофии эти отложения формируются преимущественно не в височно–теменных, а в затылочно-теменных отделах головного мозга.
Что происходит?
Поскольку теменно–затылочные отделы отвечают за зрительное восприятие, при задней корковой атрофии в первую очередь страдает пространственная ориентация. Больной нередко утрачивает способность узнавать объекты, знакомые лица; рассматриваемые предметы начинают двоиться. Проблемы усугубляются тем, что при этом прекращается различение цветов (предметы приобретают непривычный цвет). Больной может путать правую и левую стороны предметов, перестает ориентироваться в частях собственного тела. Целый комплекс проблем возникает у больного при чтении (особенно текстов, набранных очень крупным шрифтом плакатного типа).
Сколько живут больные с задней корковой атрофией?
Первые годы после начала заболевания проблемы пространственной ориентации постоянно прогрессируют, хотя память и мышление в целом сохраняются в пределах нормы. Серьезных нарушений в эмоциональной и поведенческой сферах также в первые годы не наблюдается. Они появляются лишь спустя 5–10 лет после начала болезни. Средняя продолжительность жизни больного с задней корковой атрофией – приблизительно 10–12 лет после появления первых симптомов.
Диагностика задней корковой атрофии
Для диагностики задней корковой атрофии важное значение имеют жалобы на постепенно прогрессирующие проблемы со зрением при отсутствии первичных офтальмологических нарушений.
Особая роль в диагностике отводится методам нейровизуализации (КТ, МРТ), которые позволяют выявить атрофический процесс затылочно-теменной локализации.
Лечение задней корковой атрофии
Основу терапии составляет назначение противодементных препаратов, как при болезни Альцгеймера.
Атрофия головного мозга на МРТ
Магнитно-резонансная томография признана одним из наиболее информативных нейровизуализационных методов исследования. В ходе процедуры получают детальные послойные снимки головного мозга, позволяющие оценить соответствие органа нормам.
МРТ актуальна при диагностике посттравматических состояний, воспалительных, опухолевых, нейродегенеративных изменений. Одно из самых тяжелых нарушений, выявляемых с помощью томографии — атрофия головного мозга. Это хроническое прогрессирующее заболевание, сопровождающееся гибелью нейронов, уменьшением объема и плотности структур головного мозга.
Атрофия лобных и височных долей на МР-сканах
В основе патологии лежат органические изменения в нервной ткани. Прогрессирование атрофии ведет к снижению функциональных возможностей ЦНС. Фактически это означает постепенное угасание работы (инволюцию) мозга вплоть до остановки жизненно важных процессов. Прогнозы неблагоприятные, так как изменения необратимы. Перспективы зависят от этиологии, формы, скорости прогрессирования болезни и качества оказываемой медицинской помощи.
Посредством МР-томографии можно выявить и определить локализацию указанных процессов на ранних этапах развития.
Признаки атрофии головного мозга
Патология может быть первичной и вторичной. Классификация обусловлена причинами развития заболевания. При первичной атрофии выявляют аномалии головного мозга и генетические нарушения. Отклонения могут манифестировать в любом возрасте, часто быстро прогрессируют, сложно поддаются коррекции.
Левосторонняя инволюция ткани головного мозга
Вторичная атрофия связана с воздействием внешних и внутренних неблагоприятных факторов. Инволюция нервной ткани может быть следствием черепно-мозговых травм, патологий сосудов, метаболических нарушений, вредных привычек, воздействия радиации и т.д. В данном случае устранение причины может способствовать замедлению развития заболевания. Правильная медикаментозная терапия способна обеспечить стабильное удовлетворительное состояние и качество жизни пациента на долгие годы.
Клинические проявления атрофии включают расстройства высшей нервной деятельности, нарушения синхронизации функций различных частей организма.
Симптомами заболевания могут быть:
проблемы со скелетной мускулатурой (от снижения тонуса до полной утраты способности двигаться);
снижение слуха и зрения вплоть до полной утраты;
речевые нарушения (от обеднения словарного запаса до невозможности изъясняться);
снижение или утрата обоняния;
изменение чувствительности разных частей тела;
нарушение координации движений;
потеря пространственной ориентации;
изменение поведения (от раздражительности до паранойи);
эмоциональная нестабильность (от чрезмерного возбуждения до полной аутизации).
Проблема диагностики атрофии головного мозга заключается в отсутствии или слабом проявлении симптомов на ранних этапах развития заболевания. Выделяют следующие стадии патологии:
Первая. Органические изменения в мозге минимальны, но уже присутствует слабая неврологическая симптоматика. Отмечают снижение способности к концентрации внимания, расстройство памяти, эмоциональную лабильность.
Вторая. Появляются нарушения слуха, зрения, речи. Существенно меняется поведение человека, возможны нелогичные поступки, которые сам больной не может объяснить или сразу забывает.
Как выглядит атрофия головного мозга на МРТ?
Диффузная атрофия головного мозга с вентрикуломегалией
Явление дифференцируют с истинной гидроцефалией. Главный МРТ-признак атрофии головного мозга — пропорциональное расширение внутренних и наружных ликворных церебральных пространств, что указывает на уменьшение объема структур органа. Выраженность изменений оценивают с помощью церебро-вентрикулярного индекса (ЦВИ Эванса). Учитывают и другие отклонения в ткани головного мозга.
Симптомы патологии на МРТ-снимках:
увеличение ЦВИ Эванса;
расширение субарахноидальных борозд и щелей;
снижение плотности мозговой ткани;
дистрофия белого вещества;
уменьшение долей мозга в размерах.
В зависимости от локализации патологических изменений и степени вовлеченности структур атрофия может быть:
кортикальной (главный признак — инволюция коры на уровне лобных и височных долей);
мультисистемной или диффузной (очаги обнаруживаются сразу на нескольких участках);
генерализованной (изменения происходят во всех отделах органа).
Корковая атрофия что это
Кафедра акушерства, гинекологии и перинатологии факультета повышения квалификации Кубанского государственного медицинского университета Минздрава России, Краснодар, Россия
Фокальные корковые атрофии
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2012;112(6): 64-68
Пономарев В. В. Фокальные корковые атрофии. Журнал неврологии и психиатрии им. С.С. Корсакова. 2012;112(6):64-68.
Ponomarev V V. Focal cortical atrophies. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2012;112(6):64-68.
Кафедра акушерства, гинекологии и перинатологии факультета повышения квалификации Кубанского государственного медицинского университета Минздрава России, Краснодар, Россия
Кафедра акушерства, гинекологии и перинатологии факультета повышения квалификации Кубанского государственного медицинского университета Минздрава России, Краснодар, Россия
Фокальные корковые атрофии (ФКА) — редкие дегенеративные заболевания нервной системы, связанные с избирательной атрофией отдельных долей коры головного мозга [1, 2, 4]. В связи с отсутствием проведенных эпидемиологических исследований их истинная частота неизвестна. ФКА относят к классу таупатий, так как они развиваются вследствие патологического накопления фрагментов фосфорилированного t-протеина в нейронах теменно-затылочных и височных долей. В результате наблюдается повреждение клеточных мембран, увеличение содержания внутриклеточного кальция, нарушения в работе митохондрий дыхательной цепи и, как следствие, апоптоз нейронов [7]. Формирование различных фенотипов ФКА связано с определенной анатомической дисфункцией t-иммунореактивных структур, ультраструктурой t-филаментов и различными гаплотипами гена t-протеина [8]. Причины избирательной атрофии отдельных участков коры головного мозга неясны. Клинический спектр ФКА включает заднюю корковую атрофию и первичную прогрессирующую изолированную афазию (G31.0 по МКБ-10) [1]. Нозологический статус ФКА окончательно не определен. Так ряд исследователей [3, 5, 10] относит их к атипичным формам болезни Альцгеймера или кортикобазальной дегенерации. Крайняя редкость ФКА объясняет значительные затруднения в диагностике этой патологии в повседневной практике неврологов. Нередко пациенты с ФКА попадают в поле зрения врачей других специальностей (окулисты, ангиохирурги) и даже подвергаются неоправданным оперативным вмешательствам, что затягивает назначение дифференцированной терапии.
За последние 5 лет в неврологических отделениях 5-й Клинической больницы Минска наблюдали несколько случаев ФКА. При постановке диагноза констатировали частые диагностические ошибки, что побудило к их анализу и сопоставлению собственных наблюдений с данными литературы.
Пациент Д., 68 лет, инвалид II группы, правша, поступил в стационар с жалобами на нарушение зрения и снижение памяти на текущие события. Болен в течение 4 лет, когда постепенно без видимой причины заметил затруднение восприятия зрительной информации. В этот период мог смотреть на объект и иногда не узнавать его, с трудом опознавал лица друзей и членов семьи, читал текст, набранный только особым шрифтом, стал плохо ориентироваться на знакомых улицах, которые с его слов стали «как-то странно выглядеть». Несмотря на нарушения со стороны зрения, продолжал работать главным конструктором, но многократно обращался к окулисту, наблюдался по поводу глаукомы, которая при динамическом измерении внутриглазного давления была исключена. В последующем для консультации был направлен к неврологу, проведена ультразвуковая допплерография брахиоцефальных артерий, которая выявила патологическую извитость внутренней сонной артерии слева и кинкинг справа. С этими изменениями специалисты связали жалобы пациента и в ангиохирургическом отделении выполнили реконструктивную операцию резекции внутренней сонной артерии слева с устранением петлеобразования (2010), которая не принесла улучшения. Состояние пациента заметно ухудшилось в течение последнего года, когда из-за зрительных нарушений он с трудом стал самостоятельно передвигаться, присоединились снижение памяти, невозможность читать текст с любым шрифтом, считать, похудел на 10—20 кг без видимой причины. Многократно обследован в неврологических учреждениях нашей страны и ряде клиник США. Выставлялись различные диагнозы: ишемическая нейропатия зрительных нервов, болезнь Альцгеймера, дегенеративное заболевание ЦНС. Установлена II группа инвалидности. Повторные магнитно-резонансные томографии (МРТ) головного мозга исключили ишемическое либо опухолевое поражение. Принимал арисепт (донепезил) 5 мг/сут и наменду (мемантин) 10 мг/сут с некоторым улучшением в состоянии. Из ранее перенесенных заболеваний отмечал редкие простудные, иногда повышение артериального давления (АД), доброкачественную гиперплазию предстательной железы. Курение, употребление алкоголя или других токсических веществ отрицал. Образование высшее, семейно-наследственный анамнез не отягощен. Случаев ранней деменции в семье отмечено не было: мать умерла в возрасте 89 лет, отец погиб молодым во время Великой Отечественной войны, два взрослых сына здоровы. В настоящее время проживает один, в связи с этим самообслуживание существенно затруднено.
Объективно при поступлении: общее состояние удовлетворительное, пониженного питания, АД 130/80 мм рт.ст., пульс ритмичный 68 уд/мин. По передней поверхности шеи слева — послеоперационный рубец. Соматической патологии не выявлено. В сознании, частично ориентирован в месте и времени. Речь свободная. Настроение ровное, поведение адекватное, критика к своему состоянию несколько снижена. Ослаблена память, называет основные исторические события, однако не помнит возраст младшего сына. Затруднен серийный счет, с ошибками выполняет многошаговые задания, не всегда способен идентифицировать на ощупь бытовые принадлежности (мебель, одежда, ключи и др.). Не пишет и не может прочесть любой текст. По краткой шкале оценки психического статуса (MMSE) — 16 баллов (когнитивное снижение). Тесты батареи лобной дисфункции выполняет удовлетворительно, за исключением заданий на внимание при повторении движений, однако при этом пытается имитировать заданные движения на слух. Ассоциативное мышление нарушено: при объяснении основных отличий между птицей и самолетом называет только их разную геометрию крыла (авиаконструктор по профессии) и управление летчиком. Черепные нервы: зрачки равновелики, прямая и содружественная реакция на свет сохранены, движения глазных яблок в полном объеме, искаженное восприятие цвета (желтый цвет воспринимается как красный — ахроматопсия). Лицо симметрично, язык по средней линии, умеренно выражен рефлекс Маринеску—Радовичи с двух сторон. Глотание не нарушено, мягкое небо подвижно. Объем движений в конечностях полный, мышечный тонус не изменен. Сухожильно-периостальные рефлексы средней живости, D=S, патологических стопных знаков нет. Все виды чувствительности (поверхностная, глубокая мышечная, двухмерно-пространственная) сохранены. Пальце-носовую и коленно-пяточную пробы выполняет удовлетворительно. Функции тазовых органов не нарушена. Самостоятельная ходьба затруднена из-за отсутствия контроля зрения (оптическая атаксия), однако при опоре на сопровождающего походка существенно не нарушена.
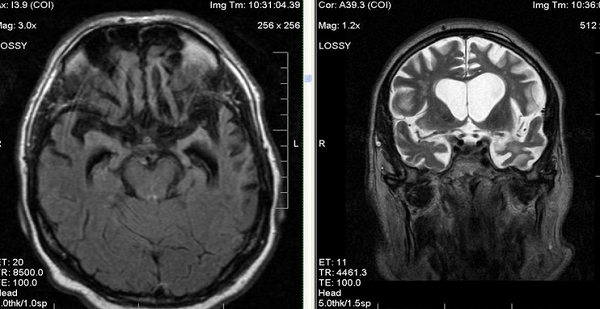
Обследование: рутинные общеклинические и биохимические анализы крови (в том числе многократно на общий холестерин и триглицериды) — без отклонений от нормы. В сыворотке крови: витамин В 1 — 59 нмоль/л (норма 70—180 нмоль/л); витамин В 12 — 440 пг/мл (220—1000 пг/мл); свободный T4 — 0,9 нг/дл (0,9—1,8 нг/дл); тиреотропный гормон — 1,63 нг/дл (0,35—5,5 нг/дл). ЭКГ: ритм синусовый, горизонтальное положение электрической оси сердца. УЗИ брахиоцефальных артерий спустя 6 мес после операции: кинкинг правой внутренней сонной артерии с повышением линейной скорости кровотока до 128 см/с, магистрального типа; кровоток по левой внутренней сонной артерии свободный, ход прямолинейный, умеренный гипертонус по всем ветвям, компрессионные пробы без особенностей. УЗИ сердца: атеросклероз аорты и клапанных структур, систолическая функция удовлетворительная, камеры сердца не расширены. Консультация уролога: доброкачественная гиперплазия предстательной железы I стадии. Неоднократно осмотрен окулистом: остроту зрения проверить невозможно; при осмотре фундус-линзой диски зрительных нервов с сероватым оттенком, отека нет. Электроретинография: ответ с обоих глаз нормальной амплитуды и формы на все виды стимулов. Томография зрительного нерва: структура слоев нерва во всех сегментах сохранена (рис. 1).
| Рис. 1. Томография зрительного нерва пациента Д., 68 лет, с диагнозом задняя корковая атрофия: структура слоев нерва во всех сегментах сохранена. |
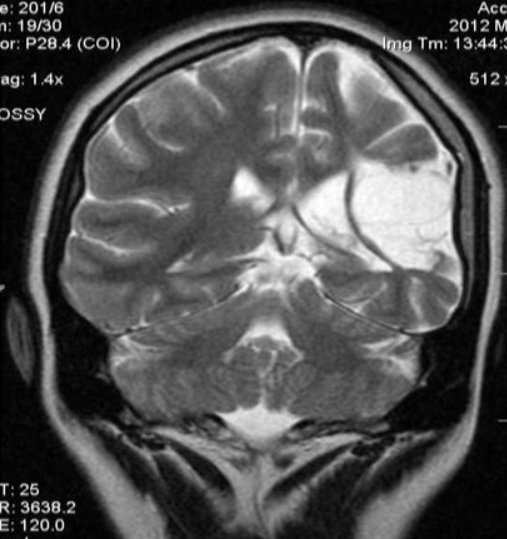
Зрительные вызванные потенциалы: признаки двустороннего ухудшения зрительной афферентации в кору, более выраженные при стимуляции левого глаза. МРТ головного мозга: расширение кортикальных борозд и желудочков мозга, выраженные в затылочных и теменных долях, больше справа (рис. 2).
| Рис. 2. МРТ головного мозга этого же больного: расширение желудочков мозга и кортикальных борозд (а), более выраженное в затылочных и теменных долях справа (б). |