группа риска пэп у новорожденных что это значит
Перинатальная энцефалопатия, ПЭП
Обширная группа состояний, синдромов и заболеваний нервной системы плода и новорожденного, развивающихся вследствие действия повреждающих факторов в перинатальный период. ПЭП принято называть время с 28 недели внутриутробного развития до 8-го дня жизни новорожденного.
Уровень заболеваемости и смертности новорожденных повышен у определенной группы беременных и рожениц, которые составляют группу высокого риска (30 % беременных). Существуют различные классификации факторов риска патологии, причем число их колеблется от 40 до 100. Наиболее важными из них являются социально-биологические условия, экстрагенитальные заболевания, акушерско-гинекологические факторы риска, осложнения беременности и родов, отмеченные в анамнезе. Часто наблюдается сочетание нескольких факторов риска, что повышает вероятность развития перинатальной патологии и ухудшает прогноз состояния плода и новорожденного.
Среди социально-биологических факторов риска большое значение имеет возраст матери (моложе 18 и старше 30 лет к моменту рождения первого ребенка), профессиональные вредности (работа на химическом производстве или связанная с радиацией, вибрацией, тяжелый физический труд), вредные привычки родителей (алкоголизм, курение, наркомания и др.), семейная отягощенность по наследственным заболеваниям и др. Экстрагенитальные заболевания беременной женщины, протекающие с обострениями и декомпенсацией, врожденные и приобретенные пороки сердца, гипертоническая болезнь, эндокринные заболевания, хроническая почечная недостаточность, анемии, полостные хирургические операции и другая патология нарушают нормальное внутриутробное развитие плода. Характер и выраженность этих нарушений зависят от степени тяжести имеющейся патологии. Значительно ухудшается прогноз для плода при присоединении поздних токсикозов к имеющемуся хроническому заболеванию беременной женщины.
Признаки перинатальной энцефалопатии (ПЭП)
Клиническая картина поражений нервной системы ребенка в новорожденный период при указанных выше заболеваниях матери протекает как острое состояние с симптомами угнетения ЦНС, судорогами и другими неврологическими проявлениями, нарушениями дыхания и кровообращения. В остром периоде заболеваний можно выделить, в зависимости от степени тяжести неврологических расстройств, три клинические формы: легкую, среднетяжелую и тяжелую В структуре перинатальной энцефалопатии большое место занимают интранатальные поражения: острая асфиксия (гипоксия плода и новорожденного, внутричерепная родовая травма). Нередко интранатальные повреждения возникают на фоне предшествующего нарушения развития плода.
В ранний постнатальный период (после родов) у новорожденных встречаются вторичные гнойные менингиты, абсцессы головного мозга, кровоизлияния в головной мозг и другие осложнения.
Вторичные повреждения нервной системы у новорожденных чаще всего возникают при гнойно-септических состояниях, нейротоксикозе, гипертермии. Возникающие гематоликвородинамические нарушения, гипоксия и гиперкапния могут, привести к метаболическим нарушениям, расстройству дыхания и кровообращения, способствующим появлению судорог, расстройств сознания и других неврологических изменений.
Диагностика перинатальной энцефалопатии
Сходство клинических синдромов у новорожденных при воздействии различных этиологических факторов вызывает значительные диагностические трудности, тем более что поражение головного мозга ребенка нередко обусловливается воздействием нескольких факторов.
Лечение ПЭП
При раннем комплексном лечении у большинства детей наблюдается значительное, а иногда и полное восстановление нарушенных функций к 1-2 годам жизни. В некоторых случаях сохраняются симптомы минимальной церебральной дисфункции, гидроцефалия, микроцефалия, органические формы поражения ЦНС очагового характера, детский церебральный паралич, судорожный синдром и др.
Лечение детей с перинатальной энцефалопатией (ПЭП) проводится в два этапа. В острый период назначают патогенетическую (гемостатическая, дегидратационная, дезинтоксикационная; устранение метаболических нарушений, гипофункции надпочечников, дыхательных расстройств) и симптоматическую (устранение сердечно-сосудистой недостаточности, гипертермии, дыхательной недостаточности, судорог, повышенной нервно-рефлекторной возбудимости) терапию. В восстановительный период продолжают патогенетическую и симптоматическую терапию и назначают стимулирующие средства. При судорогах необходимы подбор противосудорожных препаратов и их комбинация в зависимости от характера судорог. Важное место в восстановительной терапии занимают массаж и ЛФК, которые нормализуют мышечный тонус, улучшают обменные процессы, восстанавливают врожденные двигательные рефлексы и устраняют патологические синергии. Только комплексный патогенетический подход к лечению поражений ЦНС новорожденного с соблюдением принципов этапности и непрерывности в значительной мере способствует восстановлению нарушенных функций.
При сохранении неврологической симптоматики на 2-м году жизни выставляется диагноз минимальная мозговая дисфункция.
Причины возникновения перинатальной энцефалопатии (ПЭП)
Основная роль принадлежит разнообразным вредным факторам пре- и перинатального периода и, вероятно, прежде всего данный синдром проявляется у детей, перенесших гипоксию. Обращают также внимание на роль недоношенности.
Признаки ПЭП
М. ц. д. крайне вариабельна и изменяется с возрастом. Основные признаки синдрома наиболее ярко выступают у школьников, особенно в первые 2—3 года обучения. Большинство детей отличаются повышенной моторной активностью, особенно в раннем возрасте. Они не могут длительное время сосредоточиться на чем-нибудь одном, легко отвлекаются различными раздражителями. Настроение их быстро меняется от приподнятого до депрессивного; иногда возникают беспричинные приступы злости, ярости, гнева не только по отношению к окружающим, но и к себе. Они предпочитают играть с детьми младшего возраста. Плохо засыпают, сон их неглубокий, часто просыпаются, вскрикивают во сне. В первых классах школы у некоторых детей возникают трудности в обучении, которые не связаны с умственным дефектом или нарушениями поведения. Может быть нарушено восприятие пространственных взаимоотношений, нарушены счет и чтение. Некоторые дети или не могут писать совсем, или их письмо, как и чтение, носит зеркальный характер. С возрастом появляются и нарастают трудности в абстрактном мышлении. Особенно частыми бывают речевые нарушения (задержка развития речи, артикуляционные недостатки, замедленность или наоборот,’ взрывчатость и т. д.). У многих детей с М. ц. д. наблюдаются черты дисплазии (деформации черепа, лицевого скелета, ушных раковин, высокое небо, неправильный рост зубов, прогнатизм и т. д.). Часто отмечаются нарушения черепной иннервации: косоглазие, в частности косоглазие. Многочисленны двигательные нарушения: мышечная дистония, асимметрия мышечного тонуса, наличие патологических рефлексов. Более чем у 25 % больных детей развивается вегетативная дисфункция. Дети часто неловки, неуклюжи, у них имеются трудности в завязывании шнурков, застегивании пуговиц, в дальнейшем возникают затруднения в манипулировании ножницами, в письме. Могут обнаруживаться неустойчивость при ходьбе. Перечисленные признаки М. ц. д. не являются строго специфичными, часто варьируют, степень их выраженности различна.
Поскольку эти признаки наблюдаются и при некоторых других заболеваниях (олигофрения, психозы и пр.), правильную оценку состояния ребенка можно дать только при динамическом наблюдении с обязательной консультацией психиатра, психолога.
Лечение перинатальной энцефалопатии
Требуется создания спокойной доброжелательной обстановки, ровного отношения к ребенку как дома, в яслях, детском саду, так и в лечебном учреждении. Родителям следует избегать излишней строгости, требовательности к ребенку, воздержаться от применения каких-либо мер наказания и в то же время не опекать чрезмерно ребенка. Для коррекции нарушений поведения ребенка применяют успокаивающие средства. Назначают также ноотропные и общеукрепляющие средства, витамины. Обязательна консультация детского невролога, психиатра.
Перинатальная энцефалопатия
Перинатальная энцефалопатия – это различные поражения центральной нервной системы, возникшие в период внутриутробного развития, во время родов или в раннем неонатальном периоде. Перинатальная энцефалопатия может заявлять о себе синдромом угнетения или гипервозбудимости ЦНС, двигательными нарушениями, гипертензионно-гидроцефальным, судорожным, вегето-висцеральным синдромом, задержкой темпов моторного, психического и речевого развития. Диагностика перинатальной энцефалопатии включает нейросонографию, допплерографию, МРТ и КТ головного мозга, ЭЭГ. Лечение перинатальной энцефалопатии предполагает проведение посиндромной медикаментозной терапии, повторных курсов массажа, ЛФК, логопедической коррекции.
Общие сведения
Перинатальная энцефалопатия (ПЭП) – мозговая дисфункция, вызванная гипоксическим, травматическим, инфекционным, токсико-метаболическим воздействием на ЦНС плода и новорожденного. Использование собирательного термина «перинатальная энцефалопатия» в детской неврологии и педиатрии обусловлено схожестью клинической картины, развивающейся при различных механизмах повреждения головного мозга. Поэтому, строго говоря, формулировка «перинатальная энцефалопатия» не является диагнозом и требует дальнейшего синдромологического анализа.
В структуре патологии нервной системы детского возраста перинатальная энцефалопатия составляет более 60%. Последствия перинатальной энцефалопатии у детей могут варьировать от минимальной мозговой дисфункции и вегето-сосудистой дистонии до гидроцефалии, ДЦП и эпилепсии.
Причины
Ведущей причиной повреждения головного мозга плода и новорожденного в перинатальном периоде выступает внутриутробная гипоксия. Т. о., перинатальная энцефалопатия может являться следствием:
Кроме этого, перинатальная гипоксическая энцефалопатия может развиваться и в первые дни после рождения, например, при синдроме дыхательных расстройств, врожденных пороках сердца, сепсисе новорожденных и т. д.
Патогенез
Независимо от непосредственной причины, во всех случаях гипоксического поражения ЦНС пусковым механизмом служит недостаток кислорода. Другие дисметаболические нарушения (ацидоз, гипогликемия, гипо- или гипернатриемия, гипо-/ гипермагниемия, гипокальциемия) обычно возникают вслед за гипоксическим поражением ЦНС.
Классификация
В течении перинатальной энцефалопатии выделяют острый период (первый месяц жизни), ранний восстановительный (до 4-6 месяцев) и поздний восстановительный периоды (до 1-2-х лет) и период остаточных явлений.
К основным клиническим синдромам перинатальной энцефалопатии относятся синдром двигательных расстройств, синдром повышенной нервно-рефлекторной возбудимости (синдром гипервозбудимости), синдром угнетения ЦНС, гипертензионно-гидроцефальный синдром, судорожный синдром, вегето-висцеральный синдром.
При определении степени тяжести перинатальной энцефалопатии учитывается оценка состояния новорожденного по шкале АПГАР:
Симптомы перинатальной энцефалопатии
Ранние признаки перинатальной энцефалопатии могут быть выявлены неонатологом сразу после рождения ребенка. К ним относятся слабый или поздний крик новорожденного, длительный цианоз, отсутствие сосательного рефлекса, изменения двигательной активности и др.
Клиника легкой формы перинатальной энцефалопатии включает повышенную спонтанную двигательную активность новорожденного, трудности засыпания, поверхностный беспокойный сон, частый плач, мышечную дистонию, тремор подбородка и конечностей. Перечисленные нарушения обычно обратимы и регрессируют в течение первого месяца жизни.
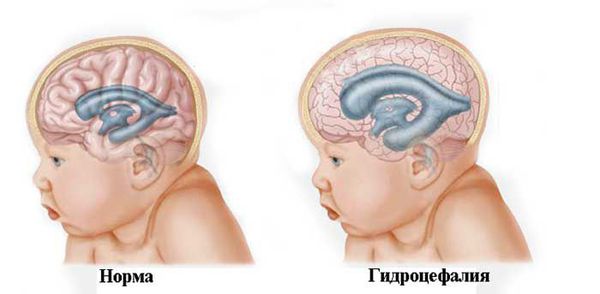
Синдром угнетения ЦНС при среднетяжелой форме перинатальной энцефалопатии протекает с вялостью, гипорефлексией, гиподинамией, диффузной мышечной гипотонией. Типично наличие очаговых неврологических расстройств: анизокории, птоза, сходящегося косоглазия, нистагма, нарушения сосания и глотания, асимметрии носогубных складок, асимметрии сухожильно-надкостничных рефлексов. Гипертензионно-гидроцефальный синдром характеризуется напряжением и выбуханием большого родничка, расхождением швов, увеличением окружности головы, нарушением сна, пронзительными вскрикиваниями. Неврологические расстройства при среднетяжелой перинатальной энцефалопатии частично регрессируют к позднему восстановительному периоду.
Тяжелая степень перинатальной энцефалопатии сопровождается адинамией, мышечной гипотонией вплоть до атонии, отсутствием врожденных рефлексов, реакции на болевые раздражители, горизонтальным и вертикальным нистагмом, аритмичным дыханием и пульсом, брадикардией, артериальной гипотонией, приступами судорог. Тяжелое состояние ребенка может сохраняться от нескольких недель до 2-х месяцев. Исходом тяжелой перинатальной энцефалопатии, как правило, является та или иная форма неврологической патологии.
В раннем и позднем восстановительном периодах перинатальной энцефалопатии встречаются синдромы: церебрастенический (астеноневротический), двигательных нарушений, судорожный, вегегативно-висцеральный, гипертензионно-гидроцефальный.
Синдром двигательных нарушений может проявляться мышечным гипо-, гипертонусом или дистонией, гиперкинезами, парезами и параличами. Астеноневротическому синдрому соответствуют нарушения сна, эмоциональная лабильность, двигательное беспокойство ребенка.
Судорожный синдром в восстановительном периоде перинатальной энцефалопатии может выражаться не только непосредственно судорогами, но и мелкоамплитудным дрожанием, автоматическими жевательными движениями, кратковременной остановкой дыхания, спазмом глазных яблок и т. д.
Вегето-висцеральная дисфункция при перинатальной энцефалопатии проявляется микроциркуляторными нарушениями (бледностью и мраморностью кожных покровов, преходящим акроцианозом, холодными конечностями), желудочно-кишечными дискинезиями (срыгиванием, диспепсией, кишечными коликами и др.), лабильностью сердечно-сосудистой системы (тахикардией, брадикардией, аритмией) и т. д.
Исходом перинатальной энцефалопатии у детей может являться выздоровление, темповая задержка развития (ЗПР, ЗРР), минимальная мозговая дисфункция, синдром дефицита внимания и гиперактивности (СДВГ), грубые органические поражения ЦНС (ДЦП, эпилепсия, олигофрения, прогрессирующая гидроцефалия).
Диагностика
Признаки перинатальной энцефалопатии обычно выявляются при осмотре и объективном обследовании ребенка педиатром или детским неврологом. При этом важно учитывать данные о течении беременности, родов, состоянии ребенка сразу после рождения. Однако для определения характера поражения головного мозга и оценки степени тяжести перинатальной энцефалопатии требуется проведение дополнительных лабораторных и инструментальных исследований.
В целях изучения показателей метаболизма проводится определение КОС и газового состава крови, уровня глюкозы, электролитов, анализ состава спинномозговой жидкости.
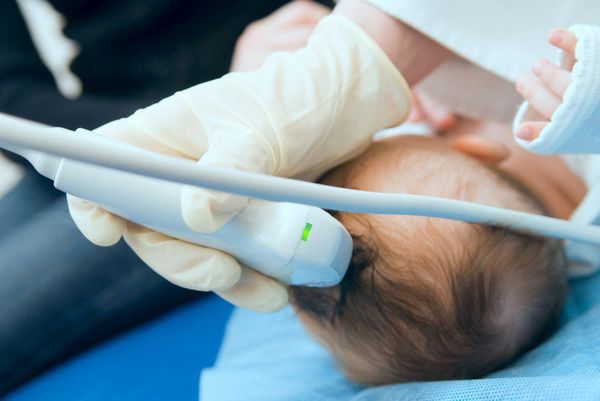
Для уточнения гипоксически-ишемических изменений мозговой ткани, обнаруженных при НСГ, проводится КТ или МРТ головного мозга ребенку. С целью оценки кровоснабжения головного мозга выполняется допплерография сосудов шеи ребенку и дуплексное сканирование артерий головы. ЭЭГ ребенку представляет наибольшую ценность в диагностике перинатальной энцефалопатии, протекающей с судорожным синдромом. При необходимости обследование ребенка может дополняться ЭхоЭГ, РЭГ, электронейромиографией, рентгенографией шейного отдела позвоночника.
Ребенку с перинатальной энцефалопатией необходима консультация окулиста с исследованием глазного дна. При задержке психического и речевого развития показана консультация детского психолога и логопеда.
Лечение перинатальной энцефалопатии
В остром периоде лечение ребенка с перинатальной энцефалопатией осуществляется в отделении патологии новорожденных. Ребенку показан щадящий режим, оксигенотерапия, при необходимости – зондовое питание.
Медикаментозная терапия назначается с учетом преобладающих синдромов перинатальной энцефалопатии. Для уменьшения внутричерепной гипертензии проводится дегидратационная терапия (маннитол), вводятся кортикостероиды (преднизолон, дексаметазон и др.), выполняются лечебные спинномозговые пункции.
С целью нормализации метаболизма нервной ткани и повышения ее устойчивости к гипоксии осуществляется инфузионная терапия – введение растворов глюкозы, калия, кальция, аскорбиновой кислоты, препаратов магния и т. д. Для борьбы с судорогами используется фенобарбитал, диазепам и др. В рамках терапии перинатальной энцефалопатии показано назначение препаратов, улучшающих кровообращение и метаболизм головного мозга (винпоцетина, пирацетама, кортексина, депротеинизированного гемодеривата крови телят и др.).
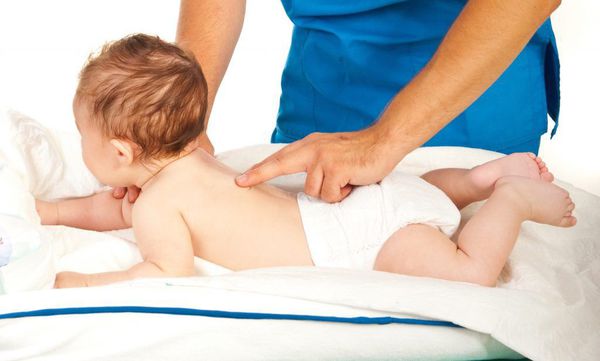
В восстановительном периоде лечение ребенка с перинатальной энцефалопатией, как правило, осуществляется амбулаторно или в условиях дневного стационара. Проводятся повторные курсы лекарственной терапии ноотропными препаратами и ангиопротекторами, лечебная физкультура, плавание, массаж, физиопроцедуры (амплипульстерапия, электрофорез), гомеопатическая терапии, фитотерапия, остеопатия.
Профилактика перинатальной энцефалопатии
Полное выздоровление, как исход легкой степени перинатальной энцефалопатии наступает у 20-30 % детей. В остальных случаях в резидуальном периоде развиваются те или иные неврологические синдромы. Серьезность последствий зависит от характера и тяжести повреждения, своевременности и полноты оказания лечебной помощи. Высокая пластичность ЦНС у детей обусловливает большой резерв для восстановления нарушенных функций в первые месяцы жизни, поэтому крайне важно начать лечение как можно раньше даже при минимальных проявлениях перинатальной энцефалопатии.
Профилактика перинатальной энцефалопатии включает минимизацию факторов риска при беременности и родоразрешении. Основной задачей будущей мамы и акушеров-гинекологов на этапе ведения беременности служит предупреждение внутриутробной гипоксии, что может быть достигнуто терапией хронических заболеваний, коррекцией патологического течения беременности. Во время родов необходимо проводить профилактику интранатального травматизма плода.
Что такое перинатальная энцефалопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гавриловой Татьяны Алексеевны, детского невролога со стажем в 20 лет.
Определение болезни. Причины заболевания
Перинатальная энцефалопатия (перинатальное поражение центральной нервной системы) — это заболевание, которое характеризуется повреждением нервной системы ребёнка в перинатальный период.
Перинатальная энцефалопатия (ПЭП) и перинатальное поражение ЦНС — это равнозначные термины, однако детские неврологи чаще применяют второй вариант при постановке диагноза.
В РФ принято объединять всевозможные варианты поражения нервной системы под одним общим диагнозом – «перинатальная энцефалопатия», а в международной классификации, наоборот, максимально уточнять его название и код.
То есть российскому обобщённому диагнозу «перинатальная энцефалопатия» в МКБ-10 может соответствовать несколько уточнённых диагнозов, например:
Основные факторы, приводящие к повреждению нервной системы во время беременности:
Основные факторы, приводящие к повреждению нервной системы в родах:
Основные факторы, приводящие к повреждению головного мозга после родов:
Симптомы перинатальной энцефалопатии
Уже при рождении при наличии тяжёлой родовой травмы с внутричерепным или внутрижелудочковым кровоизлиянием, асфиксией в родах и т. д. у детей отмечаются такие проявления, как угнетение или возбуждение ЦНС, внутричерепная гипертензия (повышенное давление), судороги и даже кома. В таком случае дети экстренно госпитализируются в отделение неонатологии, где получают интенсивное лечение под постоянным наблюдением врачей с внутривенным введением лекарственных препаратов. При необходимости детей временно подключают к аппарату ИВЛ (искусственной вентиляции лёгких).
У детей до года с перинатальной энцефалопатией клинические проявления делят на несколько групп.
Синдром двигательных нарушений:
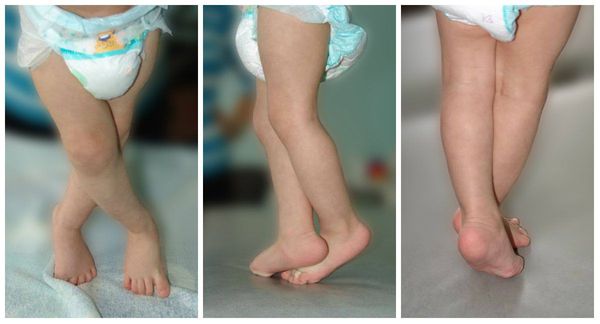
Мышечный тонус при этом может быть повышен либо снижен. При повышении тонуса мышц в руках преобладает тонус в сгибателях (ребёнок держит ручки в кулачках), в ногах преобладает тонус в икроножных мышцах и приводящей группе мышц бедра (при попытке поставить на поверхность ребёнок поджимает пальцы стоп, опора на носочки с перекрёстом).
Также у многих детей с перинатальным поражением ЦНС отмечается задержка психомоторного развития. В связи с чем детский невролог должен чётко знать календарь психомоторного развития у детей до года. При нормальном психомоторном развитии дети начинают:
Существуют индивидуальные особенности развития, небольшие отклонения в развитии могут проходить самостоятельно, но отставание в психомоторном развитии доношенного ребёнка на 2 месяца и более требует осмотра детского невролога для решения вопроса: нуждается ли ребёнок в лечении и назначении комплексной реабилитации.
Не стоит заниматься самолечением, обследование и лечение ребёнку должен назначить детский невролог.
Патогенез перинатальной энцефалопатии
При неблагополучном течении беременности и родов универсальным патогенетическим фактором, повреждающим головной мозг, является гипоксия — это недостаточное поступление кислорода к клеткам головного мозга.
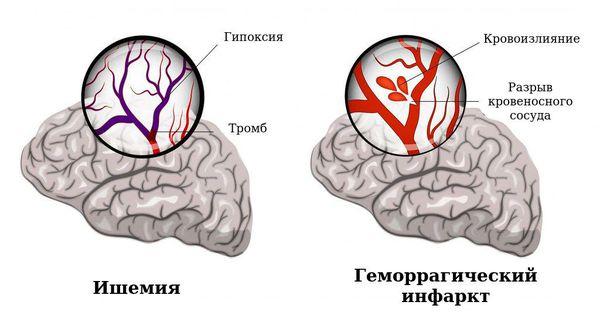
Существует два основных варианта повреждения головного мозга:
Поражение нервной системы при внутриутробных инфекциях сопровождается вовлечением в воспалительный процесс тканей головного мозга и его оболочек (энцефалит, менингит), повышением внутричерепного давления и присоединением судорог.
Возможен также механический перелом ключицы, с повреждением нервного сплетения, расположенного вблизи, возможно механическое повреждение лицевого нерва с формированием в дальнейшем пареза (ослабления) лицевого нерва. При тяжёлых родах возможно формирование ротационного подвывиха шейных позвонков.
Классификация и стадии развития перинатальной энцефалопатии
Перинатальные поражения ЦНС в зависимости от основного повреждающего фактора:
Длительность острого периода:
Восстановительный период длится от месяца до года, у недоношенных детей этот период удлиняется до 2 лет.
Осложнения перинатальной энцефалопатии
В случае тяжёлого поражения нервной системы и несвоевременного начала комплексного лечения впоследствии возможно формирование серьёзных нарушений:
Диагностика перинатальной энцефалопатии
В тех случаях, когда неврологические нарушения были ярко выражены изначально, диагноз перинатальной энцефалопатии устанавливается непосредственно в роддоме и ребёнок своевременно направляется в отделение неонатологии для интенсивной терапии.
В таком случае диагноз ставится на основании:
Далее невролог назначает ребёнку обследование:
При осмотре глазного дна отмечается ангиопатия сосудов глазного дна: сужение артерий, расширение и патологическая извитость вен. Однако провести осмотр глазного дна у маленького ребёнка не всегда удаётся, так как он не может зафиксировать взор в нужную для осмотра точку.
Лечение перинатальной энцефалопатии
Лечение перинатальной патологии в острый период проводится в отделении неонатологии.
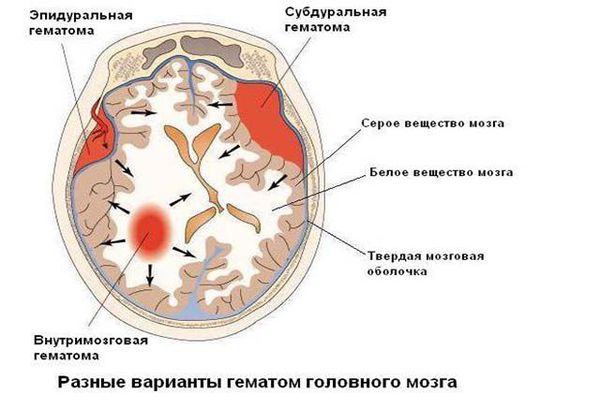
Оперативное лечение может понадобиться при наличии у ребёнка большой гематомы внутри полости черепа — её удаление возможно только хирургическим путём.
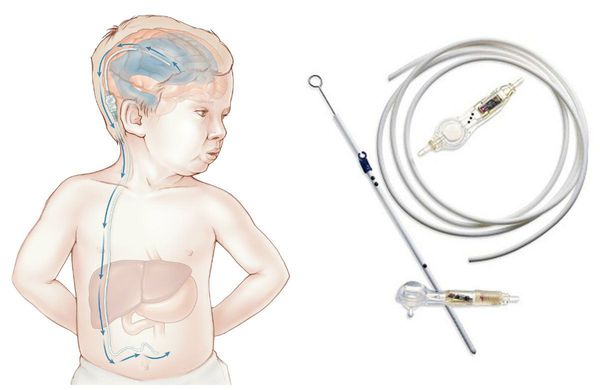
При нарастающей закрытой гидроцефалии, чтобы избежать атрофии головного мозга от сдавления его жидкостью, детям проводят шунтирующую операцию — устанавливают шунт (пластиковую трубочку, по которой лишняя жидкость из полости черепа отводится в брюшную полость и там всасывается).
Однако большинство родителей сталкивается с необходимостью лечения ребёнка с перинатальной энцефалопатией в восстановительный период до 1 года в связи с нарушением мышечного тонуса, задержкой развития, гипертензионно-гидроцефальным синдромом и прочими проявлениями.
Наибольшего эффекта можно добиться с помощью комплексного лечебного подхода.
ЛФК — лечебная физкультура. Может включать различные виды:
Микротоковая рефлексотерапия (МТРТ) — новая медицинская технология, разрешённая Минздравом РФ и рекомендованная для лечения детей с органическим поражением головного мозга, с задержками развития двигательного, речевого, психического развития и ДЦП. Лечение проводится в амбулаторном режиме в реабилитационных центрах в различных регионах РФ.
Лечебное воздействие физиологичное и безболезненное, оказывается токами микроамперного диапазона на нейрорефлекторные зоны на различных участках кожного покрова. Микротоки в 10 раз меньшие, чем при стандартной физиотерапии. Лечение проводится по индивидуальной схеме с учётом всех имеющихся у ребёнка проявлений перинатальной энцефалопатии.
В процессе лечения восстанавливается нормальная рефлекторная деятельность головного мозга, нормализуется мышечный тонус: спастичные (напряжённые) мышцы — расслабляются, гипотоничные (ослабленные) — стимулируются. МТРТ стабилизирует тонус сосудов головного мозга, что позволяет скомпенсировать внутричерепное давление.
Мочегонные препараты целесообразно использовать только при повышении внутричерепного давления (расширение ликворных пространств на НСГ, наличие клинических проявлений гипертензионно-гидроцефального синдрома).
Прогноз. Профилактика
В качестве профилактики необходимо минимизировать факторы риска при беременности и родоразрешении. Важнейшей задачей является предупреждение внутриутробной гипоксии. Для этого важно провести адекватную терапию имеющихся хронических заболеваний и своевременную коррекцию течения осложнённой беременности.