голоядерные элементы что это значит
Цитологическая диагностика заболеваний шейки матки
Цитологическое исследование мазков из шейки матки позволяет оценить состояние слизистой оболочки, наличие или отсутствие признаков патологических процессов (реактивных, предопухолевых, опухолей). При выявлении другими лабораторными методами инфекционного агента (вирус папилломы человека, бактериальные и паразитарные инфекции), цитологический метод позволяет оценить реакцию организма на инфекционный агент, наличие или отсутствие признаков повреждения, пролиферации, метаплазии или трансформации эпителия. Возможно также при исследовании мазка определить причину изменений эпителия (наличие воспаления с ориентировочным или уверенным определением патогенной микробиоты (микрофлоры), патологических процессов, связанных с гормональным, лекарственным, механическим, лучевым воздействием на организм женщины и шейку матки, состояний, чреватых опасностью возникновения дисплазии и рака шейки матки, а при их развитии установить правильный диагноз. В связи с этим цитологическое исследование применяют как при скрининге (мазки с визуально нормальной шейки матки), так и при наличии видимых при гинекологическом осмотре изменений слизистой оболочки.
Получение материала
Рак шейки матки чаще всего развивается в зоне трансформации, ему предшествуют фоновые процессы и внутриэпителиальные поражения (дисплазия эпителия), которые могут располагаться на небольших участках, поэтому важно, чтобы материал был получен со всей поверхности шейки матки, особенно из зоны стыка плоского и цилиндрического эпителия. Число измененных клеток в мазке бывает различным, и если их мало, то увеличивается вероятность, что патологические изменения могут быть пропущены при просмотре препарата. Для эффективного цитологического исследования необходимо учитывать:
Материал из шейки матки должен брать врач-гинеколог или (при скрининге, профилактическом осмотре) хорошо обученная медицинская сестра (акушерка).
Важно, чтобы в мазок попадал материал из зоны трансформации, так как около 90% опухолей исходит из зоны стыка плоского и цилиндрического эпителия и зоны трансформации и только 10% из цилиндрического эпителия цервикального канала.
С диагностической целью материал получают раздельно из эктоцервикса (влагалищной порции шейки матки) и эндоцервикса (цервикального канала) с помощью шпателя и специальной щетки (типа Cytobrush). При проведении профилактического осмотра используют Cervex-Brush, различные модификации шпателя Эйра и другие приспособления для получения материала одновременно из влагалищной части шейки матки, зоны стыка (трансформации) и цервикального канала.
Перед получением материала шейку матки обнажают в “зеркалах”, дополнительных манипуляций не проводят (шейку не смазывают, слизь не удаляют; если слизи много – ее аккуратно снимают ватным тампоном, не надавливая на шейку матки.). Щетку (шпатель Эйра) вводят в наружный зев шейки матки, осторожно направляя центральную часть приспособления по оси цервикального канала. Далее ее наконечник поворачивают на 360° (по часовой стрелке), достигая тем самым получения достаточного числа клеток из эктоцервикса и из зоны трансформации. Введение инструмента выполняют очень бережно, стараясь не повредить шейку матки. Затем щетку (шпатель) выводят из канала.
Приготовление препаратов
Перенос образца на предметное стекло (традиционный мазок) должен происходить быстро, без подсушивания и потери прилипших к инструменту слизи и клеток. Обязательно перенести на стекло материал с обеих сторон шпателя или щетки.
Если предполагается приготовление тонкослойного препарата с помощью метода жидкостной цитологии, головку щетки отсоединяют от ручки и помещают в контейнер со стабилизирующим раствором.
Фиксация мазков выполняется в зависимости от предполагаемого метода окрашивания.
Окрашивание по Папаниколау и гематоксилин-эозином наиболее информативны в оценке изменений эпителия шейки матки; любая модификация метода Романовского несколько уступает этим методам, однако при наличии опыта позволяет правильно оценить и характер патологических процессов в эпителии и микрофлору.
Клеточный состав мазков представлен слущенными клетками, находящимися на поверхности эпителиального пласта. При адекватном получении материала с поверхности слизистой оболочки шейки матки и из цервикального канала в мазок попадают клетки влагалищной порции шейки матки (многослойный плоский неороговевающий эпителий), зоны стыка или трансформации (цилиндрический и, при наличии плоскоклеточной метаплазии, метаплазированный эпителий) и клетки цервикального канала (цилиндрический эпителий). Условно клетки многослойного плоского неороговевающего эпителия принято делить на четыре типа: поверхностные, промежуточные, парабазальные, базальные. Чем лучше выражена способность эпителия к созреванию, тем более зрелые клетки попадают в мазок. При атрофических изменениях на поверхности эпителиального пласта расположены менее зрелые клетки.
Интерпретация результатов цитологического исследования
Наиболее распространенная в настоящее время – классификация Bethesda (The Bethesda System), разработанная в США в 1988 г, в которую вносили несколько изменений. Классификация создана для более эффективной передачи информации из лаборатории врачам клинических специальностей и обеспечения стандартизации лечения диагностированных нарушений, а также последующего наблюдения за больными.
В классификации Bethesda выделяют плоскоклеточные интраэпителиальные поражения низкой и высокой степени (squamous intraepithelial lesions of low grade and high grade – LSIL и HSIL) и инвазивный рак. Плоскоклеточные интраэпителиальные поражения низкой степени включают изменения, связанные с папилломавирусной инфекцией и слабой дисплазией (CIN I), высокой степени – умеренную дисплазию (CIN II), тяжелую дисплазию (CIN III) и внутриэпителиальный рак (cr in situ). В этой классификации имеются также указания на специфические инфекционные агенты, вызывающие заболевания, передавае мые половым путем.
Для обозначения клеточных изменений, которые трудно дифференцировать между реактивными состояниями и дисплазией предложен термин ASCUS – atypical squamous cells of undetermined significance (клетки плоского эпителия с атипией неясного значения). Для клинициста этот термин мало информативен, однако он нацеливает врача на то, что данная пациентка нуждается в обследовании и/или в динамическом наблюдении. В классификацию Bethesda в настоящее время введен также термин NILM – no intraepithelial lesion or malignancy, объединяющий норму, доброкачественные изменения, реактивные изменения.
Так как данные классификации используются в практике врача-цитолога, ниже приведены параллели между классификацией Bethesda и классификацией, распространенной в России (Табл. 22). Цитологическое стандартизованное заключениепо материалу из шейки матки (форма № 446/у), утверждено приказом Минздрава России от 24.04.2003 № 174.
Причины получения неполноценного материала различны, поэтому цитолог перечисляет типы клеток, обнаруженные в мазках и по возможности указывает причину, по которой материал признан неполноценным.
Атипичные клетки – это рак или нет?
Атипичные клетки – это такие клетки, которые под воздействием различных неблагоприятных факторов из обычной нормальной клетки человеческого организма преобразовались в нехарактерную структуру, изменили свой размер и форму. Организм в свою очередь теряет контроль над такими клетками, поэтому существует риск перерождения атипических клеток, что может привести к образованию рака.
Что может повлиять на образование атипичных клеток:
Это некоторые факторы, которые могут привести к образованию атипичных клеток. К сожалению, точной причины их возникновения сказать никто не может. Даже какой-то незначительный сбой в организме может привести к возникновению не одной и даже не двух таких клеток, а тысяч.
Как происходит перерождение атипичных клеток в рак
Давно известно, что образование клеток с измененной ДНК появляются постоянно. Но появление атипичных клеток не всегда приводят к раку. В нашем организме есть защитный механизм, процесс старение и уничтожение клеток, так называемый апоптоз. Он отвечает за то, чтобы аномальные клетки исчезали из организма. Но любая система может дать сбой, и в результате атипичные клетки затаятся в организме. При таком раскладе есть вероятность их перерождения в раковые клетки.
Что делать, если обнаружили атипичные клетки во время биопсии? Рак это или нет?
В такой ситуации лучше перестраховаться, чем что-то пропустить. Ведь ранняя диагностика рака может спасти вам жизнь.
Иногда врач назначает какое-то конкретное лечение, чтобы постараться остановить образование атипичных клеток. Либо может понадобиться еще один образец ткани – дополнительная биопсия, чтобы быть уверенным в отсутствии рака или какого-то другого заболевания.
Голоядерные элементы что это значит
«Нет сомнения, что раковые клетки столь же разнообразны, как и сами опухоли. Ввиду чрезвычайной сложности каждой отдельной клетки можно даже полагать, что каждая раковая клетка, вероятно, отличается от любой другой»,— так писал В Бернар еще в 50-е годы. Действительно, полиморфизм опухолевых клеток — одна из их характерых черт, однако, степень полиморфизма в одной и той же и в разных опухолях колеблется в очень широких пределах и касается как формы, так и размеров клеток. Клеточный состав опухолей может быть представлен также и однообразными мономорфными клетками.
Принято считать, это следует подчеркнуть, что чем более резко выражен клеточный полиморфизм, тем злокачественнее опухоль и хуже прогноз. Однако полного соответствия между этими признаками нет, н нередко как раз наиболее злокачественные новообразования отличаются мономорфностью.
Для новообразований также характерно значительное варьирование формы, размеров и плотности ядер опухолевых клеток, высокое ядерно-цитоплазматическое отношение. Нередко ядра бывают крупные, резко полиморфные, гиперхромные. Они могут содержать несколько ядрышек, иногда гипертрофированных.
Изменения хроматина в опухолевых клетках могут характеризоваться нарастанием процесса его гетерохроматизации, при этом интенсивно окрашивающийся гетерохроматин имеет мелко- или круиноглыбчатое строение, занимает периферические или центральные участки ядра или распределяется диффузно по нему. Соответственно варьируют светлоокрашенные участки, содержащие эухроматин. Следует сказать, что соотношение в ядрах гетерохроматина, являющегося более инертной (конденсированной) частью хроматина, и эухроматяна, содержащего основную массу активно функционирующих генов, значительно варьирует от опухоли к опухоли н от одной клетки к другой в одном и том же новообразовании, отражая степень дифференцнровки ядра. На гистологических препаратах, окрашенных гематоксилином и эозином, степень гиперхромиости ядер обусловлена выраженностью в них гетерохроматизации.
Специализированной разновидностью гетерохроматина является так называемый половой хроматин, иногда встречающийся в виде отдельной глыбки, часто расположенной под ядерной мембраной н образующейся за счет инактивации целой Х-хромосомы или ее части. Некоторые исследователи считают, что, во-первых, чем ниже содержание полового хроматина, в частности при раке молочной железы, тем выше степень злокачественности опухоли, и, во-вторых, они видят прямую связь между содержанием полового хроматина и гормональной чувствительностью опухоли. Обе эти точки зрения о значении полового хроматина не без основания оспариваются. При определении гормональной чувствительности опухоли предпочтение следует отдавать высокоспецифичным и высокочувствительным методам определения рецепторов гормонов, расположенных на поверхности опухолевых клеток и определяющих «поведение» последних.
Каждая конкретная опухоль обычно представляет собой популяцию клеток с изменчивым числом хромосом, т. е. неравномерным содержанием ДНК. Однако в опухоли при этом можно обычно выделить одну, две или несколько модальных линий со стабильно повышенным содержанием ДНК, соответствующим определенной плоидности числа хромосом. Гистограммы, построенные на основании цитоспектрометрни, цитоспектрофлуориметрии, импульсной цитофотометрии или иных способов, отражают модальную линию или линии и все варианты содержания ДНК в данной опухоли. Их анализ может иметь важное практическое значение для дифференциальной диагностики предопухолевых и опухолевых процессов, так как при последних количество ДНК увеличено.
Морфологическая катаплазия опухолевых клеток значительно варьирует от новообразования к новообразованию, в связи с чем делались многочисленные попытки найти корреляцию между ее выраженностью и степенью злокачественности опухоли.
Распространение получило исследование степени злокачественности плоскоклеточного рака гортани на основании определения различных сторон клеточной катаплазии (расположения клеток, степени их кератинизации, ядерного полиморфизма, митозов и др. ).
Разбирая значение клеточной катаплазии в определении степени злокачественности опухоли с точки зрения ее прогноза, следует подчеркнуть два обстоятельства. Во-первых, использование электронной микроскопии в диагностике опухолей человека позволяет, как никогда раньше, объективно оценивать степень дифференцировки опухолевых клеток и их гистогенетическую (точнее цитогенетическую) принадлежность, о чем подробнее будет изложено в следующем разделе. Во-вторых, важным является определение не одного, а суммы факторов (признаков), определяющих в своей совокупности степень злокачественности и прогноз для конкретного вида опухоли, в связи с чем наибольшие перспективы имеет многофакторный анализ с использованием электронно-вычислительной техники.
В определении степени злокачественности опухоли и ее прогноза важное значение имеют не только признаки клеточной катаплазни, но и другие факторы, как, например, состояние стромы, лимфоидная инфильтрация, глубина инвазии и многие иные клинико-анатомические проявления опухолевого роста, которых мы в рамках данной статьи не касаемся, но учитывать которые необходимо.
Голоядерные элементы что это значит
Тонкоигольная биопсия щитовидной железы позволяет оценить морфологию фолликулярных клеток и их ядер, архитектонику тканей, состав слизи, наличие фоновых процессов (дегенерация, воспаление, опухолевый рост, некроз).
К доброкачественным фолликулярным процессам относятся фолликулярная аденома с макрофолликулярным строением; гиперпластические или коллоидные узелки при эндемическом зобе. Данные образования отличаются медленным ростом, требуется лишь наблюдение.
Для них характерен умеренный клеточный состав, избыток коллоидных телец, присутствие воспаления или дегенерации, макрофолликулярная структура тканей с их уплощением. Подозрение на злокачественность возникает при обнаружении микрофолликулярных аденом, фолликулярных карцином, фалликулярных форм папиллярных карцином; всех их отличает гиперклеточный аспират с микрофолликулярным строением, отсутствие или малое количество коллоида, трехмерные скопления клеток, часто также присутствует атипия ядер.
При папиллярной карциноме биоптат обычно гиперклеточный с солидной или папиллярной структурой, также отмечается увеличение ядер с трансформацией ядрышек. Медуллярная карцинома, которая представляет собой злокачественное нейроэндокринное заболевание, происходит из кальцитонин-продуцирующих С-клеток щитовидной железы.
Также при помощи тонкоигольной биопсии можно диагностировать и другие злокачественные новообразования щитовидной железы (низкодифференцированный инсулярный рак щитовидной железы, недифференцированный (анапластический) рак щитовидной железы, лимфомы, опухоли паращитовидных желез), но с меньшей точностью.
Диагноз тиреоидита Хашимото (хронического лимфоцитарного тиреоидита) выставляется при обнаружении атрофии фолликулов с розовой зернистостью цитоплазмы (онкоцитарная метаплазия) на фоне диффузной лимфоцитарной инфильтрации.
При выполнении тонкоигольной биопсии при подостром гранулематозном тиреоидите (тиреоидит де Кервена) обнаруживаются гигантские многоядерные ги-стоциты и доброкачественные фолликулярные клетки. У этой группы пациентов при правильной постановке диагноза при помощи тонкоигольной биопсии можно избежать ненужного оперативного вмешательства.
В редких случаях возможно обнаружение таких заболеваний, как тиреоидит Риделя или синдром поражения щитовидной железы при приеме тетрациклинов (чаще всего миноциклина, «синдром почернения щитовидной железы», «black thyroid»).
Вне зависимости от того, какое происхождение имеет киста (бранхиогенное, щитоязычного протока, доброкачественное лимфоэпителиальное, одонтогенное), обнаруживаются лишь неспецифические доброкачественные эпителиальные клетки на фоне хронического воспаления. Результат тонкоигольной биопсии всегда следует соотносить с клиническими данными.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Голоядерные элементы что это значит
Созданная в 1959 г международная номенклатура опухолей человека послужила исходной основой для создания гистологическкх классификаций опухолей специальными комиссиями ВОЗ. В настоящее время имеются 2 серии цитологических классификаций ВОЗ и одна СЭВ, в которых отражены только некоторые локализации новообразований. В вышедшей в 1985 г. книге «Цитологическая диагностика опухолей и предопухолевых процессов» при описании новообразований за основу были взяты имеющиеся гистологические классификации ВОЗ с учетом возможностей цитологического метода и имеющиеся уже цитологические классификации.
При острых воспалительных заболеваниях в эпителии могут развиваться реактивные изменения, симулирующие новообразование и являющиеся причиной ошибочного диагноза, иногда же. наоборот, воспалительный процесс маскирует опухоль.
Достоверная цитологическая диагностика туберкулеза легких основана на обнаружении в мазках из мокроты или содержимого бронхов двух видов клеток эпителноидных и клеток Пирогова — Лангханса.
При цитологической диагностике опухолей легких процент обнаружения опухолевых клеток зависит от расположения опухоли в верхних или нижних долях, от формы роста. Около половины всех злокачественных опухолей легкого приходится на долю плоскоклеточного неороговевающего и ороговевающего рака. Цитологический материал при раке легкого характеризуется полиморфизмом размеров и формы клеток, которые располагаются среди слизи и бесструктурных масс.
Клетки плоскоклеточного ороговевающего рака лежат разрозненно или скоплениями. Изредка они располагаются в виде луковиц. Ядра опухолевых клеток, чаще всего гилерхромны, с грубым, неравномерно распределенным хроматином с неровными контурами. По форме ядра — неправильно округлые, палочковидные. Цитоплазма клеток плотная, часто с признаками жировой дегенерации. При плоскоклеточном ороговевающем раке нередко отмечают раннее ороговение.
Плоскоклеточный неороговевающий рак характеризуется наличием крупных округлых клеток, расположенных разрозненно или в виде комплексов. Ядра крупные, расположены центрально и занимают большую часть клетки, хроматин нежный, равномерно распределен по ядру. В ядрах нередко встречаются ядрышки, иногда гипертрофированные.
При железистой форме рака обнаруживают атипичные клетки крупных, средних и иногда мелких размеров округлой, овальной, призматической формы. Клетки расположены разрозненно, в виде железистых структур, папиллярных образований. Ядра крупные, округлой или овальной формы, расположены чаще всего эксцентрично. Хроматин нежный, в ядрах часто видно по нескольку гипертрофированных ядрышек. Встречаются дву- и трехъядерные клетки, цитоплазма очень нежная, в одних клетках она узким ободком окружает ядро, в других — занимает больший объем, вакуолизированная.
В зависимости от степени зрелости клеток можно говорить о степени дифференцировки данного варианта опухоли.
При недифференцированном мелкоклеточном раке опухолевые клетки расположены разрозненно, плотными группами, следующими друг за другом по ходу слизи, скоплениями. Клетки мелкие, округлые, напоминают лимфоциты. Ядра их крупные, плотные, гиперхромные, с компактным хроматином занимают почти всю клетку. Цитоплазма узеньким, еле заметным ободком окружает ядро. В комплексах клетки настолько тесно прилежат друг к другу, что в соседних клетках образуются вдавления, в связи с чем они принимают самую разнообразную форму треугольную, палочковидную, полулунную. Ядра принимают форму клетки.
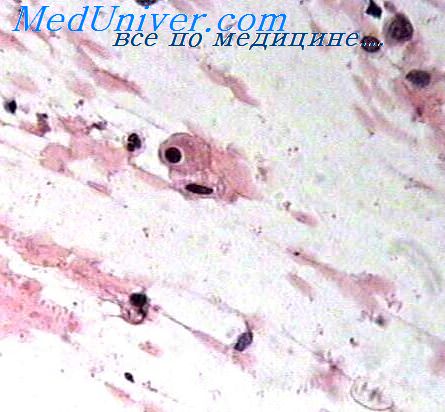
Крупноклеточный недифференцированный рак характеризуется наличием крупных светлых клеток, расположенных разрозненно или в виде комплексов. Ядра повторяют форму клетки. Хроматин нежно-гранулярный или мелкопетлистый, равномерно распределен по ядру. Цитоплазма узеньким ободком окружает ядро, клетки часто выглядят голоядерными.
При цитологической диагностике заболеваний органов пищеварения исследуются смывы из пищевода, желудка, двенадцатиперстной, сигмовидной, прямой кишки («слепой» способ), целенаправленные смывы под визуальным контролем, аспираты через катетер, подведенный к участку поражения; соскобы нейлоновой щеткой во время эзофаго-, гастро-, дуодено-, сигмо-, ректоскопии; аспираты и соскобы щеткой из общего желчного и главного панкреатического протока во время ретроградной эндоскопической панкреатохолангиографии; пунктаты слюнных желез, печени; пунктаты, соскобы и отпечатки из различных органов брюшной полости при лапароскопии; асцитическая жидкость.
В пищеводе встречаются доброкачественные опухоли, такие как плоскоклеточная папиллома, а также некоторые неопухолевые заболевания эзофагиты различного происхождения, лейкоплакии. При цитологическом исследовании материала, полученного ил пищевода в этих случаях, в препаратах обнаруживается значительное количество клеток плоского эпителия и лейкоцитов. Нередко встречаются эпителиальные клетки в состоянии дистрофии
Из злокачественных новообразований в пищеводе встречают преимущественно плоскоклеточный рак, реже аденокарциному. Для цитологической картины плоскоклеточного рака характерно наличие детрита, разрушенных клеток-чешуек плоского эпителии, крупных полигональных клеток и клеток округлой формы. Ядра клеток грубые, пикнотизированные с неровными контурами, грубым глыбчатым хроматином. Цитоплазма преимущественно широкая, гомогенная от базофильной до почти бесцветной, местами с розоватым оттенком, мелковакуолизированная.