головка подвижна над входом в малый таз что это значит
Головка подвижна над входом в малый таз что это значит
Степень вставления головки плода в малый таз рекомендуется определять следующим образом. Проникнув при четвертом наружном приеме акушерского исследования пальцами обеих рук возможно глубже в таз и надавливая на головку, производят скользящее по ней движение в направлении к себе.
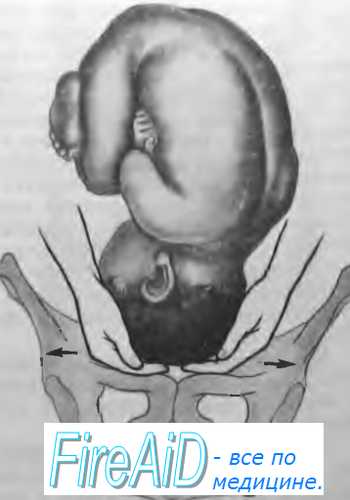
При высоком стоянии головки плода, когда она подвижна над входом, можно при наружном исследовании подвести под нее пальцы обеих рук и даже отодвинуть ее от входа (рис. 4.21).
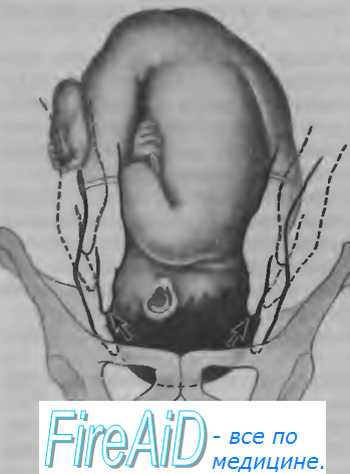
Если при этом пальцы рук расходятся, головка находится во входе в малый таз малым сегментом (рис. 4.22).
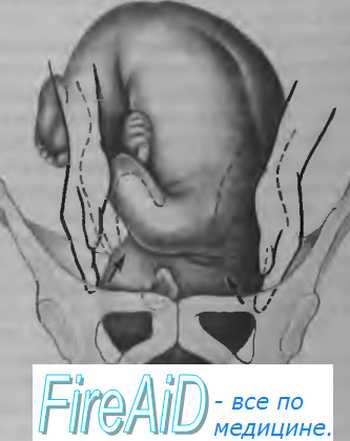
Если скользящие по головке кисти рук сходятся, то головка либо расположена большим сегментом во входе, либо прошла через вход и опустилась в более глубокие отделы (плоскости) таза (рис. 4.23).
Если же головка плода настолько глубоко проникает в полость малого таза, что полностью выполняет ее, то обычно прощупать головку наружными приемами уже не удается.
Головка подвижна над входом в малый таз что это значит
Предлежание плода (ргаesentatio) — отношение крупной части плода (головки или ягодиц) ко входу в малый таз. Если над входом в таз матери находится головка плода — предлежание головное, если тазовый конец — предлежание тазовое. Головное предлежание встречается в 96 % родов, тазовое — в 3,5 %.
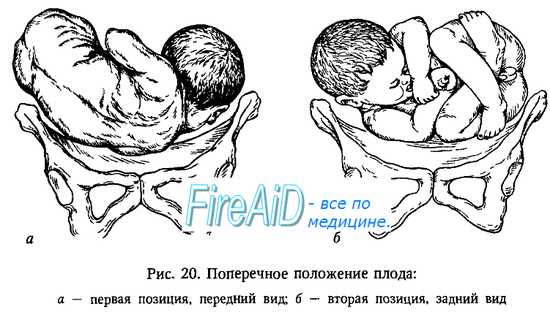
При поперечных и косых положениях плода позиция определяется не по спинке, а по головке: головка слева — первая позиция, справа — вторая позиция.
Предлежащей частью (pars praevia) называется та часть плода, которая расположена у входа в малый таз и первой проходит через родовые пути.
При головном предлежании ко входу в малый таз могут быть обращены затылок (затылочное предлежание), темя (переднелобное), лоб (лобное), личико (лицевое предлежание) плода. Типичным является затылочное предлежание (сгибательный тип). При переднеголовном, лобном и лицевом предлежаниях головка находится в различной степени разгибания. Разгибательный тип предлежания встречается в 1 % всех продольных положений плода.
При тазовом предлежании ко входу в таз матери могут быть обращены ягодицы плода (чистое ягодичное предлежание), ножки плода (ножное предлежание), ягодицы вместе с ножками (смешанное ягодично-ножное предлежание).
Течение родов
Нормальное течение родов характеризуется прогрессирующим сглаживанием, раскрытием шейки матки, опущением предлежащей части плода, продвижением плода по родовому каналу. Для правильной оценки клинического течения родов необходимо понимать их биомеханизм, т.е. порядок основных движений плода при прохождении его по родовому каналу.
Биомеханизм родов
Хотя конечно биомеханизм родов представляют в виде отдельных моментов, это непрерывный процесс, комбинация симультанных движений плода, которые включают:
Установка головки плода — процесс, когда головка плода вставляется своим бипариетальным диаметром (наибольшим поперечным диаметром) во вход таза (ниже плоскости входа в таз). Этот феномен может происходить как в течение последних недель беременности, так и в начале родов. Установка головки бипариетальным диаметром ниже плоскости входа в таз до или в начале родов является доказательством соответствия размеров входа таза размерам головки плода (внутренняя пельвиметрия).
Установку головки с меньшей точностью можно выявить при наружном акушерском обследовании (4-й прием Леопольда). Если головка установлена, пальцы акушера-гинеколога не могут достичь нижней части головки. Наоборот, если головка не установлена, пальцы экзаменуя легко достигают нижней части головки и сходятся под ней.
Фиксация головки — опускание ее через тазовый вход на такую глубину, что исключает возможность ее свободных движений в любом направлении при пальпации головки двумя руками за переднюю стенку при абдоминальном исследовании. Головка свободно движется над входом в малый таз, не может быть вставленной. Фиксация головки может иногда иметь место, когда ее бипариетальная плоскость еще на > 1 см выше плоскости входа в таз, особенно если головка имеет выраженную конфигурацию.
Но, несмотря на то, что вставка головки является критерием соответствия размеров входа таза размерам головки, отсутствие вставки не является показателем сужения таза. Так, во многих повторнородящих и некоторых первородящих головка плода может быть подвижной над входом в малый таз в начале родов. В связи с этим описывают феномен «баллотирования головки». Головка нормальных размеров обычно вставляется сагиттальным швом в одном из косых или поперечном диаметре входа в таз. Установка головки во вход таза переднезадним диаметром является редким случаем («высокое прямое стояние головки»).
Синклитизм и асинклитизм
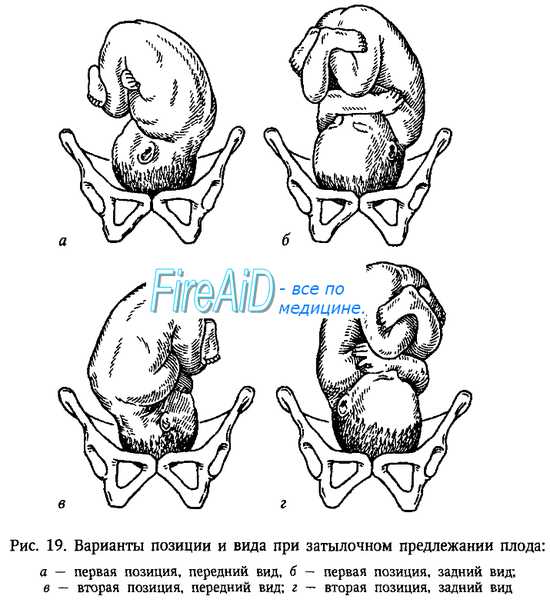
Сагиттальный шов обычно проходит посередине между лобковым симфизом и мысом крестца, согласно поперечной оси входа в таз (синклитизм, синклитичне вставки головки). Хотя головка плода пытается приспособиться к поперечной оси входа в таз, сагиттальный шов, хотя остается параллельным этой оси, может проходить не точно посередине между лобковым симфизом и мысом крестца. Сагиттальный шов может отклоняться как кзади (ближе к мысу крестца) так и кпереди (ближе к лобковому симфизу). Это боковое отклонение головки кпереди или кзади получило название асинклитизма или асинклитичной вставки головки.
Если сагиттальный шов приближается к мысу крестца, в вход таза больше вставляется передняя теменная кость (передний асинклитизм или асинклитизм Негеле). Если сагиттальный шов размещается ближе к симфизу, во вход таза больше вставляется задняя теменная кость (задний асинклитизм или асинклитизм Литцмана). При заднем асинклитизме заднее ушко плода легко доступно пальпации («ушное предлежание»).
Умеренные степени асинклитизма могут иметь место в течение нормальных родов (приспособление головки к особенностям таза). Но при выраженных степенях асинклитизм может быть причиной клинически узкого таза (диспропорции между размерами головки плода и таза матери) даже при нормальных размерах таза матери. Опускание головки обычно способствует переходу заднего асинклитизма в более благоприятный передний асинклитизм (больше пространства в полости таза для головки плода).
Опускание головки — первоочередная необходимость для вагинальных родов. У первородящих вставки головки может иметь место еще до начала родов и последующее опускание может не происходить даже к началу II периода родов. У повторнородящих опускания головки обычно происходит вместе с ее вставкой. Опускание головки происходит вследствие действия одного или нескольких сил:
— Давление амниотической жидкости;
— Прямое давление дна матки на ягодицы плода при сокращениях матки (схватках);
— Напряжение мышц живота, способствует «проталкиванию» плода вниз;
— Разгибание и выпрямление тела плода.
Сгибание головки. Вследствие того, что при своем продвижении головка плода встречает сопротивление со стороны шейки матки, стенок таза и тазового дна, сгибание головки является закономерным следствием. При этом подбородок плода приближается к грудной клетке, и головка плода опускается в таз наименьшим (малым косым, 9,5 см) диаметром вместо прямого диаметра (12 см). Итак, сгибание головки позволяет ей пройти в таз наименьшим диаметром.
Внутренний поворот головки — это ротация головки так, что затылок плода постепенно перемещается из своего начального положения кпереди, к лобковому симфизу, или, реже, кзади, к крестцовой впадины. Сагиттальный шов переходит из поперечного или косого диаметра входа в таз в прямой диаметр выхода таза.
Внутренний поворот головки является важным для прогресса родов за исключением случаев, когда плод очень мал. Хотя внутренний поворот головки всегда связан с ее опусканием, он обычно не завершается до тех пор, пока головка не достигнет уровня седалищных остей, следовательно, пока не случится вставки головки.
В 2/3 случаев всех родов внутренний поворот головки завершается тогда, когда она достигает уровня тазового дна, в 1/3 случаев — сразу после достижения тазового дна и в 5% случаев он не происходит («низкое поперечное стояние головки»). Обычно после достижения тазового дна в течение 1-2 маточных сокращений у повторнородящих и 3-5 сокращений в первородящих осуществляется поворот головки. Завершение внутреннего поворота головки перед достижением ею тазового дна более часто происходит у повторнородящих, чем в первородящих.
Разгибание головки. После завершения внутреннего поворота максимально согнутая головка достигает вульвы и разгибается. Подзатылочная ямка подходит под нижний край лобкового симфиза. Поскольку вульварное кольцо направлено вверх и кпереди, разгибание должно произойти перед тем, как головка пройдет через него. Если максимально согнутая головка, достигая тазового дна, не разогнется, а будет направлена вниз, она может пройти через ткани промежности между задней спайкой и анусом.
Сила маточных сокращений направляет головку больше кзади, а сопротивление симфиза и вульварного кольца направляет ее кпереди. Конечный вектор действия этих двух сил направляет головку к отверстию вульвы, способствует ее разгибанию. При прогрессивном растяжении тканей промежности и отверстия влагалища, постепенно появляется все большая часть затылка плода.
Головка рождается путем разгибания в следующем порядке:
Сразу после рождения головка наклоняется назад так, что подбородок плода достигает анальной области матери.
Внешний поворот головки. Рожденная головка снова меняет свое положение. Если затылок плода сначала была возвращена налево (И позиция, передний вид), то она возвращается к левому седалищного бугра; если она изначально была возвращена направо (II позиция, передний вид), то возвращается к правому седалищного бугра.
Биакромиальный диаметр плеч плода входит в прямой диаметр выхода таза. Итак, переднее плечико подходит под симфиз. Внешний поворот головки обычно обусловлено теми же силами, что и внутренний поворот головки.
Экспульсия плода. Сразу после наружного поворота головки переднее плечико подходит под лобковый симфиз, и заднее плечико начинает растягивать промежность. Сразу после рождения плечиков беспрепятственно рождается тело плода.
Задний вид затылочного предлежания плода. В большинстве случаев заднего вида затылочного предлежания биомеханизм родов идентичен таковому при переднем виде, за исключением того момента, что затылок должна осуществить поворот к симфизу на 135 ° вместо 45 ° (когда сагиттальный шов размещается в косом размере) или вместо 90 °, когда сагиттальный шов размещается в поперечном размере таза.
При эффективных сокращениях матки, адекватном сгибании головки, нормальных размерах таза и плода, задний вид переходит в передний до достижения головкой тазового дна, и роды не затягиваются надолго. В 5-10% случаев этого не происходит. При недостаточной силе маточных сокращений, неполном сгибании головки внутренний поворот головки может быть либо неполным, либо вообще не происходить, если, например, плод большой.
Эпидуральная анестезия при родах уменьшает силу давления мышц живота при схватках и может способствовать неполном внутреннем поворота головки. Если поворот является неполным, возникает остановка родов («поперечная» остановка). Если ротация в направлении симфиза не происходит, затылок может вернуться в прямой размер выхода таза, оставаясь в заднем виде (персистирующий задний вид затылочного предлежания).
Родовая опухоль
При затылочном предлежании головка плода во время родов подлежит важным изменениям своей формы вследствие приспособления к родовых путей матери. При длительном течении родов до полного раскрытия шейки матки часть кожи головки плода в области ведущей точки над маточным зевом становится отечной, вытягивается и образует родовую опухоль (на верхне-задней части правой теменной кости при I позиции и аналогично на левой теменной кости — при ІІ позиции).
Конфигурация головки
Конфигурация головки представляет собой изменения ее формы вследствие внешнего давления. Определенная конфигурация головки может иметь место до родов, в результате сокращений Брекстона-Хикса. Наиболее частой формой конфигурации головки является заход теменных костей друг на друга. Конфигурация головки приводит к уменьшению малого косого и увеличению большого косого диаметра головки. Эти изменения являются очень важными при сужении таза и асинклитичной вставке головки. В этих обстоятельствах способность головки к конфигурации имеет большое значение при спонтанном вагинальном родоразрешении и оперативном вагинальном родоразрешении.
Периоды родов. Ведение родов
Выделяют 3 периода родов:
І период родов
Первый период родов длится от начала родовой деятельности до полного раскрытия шейки матки. Средняя продолжительность І периода родов составляет 7 (10-12) ч для первородящих и 4 (6-8) ч для повторнородящих. Но существуют значительные индивидуальные вариации течения родов. Считают, что продолжительность и периода родов не должна выходить за пределы 6-20 ч для первородящих и 2-12 ч для повторнородящих.
Для объективизации оценки течения родов Эмануэль Фридман предлагаемые партограму (кривая Фридмана) — идеализированное графическое изображение динамики раскрытия шейки матки и опускания плода по родовому каналу. В I периоде родов выделяют латентную и активную фазы. Активная фаза состоит из фазы ускорения, фазы максимального подъема и фазы замедления.
В латентную фазу родов происходит постепенное размягчение, сглаживание и ротация шейки матки в направлении кпереди вдоль оси таза. В эту фазу происходит частичное раскрытие шейки матки (до 3-4 см), оно обусловлено преимущественно изменениями ее экстрацеллюлярного матрикса (диссоциация коллагеновых и других соединительнотканных волокон).
Диагностика перехода латентной фазы в активную происходит в большинстве случаев ретроспективно. У первородящих продолжительность латентной фазы обычно больше, и активная фаза начинается при относительно минимальном раскрытии шейки матки (3 см). У повторнородящих женщин латентная фаза короче. И активная фаза родов обычно не начинается, пока шейка матки не будет открыта на 5 см. Во многих случаях у повторнородящих женщин до начала латентной фазы родов раскрытие шейки матки достигает 3 см. Считают, что скорость раскрытия шейки матки в латентную фазу не должна быть меньше 0,35 см / мин.
Активная фаза родов начинается после латентной и продолжается до раскрытия шейки матки на 9-10 см. В активную фазу родов скорость раскрытия шейки матки прогрессивно растет с каждым следующим сантиметром ее открытия. Она распределяется, в свою очередь, на фазу ускорения, фазу максимального подъема и фазу замедления (фаза замедления начинается при достижении полного раскрытия шейки матки). В течение активной фазы родов скорость раскрытия шейки матки не должна быть меньше 1-1,2 см / ч у первородящих и 1,2-1,5 см / ч у повторнородящих (5 перцентиль). Средняя скорость раскрытия шейки матки в активную фазу обычно составляет 2-3 см / час.
Изменения нормального течения активной фазы родов могут быть вызваны тремя обстоятельствами (тремя «П» — родильные силы; плод; родовые пути):
1) отклонениями частоты, интенсивности и продолжительности маточных сокращений (аномалии родовых сил);
2) отклонениями размера, положения, позиции и предлежание плода при нормальных размерах таза матери, то есть диспропорцией между головкой плода и тазом матери (клинически узкий таз);
3) анатомическими отклонениями размеров таза матери.
Если скорость раскрытия шейки матки в активную фазу родов менее 1 см / ч (ниже пятой перцентили), следует выявить причину замедленного течения родов (анализ трех «П») для прогноза возможности родов через естественные родовые пути. Интенсивность маточных сокращений выявляют с помощью внутриматочного тисков катетера. Интенсивность маточных сокращений > 200 единиц Монтевидео (МО) считается адекватной. Признаки клинической несоответствия между головкой плода и тазом матери обнаруживают путем тщательного обследования головки плода, ее предлежания, степени разгибания, характера ведущей точки плода путем пальпации и, в случае необходимости, ультразвукового исследования.
ІІ период родов
Когда шейка матки полностью раскрыта (на 10 см), начинается ІІ период родов, который заканчивается рождением плода. Для недоношенных новорожденных полное открытие шейки матки может быть 1
Головное предлежание плода
Головное предлежание плода – продольное положение плода с обращенной ко входу в малый таз головкой. В зависимости от предлежащей части головки плода различают затылочное, переднеголовное, лобное и лицевое расположение. Определение предлежания плода в акушерстве имеет значение для прогнозирования родов. Предлежание плода выясняется в ходе обследования с помощью специальных акушерских приемов и УЗИ. Головное предлежание является наиболее распространенным и желательным для самостоятельных родов. Однако в некоторых случаях (при лобном предлежании, заднем виде лицевого предлежания и др.) может быть показано хирургическое родоразрешение или наложение акушерских щипцов.
Общие сведения
Головное предлежание плода характеризуется обращенностью головки ребенка к внутреннему зеву шейки матки. При головном предлежании плода самая крупная часть тела ребенка – головка, первой продвигается по родовым путям, позволяя быстро и без особых затруднений вслед за ней родиться плечикам, туловищу и ножкам. До 28-30 недель беременности предлежащая часть плода может меняться, однако ближе к сроку родов (к 32-35 нед.) у большей части женщин плод принимает головное предлежание. В акушерстве различают головное, тазовое и поперечное предлежание плода. Среди них головное предлежание встречается чаще всего (в 90% случаев), и абсолютное большинство естественных родов протекает именно при таком расположении плода.
Варианты головного предлежания плода
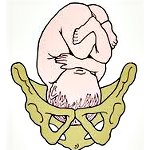
При головном предлежании плода возможно несколько вариантов расположения головки: затылочное, переднеголовное, лобное и лицевое. Среди них наиболее оптимальным акушерство и гинекология считает сгибательное затылочное предлежание. Ведущей точкой продвижения по родовому каналу служит малый родничок.
При затылочном варианте головного предлежания плода во время прохождении по родовым путям шейка ребенка оказывается согнутой таким образом, что при рождении первым появляется обращенный вперед затылок. Таким образом протекает 90-95% всех родов. Однако при головном предлежании плода встречаются варианты разгибательного вставления головки, различающиеся между собой.
Разгибательные варианты головного предлежания плода составляют около 1 % от всех случаев продольных положений. Причинами различных нестандартных положений и предлежаний плода могут служить наличие у беременной узкого таза; аномалий строения матки, миомы матки, которые ограничивают доступное для ребенка пространство; предлежания плаценты, многоводия; дряблой брюшной стенки; наследственности и др. факторов.
Диагностика головного предлежания
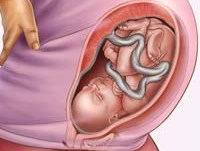
Предлежание плода определяется акушером-гинекологом, начиная с 28 недели беременности с помощью приемов наружного акушерского исследования. Для этого врач располагает раскрытую ладонь правой руки над симфизом и охватывает предлежащую часть плода. При головном предлежании плода над входом в малый таз определяется головка, которая пальпируется как плотная округлая часть. Для головного предлежания плода характерно баллотирование (подвижность) головки в околоплодных водах.
Данные наружного обследования уточняются при влагалищном гинекологическом исследовании. Сердцебиение при головном предлежании плода выслушивается под пупком женщины. При помощи акушерского УЗИ уточняется положение, членорасположение, предлежание, позиция плода и ее вид.
Тактика родов при головном предлежании
Правильными и прогностически благоприятными в акушерстве считаются роды, протекающие при переднем виде затылочного головного предлежания плода (затылок обращен кпереди), что способствует созданию оптимальных взаимоотношений между размерами и формой головки, а также таза роженицы.
В этом случае при входе в малый таз головка плода сгибается, подбородок оказывается приближенным к грудной клетке. При продвижении через родовый канал малый родничок является ведущей проводной точкой. Сгибание головки несколько уменьшает предлежащую части плода, поэтому через малый таз головка проходит своим меньшим размером. Одновременно с продвижением вперед головка совершает внутренний поворот, в результате которого затылок оказывается обращенным к лонному сочленению (кпереди), а личико – к крестцу (кзади). При прорезывании головки совершается ее разгибание, затем происходит внутренний разворот плечиков и наружный разворот головки таким образом, что личико ребенка оказывается повернутым к бедру матери. Вслед за рождением плечевого пояса без труда появляются туловище и ножки ребенка.
В случае течения родов в заднем виде головного затылочного предлежания плода затылок разворачивается к крестцовой впадине, т. е. кзади. Поступательное продвижение головки при задне-затылочном головном предлежании плода затягивается, в связи с чем существует вероятность развития вторичной слабости родовой деятельности или асфиксии плода. Такие роды ведутся выжидательно; в случае слабой родовой деятельности производится стимуляция, при развитии асфиксии накладываются акушерские щипцы.
Механизм родов при переднем головном предлежании плода в основных моментах совпадает с предыдущим вариантом. Проводная точка при таком предлежании головки – большой родничок. Тактика родов носит выжидательный характер; оперативное родоразрешение предпринимается в случае угрозы здоровью матери или плода.
При лобном головном предлежании плода самостоятельные роды встречаются крайне редко, протекают длительно с затяжным периодом изгнания. При самостоятельных родах прогноз чаще неблагоприятный: нередки осложнения в виде глубоких разрывов промежности, разрывов матки, образования влагалищно-пузырных свищей, асфиксии и гибели плода. При подозрении или определении лобного головного предлежания еще до вставления головки может быть произведен поворот плода. В случае отсутствия возможности поворота показано кесарево сечение. При осложненном течении самостоятельных родов производится краниотомия.
Условиями благополучного самостоятельного родоразрешения при лицевом головном предлежании плода служат нормальные размеры таза роженицы, активная родовая деятельность, некрупный плод, передний вид лицевого предлежания (обращенность подбородка кпереди). Роды ведут выжидательно, проводят тщательный контроль динамики родовой деятельности и состояния роженицы, сердцебиения плода с помощью кардиотокографии, фонокардиографии плода. При заднем виде лицевого предлежания, когда подбородок обращен кзади, требуется кесарево сечение; при мертвом плоде выполняется плодоразрушающая операция.
Профилактика осложнений в родах
Ведение беременности у женщин групп риска сопряжено с аномальным течением родов. Такие женщины должны госпитализироваться в родильный дом заранее для определения оптимальной тактики родов. При своевременной диагностике неправильного положения или предлежания плода наиболее благоприятна для матери и ребенка операция кесарева сечения.