глж сердца на экг что это значит
Глж сердца на экг что это значит
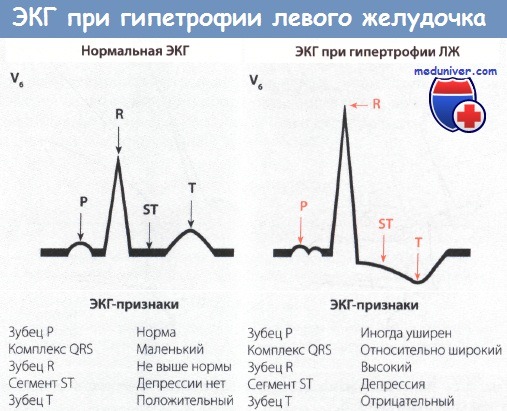
• Как правило, регистрируется ЭКГ левого типа, на которой зубец R в I отведении высокий, а зубец S в III отведении глубокий. Наряду с этими изменениями, которые обычно появляются на ЭКГ левого типа, отмечаются также депрессия сегмента ST и отрицательный зубец Т в I отведении.
• Важные изменения отмечаются в грудных отведениях V5 и V6. В этих отведениях регистрируется высокий зубец R, сегмент ST иногда бывает снижен, зубец Т отрицательный. Это важные признаки гипертрофии ЛЖ.
• В отведениях V1 и V2, наоборот, регистрируется глубокий зубец S.
• Признаки гипертрофии ЛЖ наблюдаются часто при митральной недостаточности, пороках аортального клапана и при артериальной гипертензии (АГ).
В силу физиологических особенностей, толщина миокарда левого желудочка (ЛЖ) в норме больше, чем ПЖ. При гипертрофии ЛЖ главный вектор ЭДС направлен влево и назад и в зависимости от степени гипертрофии более или менее выражен, а иногда бывает обращен вниз. Главный вектор ЭДС увеличивается из-за увеличения мышечной массы желудочка.
Для диагностики гипертрофии левого желудочка (ЛЖ) необходимо сначала просмотреть ЭКГ, зарегистрированную в отведениях от конечностей, и определить ее тип. Затем следует искать отклонения от нормальной формы кривой. Далее рассматривают ЭКГ, снятую в грудных отведениях, и ищут, как в случае анализа ЭКГ в отведениях от конечностей, изменения, указывающие на гипертрофию ЛЖ.
ЭКГ в отведениях от конечностей (во фронтальной плоскости) относится к левому типу, так как главный вектор ЭДС направлен влево. Поэтому в 1 отведении зубец R высокий, а в III отведении глубокий зубец S. Далее обращают внимание на то, что при нормальном левом типе ЭКГ зубец Т в I отведении положительный, в то время как при гипертрофии ЛЖ, наоборот, он отрицательный. Кроме того, отмечается также депрессия сегмента ST.
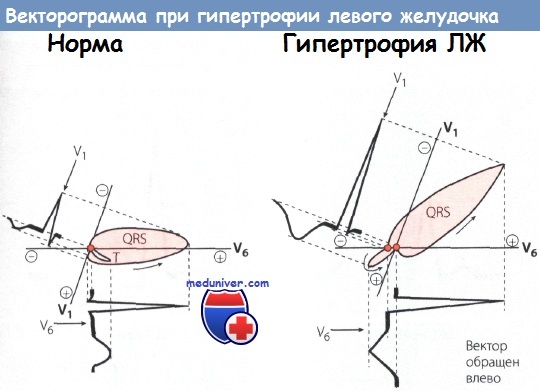
Слева: Нормальная маленькая векторная петля комплекса QRS, направленная влево. Нормальные зубцы R и Т в отведениях V1 и V6.
Справа: Большая векторная петля комплекса QRS направлена влево и назад. Т-петля обращена в противоположную сторону по отношению к петле комплекса QRS и дискордантна ей.
Высокий зубец R и отрицательный зубец Т с депрессией сегмента ST в отведении V6. Глубокий зубец S в отведении V1.
Если в I отведении имеются высокий зубец R, депрессия сегмента ST и отрицательный зубец Т, то можно вполне обоснованно заподозрить гипертрофию левого желудочка (ЛЖ).
При анализе ЭКГ, снятой в отведениях Гольдбергера, нередко в отведении aVL выявляют изменения, аналогичные описанным выше, так как это отведение направлено к левому желудочку (ЛЖ) и отражает его потенциал. Это значит, что в отведении aVL регистрируются высокий зубец R, депрессия сегмента ST и отрицательный зубец Т.
В грудных отведениях отмечается увеличение потенциала в V5 и V6, где регистрируется высокий зубец R, обусловленный увеличением мышечной массы ЛЖ. Вследствие гипертрофии миокарда время распространения возбуждения по желудочкам (ширина комплекса QRS) увеличено и ВВО несколько удлинено (>0,052 с), однако обычно блокады ЛНПГ нет. Чем больше гипертрофия ЛЖ, тем выше зубец R в отведении V5 и V6, т.е. высота зубца R составляет более 2,6 мВ или 26 мм. При тяжелой гипертрофии ЛЖ нарушено также восстановление возбудимости миокарда (реполяризация). Поэтому в отведениях V5 и V6 отмечаются также депрессия сегмента ST и отрицательный зубец Т, особенно при перегрузке давлением (например, при аортальном стенозе).
Поскольку главный вектор сильно отклонен влево, он направлен от ПЖ (т.е. от отведения V1). Поэтому в отведениях V1 и V2 регистрируется отрицательный, т.е. глубокий зубец S.
Если сумма амплитуды зубца R в отведениях V5 или V6 и зубца S в отведениях V1 и V2 превышает 35 мм, то говорят о положительном индексе Соколова-Лайона. Этот показатель позволяет судить, имеется ли у пациента гипертрофия ЛЖ. Однако следует помнить, что у спортсменов, а также иногда и у лиц с практически здоровым сердцем индекс Соколова-Лайона оказывается ложноположительным.
При выраженной гипертрофии левого желудочка (ЛЖ) может произойти вторичное увеличение ЛП. Поэтому у больных с тяжелой гипертрофией левого желудочка (ЛЖ) на ЭКГ может регистрироваться также левопредсердный зубец Р.
Признаки гипертрофии левого желудочка (ЛЖ) обнаруживаются при пороках сердца, в частности митральной и аортальной недостаточности или при АГ и дилатационной кардиомиопатии.
ЭКГ признаки гипетрофии левого желудочка
а) Отведения от конечностей:
• Левый тип ЭКГ
• RI + S III >2,5 мВ,
RI > RII > RIII и
TI 1,1 мВ
• Левопредсердный зубец Р
б) Грудные отведения:
• V1: глубокий S (S >2,4мВ)
• V5 или V6: высокий R (R >2,6мВ)
• SV1 + RV6 или RV6 >3,5 мВ (индекс Соколова-Лайона)
• V5,V6:BBO>0,052c
• BBOV6-V1>0,032c
• RV8, второй МРП>1 мВ
• TV1 >TV6 + RV6>1,7mB
• Нарушение реполяризации в левых отведениях
• Левопредсердный зубец Р
Гипертрофия левого желудочка:
• Левый тип ЭКГ
• Высокий зубец R в V5/V6 (>2,6 мВ)
• Глубокий S в V1 (>2,4 мВ)
• R в V5/V6 + SbV1>3,5mB
• Заболевания: митральная недостаточность, пороки аортального клапана, АГ
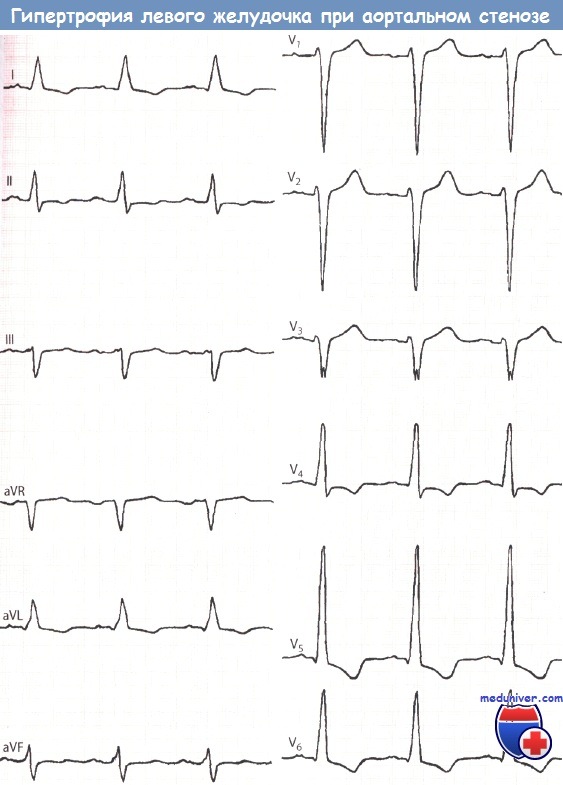
Левый тип. Глубокий зубец S (36 мм, т.е. 3,6 мВ) в отведении V1 и высокий зубец R (42 мм, т.е. 4,2 мВ) в отведении V5, а также депрессия сегмента ST и отрицательный зубец Т в отведениях V5 и V6 указывают на гипертрофию ЛЖ.
Индекс Соколова-Лайона значительно повышен и составил 78 мм (в норме до 35 мм).
Учебное видео оценки ЭКГ при гипертрофии желудочков
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гипертрофия левого желудочка: симптомы и диагностика в Киеве
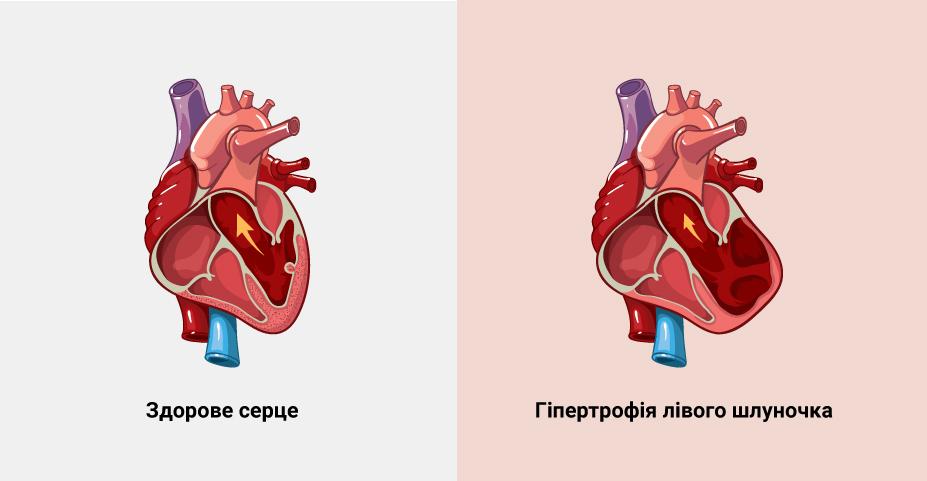
Гипертрофия левого желудочка (ГЛЖ) – это увеличение толщины стенки и массы ЛЖ, вызванное физическими перегрузками, заболеваниями сердца и сосудов, наследственностью. В норме толщина желудочка не превышает 11 мм. Патология часто диагностируется у людей с гипертонической болезнью. ГЛЖ встречается у людей всех возрастов.
Гипертрофия левого желудочка не является болезнью. Это отклонение от нормы, которое возникает на фоне патологий сердца. ГЛЖ становится причиной нарушения ритма сердца и сердечной недостаточности. Лечение включает консервативную терапию и хирургическое вмешательство. Заболевание протекает бессимптомно, изредка возникают одышка, обмороки, учащенное сердцебиение.
Классификация гипертрофии левого желудочка
По степени проявления различают:
По причине возникновения ГЛЖ бывает:
Патологическая гипертрофия левого желудочка сердца вызвана артериальной гипертензией, аортальным пороком сердца и другими заболеваниями.
Этиология и патогенез
ГЛЖ – реакция сердца на чрезмерную нагрузку. Патология бывает приобретенной и врожденной.
Основные причины гипертрофии левого желудочка:
Ожирение и сахарный диабет вызывают метаболический синдром, который провоцирует увеличение и утолщение стенок ЛЖ. Патология может возникнуть также на фоне нескольких негативных факторов.
Прогрессирование гипертрофии левого желудочка приводит к несоответствию между растущей потребностью миокарда в кислороде и его нарушенной доставкой с кровью. Адаптивная (физиологическая) форма болезни перерастает в дезадаптивную (патологическую).
Стадии прогрессирования патологии:
Изменения в сердце затрагивают всю сердечно-сосудистую систему. Возникает гипертрофия кардиомиоцитов, замещение мертвых кардиомиоцитов фиброзной тканью.
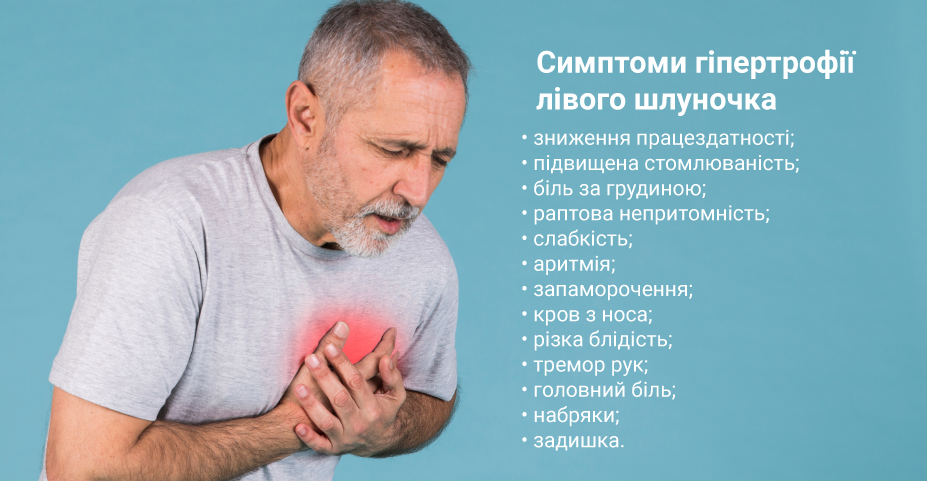
Симптомы и признаки гипертрофии левого желудочка
Заболевание на первых стадиях протекает бессимптомно. Признаки возникают, когда желудочек значительно увеличен.
Гипертрофия левого желудочка — симптомы:
Стремительное увеличение ЛЖ может приводить к появлению мерцательной аритмии и стенокардии.
Особенности течения гипертрофии левого желудочка сердца у беременных
При гестации развиваются адаптивные изменения в сердечно-сосудистой системе. Повышаются сердечный выброс и частота сердечных сокращений, увеличивается объем циркулирующей крови, камер и ЛЖ без угнетения работы сердца. У беременных с сердечными патологиями нарушается адаптация левых отделов, что приводит к дисфункции, ухудшению маточно-плацентарного кровотока и нормального развития плода. Чтобы оценить риски, необходимо сделать ЭКГ и эхоКГ. В 80 % случаев беременность завершается благополучно.
Особенности ГЛЖ у детей
В период роста у ребенка увеличивается нагрузка на сердце. Нарастание массы ЛЖ вызвано врожденными патологиями или проблемами с кровообращением. Без лечения повреждаются сосуды легких, становятся жесткими, менее эластичными, усугубляя течение патологии. Заболевание может вызывать стеноз, чрезмерную нагрузку на сердце в утробе матери, аномалии строения перегородок. Симптомы гипертрофии левого желудочка появляются не сразу, поэтому рекомендуется сделать УЗИ сердца после рождения.
Гипертрофия левого желудочка: последствия и осложнения
Выраженная ГЛЖ опасна такими осложнениями:
Развивается ишемия, мерцательная аритмия, инсульт.
Диагностика гипертрофии левого желудочка
Патология диагностируется в медицинском учреждении. Врач-кардиолог исследует сердечные камеры, направляет на дополнительное обследование, которое включает:
Лечение гипертрофии левого желудочка
Терапия направлена на устранение причин гипертрофии левого желудочка. Необходимо нормализовать рацион, режим дня, артериальное давление. Рекомендуется отказаться от вредных привычек и холестеринсодержащих продуктов питания. Показаны пешие прогулки, легкие физические упражнения.
Лечение гипертрофии левого желудочка включает прием таких групп препаратов:
Дозировка и длительность лечения определяется врачом.
Операции при гипертрофии левого желудочка
Если медикаментозное лечение не дало результатов, показано оперативное вмешательство:
Перед операцией врач оценивает соотношение противопоказаний и необходимости хирургического вмешательства.
Контроль излеченности
Лечение гипертрофии левого желудочка считается успешным, если жизнь пациента продлена, уменьшены нарушения функционирования митрального клапана. Отсутствие прогресса болезни 6-9 месяцев говорит о правильно подобранном лечении. Если патологический процесс не сопровождается выраженными симптомами, стенка утолщена незначительно, терапия не требуется. Врач назначает корректировку образа жизни.
Профилактика гипертрофии левого желудочка
Чтобы избежать развития патологии, нужно уменьшить или отказаться полностью от кофе, спиртного, табачных изделий. Рекомендуется снизить количество употребляемой соли и жирной еды. Необходимо контролировать работу сердца, регулярно проходить обследование. Запрещены чрезмерные физические нагрузки, следует избегать стрессов и переживаний.
Советы и рекомендации
Специалисты советуют сбалансировать питание и включить в рацион такие продукты:
Рекомендуется исключить из рациона соль, сладости, животные жиры, острые и пряные блюда. Питаться нужно дробно и часто. Ужин не позже чем за 3 часа до сна.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Гипертрофия миокарда сердца — особенности заболевания
Гипертрофия миокарда сердца — это увеличение, разрастание мышечной массы стенки сердца. Такие изменения приводят к изменению размеров, формы органа, утолщению межжелудочковой перегородки.
Симптомы
Как правило, данная патология обнаруживается случайно, в процессе проведения ЭКГ или Эхо-КГ. Специалисты выделяют такие основные признаки гипертрофии миокарда:
Развитие стенокардии происходит в результате сжатия сосудов, обеспечивающих необходимым питанием сердечную мышцу. В конечном итоге происходит увеличение мышцы в размерах. Она начинает потреблять больше кислорода в комплексе с питательными веществами. У пациентов, страдающих от гипертрофии миокарда сердца, также может возникать состояние, в процессе которого замирает сердце на несколько мгновений (не бьется вообще). В этом случае человек теряет сознание.
Диагностика
Как правило, заболевание выявляется при ультразвуковом исследовании. МРТ сердца считается наиболее простым, информативным методом. В определенных случаях заболевание диагностируют при помощи ЭКГ. К дополнительным исследованиям относят: вентрикулографию, коронарографию, а также радиоизотопное исследование.
Профилактика
К числу эффективных профилактических действий по предотвращению развития заболевания относят:
В случае контроля препаратами удается поддерживать нормальный уровень сахара, а также контролировать остальные факторы риска, возникающие при сахарном диабете. Соблюдение таких профилактических мер позволяет избегать развития гипертрофии миокарда сердца.
Лечение гипертрофии миокарда
Для проведения квалифицированного лечения необходимо продиагностировать заболевание, а также определить его характер, особенности течения. На основе этих данных подбирается оптимальный способ лечения. В большинстве случаев лечение гипертрофии миокарда состоит в приеме препарата верампила с бета-блокаторами. Комплексное применение лекарств позволяет снизить симптоматику заболевания, а также нормализовать общее состояние больного. В роли дополнительной терапии необходимо соблюдать назначенную диету, а также отказаться от курения, приема алкоголя. Кроме того, необходимо сокращение количества соли, потребляемых продуктов с максимально высоким содержанием жиров. При лечении физические нагрузки должны быть умеренными.
В особо тяжелых случаях требуется хирургическое вмешательство. В этом случае специалист удаляет гипертрофированную часть мышцы. В процессе лечения состояние пациента отслеживается при помощи ЭКГ.
Реабилитация
Как известно, после проведенного лечения, операционного вмешательства требуется полноценная реабилитация. Лечебная диета является неотъемлемой составляющей реабилитационного процесса. В таком случае питаться необходимо до 6 раз в день небольшими порциями. Мучные изделия при этом нужно ограничить, жирные, копченые блюда также исключаются из рациона. Уровень физических нагрузок необходимо снизить. Полноценная реабилитация позволяет пациенту намного оперативнее восстановиться после проведенного лечения.
Записаться на приём
Запишитесь на приём и получите профессиональное обследование в нашем центре
Гипертензивная болезнь сердца, осложненная сердечной недостаточностью
Общая информация
Краткое описание
Сердечная недостаточность – симптомокомплекс, характеризующийся слабостью, одышкой, задержкой жидкости, который развивается вследствие различных заболеваний сердечно-сосудистой системы, приводящих к:
— неспособности сердца перекачивать кровь со скоростью, необходимой для удовлетворения метаболических потребностей тканей, или же обеспечению этих потребностей только при повышенном давлении наполнения;
— хронической гиперактивации нейрогормональных систем.
Период протекания
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация ВОЗ/МОАГ 1999 г.
Категории нормального АД:
— оптимальное АД
Степень 1
САД 140-159
ДАД 90-99
Степень 2
САД 160-179
ДАД 100-109
Степень 3
САД >180
ДАД >110
Классификация гипертонического сердца (Frohlich, 1987 г.)
— 1 стадия – отсутствуют клинические признаки гипертонического сердца, но с помощью специальных методов исследования выявляются признаки повышенной нагрузки на миокард, увеличение потребности миокарда в кислороде и напряжения миокарда, ранние признаки нарушения диастолической функции миокарда левого желудочка, в частности, в снижение индекса опорожнения левого предсердия.
— 2 стадия – увеличение левого предсердия (по данным ЭКГ и ЭХОКГ).
— 3 стадия – развитие гипертрофии левого желудочка (по данным ЭКГ, ЭХОКГ, рентгенографии), при этом отсутствуют клинические признаки недостаточности кровообращения.
— 4 стадия – развитие сердечной недостаточности вследствие прогрессирования гипертонической болезни сердца, часто присоединяется ишемическая болезнь сердца.
| Функциональные классы ХСН (могут изменяться на фоне лечения) | Стадии ХСН (меняются на фоне лечения) |
| I ФК | I стадия |
| Ограничения физической активности отсутствуют: привычная физическая активность не сопровождается быстрой утомляемостью, появлением одышки или сердцебиением. Повышенную нагрузку больной переносит, но она может сопровождаться одышкой |
в покое симптомы отсутствуют, привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением.
нагрузками сопровождается появлением симптомов.
физической активности.
Степени
Описание
Диастолическая дисфункция левого желудочка
Диастолическая дисфункция левого желудочка в сочетании с его
Застойная сердечная недостаточность (выраженная одышка, Rtg –
признаки отека легких, что соответсвует ХСН III-IV ФК) при
нормальной фракции выброса левого желудочка (50% и больше)
Застойная сердечная недостаточность с низкой фракцией выброса
левого желудочка (меньше 50%)
| Факторы риска сердечно-сосудистых заболеваний | Поражение органов-мишеней | Сопутствующие (ассоциированные) клинические состояния |
| 1. Используемые для стратификации риска: — Величина САД и ДАД (степень 1-3) — Возраст: — мужчины >55 лет — женщины > 65лет — Курение — Уровень общего холестерина в крови >6,5 ммоль/л — Сахарный диабет — Семейные случаи раннего развития сердечно-сосудистых заболеваний 2. Другие факторы, неблагоприятно влияющие на прогноз*: — Сниженный уровень холестерина ЛПВП — Повышенный уровень холестерина ЛПНП — Микроальбуминурия (30-300 мг/сут) при сахарном диабете — Нарушение толерантности к глюкозе — Ожирение — Сидячий образ жизни — Повышенный уровень фибриногена в крови — Социально- экономические группы с высоким риском — Географический регион высокого риска | — Гипертрофия левого желудочка (ЭКГ, ЭхоКГ, рентгенография) |
— Протеинурия и/или
небольшое повышение
креатинина плазмы (106 –
177 мкмоль/л)
— Ультразвуковые или
рентгенологические
признаки атеросклеротического
поражения сонных, подвздошных и бедренных
артерий, аорты
— Генерализованное или
очаговое сужение артерий
сетчатки
заболевания:
— Ишемический инсульт
— Геморрагический
инсульт
— Транзиторная
ишемическая атака.
Заболевания сердца:
— Инфаркт миокарда
— Стенокардия
— Реваскуляризация
коронарных сосудов;
— Застойная сердечная
недостаточность.
Заболевания почек:
— Диабетическая
нефропатия
— Почечная недостаточность
(креатинин > 177мкмоль/л).
Сосудистые заболевания:
— Расслаивающая
аневризма
— Поражение
периферических
артерий с клиническими
проявлениями.
— Выраженная
гипертоническая
ретинопатия
— Геморрагии или
экссудаты;
— Отек соска
зрительного нерва.
Диагностика
Критерии диагностики:
1. Подтверждение наличия АГ и установление ее стабильности (повышении АД выше 140/90 мм.рт.ст. у больных неполучающих регулярную гипотензивную терапию в результате как минимум трех измерений в различной обстановке).
2. Исключение вторичной артериальной гипертонии.
3. Стратификация риска АГ (определение степени повышения АД, определение устранимых и неустранимых факторов риска, поражения органов-мишеней и ассоциированных состояний).
4. Выявление заболеваний, приводящих к развитию сердечной недостаточности на фоне АГ: перенесенный инфаркт миокарда, стенозирующий атеросклероз коронарных артерий, сахарный диабет, тяжелые инфекции, пароксизмальная мерцательная аритмия и трепетание предсердий.
5. Симптомы сердечной недостаточности: одышка, сердцебиение, повышенная утомляемость, задержка жидкости в организме.
7. ЭХОКГ-признаки сердечной недостаточности – укорочение миокарда в средней части левого желудочка, снижение фракции выброса меньше 40%. Рентгенологические признаки застойных явлений в легких.
Перечень основных диагностических мероприятий:
Лечение
Тактика лечения
2. Физическая реабилитация (ходьба или велотренинг). Нагрузка строго дозирована и индивидуальна. Расчет нагрузки: 30-60 мин активных занятий при ЧСС, составляющей 75% максимальной. Применение данного метода повышает толерантность к нагрузкам, аэробную способность организма и переносимость лекарственных средств.
3. Психологическая и социальная реабилитация.
4. Медикаментозная терапия.
4.1 Снижение АД
4.2 Разгрузка сердца: объемная – диуретики.
Диуретики необходимо применять с ИАПФ, использовать вместе с антагонистами альдостерона, назначать ежедневно в минимальных дозах, позволяющих добиться необходимого положительного диуреза (для активной фазы лечения +800 мл).
Гидрохлортиазид. Назначается в дозах по 50-100 мг/сут утром. Максимальная доза 200 мг/сут. Препарат принимается ежедневно или через день. Возможны кратковременные перерывы (3-5 дней).
Фуросемид. Доза устанавливается индивидуально в каждом конкретном случае. В процессе лечения режим дозирования корригируется в зависимости от величины диуретического эффекта и динамики состояния больного. При приеме внутрь средняя начальная доза 40-80 мг/сут, поддерживающая 20-40 мг/сут. При необходимости быстрого улучшения самочувствия препарат вводится в/в или в/м, начальная доза 20-50 мг. При одновременном приеме с ИАПФ препараты калия не назначаются.
4.4 Миокардиальная – бета-адреноблокаторы (метопролол). Применяют только дополнительно к ИАПФ. Назначают терапию с 1/8 средней терапевтической дозы (для метопролола 12,5 мг). Дозу повышают медленно (в 2 раза, не чаще чем через 2 недели) до достижения оптимальных суточных доз (для метопролола до 200 мг/сутки).
Кардиотонические средства (сердечные гликозиды) при ХСН уменьшают выраженность симптоматики, заболеваемость (число госпитализаций в связи с обострением ХСН) и не влияют на прогноз. Назначаются в малых дозах (дигоксин до 0,25 мг/сутки) при мерцательной аритмии и трепетании предсердий. При синусовом ритме назначать с осторожностью и в малых дозах.
Перечень дополнительных лекарственных средств:
1. Статины (симвастатин).
Вспомогательные лекарственные средства эффект которых и влияние на прогноз больных не доказаны, но их применение диктуется определенными клиническими ситуациями.
2. Периферические вазодилататоры (нитраты) не являются средствами лечения ХСНА. Назначают только при сопутствующей стенокардии, когда есть уверенность, что именно они избавляют пациента от приступов стенокардии.
3. Нитроглицерин – быстродействующие формы: под язык 0,3-0,6 мг, табл. и капс., повторяют по потребности. Принимают внутрь, не разжевывая, запивая водой, лучше после еды, 1-2 табл. (капс.) 2 раза/сут. (обычно утром и в полдень), в отдельных случаях до 4 раз/сут, но не более 12 табл. в день. Может применяться в виде аэрозоля для сублингвального применения, 1-2 дозы (0,4-0,8 мг) под язык. Нитроглицерин в/в инфузионно 5-200 мкг/мин (титруется с учетом изменения САД, которое должно быть больше 90мм.рт.ст.). Дозу повышают до получения желаемого гемодинамического эффекта или побочных проявлений (головная боль, тошнота). Необходим мониторинг АД.
4. Изосорбида динитрат – внутрь, не разжевывая, запивая водой, лучше после еды. Кратность зависит от длительности действия: таблетки средней продолжительности действия 3-4 раза в день по 1-30 мг на прием; препараты пролонгированного действия 20 мг 2-3 раза в сутки, препараты пролонгированного действия 40 и 60 мг 2 раза в сутки, препараты пролонгированного действия 120 мг 1 раз в сутки. Аэрозоль для сублингвального приема в положении сидя 1-3 дозы (1.25-3.75 мг) п/я. Лекарственные формы для наклеивания на десну 20-40 мг 1-3 раза в сутки. В/в инфузионно 2-10 мг/ч. и более (титруется с учетом изменения САД, которое должно быть больше 90мм.рт.ст.).
5. Блокаторы кальциевых каналов (амлодипин) назначают дополнительно к ИАПФ при клапанной регургитации и легочной гипертензии. Начальная доза составляет 5 мг 1 раз в сутки, средняя поддерживающая доза 10 мг/сут.
6. Антиаритмические средства (амиодарон) применяют при опасных для жизни желудочковых аритмиях. Внутрь в течение 1-й недели 200 мг 3 раза в сутки, в течение 2-й недели 200 мг 2 раза в сутки, далее уменьшение дозы до поддерживающей 100-400 мг в сутки. В/в инфузия: 5-7 мк/кг за 20-120 мин. под контролем ЭКГ и АД, при необходимости продолжение инфузии 1.2-1,8 г/сут. (Предлагается включить данный препарат в список жизненно важных препаратов как препарат выбора для купирования пароксизмальных наджелудочковых и желудочковых тахикардиях, мерцательной аритмии, желудочковой тахикардии и фибрилляции желудочков. Высокоэффективен как средство первичной и вторичной профилактики внезапной аритмической смерти у постинфарктных больных и при ХСНА).
7. Ацетилсалициловая кислота по 75-160 мг 1 раз в сутки.
Перечень основных медикаментов:
1.*Гидрохлортиазид 25 мг, табл.
2. *Фуросемид 40 мг, табл.
3. *Эналаприл 2,5 мг, 10 мг, табл.
4. *Периндоприл 4 мг, табл.
5. *Лизиноприл 2,5 мг, 5 мг, 10 мг, 20 мг табл.
6. *Спиронолактон 25 мг, 50 мг, табл.
7. *Дигоксин 62,5 мкг, 250 мкг, табл.
8. Моэксиприл 7,5 мг, 15 мг, табл.
Перечень дополнительных медикаментов:
1. Эпросартан 300 мг, табл.
2. *Ацетилсалициловая кислота 100 мг, 500 мг табл.
3. Симвастатин 5-80 мг, табл.
4.*Ловастатин 10 мг, 20 мг, 40 мг, табл.