глотательный абсцесс что такое
Заглоточный абсцесс. Причины, симптомы и лечение
1. Общие сведения
Заглоточный (ретрофарингеальный) абсцесс – одно из тяжелых осложнений воспалительного процесса в ЛОР-органах или, реже, в других системах организма. Любой абсцесс, по определению, представляет собой острое нагноение в замкнутом пространстве (капсуле), образующемся в силу быстрого гнойно-некротического расплавления тканей. Таков и заглоточный абсцесс, возникающий на задней стенке глотки, – в клетчатке или лимфоузлах. Эта патология в оториноларингологической практике сравнительно редка: согласно литературным данным, частота встречаемости заглоточного абсцесса, осложняющего детский тонзиллофарингит, не превышает 0,3% от всех случаев тонзиллофарингита (сочетанного воспаления миндалин и глотки).
Вообще, основную группу пациентов составляют младенцы первого года жизни, а при более общем статистическом срезе – дети в возрасте до 4-6 лет, что обусловлено наличием у них инфантильных, позднее атрофирующихся лимфоузлов в ретрофарингеальном пространстве.
Заглоточный абсцесс у взрослых считался еще более редким, однако в ряде публикаций говорится о том, что этот вид острого гнойно-воспалительного процесса в последние годы обнаруживает тенденцию к учащению именно во взрослых выборках.
2. Причины
Главной причиной ретрофарингеального абсцедирования следует, по-видимому, считать нисходящую (лимфогенным путем) из носоглотки или слуховых структур инфекцию. Во многих случаях заглоточный абсцесс завершает течение вирусных или бактериальных ЛОР-заболеваний (грипп, скарлатина, аденовирусные инфекции, корь, дифтерия и мн.др.). Перечень нозологических единиц, могущих послужить почвой для развития острого нагноения в заглоточном пространстве, весьма обширен: любой этиологии отиты, риниты, фарингиты, тонзиллиты, гаймориты и прочие оториноларингологические «-иты».
Наблюдаемое возрастание частоты заглоточных абсцессов у взрослых связывают с ятрогенным («происходящим от врача») фактором, – в частности, с развитием малоинвазивных, но все же контактных лечебно-диагностических процедур. Если раньше главной причиной абсцессов этой редкой локализации считались макро- и микротравмы, полученные при потреблении твердой пищи, застревании рыбьей кости, внедрении инородного тела и т.п., то сегодня в качестве этиопатогенетического фактора все чаще упоминаются фиброэндоскопические исследования (ФГДС, бронхоскопия) и интубационный наркоз, применяемый во время объемных полостных операций. В отдельных случаях заглоточный абсцесс осложняет реабилитационный период после ЛОР-вмешательств, производимых под местной анестезией (например, удаление миндалин или аденоидов).
Наиболее значимыми факторами риска выступают ослабленный иммунитет (независимо от причин), гиповитаминоз, истощение, стоматологическая патология.
3. Симптомы и диагностика
Как правило, заглоточный абсцесс манифестирует симптоматикой острой инфекционной интоксикации: выраженным общим недомоганием на фоне высокой температуры тела (до 40° и выше), тотальной слабостью, головной болью, диссомнией, отсутствием аппетита, иногда суставно-мышечными болями (чаще при вирусной этиологии). Дыхание стридорозное, – шумное, с всхрапываниями и присвистом. К типичным симптомам относятся также болезненность акта глотания (вплоть до невозможности приема пищи), охриплость или гнусавость фонации, регионарный лимфаденит. Многие больные стремятся занять статичную вынужденную позу, запрокинув голову назад и наклонив ее в сторону поражения (если абсцесс существенно смещен вправо или влево от центральной оси тела).
Следует понимать, что нет ни одной точки или области в человеческом организме, где абсцесс мог бы считаться лишенным прогностического риска. В заглоточном пространстве этот риск возрастает многократно: рядом множество лимфатических коллекторов, нервных стволов и сплетений, кровеносных сосудов самого разного калибра; в непосредственной близости находятся головной и спинной мозг, сердце, всевозможные слизистые оболочки и железистые ткани, входы в дыхательные пути и пищеварительный тракт. Поэтому заглоточный абсцесс относится к неотложным состояниям и требует максимальной настороженности, быстрого и решительного, но в то же время четко обоснованного реагирования: промедление чревато сепсисом, менингитом, медиастинитом, обструкцией дыхательных путей в силу отека, тромбозом, бурной бронхопневмонией, остановкой сердечной деятельности и другими жизнеугрожающими осложнениями, которые в случае неоправданного выжидания (с надеждой на консервативные меры или спонтанное разрешение) могут привести к стремительному утяжелению состояния и летальному исходу.
Диагностика начинается с экспресс-анализа жалоб, анамнеза, результатов внешнего осмотра, пальпаторного и аускультативного исследования, фаринго-, рино- и отоскопии. Независимо от темпа дальнейших действий, назначается ряд лабораторных анализов (общеклинические, бактериологические, серологические и т.п.). По мере необходимости производятся УЗИ, рентгенография, МРТ.
4. Лечение
Методом выбора является хирургическое вмешательство, в ходе которого абсцесс вскрывают, производят антисептические процедуры и принимают меры по дренированию гнойного содержимого. Подбирают мощное, широкого спектра действия антибиотическое прикрытие, назначают противовоспалительные, жаропонижающие, антигистаминные препараты, затем общеукрепляющую, иммуностимулирующую и витаминотерапию, физиотерапевтические процедуры, щадящий режим, наблюдение.
Прогноз в решающей степени зависит от своевременности обращения за помощью.
Паратонзиллярный абсцесс
Паратонзиллярный абсцесс (ПТА) — это скопление гноя между капсулой небной миндалины и глоточными мышцами.
Чаще всего диагностируется передний ПТА, он локализуется между верхним полюсом миндалины и передней небной дужкой. Также различают задний ПТА — между миндалиной и задней небной дужкой, нижний ПТА — у нижнего полюса миндалины, наружный ПТА — снаружи миндалины.
Паратонзиллит — инфекционное воспалительное заболевание клетчатки, окружающей небную миндалину, без формирования абсцесса (полости с гноем).
Паратонзиллиту или ПТА обычно предшествует острый тонзиллофарингит, но в ряде случаев заболевание может развиваться и без предшествующей инфекции глотки, что связывают с закупоркой слюнных желез.
Паратонзиллярный абсцесс — наиболее распространенная инфекция глубоких тканей шеи у детей и подростков, на его долю приходится не менее 50% случаев. Ежегодная заболеваемость ПТА составляет 30-40 случаев на 100 000 человек в возрасте от 5 до 59 лет.
Основными возбудителями ПТА являются Streptococcus pyogenes (бета-гемолитический стрептококк группа А, БГСА), Streptococcus anginosus (ангиозный стрептококк), Staphylococcus aureus (золотистый стафилококк, включая метициллин-резистентные штаммы — MRSA) и респираторные анаэробы (включая Fusobacteria, Prevotella и Veillon).
Симптомы паратонзиллярного абсцесса
Типичным клиническим проявлением ПТА является сильная боль в горле (обычно односторонняя), лихорадка, приглушенный голос. Пациенты также могут жаловаться на слюнотечение и трудности при глотании.
Тризм (спазм жевательных мышц), связанный с раздражением и рефлекторным спазмом внутренней крыловидной мышцы, встречается почти у 2/3 пациентов и является важным отличительным признаком ПТА в сравнении с тяжелым течением острого тонзиллофарингита. Также пациенты могут жаловаться на припухлость шеи и боль в ухе на стороне поражения.
Диагностика
В подавляющем большинстве случаев диагноз ПТА ставится клинически — по результатам фарингоскопии (осмотра глотки). Подтверждается получением гнойного отделяемого при дренировании абсцесса или данными инструментальных исследований (чаще всего УЗИ).
При фарингоскопии отмечается опухшая и/или колеблющаяся миндалина с отклонением небного язычка в противоположную поражению сторону, гиперемия (краснота) и отечность мягкого неба. В некоторых случаях присутствуют налеты или жидкое отделяемое в небной миндалине. Отмечается увеличение и болезненность шейных и подчелюстных лимфоузлов.
Двусторонний ПТА встречается крайне редко, его диагностика сложнее, ввиду отсутствия асимметрии в глотке, а также редко присутствующего спазма жевательных мышц.
Лабораторные исследования для постановки диагноза не требуются, дополнительно их назначают для определения тяжести течения и подбора метода лечения.
Лабораторные исследования могут включать:
Инструментальные методы обследования — УЗИ, компьютерная томография, рентгенограмма шеи в боковой проекции, магнитно-резонансная томография или ангиография — не обязательны и выполняются для исключения других заболеваний, если диагноз ПТА не очевиден.
Дифференциальная диагностика
Тяжелое течение острого тонзиллофарингита. Частые возбудители — вирус Эпштейна-Барр, вирус простого герпеса, вирус Коксаки (герпангина), аденовирус, дифтерия, БГСА, гонорея. Проявляется двусторонним отеком в горле, гиперемией, на миндалинах могут присутствовать налеты.
Эпиглоттит. Воспалительное заболевание надгортанника, обусловленное, как правило, гемофильной палочкой. Чаще встречается у детей младшего возраста, не привитых от Haemophilus influenzae типа b. Прогрессирует быстрее, чем ПТА. Проявляется болью в горле, слюнотечением, затруднением глотания, дыхательной недостаточностью.
Заглоточный абсцесс (ретрофарингеальный абсцесс). Гнойное воспаление лимфатических узлов и клетчатки заглоточного пространства. Чаще всего наблюдается у детей от 2 до 4 лет. При фарингоскопии при этом отмечаются минимальные изменения. Основные жалобы: ригидность затылочных мышц, боль при движении, особенно при разгибании шеи (в отличие от усиленной боли при сгибании, наблюдаемой при менингите), отек и болезненность шеи, боль в груди, затрудненное глотание, слюнотечение, приглушенный голос, спазм жевательных мышц (присутствует только в 20% случаев).
Осложнения
Ранняя диагностика и своевременное, надлежащее лечение паратонзиллярной инфекции имеют решающее значение для предотвращения осложнений. Осложнения ПТА встречаются редко, но потенциально смертельны. Инфекция может распространяться из паратонзиллярного пространства в глубокие пространства шеи, соседние области и в кровоток.
Лечение паратонзиллярного абсцесса
При осложненном течении детям (в особенности детям младшего возраста) показаны госпитализация и лечение в условиях стационара.
Основным методом лечения ПТА является системная антибактериальная терапия. При тяжелом течении, выраженной интоксикации, затруднении глотания, тошноте антибактериальная терапия назначается парентерально (минуя ЖКТ) с последующим переводом на пероральные формы препаратов — до завершения 14-дневного курса лечения. Курсы антибактериальной терапии менее 10 дней повышают вероятность рецидива заболевания.
После назначения системной антибактериальной терапии рекомендуется динамическое наблюдение в течение 24 часов. Оно допустимо у пациентов с предполагаемым паратонзиллитом, без явных признаков ПТА, без признаков обструкции дыхательных путей, сепсиса, тяжелого спазма жевательных мышц или других признаков осложненного течения заболевания. А также у детей до 7 лет с небольшими абсцессами и редкими эпизодами острого тонзиллофарингита в анамнезе.
Исследования показали, что назначение системной антибактериальной терапии эффективно даже без дренирования абсцесса. По имеющимся данным 50% детей отвечали на системную антибактериальную терапию и не нуждались в дренировании абсцесса или удалении миндалин.
Системная антибактериальная терапия должна включать антибиотики, активные в отношении БГСА, золотистого стафилококка и респираторных анаэробов. При ПТА чаще всего назначаются амоксициллин-клавуланат, ампициллин-сульбактам, клиндамицин. При отсутствии эффекта или тяжелом течении к лечению добавляется ванкомицин или линезолид, чтобы обеспечить оптимальный охват потенциально устойчивых грамположительных кокков.
Существует 3 методики дренирования ПТА:
Дренирование абсцесса никогда не исключает назначения системной антибактериальной терапии.
Все 3 методики дренирования абсцесса сопоставимы по эффективности. Выбор процедуры зависит от состояния пациента, тяжести заболевания, наличия осложнений, возраста и способности пациента к сотрудничеству с врачом.
Пациентам без спазма жевательных мышц или рецидивирующих острых тонзиллофарингитов в анамнезе рекомендуется пункционное дренирование ПТА или дренирование абсцесса через разрез, которые могут выполняться в амбулаторных условиях под местной анестезией.
Тонзиллэктомия является предпочтительной в следующих случаях:
Рандомизированные исследования, в которых сравнивались пункционное дренирование ПТА и дренирование ПТА через разрез, показали сопоставимое разрешение абсцесса — более чем в 90% случаев.
Данные о пользе системной гормональной терапии (глюкокортикоидами) при лечении ПТА противоречивы. Некоторые исследования показывают, что использование глюкокортикоидов (дексаметазона) может сокращать длительность симптомов заболевания, а также уменьшать болевой синдром после дренирования ПТА. В других же исследованиях никаких явных преимуществ назначения глюкокортикоидов у взрослых и детей зафиксировано не было. Поскольку число пациентов, участвовавших в этих исследованиях, было небольшим (от 40 до 250 случаев), необходимо дальнейшее изучение эффективности рутинного применения глюкокортикоидов при лечении ПТА.
Рецидивы ПТА встречаются в 10-15% случаев, чаще у пациентов с рецидивирующим острым тонзиллитофарингтом в анамнезе.
Фактор риска ПТА — курение.
Как проходит лечение паратонзиллярного абсцесса в клинике Рассвет
При своевременном и соответствующем лечении большинство паратонзиллярных инфекций проходят без осложнений. Всем пациентам с диагностированным паратонзиллитом или ПТА мы назначаем системную антибактериальную терапию длительностью 10-14 дней.
По показаниям выполняем дренирование абсцесса под местной анестезией в амбулаторных условиях.
При осложненном течении, рецидивирующих ПТА или острых тонзиллофарингитах, неэффективности антибактериальной терапии и неэффективности дренирования абсцесса мы направляем пациента в стационар для проведения тонзиллэктомии.
В качестве обезболивающей терапии отдаем предпочтение НПВС (ибупрофен) или ацетаминофену (парацетамол), а не местным анестетикам в виде полосканий, спреев и леденцов.
Для лечения паратонзиллита и ПТА мы не назначаем гомеопатические, натуропатические, иммуномодулирующие и другие средства, эффективность которые не доказана.
Чекалдина Елена Владимировна
оториноларинголог, к.м.н.
Глотательный абсцесс что такое
а) Заглоточный абсцесс у детей. Заглоточный абсцесс может образоваться при заглоточном лимфадените, связанном с септическими воспалительными заболеваниями глотки у детей (обычно в возрасте до 2 лет) в результате абсцедирования лимфатического узла.
Симптомы и клиника. Заглоточный абсцесс клинически проявляется отеком задней стенки глотки, затруднением глотания, речи, приема пищи, повышением температуры, вынужденным положением головы (спастическое сокращение шейных мышц на стороне абсцесса следует дифференцировать с кривошеей), попаданием пищи в нос, обструкцией носа, развитием крупа и отека гортани.
Дифференциальный диагноз. Доброкачественные и злокачественные опухоли превертебрального пространства.
Лечение. заглоточного абсцесса у детей Абсцесс вскрывают парамедианным разрезом под общим обезболиванием при положении пациента со свешенной головой, если имеется флуктуация. Герметизация эндотрахеальной трубки защищает дыхательные пути от возможной аспирации. Назначают антибиотики.
Внимание! При подозрении на заглоточный абсцесс следует выполнить МРТ или КТ, учитывая возможность распространения инфекции в средостение между листками поверхностной и глубокой фасции шеи.
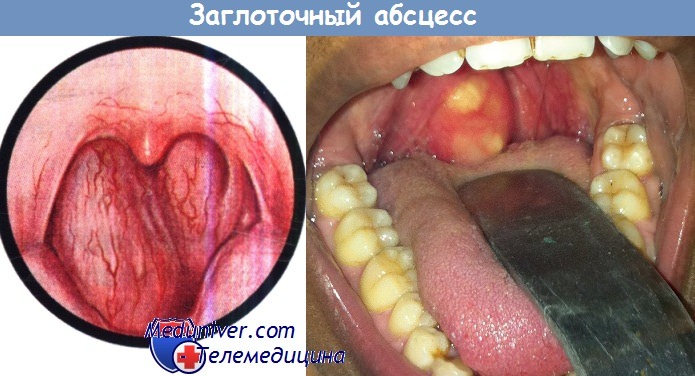
Эластическое выпячивание стенки левой части носоглотки, ротоглотки и гортаноглотки.
Заболевание может развиваться постепенно, как, например, при туберкулезе и сифилисе.
б) Заглоточный абсцесс у взрослых. Заглоточный абсцесс у взрослых обычно представляет собой холодный абсцесс, образующийся при туберкулезном поражении шейных позвонков, как результат остеомиелита височной кости (например, петрозита) или мастоидита.
Симптомы и клиника. К клиническим проявлениям относятся ощущение сдавления шеи, пароксизмы кашля, затрудненное глотание, ригидность шейных мышц. При рентгенологическом исследовании отмечаются характерные изменения в шейном отделе позвоночника.
Дифференциальный диагноз. Доброкачественные и злокачественные опухоли и спондилез шейного отдела позвоночника.
Лечение. Выполняют пробную пункцию подозреваемого абсцесса. При холодном абсцессе его дренируют, если возможно, через боковую поверхность шеи, а не в полость ротоглотки. Назначают противотуберкулезную терапию, и больного направляют к нейрохирургу.
Видео этиология, патогенез заглоточного абсцесса и паратонзиллярного абсцесса
— Вернуться в оглавление раздела «отоларингология»
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Заглоточный абсцесс
Общие сведения
Наибольшую склонность к образованию заглоточного абсцесса имеют дети в возрасте до 4 лет. Это обусловлено имеющимися у них особенностями строения заглоточного пространства: большой рыхлостью клетчатки и наличием в ней лимфатических узлов, которые после 6-ти лет полностью атрофируются. Самая высокая заболеваемость заглоточным абсцессом отмечается среди детей от 2 месяцев до 1 года. Во взрослом возрасте заглоточный абсцесс встречается достаточно редко и обычно является следствием травматического повреждения глотки. Однако современная отоларингология отмечает увеличение числа случаев заглоточного абсцесса у взрослых пациентов.
Причины
Причиной возникновения заглоточного абсцесса в детском возрасте чаще всего является инфекция. Первичным очагом инфекции может быть гнойный отит, мастоидит, осложнившийся паротит, фарингит, ринит, синусит, тонзиллит. Распространение инфекционного процесса в заглоточное пространство происходит по лимфатическим путям с поражением заглоточных лимфатических узлов. Благоприятствующим этому фактором является ослабленное состояние организма ребенка, сниженный иммунитет, наличие диатеза или рахита. У детей заглоточный абсцесс может развиваться на фоне острых инфекционных заболеваний: ОРВИ, кори, скарлатины, дифтерии, гриппа. В редких случаях он является осложнением аденотомии или тонзиллэктомии.
Во взрослом возрасте на первое место среди причин формирования заглоточного абсцесса выходит травматический фактор. Повреждение глотки может произойти рыбной костью, грубой пищей, инородным предметом. Травматизация глотки возможна при проведении гастроскопии, бронхоскопии, установке назогастральной трубки и эндотрахеальном наркозе.
Заглоточный абсцесс у взрослых может возникать как осложнение тяжелой ангины. В некоторых случаях он оказывается вызван специфической микрофлорой и является следствием туберкулеза или сифилиса, протекающих с поражением шейного отдела позвоночника. В таких случаях говорят о «холодном» заглоточном абсцессе. Риск развития заглоточного абсцесса повышен у пациентов с хроническими заболеваниями и сниженным иммунитетом, при наличие сахарного диабета, злокачественной опухоли, ВИЧ-инфекции.
Классификация
Заглоточный абсцесс классифицируется в зависимости от расположения. Выделяют следующие виды заглоточных абсцессов:
Симптомы заглоточного абсцесса
Заглоточный абсцесс характеризуется острым началом с повышением температуры тела до 39-40 °С и нарушением общего состояния. Развитие заглоточного абсцесса на фоне уже имеющегося инфекционного заболевания проявляется резким ухудшением состояния пациента и появлением новых симптомов. Дети становятся плаксивыми и беспокойными, происходит нарушение сна, характерен отказ от еды, а у детей грудного возраста — нарушение сосания.
Одним из первых признаков формирования заглоточного абсцесса является боль в горле. Больные отмечают усиление боли во время глотания, затруднение при проглатывании пищи. Боль в горле часто настолько сильно выражена, что пациенты отказываются от еды. При расположении заглоточного абсцесса в верхнем отделе глотки наблюдается нарушение носового дыхания, у взрослых и детей старшего возраста появляется гнусавость голоса. Если заглоточный абсцесс локализуется в среднем или нижнем отделе глотки, то появляется охриплость голоса и затрудненное дыхание, могут возникать приступы удушья. Наблюдается одышка с затрудненным вдохом (инспираторная). В вертикальном положении пациента отмечается усугубление нарушений дыхания из-за стекания гноя вниз и перекрытия им просвета трахеи. Может появляться клокотание в горле, что чаще всего происходит в период сна.
Заглоточный абсцесс сопровождается лимфаденитом регионарных лимфатических узлов. Боковые верхнешейные и затылочные лимфоузлы становятся припухлыми и болезненными. Типично вынужденное положение пациента: его голова запрокинута назад и повернута в ту сторону, где располагается заглоточный абсцесс. Во многих случаях на стороне заглоточного абсцесса отмечается отек участка шеи, расположенного позади угла нижней челюсти.
Осложнения
Распространение инфекции из заглоточного абсцесса по верхним дыхательным путям может привести к появлению бронхопневмонии. Нарушение дыхательной функции способствует развитию застойной пневмонии. Реже наблюдается гематогенное распространение инфекции в полость черепа с возникновением абсцесса головного мозга или гнойного менингита. В отдельных случаях при заглоточном абсцессе рефлекторно может произойти остановка сердечной деятельности.
Грозным осложнением заглоточного абсцесса является асфиксия — удушье в результате перекрытия просвета дыхательных путей. Асфиксия может возникнуть из-за выраженного отека гортани или при самопроизвольном вскрытии заглоточного абсцесса с излитием в просвет гортани большого количества гнойных масс. При вскрытии абсцесса в заглоточное пространство гной по рыхлой клетчатке распространяется на крупные сосуды шеи или просачивается в средостение. Поражение сосудов может стать причиной аррозивного кровотечения, тромбоза яремной вены или флебита. Проникновение инфекции в средостение вызывает развитие гнойного медиастинита, который быстро приводит к возникновению сепсиса.
Диагностика
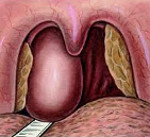
Заглоточный абсцесс диагностируется отоларингологом на основании данных, полученных в ходе осмотра пациента и проведения фарингоскопии. При осмотре обращает на себя внимание вынужденное положение головы пациента, локальный отек в области шеи, увеличение лимфатических узлов и их болезненность при пальпации. Фарингоскопия выявляет локальную инфильтрацию на задней стенке глотки и опухолевидную припухлость шаровидной формы. Пальцевое исследование глотки определяет болезненность в месте припухлости и наличие симптома флюктуации, свидетельствующего о том, что образование представляет собой скопление жидкого гноя.
Клинический анализ крови говорит о наличии воспалительного процесса: отмечается лейкоцитоз и повышение СОЭ до 40 мм/ч. Микроскопия и бактериологическое исследование мазка из зева позволяют определить вид возбудителя, ставшего причиной заглоточного абсцесса. Чаще всего это гемолитические стрептококки, золотистые стафилококки, клебсиела, анаэробный и эпидермальный стафилококки, кишечная палочка. Возможна туберкулезная или сифилитическая этиология абсцесса. В связи с этим проводят ПЦР-диагностику сифилиса и туберкулеза, RPR-тест, анализ мокроты на микобактерии туберкулеза.
Для выявления сопутствующих заболеваний уха и носоглотки, которые возможно стали причиной формирования заглоточного абсцесса, может потребоваться отоскопия, риноскопия, УЗИ и рентгенография околоносовых пазух, рентгенография позвоночника в шейном отделе.
Лечение заглоточного абсцесса
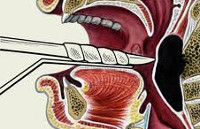
Выявленный заглоточный абсцесс подлежит хирургическому вскрытию и дренированию. В месте наибольшего выбухания делают разрез абсцесса скальпелем или остроконечными ножницами. В разрез вводят наконечник электрического отсоса и отсасывают гной. Важно сразу же после вскрытия заглоточного абсцесса быстро произвести отсасывание гноя, чтобы избежать его попадания в дыхательные пути. Для предупреждения затекания гноя в дыхательные пути в момент вскрытия абсцесса некоторые авторы рекомендуют предварительно производить его пункцию и отсасывать гной. В некоторых случаях после вскрытия заглоточного абсцесса края произведенного разреза слипаются, тогда прибегают к их повторному раздвиганию с использованием желобоватого зонда или щипцов Гартмана.
Низко расположенные абсцессы, сопровождающиеся затеком гноя в область шеи, вскрывают через наружный хирургический доступ. Разрез производят по передне-боковой поверхности шеи параллельно краю грудино-ключично-сосцевидной мышцы.
При наличие симптомов сдавления дыхательных путей с нарушением дыхания введение дыхательной трубки (интубация) противопоказано. В таких случаях неотложная помощь с целью восстановления дыхательной функции заключается в проведении крикотомии — разреза на передней поверхности шеи с формированием отверстия в гортанном хряще, через которое осуществляется дыхание. Для ликвидации гипоксии, возникшей из-за нарушений дыхания, дополнительно показана оксигенотерапия.
Вскрытие заглоточных абсцессов сифилитической или туберкулезной природы не проводится из-за опасности вторичного инфицирования. Лечение таких абсцессов заключается в их повторных пункциях с введением противотуберкулезных и противосифилитических препаратов непосредственно в абсцесс. Одновременно с этим назначается общая противотуберкулезная и противосифилитическая терапия.
Хирургическое лечение заглоточного абсцесса осуществляется в сочетании с системной антибактериальной терапией и санацией всех имеющихся в носоглотке или ухе инфекционных очагов. Назначаются также жаропонижающие и противовоспалительные средства (парацетамол, ибупрофен, нимесулид) и гипосенсибилизирующие препараты (дезлоратадин, лоратадин, фенспирид), поливитамины. До и после вскрытия абсцесса пациенту необходимо тщательно выполаскивать горло растворами антисептиков.
Прогноз и профилактика
Своевременное выявление и вскрытие заглоточного абсцесса в большинстве случаев является залогом благоприятного исхода заболевания. При развитии осложнений прогноз заболевания серьезный. Пациент может погибнуть от асфиксии, остановки сердца, сепсиса, аррозивного кровотечения. Однако в современной развитой медицине такие случаи встречаются крайне редко.
Наилучшей профилактикой развития заглоточного абсцесса является ранняя диагностика и корректное лечение лор-заболеваний, своевременное проведение хирургической санации гнойных очагов. Важное значение в профилактике заглоточного абсцесса травматического генеза имеет правильное проведение диагностических и лечебных процедур, связанных с введением в глотку эндоскопа или дыхательной трубки; аккуратное удаление инородных тел глотки; тщательное соблюдение техники оперативных вмешательств на структурах носоглотки (удаление опухолей глотки и аденоидов, тонзиллэктомия).