гипотония при беременности что это такое
Гипотония
Существует несколько видов физиологического снижения артериального давления:
Причины гипотонии
В зависимости от причин данного состояния выделяют следующие формы гипотонии.
Первичная. Это особая форма неврозоподобного заболевания сосудодвигательных центров головного мозга. Главные причины первичной гипотонии: сильные стрессы, длительное эмоциональное перенапряжение.
Вторичная. Она зачастую является сопутствующей патологией при некоторых заболеваниях щитовидной железы, гепатитах, анемиях, опухолевых заболеваниях, язвенной болезни желудка, туберкулеза, ревматизма, цирроза печени, травм мозга, при приеме ряда лекарственных препаратов и др.
Нередко гипотония является признаком вегето-сосудистой дистонии (ВСД) – состояния организма, которое характеризуется нарушением деятельности вегетативной нервной системы, регулирующей работу органов. Это может приводить к нарушению регуляции сердечно-сосудистой системы нервной и эндокринной систем, и, соответственно, к нарушению ЧСС, терморегуляции, снижению сосудистого тонуса и т. п. ВСД развивается из-за гормональных сбоев, неврозов, сильных стрессов и психологических травм, воздействия вредных профессиональных факторов, злоупотребления алкоголем.
Гипотония может развиться и у здоровых людей, например, у спортсменов при регулярных физических нагрузках. При этом случае пониженное давление выступает своеобразной предохранительной реакцией организма. К понижению давления также могут приводить резкая смена климатических или погодных условий, повышение влажности, действие электромагнитных полей, радиации и т. д.
Симптомы гипотонии

Иногда гипотония может проявляться обмороками, особенно в помещениях, где мало свежего воздуха. В целом люди с пониженным давлением негативно реагируют на перепады температуры воздуха, на изменение влажности воздуха, а также на разнообразные эмоциональные раздражители. Единичные случаи проявления данных симптомов не могут свидетельствовать о наличии гипотонии, однако если симптомов несколько и они постоянны, то стоит обратиться к доктору.
Последствия и осложнения гипотонии
Зачастую редкие случаи гипотонии, проявляющиеся слабостью, вялостью, тошнотой и другими не более чем неприятными симптомами, не сопровождаются фатальными последствиями для организма. Они лишь причиняют дискомфорт и снижают работоспособность. Однако постоянное или систематическое понижение давления может негативно сказываться на работе сердца, поэтому требуется лечение гипотонии.
Сердечные проявления. У людей с гипотонией повышается риск возникновения серьезных проблем в работе сердечно-сосудистой системы. Частый пульс означает, что сердце работает интенсивно. Это своеобразный компенсаторный механизм для того, чтобы обеспечить ткани кислородом, которого не хватает из-за медленного передвижения крови по сосудам с низким тонусом. Однако частый пульс – это серьезная нагрузка на сердце.
Гипотония и беременность. Гипотония во время беременности – повод сходить на внеочередной прием к врачу. Если у будущей мамы систематически регистрируется пониженное давление, это может привести к кислородному голоданию плода из-за плохого снабжения кислородом плаценты. Это, в свою очередь, грозит нарушениями в развитии будущего малыша. Установлено, что беременные женщины с пониженным давлением чаще и тяжелее испытывают токсикоз и гестоз. Изменение давления во время беременности часто трудно обнаружить: усталость, слабость, тошнота и другие признаки гипотензии нередко путают с характерными симптомами беременности, спровоцированными нарушением гормонального баланса.
Важно сказать, что резкое и внезапное понижение давления с ухудшением самочувствия может свидетельствовать об интенсивном внутреннем кровотечении, сердечном приступе и других внутренних проблемах, представляющих угрозу для жизни человека. В таких случаях следует немедленно обратиться к врачу (вызвать скорую).
Диагностика гипотонии
Чтобы диагностировать гипотонию, врач-терапевт выполняет целый ряд действий:
В некоторых случаях перед лечением выполняются дополнительные исследования: КТ или МРТ головы, УЗИ почек, надпочечников, щитовидной железы.
Лечение гипотонии
Если гипотония является признаком другого заболевания, осуществляют его лечение. При первичной гипотонии, не связанной с другими болезнями, проводят комплексные немедикаментозные и медикаментозные мероприятия для предотвращения вторичных изменений в органах и системах, связанные с хронической нехваткой кислорода.
Общие рекомендации. Больным рекомендуется соблюдать строгий режим дня, включающий полноценный сон, разумное соотношение труда и отдыха, полноценное питание, дозированные физические нагрузки, прогулки не менее 2 часов в день, регулярные проветривания комнат, увлажнение воздуха, отказ от вредных привычек, резких изменений положения тела, закаливание и др.
Медикаментозная коррекция. Для нормализации тонуса сосудов, сердечного ритма, нейтрализации воздействия негативных факторов среды назначают следующие группы препаратов: адаптогены, психомоторные стимуляторы, аналептические препараты, адреномиметики (для неотложной помощи при резком падении давления), холинолитики (при ваготонии), ноотропы, комплексы витаминов с минералами и др.
Фитотерапия. Медикаментозное лечение гипотонии могут сопровождать прием препаратов-адаптогенов общетонизирующего плана, стимулирующих средств (в частности, кофе и чая), ванны с отварами растений, употребление фитосборов и др.
Физиотерапия. Терапию гипотонии нередко дополняют такими физиотерапевтическими методами, как электрофорез с новокаином, калия йодидом эндоназально или глазнично-затылочной методикой, электросон и УФО кожи, микроволновая терапия на область надпочечников, горячие грудные обертывания, массаж, кислородные ванны, обливания и обтирания и др.
Профилактика гипотонии
Для того чтобы не допустить развития гипотонии, рекомендуется соблюдать следующие правила профилактики и здорового образа жизни:
Если Вам требуется диагностика или лечение гипотонии, обращайтесь в клинику «ABC-Медицина». Задать интересующие Вас вопросы или записаться на прием Вы можете по телефону +7 (495) 223?38?83.
Что такое артериальная гипотензия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Немцовой Елизаветы Андреевны, кардиолога со стажем в 5 лет.
Определение болезни. Причины заболевания
На сегодняшний день принятыми критериями гипотензии считается:
По данным исследований, при амбулаторном 24-часовом мониторировании артериального давления нижней границей нормы принято считать следующие цифры:
Однако большинством более современных обзоров а ртериальная гипотензия в абсолютных цифрах определяется как снижение систолического АД (САД) [1] [2] [5]
Основными причинами низкого артериального давления могут быть:
Все эти причины могут быть связаны с различными внешними и внутренними факторами: уровнем физической нагрузки, возрастом, температурой и положением тела, приёмом пищи и голоданием, длительным постельным режимом. Также они могут быть следствием наличия беременности, анемии, отравления и обезвоживания, аллергической реакции или инфекционного процесса. Артериальная гипотензия может возникнуть как следствие течения различных заболеваний, таких как клапанная патология сердца, надпочечниковая недостаточность и другие эндокринные нарушения или болезнь Паркинсона.
Однако снижение цифр АД в покое встречается как вариант нормы и может быть обусловлено наследственностью и конституцией пациента. Нередко пониженное давление встречается у спортсменов, жителей высокогорья и тропиков. Такая АГТ, которая не вызывает ухудшения самочувствия, называется физиологической, и, как правило, выявляется при случайном измерении АД или диспансерном обследовании.
Симптомы артериальной гипотензии
Острая АГТ (коллапс, шок) обычно сопровождается гипоксией (п ониженным содержанием кислорода) мозга и снижением функций жизненно важных органов. Клинически проявляется наличием у пациента спутанности сознания, холодной, липкой, бледной кожи, быстрого и неглубокого дыхания, слабого и быстрого пульса.
Хроническая артериальная гипотензия (ХАГТ) обусловлена нарушениями регуляции артериального давления, и эти нарушения могут иметь разную природу происхождения.
К общим признакам и симптомам ХАГТ помимо низкого АД относятся:
Патогенез артериальной гипотензии
В течение дня АД меняется в зависимости от положения тела, дыхания, стресса, физического состояния, принимаемых лекарств, того, сколько человек ест и пьёт, а также от времени суток. Физиологически АД обычно самое низкое ночью и резко повышается при пробуждении.
Организм человека имеет определённые механизмы для поддержания кровяного давления и кровотока на нормальном уровне. Эти механизмы взаимосвязаны: стенки артерий, определяя уровень АД, посылают сигналы в сердце, артериолы вены и почки, чтобы регулировать кровоток. В первую очередь артериальное давление зависит от периферического сопротивления кровеносных сосудов и сердечного выброса.
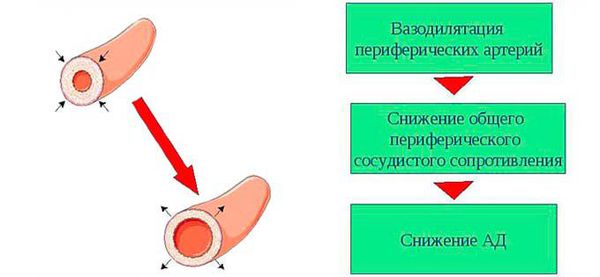
Периферическое сопротивление сосудов — это общее сопротивление всей сосудистой системы потоку крови, который выбрасывается сердцем в артерии. Мышечная ткань в стенках артериол позволяет этим кровеносным сосудам расширяться или сужаться. Чем сильнее сокращаются артериолы, тем выше их сопротивление току крови и тем больше возрастает давление крови, ведь чтобы протолкнуть кровь через более узкий просвет, нужно приложить большее давление. И наоборот, при расширении артериол сопротивление току крови снижается, что приводит к падению артериального давления. Степень сужения или расширения артериол может регулироваться нервами, гормонами, а также лекарственными веществами.
При этом регуляторные механизмы сердца изменяют сердечный выброс (количество крови, перекачиваемой сердцем в артерии за одну минуту). Артериальное давление может повыситься за счёт увеличения сердечных сокращений и, следовательно, большего выброса крови в артерии. Вены могут расширяться, сужаться и депонировать (накапливать) больше крови. Т. е., чем больше крови перекачивает сердце в минуту, тем выше будет давление, пока диаметр артерий остается неизменным. Объём крови во время каждого удара зависит от силы сокращения и функции клапанов. Общий же объём крови в артериях может зависеть от объёма жидкости в организме, объёма жидкости, удаляемого через почки, приёма лекарственных препаратов.
Все эти адаптивные механизмы поддерживают артериальное давление в пределах нормы.
Теории возникновения патологической АГТ
Эндокринная. В соответствии с этой теорией заболевание может иметь надпочечниковый, гипофизарный и гипотиреоидный генез. Причинами являются:
Это приводит к снижению общего периферического сосудистого сопротивления, объёма циркулирующей крови и сердечного выброса.
Классификация и стадии развития артериальной гипотензии
Наибольшее практическое применение в медицине нашла классификация Н. С. Молчанова (1962).
Вторичная АГТ — развивается на фоне каких-либо заболеваний. Среди причин её возникновения можно выделить следующие [2] [12] [13] :
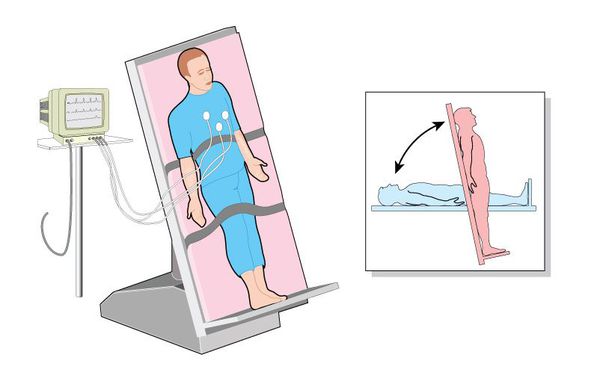
Когда человек стоит, под силой гравитации кровь скапливаться в ногах. Обычно организм человека компенсирует это, увеличивая частоту сердечных сокращений и сужая кровеносные сосуды, тем самым гарантируя, что достаточное количество крови вернётся в головной мозг. Но у людей с ОРТГ этот компенсирующий механизм выходит из строя и артериальное давление падает, что приводит к возникновению слабости, головокружения, нарушений зрения, сердцебиения и даже обморока при вставании, т. е. при вертикализации положения тела. Критерием ОРГТ является снижение САД ≥ 20 мм рт. ст. и/или ДАД ≥ 10 мм рт. ст. и/или возникновение симптомов церебральной гипоперфузии в течение трёх минут после принятия вертикального положения [14] .
Выделяют следующие причины ОРГТ [17] :
Степени тяжести АГТ
Выделяют 4 степени выраженности ортостатической недостаточности [17] :
0 – нормальная ортостатическая толерантность;
1 – клинические симптомы возникают редко, человек может находиться в вертикальном положении более 15 минут, повседневная активность не снижена;
2 – клинические симптомы возникают 1 раз в неделю, человек может находиться в вертикальном положении более 5 минут, повседневная активность умеренно снижена;
3 – клинические симптомы возникают часто (несколько раз в неделю), человек может находиться в вертикальном положении более 1 минуты, повседневная активность умеренно снижена;
4 – клинические симптомы возникают регулярно, человек может находиться в вертикальном положении менее 1 минуты, выраженное снижение повседневной активности. Синкопальное ( обморок или кратковременное нарушение сознания) или пресинкопальное состояния (предобморочное, описываемое как головокружение и/или неполное выключение сознания) обычно возникают при вставании с постели.
Осложнения артериальной гипотензии
Следует отметить, что острая гипотония сама по себе является осложнением других заболеваний, которые были указаны выше. Острую форму можно воспринимать как шок. Происходит резкое снижение поступления кислорода в головной мозг, возникает гипоксия, снижаются функции жизненно важных органов, что без своевременной скорой помощи может быть фатальным.
Самые частые осложнением ортостатической гипотонии, особенно у ослабленных пациентов и пожилых, — это падения и связанные с ними травмы.
Диагностика артериальной гипотензии
У многих здоровых людей симптомы слабости, головокружения и обморока могут быть связаны с низким кровяным давлением. Измерение артериального давления, как правило, является первым шагом в диагностике этого состояния.
К обязательным методам обследования пациентов с артериальной гипотензией относятся:
При наличии стойкой гипотензии и выявлении электролитных нарушений проводятся дополнительные обследования с целью поиска или исключения надпочечниковой недостаточности:
Если анамнестически гипотензия носит ортостатический характер, то для её верификации проводят модифицированные постуральные пробы с быстрым активным изменением положения тела (ортостатическая проба). Этот метод направлен на исследование рефлексов, обеспечивающих поддержание определённого положения в пространстве всего тела или его части.
Лечение артериальной гипотензии
В случае наличия у пациента ортостатического компонента успешность лечения определяется улучшением качества жизни и предотвращением симптомов, которые могут вызвать падения и травмы.
Лечебные мероприятия непосредственно в период ортостатического эпизода, сопровождающегося субъективными проявлениями гипоперфузии головного мозга, как правило, носят общий характер:
Лекарственная терапия
В случае неэффективности немедикаментозного лечения и значительного снижения качества жизни пациента возможно назначение препаратов:
Прогноз. Профилактика
Вопрос о взаимоотношениях артериального давления и кардиоваскулярного риска является предметом изучения на протяжении последних десятилетий. Данные 12-летнего отрезка в рамках Фрамингемского исследования убедительно показали, что величины артериального давления менее 120/80 мм рт. ст. ассоциируются с достоверно лучшим сердечно-сосудистым прогнозом по сравнению с величинами, относящимися к категории нормального (менее 130/85 мм рт.ст.) и высокого (менее 140/90 мм рт.ст.) нормального АД.
При анализе 30-летнего периода наблюдений в рамках данного исследования отмечается наличие практически линейной зависимости между уровнем АД и сердечно-сосудистой смертностью как у мужчин, так и женщин в каждой из изученных возрастных декад жизни (35-84 лет). Примечательно, что нахождение САД в гипотензивно-оптимальном диапазоне (74-119 мм рт. ст.) оказалось в прогностическом смысле более выгодным, чем нахождение САД в диапазонах 120-139, 140-159, 160-179, 180-300 мм рт. ст. [17]
Гипотония при беременности что это такое
Артериальная гипотония характеризуется снижением АД ≤100/60 мм рт.ст. (для женщин в возрасте до 25 лет) и ≤105/65 мм рт.ст. (в возрасте более 30 лет).
Синонимы
Артериальная гипотензия, гипотензия, нейроциркуляторная дистония по гипотоническому типу, гипотоническая болезнь.
КОД ПО МКБ
I 95 Другие и неуточнённые болезни системы кровообращения (I 95.0–I 95.9).
ЭПИДЕМИОЛОГИЯ АРТЕРИАЛЬНОЙ ГИПОТОНИИ ПРИ БЕРЕМЕННОСТИ
Распространённость колеблется в широких пределах — от 0,6% до 29,1%. Во время беременности артериальная гипотония чаще диагностируют в конце I триместра, реже — на 17–24 нед. В 7,08% случаев артериальная гипотония во время беременности протекает без выраженных клинических проявлений, однако уменьшение перфузии различных органов обуславливает большее количество осложнений как со стороны матери, так и плода.
Среди всего населения артериальную гипотонию отмечают в 5–7% случаев, среди беременных женщин — в 10–12% случаев.
КЛАССИФИКАЦИЯ АРТЕРИАЛЬНОЙ ГИПОТОНИИ ПРИ БЕРЕМЕННОСТИ
Первичная (эссенциальная) артериальная гипотония проявляется в двух вариантах:
● физиологическая гипотензия — конституционально-наследственная установка регуляции сосудистого тонуса и АД (не проявляется клинически);
● заболевание с типичной клинической симптоматикой (нейроциркуляторная астения).
Вторичная артериальная гипотония возникает при инфекционных заболеваниях, болезни Аддисона, язвенной болезни, гипотиреозе, анемии, гипогликемии, остром и хроническом гепатите, циррозе печени, при действии ряда лекарственных препаратов и др.
Если артериальная гипотония проявляется только снижением АД, её относят к устойчивой (компенсированной) стадии заболевания. В неустойчивой (субкомпенсированной) стадии присоединяется субъективная симптоматика, снижается работоспособность. При декомпенсированной артериальной гипотонии отмечают появление вегетативных пароксизмов (резкое нарушение самочувствия, появление внезапной слабости, вялости, тошноты, схваткообразные боли в животе), гипотонических кризов, часто возникают обмороки, нарушается сон, появляется акроцианоз, утрачивается трудоспособность и снижается качество жизни пациенток.
В настоящее время отечественные исследователи придерживаются классификации гипотонии, разработанной Н.С. Молчановым (1962).
● Физиологическая.
● Патологическая.
— Острая.
— Хроническая:
●нейроциркуляторная;
●симптоматическая.
В.С. Ракуть (1981) предложена рабочая классификация АГ у беременных женщин по нескольким критериям.
● Первичная, существовавшая до беременности (симптомная/бессимптомная).
● Вторичная, возникшая во время беременности (симптомная/бессимптомная).
ЭТИОЛОГИЯ ГИПОТОНИИ ПРИ БЕРЕМЕННОСТИ
Существует несколько теорий, объясняющих возникновение артериальной гипотонии:
● конституционально-эндокринная — артериальная гипотония возникает из-за недостаточности функции надпочечников;
● вегетативная — артериальная гипотония развивается из-за преобладания парасимпатических влияний на регуляцию деятельности сердечно-сосудистой системы;
● нейрогенная — артериальная гипотония возникает под влиянием психогенных факторов.
Этиология и патогенез АГ до сих пор окончательно не ясны. Считают, что фактором, способствующим развитию артериальной гипотонией у беременных, выступает возникновение дополнительной маточно-плацентарной системы кровообращения.
Плацента продуцирует гормоны, которые подавляют функцию гипофиза, в результате чего уменьшается выработка прессорных веществ, что и способствует возникновению артериальной гипотонии.
ПАТОГЕНЕЗ
Пониженное АД может быть результатом:
● уменьшения объёма ударного и минутного выброса сердца;
● снижения периферического сопротивления сосудов;
● дефицита ОЦК;
● уменьшения венозного возврата к сердцу.
В основе первичной артериальной гипотонии лежит повышение тонуса парасимпатического отдела вегетативной нервной системы и нарушение функции высших центров вазомоторной регуляции, ведущие к уменьшению общего периферического сосудистого сопротивления; компенсаторное увеличение сердечного выброса оказывается недостаточным для нормализации АД.
При гипотензии беременных немаловажную роль играет ответная иммунная реакция на Аг плаценты и плода, в результате чего происходит уменьшенное или увеличенное выделение ряда биологических веществ, в частности катехоламинов, ацетилхолина, серотонина, гистамина. Ацетилхолин рассматривают как фактор, способствующий снижению АД. В генезе артериальной гипотонии беременных определённую роль играет снижение концентрации серотонина — достаточно активного сосудистого вещества. Некоторые исследователи относят артериальную гипотензию к токсикозам беременности.
Патогенез осложнений гестации
Во время беременности существуют предрасполагающие обстоятельства для развития гипотонической болезни. Это повышение тонуса парасимпатического отдела вегетативной нервной системы; изменение высших вегетативных центров вазомоторной регуляции; торможение всех функций, превалирующих над возбуждением; снижение общего периферического сосудистого сопротивления; наличие дополнительного депо крови (маточно-плацентарное русло); многочисленные изменения гормональной и нейротрансмиттерной систем с превалированием вазодилататорных эффектов над вазоконстрикторными.
Нарушение надсегментарной вегетативной регуляции, к частным проявлениям которой относится гипотензия, служит исходным фоном, способствующим развитию раннего токсикоза беременных.
Основное осложнение беременности при АГ — самопроизвольное прерывание её. Артериальная гипотензия способствует развитию синдрома задержки внутриутробного развития плода из-за сниженного маточно-плацентарного кровотока.
КЛИНИЧЕСКАЯ КАРТИНА ГИПОТОНИИ ПРИ БЕРЕМЕННОСТИ
Жалобы женщин с артериальной гипотонией необычайно разнообразны и многочисленны: вялость, апатия, ощущение слабости и повышенной утомляемости по утрам, пониженная работоспособность, ощущение нехватки воздуха в покое и одышка при умеренной физической работе, пастозность или отёки голеней и стоп к вечеру. Большинство пациенток отмечают раздражительную эмоциональную неустойчивость, нарушение сна, снижение либидо. Возможно появление жалоб со стороны ЖКТ: тяжесть в эпигастральной области, горечь во рту, снижение аппетита, отрыжка воздухом, изжога, метеоризм, запоры. Беспокоят головные боли и боли в области сердца.
На основании преобладания локализации болевого синдрома выделяют преимущественно кардиальную или церебральную форму первичной артериальной гипотонии. Головная боль — иногда единственная жалоба пациентки, часто возникает после сна, физической или умственной работы. Характер боли может быть различным: тупая, стягивающая, распирающая или пульсирующая боль захватывает чаще лобно-височную или лобно-теменную область и продолжается от нескольких часов до 2–3 сут. Для первичной артериальной гипотонии характерны периодические головокружения с повышенной чувствительностью к яркому свету, шуму, громкой речи и тактильным раздражениям, пошатыванием при ходьбе и обморочными состояниями.
У ряда больных возникает гипотония положения (ортостатическая гипотензия): при переходе из горизонтального положения в вертикальное развивается постуральная артериальная гипотония с резким падением преимущественно систолического АД и потерей сознания.
Синкопальные состояния (вследствие обратимой генерализованной ишемии мозга) — наиболее тяжелые проявления гипотензии. Артериальная гипотония может протекать хронически и остро (гипотонические кризы). Кризы протекают как коллаптоидные состояния, длящиеся несколько минут. Во время криза АД снижается до 80/50 мм рт.ст. и менее, усиливается головная боль и головокружение, может возникнуть рвота. Часто пациентки отмечают резкую слабость, чувство закладывания ушей. Кожные покровы и слизистые оболочки бледнеют, выступает холодный пот.
ДИАГНОСТИКА ГИПОТОНИИ ПРИ БЕРЕМЕННОСТИ
Анамнез
Необходимо собрать сведения о наследственной отягощённости по сердечно-сосудистым заболеваниям в семье, проанализировать течение беременности и родов, особое внимание следует обратить на величину АД у матери во время беременности.
Физикальное исследование
Часто выявляют астеническое телосложение и бледность кожных покровов, возможно наличие акроцианоза, гипергидроза, пониженной температуры кожи кистей и стоп. При оценке состояния вегетативной нервной системы обращают внимание на красный дермографизм. При аускультации может выявляться лёгкий систолический шум на верхушке сердца. При выраженной гипотонии тоны сердца могут быть слегка приглушены. При измерении величины АД фиксируют его снижение.
Лабораторные исследования
Результаты исследований при первичной артериальной гипотонии, как правило, не выходят за пределы нормы.
Инструментальные исследования
Суточное мониторирование артериального давления. Это исследование позволяет выявить начальные отклонения в суточном ритме и величине АД.
Электрокардиография. При артериальной гипотонии часто выявляют синусовую брадикардию, миграцию наджелудочкового водителя ритма, атриовентрикулярные блокады I степени, синдром ранней реполярицации желудочков, снижение вольтажа, иногда — выраженную дыхательную аритмию, экстрасистолию.
Эхокардиография. Исследование проводят для подтверждения функциональных изменений со стороны сердечно-сосудистой системы.
Электроэнцефалография. Позволяет зарегистрировать патологические биопотенциалы мозга.
Офтальмоскопия. При осмотре окулист в 80% случаев выявляет изменения на глазном дне в виде расширения и полнокровия вен сетчатки.
УЗИ почек и надпочечников.
Осложнения беременности
Характерные осложнения артериальной гипотонии:
● ранний токсикоз (до 80%);
● угрожающий самопроизвольный выкидыш;
● ФПН (до 33%);
● гестоз (до 20–25%);
● преждевременные роды (до 20%).
В родах с частотой до 27% возникают аномалии родовой деятельности (как правило — гипотоническая дисфункция матки).
В 6,7–25% случаев развиваются ранний токсикоз и гестоз. В 7,5% случаев наблюдается невынашивание беременности, в 56,5% случаев — самопроизвольное прерывание беременности. Частота выявления синдрома ЗРП колеблется от 8 до 33%. ПС и частота рождения детей с массой тела менее 2500 г вдвое выше у женщин с артериальной гипотензией, чем у женщин с нормальным артериальным давлением.
Дифференциальная диагностика
Первичную и вторичную артериальную гипотонию дифференцируют, исключая различные патологические процессы, ведущие к стойкому снижению АД.
Дифференциальная диагностика проводится с язвенной болезнью желудка, инфекционными заболеваниями, аллергическими состояниями, гипотиреозом, надпочечниковой недостаточностью.
Показания к консультации других специалистов
Консультация специалистов необходима для подтверждения факта наличия вторичной артериальной гипотонии и решения вопроса об особенностях курации беременности.
Показаны профилактика консультации терапевта и эндокринолога.
Пример формулировки диагноза
Беременность 24 нед. Первичная артериальная гипотензия (субкомпенсированная).
ЛЕЧЕНИЕ ГИПОТОНИИ ПРИ БЕРЕМЕННОСТИ
Первичная физиологическая (конституциональная) артериальная гипотония не требует проведения медикаментозной коррекции. При симптоматической артериальной гипотонии целесообразно проводить комплекс как медикаментозных, так и немедикаментозных методов коррекции. Лечение вторичной артериальной гипотонии требует воздействия на заболевание, являющееся её формирования.
Цели лечения
Нормализовать сосудистый тонус, снизить частоту осложнений беременности и родов.
Показания к госпитализации
Декомпенсированная форма артериальной гипотонии, субкомпенсированная форма при возникновении осложнений беременности.
Немедикаментозное лечение гипотонии во время беременности
● Оптимизация режима (сон 9–10 ч/сут, ежедневное пребывание на свежем воздухе не менее 2 ч).
● Утренняя гимнастика с последующими водными процедурами (контрастный и веерный душ).
● Адекватная физическая активность (плавание и комплекс общеукрепляющей гимнастики).
● При отсутствии противопоказаний — общий массаж, массаж воротниковой зоны, кистей рук и икроножных мышц, стоп.
● Диета с достаточным содержанием витаминов и микроэлементов.
● Физио- и бальнеотерапия (электросон, водные процедуры — солёно-хвойные, шалфейные и минеральные ванны, душ Шарко, веерный и циркулярный душ).
● Иглорефлексотерапия.
● Ношение эластических чулок, бинтование нижних конечностей для нормализации венозного возврата при варикозной болезни.
Медикаментозное лечение гипотонии во время беременности
Большое распространение при лечении артериальной гипотонии получили растительные препараты, воздействующие на вегетативную нервную системы (пантокрин, экстракт элеутерококка, настойка лимонника, экстракт родиолы, настойка аралии, настойка заманихи). Их назначают вместе с растительными препаратами, обладающими седативным эффектом (настой или отвар корня валерианы, пустырник). Положительный эффект даёт применение препаратов их корней аралии маньчжурской, кофеина (по 0,05–0,1 г 2–3 р/сут).
При головных болях анальгетики малоэффективны, в то время как при приёме кофеина и нахождение в горизонтальном положении болевой симптом быстро купируется. Целесообразно назначить препараты, воздействующие на реологические свойства крови (дипиридамол, малые дозы ацетилсалициловой кислоты) и состояние сосудистой стенки (аскорбиновая кислота+рутозид).
Для профилактики осложнений беременности назначают курс препаратов, обладающих метаболическим эффектом (инозин, калия и магния аспарагинат, актовегин©). Для лечения кризов назначают эфедрин (0,5 мл 5% раствора подкожно), кофеин (1,0 мл 10% раствора внутримышечно).
Профилактика и прогнозирование осложнений гестации
Эффективным средством лечения и профилактики артериальной гипотензии служит лечебная физкультура, очень важна утренняя гимнастика. Полезны водные процедуры: душ, обливания, контрастные ножные ванны, массаж. Сон должен продолжаться 10–12 ч в сутки. Полезен как ночной, так и 1–2-часовой дневной сон. Ухудшает состояние длительное стояние, приём горячих ванн, продолжительное пребывание в душном и жарком помещении.
Особенности лечения осложнений гестации
Лечение осложнений гестации по триместрам
Беременные с артериальной гипотонией относятся к группе риска по повышенной ПС и МС.
В I триместре беременность сопровождается угрозой прерывания беременности. При этом проводят седативную, антистрессовую, спазмолитическую и гормональную терапию. При начавшемся аборте для остановки кровотечения применяют кровоостанавливающие средства.
При развитии раннего токсикоза у беременных основные компоненты лечения — диета (пищу необходимо принимать небольшими порциями каждые 2–3 ч в охлаждённом виде и в положении лёжа); лечебно-охранительный режим с устранением отрицательных эмоций; электроаналгезия, иглоукалывание, психо- и гипнотерапия. Медикаментозная терапия должна быть комплексной и включает в себя следующие лекарственные средства: регулирующие функцию ЦНС и блокирующие рвотный рефлекс; инфузионные средства для регидратации, дезинтоксикации и парентерального питания; для нормализации метаболических нарушений.
При развитии ФПН во II и III триместре назначают терапию, направленную на нормализацию функции ЦНС, улучшение маточно-плацентарного кровотока, воздействие на реологические свойства крови, улучшение трофической функции плаценты и нормализацию метаболических процессов. При выявлении синдрома ЗРП применяют лекарственные средства, направленные на улучшение маточно-плацентарного кровотока, активирование ферментных систем и метаболических процессов в плаценте, устранение тахикардии плода, повышение неспецифической иммунной защиты плаценты.
При развитии гестоза в III триместре проводят фармакотерапию: препараты, регулирующие функцию ЦНС; диуретики, гипотензивную терапию; препараты, нормализующие реологические и коагуляционные показатели крови; дезинтоксикационную терапию; препараты, улучшающие маточно-плацентарный кровоток; антиоксиданты, витамины, гепатопротекторы; средства, влияющие на метаболизм; иммуномодуляторы.
Лечение бессимптомных форм артериальной гипотонии не требуется. При декомпенсированных формах проводят стационарное лечение.
Лечение артериальной гипотонии у беременных начинают с применения нелекарственных методов: регулирование труда и отдыха, соблюдение режима дня (ночной сон не менее 6 ч обязательный дневной сон 2–3 ч), назначение лечебной физкультуры с тонизирующими водными процедурами, устранение действия вредных факторов, чрезмерных психоэмоциональных и физических нагрузок; полноценное и разнообразное четырехразовое питание с употреблением по утрам и днем чая или кофе (не на ночь!); аэротерапия, физиотерапия (ультрафиолетовое облучение, электрофорез кальция на воротниковую зону), психотерапия, массаж и самомассаж, электросон. Очень важны целенаправленная терапия сопутствующих заболеваний и санирование очагов инфекции.
Лекарственную терапию проводят индивидуально с учётом выраженности симптомов болезни. Назначают биогенные стимуляторы (настойка корня женьшеня, лимонника, элеутерококка и др.) 2 раза в день, натощак или сразу после еды. Возможно применение кофеина по 0,05–0,1 г; его можно сочетать с дифенгидрамином (по 50 мг) или диазепамом (по 5 мг на ночь).
При гипотонических кризах применяют кофеин, кордиамин в инъекциях, а также эфедрин, 40% раствор глюкозы. Для улучшения маточно-плацентарного кровообращения используют дипиридамол, токоферол, инозин, аскорбиновую кислоту, витамины B1, B6, а также пентоксифиллин. Эффективны оксигенотерапия и игло-, электро- или лазерорефлексотерапия.
Лечение осложнений в родах и послеродовом периоде.
У рожениц с артериальной гипотензией замедленный тип развития родовой деятельности можно ошибочно принять за первичную слабость родовой деятельности. Такое состояние связано со значительным истощением энергетических ресурсов организма в результате замедленного протекающего обмена веществ, что характерно для женщин с артериальной гипотензией. Родостимуляция в таких случаях ведёт к дискоординации родовых сил. Для успешного преодоления этого состояния роженице следует обеспечить отдых и сон.
Роженицы с артериальной гипотензией плохо переносят кровопотерю; отмечают тяжёлые коллаптоидные состояния даже при сравнительно небольшом кровотечении.
Тактика лечения кровотечений в раннем послеродовом периоде.
● При задержке в матке частей плаценты показано их удаление.
● При коагулопатиях показана их коррекция в зависимости от имеющихся изменений.
● При нарушении сократительной способности матки в случае кровопотери, превышающей 0,5% от массы тела, используют следующие методы:
Сроки и методы родоразрешения Даже декомпенсированная стадия артериальной гипотонии — не показание к прерыванию беременности или досрочному родоразрешению. Родоразрешение в доношенном сроке осуществляют через естественные родовые пути с профилактикой характерных осложнений родового акта. Для родоразрешения показана заблаговременная госпитализация. При ведении своевременных родов необходимо тщательное обезболивание, фармакологическая защиты плода и профилактика кровотечений. КС выполняют по акушерским показаниям.
Примерные сроки нетрудоспособности
Определяются степенью тяжести и формой артериальной гипотонии, осложнениями беременности и эффективностью лечебных мероприятий.
ПРОФИЛАКТИКА ГИПОТОНИИ ПРИ БЕРЕМЕННОСТИ
Профилактика артериальной гипотонии предполагает выполнение ряда гигиенических мероприятий:
● соблюдение режима дня (ночной сон не менее 8 ч, утренняя и производственная гимнастика, водные тонизирующие процедуры);
● правильная организация труда;
● полноценное и разнообразное четырёхразовое питание;
● устранение психоэмоционального напряжения.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТКИ
● Артериальная гипотензия увеличивает вероятность возникновения осложнений при беременности и может ухудшать её прогноз.
● При артериальной гипотонии следует проводить самоконтроль АД.
● Необходимо регулярное врачебное наблюдение во время беременности.
● Всем пациенткам с гипотензией целесообразно рекомендовать профилактические мероприятия и проводить комплекс немедикаментозных воздействий.
● При артериальной гипотонии во время беременности необходимо регулярное обследование, профилактика и лечение нарушений состояния фетоплацентарной системы.
ПРОГНОЗ
Прогноз заболевания зависит от комплексного лечения, а также от режима дня. Нередко артериальную гипотонию наблюдают на протяжении всей жизни в качестве пограничного состояния между нормальным состоянием здоровья и болезнью.