гиперплазия слизистой прямой кишки что это такое лечение
 Гастроэнтеролог высшей категории
Гастроэнтеролог высшей категории
доктор медицинских наук
Васильев Владимир Александрович
Консультация, диагностика, лечение хронических заболеваний органов пищеварения: пищевода, желудка, 12-ти перстной кишки, толстой кишки, желчного пузыря, поджелудочной железы, печени, сочетанной патологии
| |
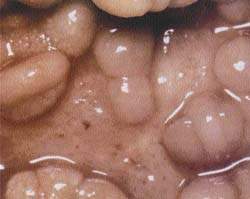 |
| Рисунок 1. Слизистая кишечника при болезни Крона |
Хроническим воспалительным заболеванием кишечника принято считать каждый длительный энтерит — как инфекционной, так и иммуноаллергической этиологии, который ведет к хроническому воспалительному процессу в кишечнике.
Помимо целиакии, эти заболевания включают в себя язвенный ректоколит, болезнь Крона и другие более редкие заболевания: колит при болезни Бехчета, некротизирующий энтероколит у детей младшего возраста. Все эти заболевания характеризуются:
— неизвестной этиологией (кроме целиакии);
— воспалительным характером поражений;
— хроническим течением и возможными рецидивами;
— ассоциацией с другими некишечными заболеваниями;
— хорошей реакцией на кортикостероидную терапию;
— возможностью хирургического разрешения (лечения).
В возникновении данных заболеваний большую роль играют как географический (встречаются чаще в Северной Европе), так и генетический факторы.
Болезнь Крона встречается чаще в западных странах и среди городского населения.
Этиология неизвестна, можно лишь предположить влияние инфекционных заболеваний и питания. Патогенез связан с нарушением ответной иммунной реакции со стороны слизистой кишечника, характер которой недостаточно изучен, известно лишь, что происходит активация Т- и В-лимфоцитов, увеличивается производство цитокинов и комплемента.
Гистопатологические наблюдения позволяют выявить два основных и множество промежуточных типов нарушений при хроническом воспалении кишечника.
Болезнь Крона. Характеризуется четко отграниченными трансмуральными сегментарными поражениями, разделенными между собой внешне неизмененной слизистой. Поражение распространяется на мезентериальные лимфоузлы. Может быть затронут любой участок желудочно-кишечного тракта, но чаще поражается кишечный отдел подвздошной кишки. Типично формирование стенозов, абсцессов и фистул. Характерны отек слизистой, изъязвления, атрофия и утолщение кишечной стенки, гиперплазия лимфоузлов.
Наблюдается гранулематозное поражение. В 60-70% случаев гранулема обнаруживается на хирургическом материале и лишь в 30-40% при биопсии. Гранулема состоит из эпителиоидных и гигантских клеток. Несмотря на тенденцию к некрозу, казеозного некроза не отмечается. Легко формируются язвы и фистулы.
Язвенный ректоколит. Это заболевание ободочной кишки. Начинается с ректального уровня и распространяется вверх. Процесс поверхностный, затрагивает подслизистую, слизистую и редко более глубокие слои. Для острой стадии характерны гиперемия слизистой, отек, легко кровоточащие эрозии и язвы. В промежутках между язвенными поражениями слизистая гипертрофирована, нередко образуются псевдополипы. Описанные поражения могут сочетаться с перианальными трещинами. Гистологически характерно образование крипт и абсцессов, в которых накапливаются лимфоциты, эозинофилы, нейтрофилы, плазматические клетки. Гранулематозная ткань отсутствует.
Варианты вышеописанных двух основных типов хронических воспалительных заболеваний кишечника:
1. Язвенный энтероколит. Некоторыми авторами считается врожденной формой болезни Крона. Поражения затрагивают весь пищеварительный тракт, но преимущественно локализуются в конечной части подвздошной кишки и в начальном участке ободочной кишки.
2. Синдром Бехчета, при котором к кишечным поражениям присоединяются ретинит, слепота, болезненные язвенные и некротические поражения слизистой рта и гениталий.
3. Некротизирующий энтероколит у грудных детей часто приводит к летальному исходу. Клинические проявления болезни приходятся на первую неделю жизни: диарея с примесью крови, признаки перитонита и шок. Характерны множественные язвенные поражения с перфорацией.
Классически хронические заболевания кишечника характеризуются как желудочно-кишечными (диарея, боли в животе, наличие крови в кале), так и общими (температура, потеря веса, задержка физического развития) симптомами.
Болезнь Крона: на фоне анорексии, типичной для этого заболевания, преобладают общие симптомы. Боли в животе напоминают приступы аппендицита. Кровь в кале обнаруживается редко. При осмотре отмечается болезненность в правой подвздошной области, там же иногда пальпируется масса.
Язвенный ректоколит: преобладают кишечные симптомы — тенезмы, диарея с примесью крови. При пальпации живота отмечается болезненность по ходу ободочной кишки.
Стенозы, абсцессы и фистулы, трещины, мегаколон, перфорации с массивным кровотечением, карцинома ободочной кишки, энтеропатия с потерей белка. Характерны такие общие осложнения, как воспаление радужки, сосудистой оболочки глаза, афтозный стоматит, артрит, перихолангит, склерозирующий холангит.
Хроническая диарея с болями в животе, кал с примесью крови позволяют думать о хроническом воспалительном заболевании кишечника.
Для подтверждения диагноза необходимо оценить данные лабораторного анализа: общий анализ крови; сидеремию; трансферинемию; иммуноглобулины; время свертываемости крови; содержание в крови кальция, фосфора, цинка, меди; костный возраст; С-реактивный белок, a1-антитрипсин; анализ кала. Особо важную роль для постановки диагноза приобрела контрастная рентгенография с барием. Широко используется рентгенография с двойным контрастированием, при которой отмечается:
— уменьшение просвета кишечной стенки;
— неоднородность рисунка;
— кистовидные участки.
Наличие этих трех признаков в терминальной части подвздошной кишки образует триаду Bodart, типичную для болезни Крона.
О распространении воспалительного процесса позволяют судить участки, заполненные лейкоцитами, меченными радиоактивным йодом I111. Компьютерная томография незаменима для выявления осложнений (фистул, абсцессов).
Окончательный диагноз ставится на основе биопсии.
Дифференциальный диагноз проводится с
— аллергическим колитом;
— узловой лимфоидной гиперплазией;
— хроническим гранулематозным заболеванием;
— аппендицитом;
— полипозом и лимфомой кишечника;
—болезнью Шенлейна — Геноха.
За последние годы значительно улучшился. Детская смертность практически исчезла (от 15 до 2%).
Большую тенденцию к рецидивам имеет язвенный ректоколит. Наблюдение за детьми заключается в
— контроле за ростом;
— контроле за показателями воспалительного процесса;
— за терапией [10].
Диетотерапия играет важную роль, особенно при болезни Крона, для которой характерна потеря веса и задержка роста [1, 2, 10, 15, 17].
Новый подход к терапии заключается в возможности достигнуть ремиссии с помощью диеты без гормональной терапии [1, 18, 21, 23, 24, 25].
Фармакотерапия основана на применении кортикостероидов [26], сульфасалазина, салазопирина [27, 28, 29], метронидазола [30]. Иммуносупрессоры малоприменимы из-за их токсичности.
Хирургическое лечение возможно при тяжелых осложнениях (мегаколон, стенозы, абсцессы, фистулы) и в случаях задержки роста в пубертатном и препубертатном периодах [13, 14].
Из клинической практики
Поражение печени, хотя и без явных клинических проявлений, встречается довольно часто при хронических заболеваниях кишечника. У взрослых в 70% случаев развивается перихолангит с портальной триадой. У 50% отмечаются жировые изменения печени. 10% приобретают заболевания печени. Цирроз печени развивается у 5%.
Другие, более тяжелые и редкие осложнения — это хронический активный гепатит, склерозирующий холангит и карцинома желчевыводящих путей.
Необходимо отметить, что у детей частым осложнением является хронический активный гепатит, в то время как перихолангит и склерозирующий холангит встречаются очень редко и протекают бессимптомно.
Представляем клинический случай язвенного колита у девочки трех лет. Начальная фаза заболевания протекала бессимптомно. Впоследствии развилась ярко выраженная гепатомегалия.
Девочка была госпитализирована в трехлетнем возрасте. За 8 месяцев до госпитализации отмечались раздражительность, потеря аппетита, непостоянные боли в животе, кал с примесью алой крови. С вышеописанной симптоматикой девочка была госпитализирована. При осмотре отмечалась значительная гепатомегалия (+4 см из-под реберной дуги по правой среднеключичной линии). В анализе крови СОЭ 104 мм в час; общий белок крови 9,9 гр%; альбумин 2,5 гр%; a1-глобулин 0,3; a2-глобулин 1,1; b-глобулин 1,0; g-глобулин 5,0; IgG 4810 мг%; щелочная фосфатаза 1273 МЕ; антитела противоядерные и против гладких мышц отсутствуют.
В период госпитализации девочка жаловалась на частые боли в животе. В кале примесь слизи и алой крови. При анализе слизи кала выявлено множество нейтрофильных лейкоцитов. Эндоскопически выявлен обширный воспалительный процесс по всей ободочной кишке с отеком слизистой. При контакте с инструментом слизистая легко кровоточила.
При множественных биопсиях проводился гистологический анализ, который выявил изрежение железистых протоков с моно- и полинуклеарной инфильтрацией.
Чрескожная печеночная биопсия выявила воспалительные и грануломатозные изменения преимущественно в портобилиарных пространствах. Более того, отмечался воспалительный процесс типа перихолангита и начального холангита в межлобулярных протоках.
Лечение преднизолоном в начальной стадии и далее салазопиридином (SAZP) привело к полной ремиссии кишечной симптоматики. Клиническая ремиссия с полной регрессией гепатомегалии (печень пальпировалась у реберной дуги) была подтверждена гистологически. Нормализовались и лабораторные показатели (IgG 997 мг%).
Известно, что язвенный колит нередко сопровождается непереносимостью белка коровьего молока, поэтому были проведены кожный тест и тест на определение специфичных IgE. IgE были значительно увеличены.
Быстрая клиническая ремиссия была обусловлена двумя факторами: назначением салазопиридина (SAZP) и одновременным исключением из диеты коровьего молока.
Chronic inflammatory bowel diseases
Summary
Chronic inflammatory bowel diseases are commonly believed to present in the form of two diseases with aetiologies of unknown origin, Ulcerative Rectocolitis and Chron’s Disease, which are characterised by important inflammatory events affecting the normal structure of the intestinal wall, with a tendency to relapse.
Both diseases share a variety of common characteristics and are thus considered by many as one single clinical entity.
The common features are the following:
— unknown aetiology
— inflammatory aspect of the lesions
— chronicity of the course of disease, with possible relapses
— association with extra-intestinal symptoms
— good response to corticosteroid therapy
— recourse to surgery (for a limited number of cases).
The aforenamed two paradigmatical pictures constitute the essentials of a spectrum comprising an indefinite number of intermediate pictures, for example Behcet’s Colitis, similar to Ulcerative Colitis but where ulcers can be found in the area of the mouth and the genitals, or Ulcerative Enterocolitis of the infant, thought to be a congenital form of Chron’s Disease.
Both pictures display gastrointestinal symptoms such as diarrhoea, tenesmus and bloody stools, usually prevailing in Ulcerative Colitis, and are accompanied by general symptoms such as fever and weight loss, usually found in Chron’s Disease.
One of the recent and most interesting aspects of Chron’s disease is the possibility to induce remission as well as restoration of the patient’s growth by administration of an elementary diet. The administration of a hypercaloric diet has also proved useful in correcting growth speed and in reducing the need of steroids, which also play an important role in inducing disease remission.
In order to further maintain remission, the administration of salazopirina (sulfosalazina) and corresponding salacylates, as well as of immunosoppressors such as azathioprine and cyclosporins, have proved useful. The administration of metronidazolo is indicated in the case of perineal injuries only. The use of surgery should be limited to complications and, in the presence of failure to thrive, only if the lesions are well delimited.
Болезнь крона симптомы и лечение ВЗК кишечника
Под аббревиатурой ВЗК, воспалительные заболевания кишечника, скрываются хронические недуги, имеющие различный характер, но один общий симптом — воспаление стенки кишечника. Причина их появления, к сожалению, пока не выяснена, но распространенность ВЗК во всем мире растет очень быстро. Причем болеют не только люди категории 50+, но и 20–30–летняя молодежь, и даже дети, начиная с 4–5–летнего возраста. Заболевания в равной степени поражают как сторонников активного образа жизни, так и приверженцев здорового питания, придерживающихся диеты с повышенным содержанием клетчатки.
Чем опасно воспаление стенок кишечника?
В последнее время количество россиян с диагностированным ВЗК в среднем ежегодно увеличивается на 10–12%. Чаще всего жители современных мегаполисов страдают от неспецифического язвенного колита и болезни Крона. В первом случае поражается слизистая оболочка толстой кишки, а во втором — окончание тонкой и начало толстой кишки. Воспаление приводит к образованию кровоточащих язв и быстро прогрессирует, при отсутствии диагностики и лечения приводя к необратимым повреждениям тканей.
Даже на начальной стадии заболевания кишечника проявляются неприятными признаками, заметно снижающими качество жизни.
ВЗК у детей: под угрозой — рост и развитие организма
Язвенный колит у детей может проявиться даже в возрасте до года и очень быстро привести к тотальному поражению толстой кишки. При отсутствии лечения болезнь может обернуться серьезным нарушением физиологичного процесса развития детского организма: задержкой роста или отставанием в физическом развитии. Если эндокринная патология при этом не выявляется, хороший детский врач педиатр обязательно назначит ребенку диагностику ЖКТ. Кроме того, и у малышей и у школьников такая патология вызывает серьезные психологические проблемы.
Симптомы заболеваний кишечника: когда нужно обратиться к врачу?
Заболевание часто проявляется интимными признаками, с которыми основная масса больных пытается бороться самостоятельно, не торопясь на платный прием к проктологу или гастроэнтерологу. Кроме того, воспаление кишечника часто сопровождается «маскирующими» симптомами: например, только стоматитом, как при болезни Крона, или только воспалением вокруг ануса — перианальным дерматитом, или поражениями глаз или суставов. Поэтому больной часто попадает к врачу уже с тяжелой формой, когда путь к выздоровлению оказывается и более продолжительным, и более затратным финансово.
Насторожить любого человека должны следующие признаки:
Вероятность поражения толстой и тонкой кишки повышена у людей, регулярно и в больших количествах употребляющих темные сорта мяса и продуктов его переработки (сосиски, колбаса, ветчина, бекон и пр.). Но следует знать, что и приверженность диете с преобладанием овощей, фруктов, продуктов питания, приготовленных из цельного зерна, панацеей не является.
Определенную роль играет генетический фактор: склонность к воспалению кишечника может передаваться по наследству. Среди болеющих преобладают люди, злоупотребляющие курением. Также имеют значение недостаток в организме витамина D, частый и бесконтрольный самостоятельный прием жаропонижающих фармпрепаратов.
Прием проктолога в Москве рекомендован не только людям с неустойчивым стулом. Чтобы не полнить армию больных колоректальным раком, даже здоровый в целом человек после 45 лет должен с профилактической целью посещать врача не реже чем раз в пять лет. Отсутствие видимых признаков воспаления не исключает возможности скрытого протекания заболевания. Выявленные на ранней стадии симптомы рака кишечника позволяют медикам спасти пациента и добиться стойкой ремиссии.
Как диагностируют воспалительные заболевания и рак кишечника?
Специалисты многопрофильной клиники «Трит» владеют всеми методиками, позволяющими выявить даже самые мелкие изменения слизистой кишечника.
«Золотой стандарт» исследования — это современная эндоскопическая методика, колоноскопия кишечника под наркозом. При наличии у пациента внекишечных проявлений заболевания к диагностике привлекаются и врачи соответствующих специальностей — окулист, дерматолог или ревматолог.
Колоноскопия кишечника: оправданы ли опасения пациентов?
Диагностированный на ранней стадии недуг создает меньше всего проблем заболевшему. Поэтому высокоинформативная скрининговая колоноскопия входит в государственные программы борьбы с раком кишечника в США, Израиле и европейских государствах. Граждан развитых стран постоянно информируют о необходимости регулярных обследований для профилактики и ранней диагностики колоректального рака.
Специфика проведения столь интимной процедуры вызывает не самые положительные эмоции у россиян. Боль является основным сдерживающим фактором даже для тех людей, которые полностью осознают необходимость проведения обследования. Но разве можно сравнить возникающие при колоноскопии ощущения с теми мучениями, которые испытывают пациенты, страдающие от уже развившейся онкологии!
Следует понимать, что щадящая технология диагностики, которую можно пройти под наркозом, позволит в дальнейшем избежать опасных симптомов, пугающих диагнозов и проведения солидного комплекса диагностических процедур.
Преимущества эндоскопического обследования в платной клинике
Колоноскопия под наркозом проводится после соответствующей подготовки — соблюдения особой диеты и полного очищения кишечника при помощи сильнодействующих слабительных препаратов.
Будьте внимательны к своему здоровью! Если внезапно проявившиеся проблемы с кишечником не проходят в течение 2–3 недель, обратитесь за консультацией к специалисту.
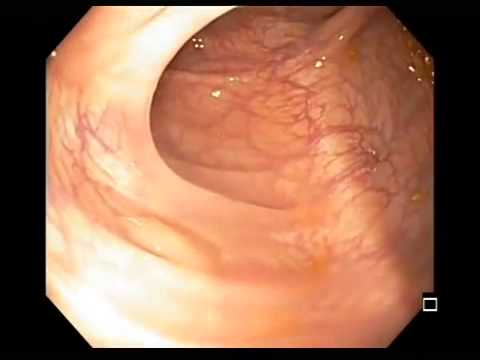
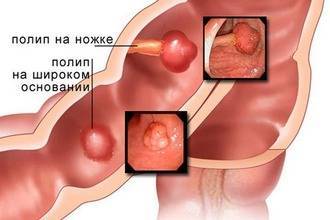
Полипы прямой кишки являются доброкачественными новообразованиями. Они представляют собой выросты на кишечной стенке размером от нескольких миллиметров до десятка сантиметров, могут быть одиночными или множественными. Проктологи Юсуповской больницы разделяют все полипы на 2 группы – неопластические, которые имеют связь с развитием колоректального рака (аденомы) и не неопластические – гиперпластические, или, как их иногда называют, гиперплазиогенные, гамартромные.
Гиперплазиогеные полипы не имеют злокачественного потенциала. В большинстве случаев симптомы заболевания отсутствуют. Полип прямой кишки часто является случайной находкой во время выполняемого по другой причине эндоскопического исследования. Проктологи Юсуповской больницы индивидуально подходят к выбору метода лечения гиперплазиогенных полипов у каждого пациента. Ведущие специалисты отделения проктологии коллегиально выбирают тактику ведения больного, учитывая такие факторы, как размеры, локализацию новообразования, выраженность симптомов заболевания и возраст пациента. Медицинский персонал профессионально выполняет все процедуры, уважительно относится к пациентам и их родственникам.
Строение гиперплазиогенных полипов прямой кишки
В прямой кишке чаще локализуются гиперплазиогенные полипы. Они преимущественно множественные. Размеры новообразований обычно не превышают пяти миллиметров. Цвет полипа соответствует окружающей слизистой оболочке или чуть бледнее.
Микроскопическая картина гиперплазиогенного полипа представлена гиперпластическим эпителием. Он придаёт криптам фестончатый оттенок. Эти новообразования не трансформируются в злокачественную опухоль. Даже консервативная противовоспалительная терапия может привести к их полному исчезновению. Однако при множественных крупных, более одного сантиметра, гиперплазиогенных полипах прямой кишки, врачи диагностируют «гиперпластический полипоз». Это означает существенный риск возникновения злокачественной опухоли прямой кишки по сравнению со здоровым человеком.
Признаки гиперплазиогенных полипов прямой кишки
К клиническим признакам, которые позволяют установить диагноз гиперплазиогенного полипа прямой кишки, относятся следующие проявления нарушения функции толстого кишечника:
У 67% пациентов гиперплазиогенные полипы прямой кишки протекают без выраженной симптоматики. Клинические признаки заболевания встречаются редко, они не постоянные по выраженности и продолжительности. При наличии одного из признаков, которые перечислены ниже, проктологи Юсуповской больницы проводят комплексное обследование для исключения более серьёзной патологии прямой кишки:
Наиболее простым и доступным методом диагностики является эндоскопия в сочетании с биопсией. При невозможности её выполнить рентгенологи проводят ирригоскопию с двойным контрастированием. 90% полипов размером более одного сантиметра находят во время виртуальной колоноскопии.
Лечение полипов прямой кишки
Врачи отделения проктологии Юсуповской больницы применяют следующие методы эндоскопического лечения полипов прямой кишки: эндоскопическую петлевую полипэктомию и эндоскопическую петлевую резекцию слизистой оболочки. При эндоскопической петлевой полипэктомии врач набрасывает диатермическую петлю на основание образования, затягивает её и отсекает, чередуя режимы коагуляции и резки.
При эндоскопической петлевой резекции слизистой оболочки после маркировки границ образования проктолог создаёт гидравлическую подушку для снижения риска и максимально радикального иссекает образование. Врач вводит под слизистую оболочку раствор глицерола, который подкрашен метиленовым синим. После инфильтрации подслизистого слоя он приподнимает новообразование и производит его отсечение при помощи диатермической петли. В первом случае существует высокий риск развития кровотечения во время операции, а во втором – перфорации стенки прямой кишки.
Методом выбора для тубулярных новообразований на ножке является одномоментная электроэксцизия полипов, которую врачи выполняют в процессе ректороманоскопии или колоноскопии. К радикальным методам лечения ворсинчатых опухолей прямой кишки относится трансанальная слизисто-подслизистая или полнослойная резекция кишечной стенки. Учитывая большой опыт работы врачей отделения проктологии, они выполняют эту операцию методом трансанальной эндоскопической микрохирургии.
Консервативная терапия полипов прямой кишки
Единственным видом новообразований, при которых имеет смысл проводить консервативную терапию, являются гиперплазиогенные полипы. Противовоспалительная терапия в большинстве случаев эффективна и помогает пациенту избежать операции. Если гиперпластические полипы развились на фоне проктита, вызванного возбудителями кишечных инфекций, проктологи применяют антибактериальные препараты.
Для лечения неспецифического язвенного проктита и болезни Крона прямой кишки используют микроклизмы с глюкокортикоидами и 5-аминосалициловой кислотой. Пациентам назначают механически и химически щадящую диету, рекомендуют исключить из рациона кислые, разрешают питаться печёными яблоками. В течение дня пациенту следует употреблять не менее 5-6 стаканов чистой негазированной воды.
В течение первой недели лечения пациенту следует ежедневно вызывать стул с помощью клизмы с настоем ромашки. Проктологи не рекомендуют с этой целью применять слабительные средства. После освобождения кишечника на 1 час ставится тёплая микроклизма из ромашкового настоя. На ночь в прямую кишку с помощью микроклизмы пациенту на один час вводят 50-100 мл рафинированного подсолнечного масла, подогрев его предварительно до 36-37°С. Начиная со второй недели терапии лечебные ромашковые клизмы заменяют клизмами со ста миллилитрами 0,35- 0,5% раствором колларгола. Масляные микроклизмы продолжают. Хорошим эффектом обладают общие ванны с температурой 36-38°С.
Диету следует расширять осторожно. Пациенту не рекомендуют ещё 3 месяца после окончания лечения употреблять кислую, острую, солёную пищу, алкогольные напитки. Нарушение диеты приводит к рецидиву заболевания.
При хроническом проктите увеличивают количество белковых продуктов:
Диетологи Юсуповской больницы разрешают пациентам употреблять в умеренном количестве морковь, картофель, капусту, яблоки, клубнику, сливы. Из ягод и фруктов можно делать кисели и компоты. При появлении болей в нижних отделах живота, которые связаны с нарушением моторики кишечника, назначают миотропный спазмолитик мебеверин (дюспаталин). Он быстро устраняет спазмы толстой кишки, не оказывая влияния на ее эвакуаторную функцию. При наличии чувства тяжести и метеоризма пациенты принимают внутрь итоприд (Ганатон).
Для снятия воспаления и устранения болевого синдрома местно применяют прямокишечные свечи: монокомпонентные (Постеризан, натальсид) и комбинированного состава (проктозан, ультрапрокт). Если у пациента из прямой кишки выделяется кровянистое содержимое кишечника, свечи, в состав которых входит альгинат (натальсид) – природный полисахарид, получаемый из бурых морских водорослей.
Гиперплазиогенный полип может развиться на фоне сфинктерита –воспаления слизистой оболочки заднего прохода, криптита – воспаления заднепроходных морганиевых пазух, папиллита – воспаления анальных бахромок и трещины заднего прохода. Лечение сфинктерита, криптита и воспаления анального сосочка аналогична терапии при неосложнённом проктите. При осложнении криптита острым парапроктитом или значительном увеличении одного или нескольких анальных сосочков при папиллите проктологи Юсуповской больницы выполняют оперативное вмешательство. Для того чтобы пройти обследование и лечение полипа прямой кишки, звоните по телефону и записывайтесь на приём к проктологу.
- гиперплазия слизистой прямой кишки что такое и как лечить
- гиперплазия слизистой цервикального канала что это такое
 Гастроэнтеролог высшей категории
Гастроэнтеролог высшей категории