гиперинтенсивные очаги по т2 в головном мозге что это значит
Очаги демиелинизации на МР-томограммах: рассеянный склероз или нет?
Наша задача – в этом разобраться.
Очаги демиелинизации на МРТ: что это может быть
Очаг демиелинизации в веществе головного или спинного мозга – это участок, где когда-то был, или в настоящее время идёт воспалительный процесс с разрушением миелина – оболочки проводящих нервных путей. Подробнее о демиелинизации
Если найдены очаги демиелинизации в головном или спинном мозге – первое, что нужно сделать, это выяснить природу очагов, степень их опасности и наличие/отсутствие потребности в лечении. Для уточнения диагноза мы предложим Вам осмотр неврологом и исследования на предмет нейроинфекций, аутоиммунного процесса (рассеянный склероз, аутоиммунный энцефаломиелит), ревматических заболеваний с вовлечением головного и/или спинного мозга. Результаты этих исследований внесут ясность в ситуацию и помогут правильно построить лечение, если оно потребуется.
Какие находки возможны:
 |  |
| Очаги демиелинизации на МРТ до и после лечения. Через 4 месяца от начала лечения видно уменьшение очагов – ремиелинизация (диагноз – рассеянный склероз, протекавший на фоне инфекции вирусом Эпштейн-Барр, микоплазмой и хламиией). Чем раньше начато лечение – тем лучше прогноз на восстановление. | |
 |
| Очаг демиелинизации в веществе спинного мозга |
Активны очаги демиелинизации или нет? МРТ головного мозга с контрастом, олигоклональный IgG в ликворе и крови
Наличие/отсутствие активности очагов демиелинизации в текущий момент времени может много прояснить в диагнозе и указывает на срочность лечения. Что такое активный очаг демиелинизации: это участок в головном или спинном мозге, где в настоящее время идет активный процесс разрушения миелина (обострение или дебют демиелинизирующего заболевания).
Ответ о происхождении и активности очагов демиелинизации в веществе головного мозга может дать МРТ с гадолиниевым контрастированием. Очаги, в которых демиелинизация идёт прямо сейчас, накапливают контрастное вещество, и это видно при МР-томографии.
Однако, очаги демиелинизации накапливают контраст только в период активного воспаления, и в стадии ремиссии (временной остановки заболевания) возможен ложноотрицательный результат. В этом случае диагноз можно уточнить с путем исследования олигоклонального IgG в ликворе и крови. Олигоклональный IgG дает информацию о наличии/отсутствии повышенной активности иммунной системы в головном и спинном мозге.
С достаточной степенью достоверности результаты исследования олигоклонального IgG и МРТ с контрастом трактуются так:
Как будет построено обследование при обнаружении очагов демиелинизации в головном или спинного мозге
 |  |
| Клинический осмотр неврологом при подозрении на рассеянный склероз. Проверка рефлексов, чувствительности, координации и т.д. | |
Если очаги демиелинизации активны (накапливают контраст), если нарастает неврологическая симптоматика – мы предложим лечение немедленно. В этой ситуации нужно срочно остановить разрушение головного и/или спинного мозга. В процессе лечения будем уточнять диагноз, и как только диагноз будет ясен – предложим Вам плановое лечение, исходя из результатов диагностики. Если на текущий момент активной демиелинизации нет – есть время спокойно разобраться в происходящем. Полученные данные исследований помогают понять причину демиелинизации и ложатся в основу схемы лечения.
Имеет ли практический смысл определять содержание основного белка миелина и антитела к миелину? Обычно не имеет. Почему:
Ревматическое заболевание с вовлечением мозга может имитировать картину рассеянного склероза
Хронические аутоиммунные болезни могут протекать длительно, скрыто, и напоминать МРТ-картину рассеянного склероза. В первую очередь следует иметь в виду васкулит и системную красную волчанку.
Васкулит – это атака иммунной системы против кровеносных сосудов собственного же организма. Сопровождается обескровливанием ткани, питаемой пострадавшим сосудом. При васкулите обнаруживаются характерные изменения в анализах крови (антитела к цитоплазме нейтрофилов), а кроме того, иногда можно обнаружить очаги васкулита на коже при простом осмотре. Системная красная волчанка может протекать с аутоиммунным повреждением мозга и периферических нервов. Лечение ревматических болезней, рассеянного склероза и других демиелинизирующих заболевания строится по-разному, поэтому правильно поставленный диагноз здесь очень важен.
Рассеянный склероз
Рисунок 1. МР-томограмма мозга, показывающая более плотные участки белого вещества, типичные для рассеянного склероза Морфологически рассеянный склероз (РС) характеризуется многочисленными очагами демиелинизации в головном и спинном мозге
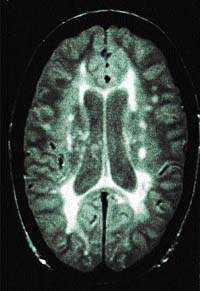 |
| Рисунок 1. МР-томограмма мозга, показывающая более плотные участки белого вещества, типичные для рассеянного склероза |
Морфологически рассеянный склероз (РС) характеризуется многочисленными очагами демиелинизации в головном и спинном мозге, которые отличаются от нормальной нервной ткани цветом и консистенцией. Микроскопически это картина периаксиальной демиелинизации нервных волокон. Происходит разрастание микроглии соединительной ткани, формируются глиозные рубцы, замещающие погибшую ткань. Так образуется неактивная бляшка РС, плотная на ощупь, имеющая сероватый оттенок.
Несмотря на многолетние исследования, причина возникновения РС до сих пор не выяснена. Условно исследование этиологических факторов можно разделить на две группы.
К внешним этиологическим факторам относится также инфекционный фактор экзогенной интоксикации.
Клиника РС
В многообразии клинических проявлений РС можно выделить две группы симптомов.
Первая группа включает наиболее распространенные классические симптомы, которые являются непосредственным проявлением поражения проводящих путей мозга. Сюда же входят симптомокомплексы, отражающие особенности клинических проявлений многоочагового демиелинизирующего процесса. Ко второй группе относятся редкие клинические проявления заболевания.
Типичные клинические симптомы
Симптомы поражения пирамидного пути. Это наиболее частое поражение при РС, оно составляет 85-97%. В зависимости от локализации очага возникают геми- или парапарезы, реже монопарезы. Наиболее часто страдают нижние конечности, реже верхние; они вовлекаются позднее. Клинически проявляются патологические пирамидные рефлексы, повышение надкостничных, сухожильных рефлексов, снижение или полное отсутствие брюшных рефлексов. Последний симптом — это тонкое, раннее проявление заинтересованности поражения пирамидного пути.
Центральные парезы и параличи сопровождаются изменениями мышечного тонуса — как спастикой, так и гипотонией, дистонией. Одной из проблем для больных РС представляется повышение тонуса по спастическому типу. Как правило, оно наблюдается у больных с нижними парапарезами.
| Рассеянный склероз — демиелинизирующее заболевание, которое характеризуется признаками многоочагового поражения нервной системы. Впервые был описан Шарко в 1968 году. Высокая значимость проблемы определяется его значительной распространенностью, а также тем, что заболевают преимущественно лица молодого возраста |
Симптомы поражения мозжечка. Встречаются в 62-87% случаев. Больные жалуются на нарушение походки и равновесия. Клинически проявляются нарушениями координации и снижением мышечной силы. Часто встречается динамическая и стратегическая атаксия, дисметрия, асинергия, интенционное дрожание, скандированная речь, мегалография. Характерно пароксизмальное нарастание атаксии до невозможности ходить.
Симптомы поражения черепных нервов. Наблюдаются в 36-81% случаев. Очаги демиелинизации зачастую образовываются во внутримозговых частях нервов, поэтому могут отмечаться симптомы как центрального, так и периферического поражения двигательных черепных нервов, чаще III, V, VI, VII пары нервов. Наиболее частым клиническим симптомом поражения ствола мозга являются глазодвигательные нарушения, которые вызывают двоение.
Характерен симптом дискоординированного движения глазных яблок, недоведение глазных яблок в стороны, иногда наблюдается легкий птоз. Редко встречаются изменения зрачковых реакций. Одним из основных проявлений РС является нистагм как следствие поражения верхних отделов ствола.
Симптомы нарушения чувствительности. Встречаются у 56-92% пациентов. Один из наиболее частых симптомов РС — изменение глубокой и поверхностной чувствительности. Чаще на ранних стадиях отмечается небольшое расстройство болевой чувствительности, дизестезия в дистальных отделах конечностей. Особенностью нарушений чувствительности является то, что больные не могут четко их описать и часто предъявляют жалобы на онемение и жжение в конечностях.
Симптомы зрительных нарушений. Встречаются в 36-52% случаев. К зрительным нарушениям относится снижение остроты зрения, а также изменение полей зрения. Часто ретробульбарный неврит является первым симптомом заболевания. При офтальмологическом исследовании выявляются центральные скотомы, сужение полей зрения, преходящее снижение остроты зрения.
Симптомы нарушения функции тазовых органов. Наблюдаются в 26-53% случаев. Это один из первых и наиболее часто встречающихся симптомов при РС. Наиболее рано проявляются нарушения мочеиспускания по центральному типу, могут быть как учащения, так и задержка мочи, а также императивные позывы. На более поздних стадиях это, как правило, недержание мочи. У мужчин может быть снижение потенции, связанное с повреждением спинного мозга очагом демиелинизации.
Нейропсихологические симптомы. Имеют место в 65-95% случаев. Они могут включать в себя нарушение памяти, остроты мышления и всевозможные нарушения эмоционального характера. Особое внимание заслуживает депрессия с состояниями апатии и тревоги. Часто при РС отмечается эйфория, сочетаемая со снижением интеллекта. У женщин отмечаются истерические реакции, что является причиной несоответствия жалоб больной и объективной неврологической симптоматики.
Редкие клинические проявления
РС в детском возрасте
Возрастные границы РС в настоящее время подвергаются пересмотру. Встречаются сообщения о развитии заболевания как в пожилом, так и в старческом возрасте. Но более актуальна проблема заболевания в детском возрасте.
Описаны случаи развития РС в двухлетнем возрасте, а в материалах НИИ неврологии АМН отмечено самое раннее начало заболевания в возрасте 11-15 лет. Диагностика РС в детском возрасте еще более затруднительна из-за многообразия синдромологических вариантов и типов течения.
Современные методы диагностики РС
Полиморфизм РС сильно затрудняет раннюю диагностику. Число и диапазон ошибок остаются значительными. Важнейшие критерии диагностики:
Для обследования пациентов с подозрением на РС определен оптимальный диагностический алгоритм:
Патологические изменения при МРТ наиболее часто локализуются в перивентикулярной области. Редко очаги демиелинизации видны в стволе и мозжечке. Отчетливой связи между числом очагов демиелинизации и тяжестью заболевания не наблюдается.
Дифференциальный диагноз РС
В начальных стадиях РС следует дифференцировать с ВСД, невротическими расстройствами, синдромом Меньера, ретробульбарным невритом, опухолью головного и спинного мозга, мозжечка, рассеянным энцефаломиелитом, дегенеративными заболеваниями нервной системы. Спинальные формы РС могут проявляться аналогично опухолям спинного мозга. Но симптоматика РС в начальных стадиях характеризуется меньшей выраженностью парезов, чувствительных и тазовых расстройств. От болезни Штрюмпеля РС отличается наличием признаков поражения других отделов нервной системы.
Варианты течения и прогноз
Течение РС носит хронический характер. В большинстве клиник приняты следующие термины для обозначения периодов заболевания.
Если заболевают люди старше 40 лет, при этом болезнь носит ремитирующий характер с первой ремиссией не менее года и длительностью первого обострения не более трех месяцев, то можно говорить о благоприятном процессе заболевания. Все остальные случаи считаются неблагоприятными.
Лечение РС
Лечение РС складывается из мероприятий, направленных на борьбу с демиелинизацией ЦНС, и симптоматической терапии. К методам, направленным против демиелинизации, относят лечение обострений и хронически прогрессирующего заболевания. Некоторые виды терапии способны уменьшать частоту и выраженность рецидивов. Поскольку ни один из известных способов не вызывает ремиелинизацию, то главной задачей является замедление или стабилизация нарастания неврологического дефекта.
Препаратом выбора при лечении РС остаются кортикостероиды и препараты АКТГ. Полагают, что их назначение особенно показано во время острых эпизодов, частых рецидивов.
Эти средства призваны ограничить воспалительный процесс и степень разрушения миелина.
Одним из методов лечения РС является плазмоферез, обычно в сочетании с гормонотерапией. Наблюдается положительный эффект при лечении бетафероном. Он эффективен в основном при ремитирующей форме РС. Его назначают для уменьшения частоты обострений, а также для снижения скорости прогрессирования патологического процесса. Это говорит о том, что бетаферон не излечивает полностью, а лишь приостанавливает прогредиентное развитие заболевания.
Что касается эффективности биологических препаратов, то судить об этом трудно, так как нет объективных лабораторных маркеров для оценки активности демиелинизирующего процесса.
К симптоматической терапии РС относится лечение спастичности и флексорных спазмов. В этих случаях применяют миорелаксанты.
В период ремиссии назначается общеукрепляющая, ноотропная, сосудистая терапия, поощряется физическая нагрузка.
В целях профилактики больные должны избегать инъекций, интоксикации, переутомления, не рекомендуется смена климата, противопоказана гиперинсоляция. Вопрос о беременности и родах обсуждаем, хотя чаще в литературе встречаются данные об обострении заболевания в этот период.
Клинический случай
 |
| Рисунок 2. Компьютерная томограмма головного мозга: выявлены характерные для рассеянного склероза изменения |
Женщина, 32 года, предъявляла жалобы на преходящую слабость в левой руке и ноге в течение года. Этот симптом почти полностью исчез за два месяца до госпитализации, но за последнюю неделю перед госпитализацией левая нога настолько ослабла, что больная часто спотыкалась при ходьбе. В течение последних трех месяцев отмечалось периодическое недержание мочи. В возрасте 18 лет имел место эпизод диплопии, которая спонтанно регрессировала.
Неврологическое обследование выявило бледность височной половины диска левого зрительного нерва, слабость в левой руке при пожатии, повышение рефлексов на левых конечностях, отсутствие поверхностных брюшных рефлексов с обеих сторон, симптом Бабинского слева. Наблюдалась гемиплегическая походка. Миелография и исследование спинномозговой жидкости не выявили патологических изменений. Выявлены характерные изменения на КТ (рис. 2)
Таким образом, у больной был диагностирован рассеянный склероз.
Гиперинтенсивные очаги по т2 в головном мозге что это значит
Ствол мозга — отдел центральной нервной системы, состоящий из продолговатого мозга, моста, среднего мозга, промежуточного мозга и мозжечка. В стволе мозга сосредоточены ядра и проводящие пути, обеспечивающие жизнедеятельность организма, в частности дыхательный и сосудодвигательный центры, а также ретикулярная формация. Серое и белое вещество ствола мозга обладает комплексной структурой, анатомически тесно переплетенной, что делает его топографию сложной для интерпретации при нейровизуализации.
Специалисты НИИДИ ФМБА России и ФГБУ ФНКЦ ФМБА России опубликовали обзор, целью которого стало раскрытие современных представлений об МРТ головного мозга как инструменте дифференциальной диагностики при поражении ствола мозга.
Поражение ствола мозга при острых нарушениях мозгового кровообращения у детей
Дисметаболические нарушения у детей с поражением ствола мозга
Митохондриальные заболевания включают широкий спектр клинических синдромов, связанных с дефицитом окислительного фосфорилирования, вызываемым частичным или полным дефицитом одного или более ферментов дыхательной цепи. Наследование может быть аутосомно-рецессивным, аутосомно-доминантным, Х-сцепленным. Дефект митохондриальной дыхательной цепи может быть вызван генетическими мутациями ядерной или митохондриальной ДНК. Метаболическая уязвимость является важной составляющей поражения ствола мозга при этих заболеваниях. Клинически данные заболевания проявляются мультисистемным поражением, постановка диагноза затруднена вследствие широкой генетической и фенотипической гетерогенности.
При МРТ ствола мозга регистрируются симметричные, иногда билатеральные очаги. Наиболее часто поражаются черная субстанция, в особенности ее ретикулярная часть, покрышка моста и среднего мозга, нижние бугры четверохолмия. Билатеральная гипертрофическая дегенерация ядер олив была описана в 40% случаев у пациентов с заболеваниями обмена веществ, что заставляет предположить, что нижние ядра олив поражаются при синдроме Лея как из-за первичной метаболической уязвимости, так и от вторичной транссинаптической нейрональной дегенерации. При синдроме Лея поражение ствола может также сопровождаться билатеральными и симметричными очагами в базальных ядрах и диффузной супратенториальной лейкоэнцефалопатией. При синдроме Лея описывается также поражение мозжечка с формированием отека с петехиальным компонентом, что позволяет предполагать наличие микроангиопатии. Гибель клеток Пуркинье и мозжечковая атрофия при синдроме Лея возникает, как предполагается, вследствие эксайтотоксичности.
Описано мультисистемное митохондриальное заболевание, специфически поражающее проводящие пути белого вещества, которое называется лейкоэнцефалопатией с поражением ствола головного мозга, спинного мозга и повышенным накоплением лактата (LBSL). Данное состояние ассоциировано с различными генетическими отклонениями, в частности с мутациями гена DARS2. При этом синдроме описано билатеральное симметричное поражение белого вещества медиальной петли, тригеминальной петли, пирамидных трактов, задних канатиков спинного мозга, верхних и нижних ножек мозжечка, белого вещества мозжечка; при МР-спектроскопии выявляется увеличение уровня лактата.
У 20–30% младенцев с эпилепсией, получавших вигабатрин, описаны преходящие билатеральные симметричные Т2-гиперинтенсивные очаги в области покрышки, бледного шара и таламуса. Причины развития данного поражения неясны, однако известно, что наиболее выраженные МРТ-изменения регистрируются через 3–6 мес. от начала лечения.
Стволовой энцефалит у детей
Наиболее часто стволовой энцефалит вызывается энтеровирусами 71-го типа, листериями, вирусом простого герпеса. МРТ-находки при этой патологии неспецифичны. Очаги обычно множественные, асимметричные, Т2-гиперинтенсивные и не всегда накапливающие контрастное вещество в режиме Т1.
При некоторых вирусных энцефалитах регистрируется селективная уязвимость черной субстанции. Формирование абсцесса с кольцевым усилением сигнала после введения контрастного вещества наблюдается при поражении всех уровней ствола мозга, при инфекции. При туберкулезе регистрируется милиарный паттерн. Для обеих этих форм стволового энцефалита характерно формирование абсцессов, которые обычно расположены в мосту и выглядят как очаги с легкой Т2-гиперинтенсивностью сигнала вследствие формирования вазогенного отека. Центральная часть этих очагов может выглядеть изо- или гиперинтенсивной в Т2-режиме. В случае формирования туберкуломы сигнал от центральной части очага — Т2-гипоинтенсивный. Поражение ствола при энцефалите может быть ассоциированным с супратенториальными нарушениями, в некоторых случаях со специфическими симметричными билатеральными очагами в области базальных ядер.
Существует «только стволовой энцефалит», известный также как энцефалит Бикерстаффа, который имеет воспалительную неинфекционную природу и в большинстве случаев аутоиммунную этиологию. После того как была продемонстрирована патогенетическая роль антиганглиозидных антител, пациенты, у которых клинически наблюдался широкий спектр симптомов — от офтальмоплегии и атаксии до нарушения сознания и арефлексии, и которые ранее описывались как случаи симптома Миллера–Фишера, синдрома Гийена–Барре или энцефалита Бикерстаффа, стали расцениваться как больные синдромом анти-GQ1B антител.
Острый диссеминированный энцефаломиелит в большинстве случаев — монофазное и мультифокальное воспалительное заболевание. Стволовые очаги по данным МРТ невозможно дифференцировать от таковых при рассеянном склерозе, однако у таких пациентов чаще выявляются повреждения на уровне среднего мозга, кроме того, они более симметричны, билатеральны, чем при рассеянном склерозе. Билатеральное симметричное вовлечение мозжечка, базальных ядер, таламуса и относительная сохранность мозолистого тела подтверждают диагноз острого диссеминированного энцефаломиелита.
Кроме того, при повторных МРТ в периоде реконвалесценции очаги при остром диссеминированном энцефаломиелите уменьшаются в количестве, размерах, а также наблюдается ослабление интенсивности в режиме Т2. При рассеянном склерозе часто происходит вовлечение ствола мозга. Очаги чаще расположены на дне 4-го желудочка, в периферических частях ствола, в особенности в мосту. Субтенториальное расположение очагов считается специфичным для рассеянного склероза. Рассеянный склероз у детей наблюдается редко, тем не менее в дебюте заболевания вовлечение ствола и мозжечка, особенно у мальчиков, встречается чаще, чем у пациентов с дебютом в молодом возрасте.
Нейродегенеративные заболевания у детей
Дефицит кофактора молибдена является редким аутосомно-рецессивным нейродегенеративным заболеванием. Возможно, данная патология является не столько редкой, сколько трудно диагностируемой. При данном поражении развивается энцефалопатия с ранним дебютом или с поздним дебютом в атипичных случаях в виде общей задержки развития. Структурная МРТ и диффузионно-взвешенная МР-картина напоминает таковую при диффузном гипоксически-ишемическом поражении.
Гипертрофическая дегенерация ядер оливы считается специфической формой транссинаптической гипертрофической дегенерации и развивается вследствие неспецифического повреждения денто-рубро-оливарного пути. Хотя это состояние у детей считается редким, сообщается о его превалировании у пациентов с метаболическими заболеваниями, а также после операции по поводу опухолей задней черепной ямки. На МРТ выявляются Т2-гиперинтенсивные очаги, часто с билатеральным и симметричным увеличением оливарных ядер. Они начинают появляться в течение месяца после острого события и в течение 3–4 лет имеют тенденцию к разрешению.
Опухоли ствола мозга у детей МРТ
признаками глиомы ствола мозга являются Т2-гиперинтенсивные очаги с масс-эффектом, окружающие цистерны, 4-й желудочек, сильвиев водопровод и/или мозжечок. Чаще всего у детей развиваются отличающиеся по анатомии и клиническому течению 3 группы глиом ствола — это диффузная внутренняя понтинная глиома, экзофитическая среднемозговая глиома и тектальная глиома. Первый вариант имеет наихудший прогноз выживаемости. На МРТ отличительными особенностями являются перифокальный отек, отсутствие накопления контраста и масс-эффекта. Чаще всего возникает в возрасте 5–10 лет с развитием клинической триады — атаксии, поражения черепно-мозговых нервов и длинных трактов. В типичном случае поражение тотальное или субтотальное, чаще всего в мосту.
Опухоли ствола у детей также могут развиваться при неврофиброматозе 1-го типа. Чаще всего возникает астроцитома, которая растет менее агрессивно, чем у детей без неврофиброматоза. У таких пациентов выявляются яркие Т2-гиперинтенсивные очаги, которые остаются стабильными и иногда исчезают у пациентов старше 12 лет. Интракраниальное поражение ствола мозга может развиваться при гистиоцитозе клеток Лангерганса. Это редкое гранулематозное заболевание системы моноцит-макрофаг. Типичные клинические проявления при этом — литические очаги краниофациального скелета, вовлечение гипоталамически-питуитарной области, несахарный диабет. Интракраниально выявляются симметричные Т2-гиперинтенсивные очаги нейродегенерации и реже регистрируются массивные туморозные очаги.
Таким образом, поражение ствола мозга, изолированное или связанное с супратенториальными изменениями, возникает при широком спектре патологических состояний. Для целей дифференциальной диагностики основополагающее значение играют клинические, эпидемиологические и лабораторные исследования.
Н.В. Марченко, В.Б. Войтенков, Н.В. Скрипченко, М.А. Бедова, О.О. Курзанцева Выпуск №1/2020