гиперемия глаза что это такое
Гиперемия конъюнктивы глаза
Автор:

Гиперемия конъюнктивы – распространённый офтальмологический симптом, развивающийся на фоне множества заболеваний глаз. Почти всегда покраснение слизистой свидетельствует о наличии воспалительных процессов в глазном яблоке, но может и развиться вследствие патологических изменений непосредственно слизистой оболочки. При возникновении гиперемии необходимо срочно обратиться к специалисту, чтобы вовремя определить причину.
Гиперемия не является заболеванием, это лишь симптом множества функциональных или офтальмологических болезней. В связи с тем, что гиперемия конъюнктивы, вызванная различными патологическими процессами, имеет характерные черты, на основании этого признака можно дифференцировать заболевания друг от друга. А правильно поставленный диагноз является неотъемлемой частью эффективного лечения.
Синдром красного глаза может быть симптомом следующих патологий:
7.острый приступ глаукомы;
9.заболевания век и так далее
Причиной также могут стать сердечно-сосудистые заболевания, патологии сосудов головного мозга, эндокринные нарушения.
Хронический процесс может быть вызван следующими причинами:
Три вида гиперемии.
Выделяют три вида гиперемии в зависимости от степени поражения:
При распространении воспаления на глубжележащие ткани возникает иридоциклит или ирит. Это заболевание сопровождается покраснением в области радужной оболочки. Гиперемия при этом не ярко-красного цвета, а лилового оттенка. Поверхность измененного участка гладкая и сосуды на ней не прослеживаются, так как причиной изменения окраски являются глубоко расположенные артерии, которые просвечивают сквозь полупроницаемую склеру.
Если инфекционный процесс распространяется как на конъюнктиву, так и на цилиарное тело, то развивается смешанная инфекция. Обычно такое бывает при острых воспалительных изменениях. В связи с тем, что между поверхностными и глубокими сосудами глазного яблока существует сообщение, можно предположить гематогенный путь распространения инфекции. Если речь идет о поражении ресничного тела, то инфекционный процесс сопровождается изменением цвета и расплывчатостью контуров радужной оболочки, а также образованием воспалительного экссудата и гипопиона.
Важно понимать, что это явление не представляет собой самостоятельную болезнь, будучи симптомом. В связи с этим борьба должна начинаться только после обследования и выявления причин, которые и нужно устранять. Но по обращению к врачу могут быть приняты меры по симптоматическому лечению пациента, чтобы устранить болевые ощущения, гнойные выделения.
Гиперемия конъюнктивы: причины, симптомы, лечение
Оглавление
Краснота слизистой оболочки глаза — это гиперемия конъюнктивы глаза. Чаще всего, покраснение вызвано воспалением глазного яблока, которое появляется при переутомлении и носит кратковременный характер. В некоторых случаях оно является симптомом более серьезных заболеваний.
Причины гиперемии конъюнктивы
К воспалительному процессу приводит раздражение глаза, которое длилось много времени. Он бывает острым и хроническим.
Острая гиперемия глазного яблока быстро развивается и имеет несколько форм. Сначала она затрагивает один глаз, постепенно распространяясь на второй. Присутствуют гнойные или слизистые выделения, ткани отекают и мутнеют.
Хроническая форма развивается на протяжении длительного времени. При ней у пациента появляется жжение и зуд, ощущение «песка» в глазах.
Причины острой формы
Причины хронической формы
Основная причина заключается в постоянном раздражении глаз. Его вызывает большое количество пыли или дыма в помещении, частый контакт с ядовитыми испарениями, щелочами или кислотами.
Иногда к хронической гиперемии приводят заболевания желудочно-кишечного тракта, анемия, авитаминоз или глистные инвазии. Микроциркуляцию крови провоцируют болезни придаточных пазух носа.
Виды воспалений
Гиперемия встречается при остром и хроническом воспалении конъюнктивы. Для острого вида характерна краснота глазного яблока и внешнего слоя хряща. При хронической форме краснеет только хрящ в области переходной складки.
Помимо воспаления, гиперемия конъюнктивы классифицируется исходя из степени поражения тканей. При цилиарной форме инфекция распространяется только на оболочку радужки. Сосуды приобретают синюшный оттенок, они практически незаметны. Это информирует врача о распространении поражения на глубокие артерии.
Смешанная форма затрагивает и конъюнктиву, и цилиарное тело. Инфекция распространяется по кровотоку.
Симптомы
Симптоматика зависит от причины покраснения тканей. Общие признаки для всех форм:
Если краснота вызвана конъюнктивитом, у пациента появляется непереносимость яркого света, обильное слезотечение. При активности бактерий в конъюнктивальном мешке образуется гной и зеленоватая слизь. Развивается сухость слизистой, увеличиваются лимфоузлы. Признаки сохраняются несколько недель.
При хронической гиперемии симптоматика развивается постепенно, носит слабо выраженную форму. Пациент быстро устает, его глаза приобретают умеренно красный оттенок.
Диагностика
Диагноз определяет офтальмолог после проведения лабораторной и инструментальной диагностики. С помощью офтальмоскопии он оценивает состояние конъюнктивы, выявляя проблемы с микроциркуляцией глаза. При их наличии сосуды переполняются кровью, лимфатические протоки расширяются, слезная жидкость застаивается в глазах.
Проводится соскоб с оболочки конъюнктивы, забирается гнойное отделяемое при его наличии. Специалист исследует их на наличие инфекции или вирусов, которые могли бы спровоцировать развитие воспаления.
При необходимости врач направляет пациента на анализ крови, который позволяет выявить наличие системных заболеваний.
Лечение
После определения диагноза, врач подбирает методы комплексной терапии. Лечение зависит от причины гиперемии слизистой оболочки глаз. Оно не только устраняет отдельные симптомы, но и позволяет избавиться от первопричины воспаления.
Чаще всего применяются консервативные методы, которые предполагают назначение курса лекарственных препаратов. Он может включать:
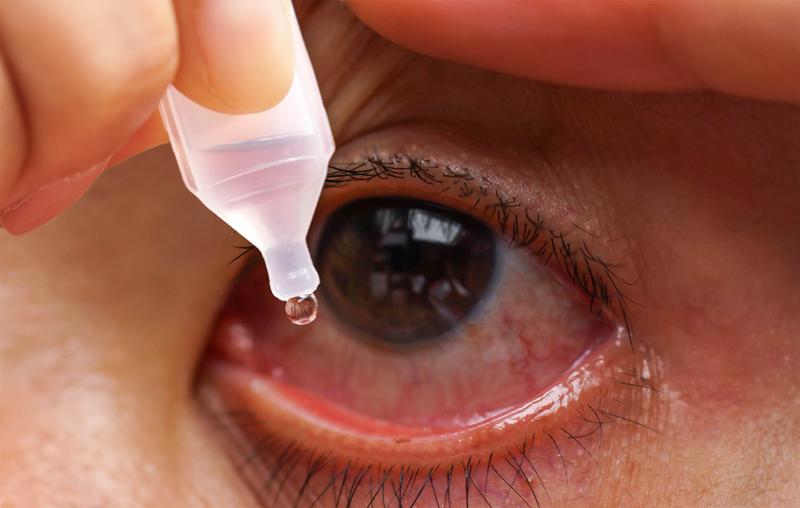
Если покраснение тканей вызвано конъюнктивитом, врач назначает глазные капли, в состав которых входят локальные анестетики.
Чтобы уменьшить неприятные ощущения, необходимы глазные инсталляции. Для этого в конъюнктивальный мешок вводят антибактериальные, противовирусные или противоаллергические препараты, составы с сульфаниламидами.
При гиперемии, вызванной сухостью глаз, можно использовать увлажняющие капли, такие как Гилан. В его состав не входят консерванты, поэтому он не вызывает привыкания. После закапывания препарат создает тонкую пленку, которая будет защищать слизистую от пересыхания, появления раздражения и воспаления.
Как правило, терапия проводится в амбулаторных условиях. Пациента могут направить на лечение в стационар при запущенной стадии.
Профилактика
Прогноз
Практически у всех пациентов при своевременной постановке диагноза стоит положительный прогноз лечения. Достаточно при появлении первых признаков обратиться к офтальмологу за консультацией.
Осложнения развиваются в редких случаях. Их может спровоцировать самостоятельное лечение в домашних условиях, особенно при использовании народных рецептов. Многие пациенты для избавления от красоты глаз готовят травяные отвары и настои для промывания и закапывания. Они действительно могут быть эффективными, но только после назначения врача. Их неправильное использование может ухудшить состояние глаз. Помимо этого, народные методы убирают только симптомы, не избавляя пациентов от причины заболевания. Поэтому при внешнем улучшении самочувствия часто развиваются осложнения.
Заключение
Гиперемия конъюнктивы — это симптом, который часто встречается не только при офтальмологических болезнях, но и при функциональных нарушениях других органов.
Лучшим способом избежать покраснения глаз является профилактика. Она предусматривает защиту органов зрения от внешнего воздействия, заботу об иммунной системе и организме в целом. Например, для уменьшения сухости слизистой оболочки подойдут капли Гилан. Чтобы снизить риск инфицирования глаз необходимо придерживаться правил личной гигиены, регулярно мыть руки с антибактериальным мылом.
Лечить покраснение можно только после предварительной консультации врача. Он расскажет, что такое гиперемия и чем она вызвана. Офтальмолог проведет обследование, поставит точный диагноз и подберет наиболее эффективное лечение.
Покраснение глаз: причины и лечение
Покраснение глаз – распространенное явление, с которым наверняка сталкивался каждый. Оно может быть вызвано множеством причин. Эта статья поможет достоверно узнать о них, а также о том, как убрать красноту глаз самостоятельного или при помощи офтальмологического лечения.
Покраснение глазного яблока это не что иное, как расширение кровеносных сосудов белой оболочки глаза – склеры. Мелкие сосуды расширяются и создают эффект покраснения белков глаз.
Основные причины покраснения глаз
Усталость глаз
Покраснение глаз может появляться по причине усталости, перенапряжения, длительной работы за компьютером или бессонницы.
Полноценный восьмичасовой сон является в этом случае самым лучшим лекарством – он полностью приводит в норму все процессы жизнедеятельности организма, в том числе и работу глазных структур. В случае отсутствия времени на долгий сон, можно приложить на глаза холодный компресс на 10 минут.
Компрессом может быть что угодно – лед, завернутый в платок, гелиевая маска или холодное полотенце. Краснота постепенно уйдет, так как холод весьма эффективно успокаивает сосуды глазных яблок. Можно также выпить чашку кофе и создать позитивный настрой, чтобы придать своему организму бодрости, и покраснение глаз очень быстро исчезнет.
Раздражение глаз
Раздражение и покраснение глаз может появляться вследствие излучения от компьютера и других приборов, солнечного света, табачного дыма, алкоголя, холода, попадания в глаз инородных тел и многих других причин. Также оно может быть вызвано ношением неправильно подобранных контактных линз.
Отдых от воздействия компьютера, зарядка для глаз, полноценный сон являются эффективными средствами избавление от раздражения и покраснения глаз. Также очень полезно употребление большого количества воды, которая помогает быстро очистить организм и вывести различные вредные субстанции и токсины.
Аллергия
Покраснение глаз может быть обусловлено аллергией на крем, шампунь, косметику, животных, лекарственные препараты и многое другое. В наши дни есть невероятное количество аллергенов, которые вызывают аллергические реакции, в том числе – красные глаза.
Физические нагрузки
Покраснение белков глаз могут вызывать чрезмерные физические нагрузки, а также частые кашель и чихание.
Воспалительные и инфекционные заболевания органов зрения
Нельзя не упомянуть о том, что глазные заболевания, например, блефарит, конъюнктивит, кератит и многие другие, могут являться причиной покраснения глаз. Этот симптом также вызывают ОРЗ, грипп, ОРВИ, ревматизм, диабет и нарушения артериального давления.
Лечение покраснения глаз
Как убрать покраснение глаз, и в каких случаях это можно сделать самостоятельно?
Нужно выяснить причину, вызвавшую покраснение глаз. Часто этот симптом не нуждается в особом лечении, и его можно легко устранить.
Возможные средства устранения красноты глаз:
холодный компресс на глаза быстро расслабляет сосуды;
хорошо увлажняют, снимают рези и воспаления глаз искусственные слезы;
эффективно и быстро убирают красноту глазные капли, сужающие сосуды, но без выяснения точной причины покраснения часто применять их не стоит.
Красные глаза могут также быть следствием не только переутомления и чрезмерного напряжения, но и развития серьезных заболеваний органов зрения.
Удостоверьтесь, нет ли у вас каких-либо перечисленных ниже симптомов:
Если у вас присутствуют такие симптомы, нужно немедленно обратиться к врачу-офтальмологу за квалифицированной помощью.
Гиперемия глаза что это такое
Зрение это один из самых удивительных феноменов природы. Стремление человека познать мир, понять, как происходит процесс восприятия окружающего мира, разобраться в строении глаза и привело к зарождению науки – офтальмологии.
Наука «Офтальмология» занимается проблемой нарушением зрения, ее коррекцией. Одним из распространенных нарушений органов зрения является Синдром «Красного глаза».
Актуальность темы заключается, в том, что Синдром «красного глаза» (СКГ) является серьезной медико-социальной проблемой практической офтальмологии и одной из основных причин временной нетрудоспособности больных с заболеваниями глаз.
СКГ включает в себя разнообразные заболевания глазного яблока и его придатков, которые могут сопровождаться или не сопровождаться снижением зрительных функций.
СИНДРОМ «КРАСНОГО ГЛАЗА» БЕЗ СНИЖЕНИЯ ЗРИТЕЛЬНОЙ ФУНКЦИИ
1.1. Острые воспалительные заболевания век и слезных органов.
1.1.1. Аллергические заболевания век:
Аллергические заболевания век могут протекать по типу реакций немедленного (крапивница, ангионевротический отек век и глазницы — отек Квинке, аллергические дерматиты век) и замедленного (экзема и токсикодермия кожи век) типа.
Аллергенами, вызывающими развитие аллергических заболеваний век, могут быть лекарственные препараты при местном или системном их применении, косметические средства, взвешенные в воздухе частицы растительного или животного происхождения, продукты питания и др.
Аллергические реакции немедленного типа возникают сразу после контакта с аллергеном, максимальное развитие воспалительной реакции наблюдается спустя 15—30 мин, затем явления воспаления уменьшаются.
Признаки аллергической реакции замедленного типа возникают через 6—12 ч после контакта с аллергеном, спустя 24—48 ч явления воспаления достигают максимальной степени выраженности.
Воспалительная реакция сохраняется в течение нескольких дней, а иногда недель.
Общим для всех аллергических заболеваний век являются внезапно возникающие выраженный зуд, слезотечение и отек век.
В слезной жидкости и соскобе с конъюнктивы появляются эозинофилы.
При значительном распространении аллергического процесса наблюдаются вялость, потеря аппетита.
Заболевание может носить двусторонний или односторонний характер, поражаются оба века или только одно.
Различные аллергические заболевания век имеют свои особенности:
Крапивница относится к реакциям немедленного типа.
Чаще протекает остро, реже принимает хроническое течение, в этом случае симптомы заболевания могут сохраняться в течение нескольких недель и месяцев. Характеризуется высыпанием волдырей. Высыпания на коже век сопровождаются их отеком.
Отечная кожа бледная, ткани в области отека не уплотнены, болезненность при пальпации и спонтанные боли отсутствуют.
Ангионевротический отек век и глазницы (отек Квинке) развивается чаще у детей дошкольного и младшего школьного возраста.
Как правило, наблюдается одностороннее поражение. Характеризуется появлением внезапно развивающегося распространенного отека век, который может захватывать область щеки, угла рта и распространяться ниже на область шеи.
Отечная кожа бледная, иногда с синеватым оттенком, ткани в области отека не уплотнены, болезненность при пальпации и спонтанные боли отсутствуют.
Отеку может предшествовать резко выраженный зуд.
Редко в процесс могут вовлекаться ткани орбиты.
Признаком перехода процесса на ткани орбиты служит остро развивающийся экзофтальм со смещением глазного яблока прямо вперед, репозиция глазного яблока не затруднена.
При массивном отеке могут возникать поверхностные точечные инфильтраты роговицы, повышение внутриглазного давления (ВГД).
Контактный дерматит век возникает как аллергическая реакция немедленного или смешанного типа.
Симптомы заболевания обычно развиваются в течение 6 ч после контакта с аллергеном. Как правило, наблюдается двустороннее поражение. Характеризуется появлением быстро развивающихся гиперемии и отека кожи век.
Вследствие возникновения распространенного отека век может наблюдаться сужение глазной щели. Появляется болезненность в зоне отека и гиперемии. Больного беспокоят выраженный зуд, жжение.
Наблюдается слезотечение или серозное отделяемое из конъюнктивальной полости, что может вызывать мацерацию кожи в области внутреннего угла глазной щели.
Через некоторое время на пораженном участке кожи появляется высыпание папул и везикул.
Экзема кожи век относится к аллергическим реакциям замедленного типа.
Как правило, развивается у пациентов, ранее перенесших дерматит век, при повторном контакте с аллергеном.
Определенное значение в развитии экземы имеют экзогенные факторы: заболевания желудочно-кишечного тракта (ЖКТ), глистные инвазии, сахарный диабет и др.
Характерно длительное течение (4—5 недель).
Экзема кожи отличается от аллергического дерматита век тем, что при экземе гиперемированная кожа покрыта папулами, пустулами и везикулами. После вскрытия пустул появляется мокнутие кожи, при подсыхании которого образуются корочки желтого цвета.
При присоединении вторичной инфекции экссудат и корочки приобретают гнойный характер. По мере выздоровления наблюдается очищение кожи.
Токсидермия (токсикодермия) — аллергическая реакция замедленного типа, возникающая при системном применении лекарственных препаратов, продуктов питания.
Характеризуется появлением высыпаний на коже век, лица и других участках тела.
В диагностике аллергических заболеваний век и других структур органа зрения важную роль играет выявление аллергена. С этой целью проводят кожные пробы (вне периода обострения) и тщательный сбор анамнеза.
Диагноз несложен и может быть установлен на основании анамнеза и характерной клинической картины. Иногда прибегают к исследованию слезной жидкости и соскоба с конъюнктивы.
При установлении аллергена, вызвавшего воспалительный процесс, необходимо устранить причину, вызвавшую заболевание, или провести гипосенсибилизацию. Рекомендуют соблюдение гипоаллергенной диеты.
1.1.2. Ячмень
Ячмень — острое гнойное воспаление волосяного мешочка ресницы или сальной железы, которая располагается около луковицы.
Возбудителем заболевания чаще всего являются стафилококки или стрептококки.
Заболевание начинается от локальной гипермии и легкого отека в области одной ресницы. Небольшой воспалительный фокус проявляется резко выраженной болезненностью.
На 2-3 день появляется гнойное расплавление, и верхушка приобретает желтоватый оттенок (головка).
На 3-4 день гнойник вскрывается, гной изливается, боль стихает.
Если воспаление возникает в области наружного угла глаза, то возникает сильный отек из-за нарушения лимфообращнеия.
При частых рецидивирующих ячменях надо проверить кровь на сахар (сахарный диабет).
Больные предъявляют жалобы на покраснение и отек века. Пальпация века в этой зоне болезненна.
Через 1-2 дня в центре отека формируется гнойничок. Еще через 2-3 дня головка гнойничка прорывается наружу.
До прорыва головки гнойничка применяют сухое тепло, УВЧ-терапию, УФ-облучение этой зоны (2-3 биодозы).
Выдавливать воспалительный фокус нельзя ни в коем случае.
После прорыва гнойничка наступает быстрое стихание симпто¬мов воспаления. Возможны нарушение роста ресниц и деформация края век.
Внутренний ячмень (острый мейбомиит) — гнойное воспаление хряща вокруг мейбомиевой железы.
Причиной воспалительного процесса является нарушение функции мейбомиевых желез. Возбудители заболевания — стафилококки или стрептококки. Больные предъявляют жалобы на покраснение глаза и отек века, болезненность в области отека.
При осмотре выявляют гиперемию конъюнктивы и локальный отек в толще века. Пальпация века в этой области болезненна. Через 2—3 дня в этой области со стороны конъюнктивы просвечивает гной, который прорывается в конъюнктивальный мешок.
Возможно развитие халазиона в этой зоне.
Халазион — хроническое пролиферативное воспаление хряща вокруг мейбониевой железы. В толще века формируется плотноэластичный безболезненный узелок размером от булавочной головки до горошины. Кожа над узелком подвижна, не изменена (редко возникает незначительная гиперемия). Конъюнктива в зоне узелка гиперемирована.
При неэффективности медикаментозной терапии проводят хирургическое лечение. Как правило, наступает полное выздоровление. Возможно рецидивирование.
1.1.3. Абсцесс века
Абсцесс и флегмона век — ограниченное или разлитое инфильтративно-гнойное воспаление тканей века. Наиболее частыми возбудителями абсцесса и флегмоны век являются кокки или анаэробы (при перехо¬де инфекции с придаточных пазух носа).
Заболевание может возникать путем непосредственного заноса инфекции при повреждении века, перехода воспалительного процесса с окружающих структур (синуситы, флегмона орбиты, ячмень, язвенный блефарит) или метастатического заноса инфекции из других очагов (например, при пневмонии, сепсисе и т.д.).
Больные предъявляют жалобы на слезотечение или слизистое отделяемое из конъюнктивальной полости, чувство напряжения и спонтанную боль в области век. Из-за выраженного отека век возникает сужение или закрытие глазной щели. Глазная щель открывается с трудом.
На фоне развития воспаления появляются недомогание, головная боль и другие симптомы общей интоксикации, повышается температура тела.
При обследовании кожа века напряжена, блестит. Иногда кожа может приобретать желтоватый оттенок. Диагноз несложен и может быть установлен на основании анамнеза и характерной клинической картины. Иногда необходимо проводить дифференциальный диагноз с туберкулезным, сифилитическим или грибковым поражением век. С этой целью прибегают к микробиологическому исследованию содержимого свищевых ходов и постановке специфических проб (Манту, Вассермана и др.) Как правило, лечение проводят в условиях стационара.
До момента появления симптомов флюктуации применяют сухое тепло, УВЧ-терапию, УФ-облучение (2-3 биодозы).
При наличии флюктуации абсцесс вскрывают (разрез произво¬дят параллельно краю века). После вскрытия абсцесса применяют дренажи с 10% раствором хлорида натрия. В течение 3—7 дней рану промывают растворами антисептиков.
По мере очищения раны в течение 5—7 сут 3—4 р/сут эту область смазывают препаратами, улучшающими регенераторные процессы.
Системно (внутрь или парентерально) в течение 7—10 дней при-меняют антибиотики широкого спектра действия или сульфанила¬мидные препараты. При этом лучше сочетать бактериостатические (сульфаниламидные) и бактерицидные препараты.
При своевременном лечении наблюдается обратное развитие абсцесса. При рецидиве и/или несвоевременной терапии возможны рубцовые изменения век или нарушение оттока лимфы.
1.1.4. Блефарит
Блефарит – большая группа заболеваний глаз, сопровождающихся воспалением краев век и, является одним из наиболее частых поражений глаз, трудно поддающихся лечению.
Причины воспаления края век разнообразны: некорригированные или неправильно корригированные аномалии рефракции (гиперметропия и астигматизм); паразитарные заболевания век; дисфункция мейбомиевых желез; заболевания ЖКТ; сахарный диабет; глистные инвазии; аллергические заболевания-авитаминозы; неблагоприятные факторы внешней среды. Выделяют простой (чешуйчатый) и язвенный, мейбомиевый блефариты. Больные предъявляют жалобы на покраснение края век, зуд различной степени выраженности, жжение, ощущение тяжести век и слезотечение, быстрая утомляемость, светобоязнь, выпадение и неправильный рост ресниц.
При простом (чешуйчатом) блефарите наблюдается утолщение краев век, покрытые мелкими серовато-белыми чешуйками. Ощущается зуд в веках.
Для язвенного блефарита характерно образование на краю века гнойных корочек, после удаления, которых появляются кровоточащие язвочки. Их рубцевание ведет к выпадению ресниц, неправильному их росту.
При мейболиевом блефарите края век гиперемированы, утолщены, кажутся промасляными. При надавливании на хрящ выделяется маслянистый секрет. Течение заболевания хроническое. Диагноз блефарита ставят на основании клинической картины в результате осмотра ресниц и век с помощью офтальмоскопического микроскопа (щелевой лампы). При выявлении признаков блефарита пациента необходимо обследовать и у других специалистов (стоматолога, отоларинголога, гастроэнтеролога, аллерголога).
Лечение блефарита: прежде всего устранение причины, вызвавшее заболевание. Местно проводят туалет ресничного края век: удаляют чешуйки, корочки; края обрабатывают антисептическими растворами с применениями мазей с антибиотиками. В конъюнктивальную полость закапывают антибактериальные и гормональные препараты. При мейболиевом блефарите проводят массаж век, стеклянной палочкой, выдавливая содержимое мейбомиевых желез.
Лечение хронически протекающих блефаритов: общеукрепляющие мероприятия; санация очагов инфекции (зубы, миндалины); полноценное питание; соблюдение гигиенических условий труда и быта; правильная коррекция аномалий зрения.
Нередко лечение блефарита длится долго и требует от больного терпения.
1.1.5.Острый дакриоаденит и острый дакриоцистит
Острый дакриоаденит — воспаление слезной железы. Заболевание возникает как осложнение общих инфекций (грипп, ангина, скарлатина, брюшной тиф, пневмония, эпидемический паротит и др.).
Острый дакриоаденит обычно бывает односторонним, однако возможно двустороннее поражение. Заболевание начинается остро с покраснения и отека кожи в наружном отделе верхнего века. Вследствие отека наружный край верхнего века опущен, в результате чего глазная щель имеет S-образную форму. Глазное яблоко смещено книзу и кнутри, подвижность его ограничена кверху и кнаружи. Вследствие смещения глазного яблока возникает диплопия. Наблюдается повышение температуры тела, общее недомогание, головная боль.
Лечение проводят в стационаре. Применяют сухое тепло, УВЧ терапию, УФ-облучение зоны поражения (начинают с 3 биодоз через день повышают на 1 биодозу до 5—6 биодоз). В конъюнктивальный мешок в течение 2—3 недель закапывают противовоспалительные и антимикробные препараты.
Обычно заболевание длится около 10-15 дней, имеет доброкачественное течение и инфильтрат подвергается обратному развитию. Однако возможны нагноение слезной железы и образование ее абсцесса, который может вскрыться самопроизвольно через кожу верхнего века, или пальпебральную клетчатку в конъюнктивальную полость. Возможно развитие хронического воспалительного процесса.
Острый дакриоцистит — гнойное воспаление стенок слезного мешка.
Воспаление слезного мешка встречается у 2-7% больных с забо-леваниями слезных органов. У женщин дакриоцистит встречается в 6-10 раз чаще, чем у мужчин. Дакриоцистит может протекать в острой и хронической форме. К хроническому дакриоциститу относят простой и эктатический катаральный, стенозирующий дакриоцистит, эмпиему и флегмону слезного мешка. Кроме того, выделяют дакриоцистит новорожденных, который может протекать в различных формах: простой и эктатической катаральной, гнойной и флегмонозной.
Острый дакриоцистит может быть самостоятельной клинической формой, но чаще возникает на фоне хронического процесса и представляет собой гнойное воспаление стенок слезного мешка. При вовлечении в процесс окружающей клетчатки развивается флегмона слезного мешка.
По этиологии выделяют бактериальный, вирусный, хламидийный, паразитарный, посттравматический дакриоцистит.
Дакриоцистит возникает вследствие стеноза носослезного канала и застоя слезы в слезном мешке. Нарушение оттока слезы способствует развитию в слезном мешке патогенной флоры (чаще стафилококковой или стрептококковой). Причиной затруднения оттока слезы является воспаление слизистой оболочки носослезного канала, которое чаще всего переходит со слизистой оболочки носа. Дакриоцистит у новорожденных возникает вследствие атрезии выходного отверстия носослезного протока.
При остром дакриоцистите больные предъявляют жалобы на слезотечение, покраснение, отек и резкую болезненность в области внутреннего угла глазной щели. При осмотре в области слезного мешка, прилегающих участках носа и щеки ткани отечны, гиперемированы, плотные при пальпации, пальпация резко болезненна. При выраженном отеке век возникает сужение глазной щели. В начале заболевания при осторожном надавливании на область слезного мешка из слезных точек выделяется гной. Наблюдаются повышение температуры тела, слабость, головная боль. Через несколько дней инфильтрат размягчается, появляется флюктуация. Сформировавшийся абсцесс может самопроизвольно вскрыться. При дакриоцистите новорожденных из слезных точек выделяются слизь и гной. Канальцевая проба положительная, носовая отрицательная. При промывании слезных путей жидкость в полость носа не проходит. Возможно осложнение по типу флегмонозного острого дакриоцистита. При остром дакриоцистите лечение проводят в стационаре. До появления симптомов флюктуации применяют сухое тепло и УВЧ-терапию. Назначают системную витаминотерапию. При наличии флюктуации флегмону вскрывают.
После вскрытия флегмоны применяют дренажи с 10% раствором хлорида натрия. В течение 3—7 дней рану промывают растворами нтисептиков.
По мере очищения раны в течение 5-7 сут 3-4 р/сут эту об¬ласть смазывают препаратами, улучшающими регенераторные процессы. Параллельно с вышеперечисленными препаратами применяют магнитотерапию.
После стихания симптомов острого дакриоцистита больные в течение длительного времени могут предъявлять жалобы на слезотечение. Своевременно проведенное хирургическое лечение восстанавливает отток слезы.
1.2. Конъюнктивиты
Конъюнктивиты – воспаление конъюнктивы – слизистой оболочки, покрывающей склеру и внутреннюю поверхность век. В зависимости от причины заболевания конъюнктивиты могут быть бактериальными, вирусными, хламидийными, аллергическими.
1.2.1. Острый бактериальный конъюнктивит
Бактериальный конъюнктивит вызывают стафилококки и стрептококки. Чаще всего начинается с заболевания одного глаза и потом развивается на другом глазу. Причины возникновения бактериального конъюнктивита: попадание в глаза пыли, соринок, купание в загрязненных водоемах. Пациента беспокоит зуд, жжение в глазах, чувство песка, инородного тела в глазу, склеивание век по утрам из-за гнойного отделяемого, слизистая оболочка век и склеры гиперемирована, отекает и утолщается.
Лечение бактериальных конъюнктивитов: назначается: закапывание в конъюнктивальный мешок растворов антисептиков. При отсутствии лечения могут возникнуть осложнения: блефариты, кератиты. Но обычно бактериальный конъюнктивит хорошо лечится. Запрещается накладывать повязку на глаз, т.к. это препятствует мигательным движениям глаз, за счет которых конъюнктива очищается от гноя.
1.2.2. Хламидийный конъюнктивит
Хламидии — самостоятельный вид микроорганизмов, проявляющих свойства вирусов и бактерий. Различные серотипы хламидии вызывают 2 различных заболевания: трахому и паратрахому. Поражение глаз может протекать в различных клинических формах:
Трахома – тяжелое заболевание органов зрения, которая поражает конъюнктиву, роговицу, слезные органы, веки. Трахома начинается постепенно и незаметно. Больные предъявляют жалобы на чувство тяжести в веках, ощущение песка в глазах, склеивание век по утрам. Постепенно происходит утолщение конъюнктивы, которая приобретает вишневый оттенок. В толще слизистой оболочки появляются плотные пузырьки, поверхность конъюнктивы становится бугристой. Постепенно в процесс вовлекается роговица. На ней образуются пузырьки, которые превращаются в ямки. Роговица утолщается, становится мутной. Такое состояние роговицы называется трахомоторный паннус (занавеска). После стихания острого процесса происходит рубцевание, которое захватывает не только поверхностные, но и глубокие ткани глаза.
Лечение трахомы: закладывание в конъюнктивальный мешок мазей с антибиотиками от 3 до 6 раз в день в течение 3-х месяцев. Иногда приходится удалять фолликулы при помощи специальных инструментов.
Паратрахома (или хламидийный конъюнктивит).
Заражение происходит в результате переноса инфекции из половых органов с немытыми руками, при купании в бассейне.
Хламидиозный конъюнктивит у взрослых чаще протекает остро, реже хронически. В большинстве случаев поражается один глаз. Если позднее в процесс вовлекается второй глаз, то в менее тяжелой форме. Заболевание характеризуется значительным отеком век, выраженной гиперемией, инфильтрацией, сосочковой гипертрофией конъюнктивы, преимущественно верхнего века и нижней переходной складки. Характерны крупные фолликулы, локализующиеся в нижней переходной складке, склонные к слиянию. Появляется сначала скудное слизистое, а затем обильное гнойное отделяемое. Нередко наблюдаются изменения роговицы в виде субэпителиального или эпителиального точечного кератита или инфильтрации лимба. Значительно реже возникают мелкие краевые абсцессы.
С 3—5-го дня заболевания в процесс вовлекаются регионарные околоушные лимфатические узлы, но пальпация их безболезненна. Длительность остро протекающего хламидийного конъюнктивита — от 2—3 недель до 2—3 мес.
Лечение хламидийного конъюнктивита: назначается закладывание в конъюнктивальный мешок мазей с антибиотиками 5-6 раз в день. Необходимо лечение основного заболевания урогенитального хламидиоза.
1.2.3. Аллергические конъюнктивиты
Медикаментозный аллергический конъюнктивит.
Развивается после местного применения индивидуально непереносимых лекарственных средств (атропин, дикаин, антибиотики). Жалобы на зуд, ощущение жара в веках, светобоязнь.
Сенной конъюнктивит
Возникает поздней весной во время цветения растений: жжение, зуд в глазах, светобоязнь, обильное слезотечение, возможен отек век; одновременно появляются насморк и катар верхних дыхательных путей.
Эти явления повторяются каждый год, постепенно ослабевая с возрастом.
Весенний катар
Заболевание имеет яркую сезонность, так как возникает при повышенной чувствительности к ультрафиолетовым лучам, развивается у детей в возрасте 5—12 лет, чаще у мальчиков: протекает по типу замедленной аллергической реакции; дети в конце февраля — начале марта начинают жаловаться на зрительную утомляемость, зуд в глазах, светобоязнь, слезотечение; расчесывание век вызывает их покраснение.
Проблема быстрого и эффективного лечения аллергических конъюнктивитов чрезвычайно актуальна в последние годы в силу ряда причин: высокой распространенности данной патологии в структуре аллергических заболеваний, значительного нарушения качества жизни пациентов, ограниченного выбора препаратов необходимого спектра действия на фармацевтическом рынке.
При медикаментозном конъюнктивите отменяют лекарственное средство, вызвавшее аллергическую реакцию, назначают глазные капли.
1.2.4. Аденовирусные поражения глаз.
Фарингоконъюнктивальная лихорадка (аденовирусный конъюнктивит).
Передается воздушно-капельным или контактным путем. Начинается с катара верхних дыхательных путей и на этом фоне возникает конъюнктивит.
Поражается один глаз, через 2-3 дня другой. Появляется слезотечение, светобоязнь. Конъюнктива отека, красного цвета.
Скудное смутное отделяемое, иногда тонкие, легко снимаемые пленки. Нередко присоединяется точечный поверхностный кератит, который бесследно проходит. Продолжительность заболевания около 2 недель.
Лечение: раствор интерферона 6-8 раз в сутки, мази, растворы антибиотиков.
Эпидемический кератоконъюнктивит.
Встречается у взрослых. Пути заражения — контактный, воздушно-капельный. Является преимущественно госпитальной инфекцией.
Источник инфекции — глазные инструменты, пипетки, глазные капли и т.д. Инкубационный период длится 4—7 дней. Начало заболевания острое, поражаются оба глаза с интервалом 1—5 дней. При этом наблюдается: отек, гиперемия век и конъюнктивы; головная боль; легкое катаральное явление; через 5-9 дней от начала заболевания на роговице появляются точечные помутнения. Применяются противовирусные препараты как при аденовирусном конъюнктивите. Помутнение роговицы рассасываются самостоятельно.
2. ЗАБОЛЕВАНИЕ СКЛЕРЫ И ЭПИСКЛЕРЫ
Эписклерит — воспаление поверхностных слоев склеры.
Склерит — воспаление среднего и внутреннего слоев склеры. Вызываются общими инфекционными заболеваниями, системными заболеваниями (системная красная волчанка, ревматоидный артрит, ревматизм), токсико-аллергическими реакциями (сифилитические и туберкулезные склериты). При этом у больного наблюдается: боль в глазу; покраснение глазного яблока, часто локальное; ограниченная припухлость и гиперемия склеры или эписклеры; резкая болезненность при пальпации; светобоязнь; возможно распространение процесса на роговицу (склерозирующий кератит).
Осложнения: склерозирующий кератит, иридоциклит. Течение длительное. При гнойном склерите (абсцессе склеры) ограниченная припухлость вблизи лимба быстро превращается в гнойный инфильтрат, который размягчается и вскрывается наружу. В тяжелых случаях процесс может осложниться прободением склеры.
Лечение: Местное применение антибиотиков сочетают с их внут-римышечным введением и назначением внутрь.
3. СИНДРОМ «СУХОГО ГЛАЗА»
Синдром «Сухого глаза» (ССГ) – комплексное заболевание, вследствие снижения качества и количества слезной жидкости. Слезная жидкость формирует на поверхности глаза слезную пленку, которая выполняет ряд важнейших функций, в том числе питательную, защитную и оптическую.
Провоцирующие факторы — дым, смог, кондиционированный воздух, электромагнитное излучение от мониторов компьютерных систем, косметические средства плохого качества.
Цель лечения — искусственно увеличить количество слезы. Применяют заместители слезы.
Первая линия: водные растворы полимеров, обычно не влияют на остроту зрения: глазные кайли систейн, лакрисифи, слеза натуральная.
Вторая линия: более вязкие гели и мази, могут вызывать временное затуманивание зрения: офтагель, видисик.
4. СИНДРОМ «КРАСНОГО ГЛАЗА» СО СНИЖЕНИЕМ ЗРИТЕЛЬНОЙ ФУНКЦИИ
4.1. Кератиты
Это воспалительный процесс в роговой оболочке, сопровождающийся ее помутнением и часто понижением зрения. Основной признак кератита — помутнение в роговой оболочке вследствие отека и инфильтрации клеточными элементами.
Кератиты составляют около 25% всей глазной патологии. Они подразделяются на инфекционные и неинфекционные. Клинические проявления кератитов зависят от глубины поражения, расположения процесса, этиологии, вида микроорганизма, его вирулентности, сопротивляемости тканей роговицы, течения процесса.
| Инфекционные | Неинфекционные |
| Вирусные, в том числе герпесвирусные Грибковые Паразитарные (акантамебные) | Эрозия роговицы Язва иммунного генеза Язвы при первичных и вторичных дистрофиях роговицы, синдроме «сухого глаза» |
Основными симптомами являются: боль, светобоязнь, слезотечение, снижение зрения; блефароспазм, наличие перикорнеальной или смешанной инъекции, нарушение целостности роговицы и ее прозрачности, новообразование сосудов в роговице и нарушение ее чувствительности.
Факторы, способствующие развитию заболевания:
При заболевании применяют противовирусные препараты: ацикловира 3% мазь (Зовиракс, Виролекс) закладывают за нижнее веко. Кроме того, можно закладывать за нижнее веко 0,25% оксалиновую мазь, 0,5% флореналевую мазь или 0,5% теброфеновую мазь. Однако эти препараты обладают более низкой эффективностью.
4.2. Увеиты
Увеит — воспаление сосудистой оболочки глаза. Соответственно анатомическому строению сосудистого тракта и особенностям кровоснабжения, увеиты подразделяют па передние (ириты, иридоциклиты) и задние (хориоидиты), возможно также поражение всей сосудистой оболочки (панувеит). Возникают при:
Симптомы увеита зависят от локализации воспаления.
Передний: светобоязнь, снижение зрения, покраснение глаза вокруг роговицы, болевые ощущения в глазу, узкий зрачок, слезотечение.
Задний: снижение зрения, боль (если вовлечен ЗН).
Полувеит: сочетание симптомов переднего и заднего увеитов.
Диагностика: увеит определяется при тщательном исследовании глаз с помощью щелевой лампы и офтальмоскопа. Также проверяется зрение и ВГД.
В некоторых случаях требуется исследование крови, чтобы исключить или подтвердить системное заболевание. У больного при заболевании отмечаются: резкая боль в глазу, характеризуется как острая, усиливается ночью; усиление боли при пальпации — цилиарная болезненность; блефароспазм, светобоязнь, слезотечение; возможно нарушение зрения.
Лечение увеитов должно быть комплексным, с применением средств, воздействующих на этиологические факторы, на воспалительный процесс в радужке и цилиарном теле, а также на иммунные механизмы в организме больного.
Применяют: глазные капли, уколы под конъюнктиву и в веко, таблетки, в/м и в/в инъекции. После стихания воспаления может понадобиться лечение последствий увеита: катаракты, глаукомы, помутнение стекловидного тела, отслойки сетчатки.
4.3 Глаукома
Глаукома — это заболевание глаз, характеризующихся постоянным или периодическим повышением внутриглазного давления с развитием:
Основные виды глаукомы:
Стадии развития глаукомы:
Врожденная глаукома: слезотечение, светобоязнь, увеличение размеров роговицы и всего глаза. Последствием запущенной глаукомы является слепота. Лечение: лекарственное и хирургическое.
Открытоугольная глаукома: наиболее распространенная форма глаукомы. Передний отрезок глаза выглядит нормально, однако водянистая влага не получает должного оттока, склеивается в глазу и повышается ВГД. Лечение: глазные капли для снижения ВГД, антиглаукомная операция с помощью лазера, либо обычная операция.
Закрытоугольная глаукома: редкая форма глаукомы. Характерна острыми приступами закрытия угла передней камеры. Это происходит из-за патологии передних отделов глазного яблока, которая проявляется при уменьшении пространства между роговицей и радужкой. Это усложняется отток водянистой влаги из глаза. ВГД сильно повышается, если отток полностью заблокирован
При развитии острого приступа первичной закрытоугольной глаукомы одним из симптомов является покраснение глазного яблока, что может ошибочно расцениваться как воспалительный процесс.
Острый приступ развивается внезапно, чаще на одной стороне, обычно у пожилых людей. Предрасполагающие факторы:
Возможны жалобы на тошноту, рвоту, озноб, брадикардию; сильные, часто невыносимые боли в глазу и соответствующей половине головы; источник света кажется окруженным радужными кругами; значительное снижение остроты зрения.
Острый приступ глаукомы необходимо дифференцировать от острого иридоциклита, так как наличие сходных симптомов (сильные боли в глазу и покраснение глазного яблока) может привести к диагностической ошибке.
Вторичная глаукома: следствие какого-либо заболевания.
Причинами могут стать воспаления, операции, травма, сахарный диабет, опухоли, некоторые лекарственные препараты. Требуется как лечение основной проблемы, так и глаукомы.
Лечение: Медикаментозное, медикаментозное лечение, направленное на улучшение кровообращения, и обменных процессов в тканях глаза (сосудорасширяющих, антиопротекторы, витамины), хирургическое и лазерное.
Снижение зрения при глаукоме необратимо. Без своевременного лечения, зрение может быть полностью утрачено.
Синдром красного глаза может развиваться у людей различного возраста при ряде заболеваний глаз и всего организма.
Диагностика этой патологии органа зрения базируется (с учетом жалоб пациента и его анамнеза) на правильном анализе клинической картины развивающегося заболевания.
Лечение проявлений СКГ наиболее эффективно, когда терапевтические мероприятия осуществляются дифференцированно, т.е. с учетом тяжести основного заболевания.