гепатит что это такое и как передается как лечит и как избежать
Вирусные гепатиты: симптомы, пути заражения, лечение и профилактика
Из всех форм вирусных гепатитов гепатит А является наиболее распространенным. От момента заражения до появления первых признаков болезни проходит от 7 до 50 дней. Чаще всего начало заболевания сопровождается подъемом температуры и может напоминать грипп. Большинство случаев завершается спонтанным выздоровлением и не требует активного лечения. При тяжелом течении назначают капельницы, устраняющие токсическое действие вируса на печень.
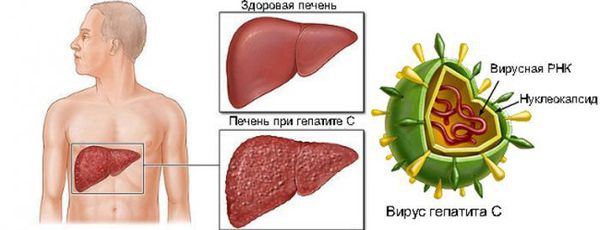
Хроническое течение развивается примерно у 70-80% больных. Сочетание гепатита С с другими формами вирусного гепатита резко утяжеляет заболевание и грозит летальным исходом.
Гепатит E похож на гепатит A, но начинается постепенно и опаснее для беременных.
Последний в семействе гепатитов, гепатит G, похож на C, но менее опасен.
Пути заражения
Вирусы гепатита попадают в организм человека двумя основными способами. Больной человек может выделять вирус с фекалиями, после чего тот с водой или пищей попадает в кишечник других людей. Врачи называют такой механизм заражения фекально‑оральным. Он характерен для вирусов гепатита А и Е. Таким образом, гепатит А и гепатит Е возникают в основном из‑за несоблюдения личной гигиены, а также при несовершенстве системы водоснабжения. Этим объясняется наибольшая распространенность этих вирусов в малоразвитых странах.
Ситуации, при которых чаще всего происходит заражение:
— переливание донорской крови. Во всем мире в среднем 0,01-2% доноров являются носителями вирусов гепатита, поэтому в настоящее время донорская кровь перед переливанием реципиенту исследуется на наличие вирусов гепатита В и С. Риск инфицирования повышается у лиц, нуждающихся в повторных переливаниях крови или ее препаратов
— использование одной иглы разными людьми во много раз увеличивает риск заражения гепатитами В, С, D, G. Это самый распространенный путь заражения среди наркоманов;
— вирусы B, С, D, G могут передаваться при половом контакте. Чаще всего половым путем передается гепатит В. Считается, что вероятность заражения гепатитом С у супругов мала.
Путь заражения от матери к ребенку (врачи называют его «вертикальный») наблюдается не так часто. Риск повышается, если женщина имеет активную форму вируса или в последние месяцы беременности перенесла острый гепатит. Вероятность заражения плода резко увеличивается, если мать, кроме вируса гепатита, имеет ВИЧ‑инфекцию. С молоком матери вирус гепатита не передается. Вирусы гепатитов В, С D, G передаются при нанесении татуировки, иглоукалывании, прокалывании ушей нестерильными иглами. В 40% случаев источник заражения остается неизвестным.
Симптомы
От момента заражения до появления первых признаков болезни проходит разное время: от 2-4 недель при гепатите А, до 2-4 и даже 6 месяцев при гепатите В. По истечении этого периода, во время которого вирус размножается и адаптируется в организме, болезнь начинает проявлять себя.
Сначала, до появления желтухи, гепатит напоминает грипп и начинается с повышения температуры, головной боли, общего недомогания, ломоты в теле, как при гепатите А. При гепатитах B и С начало, как правило, более постепенное, без резкого подъема температуры. Так, вирус гепатита В проявляет себя незначительной температурой, болью в суставах, иногда высыпаниями.
Обычно после появления желтухи состояние больных улучшается. Однако этого не происходит при гепатите С, а также у хронических алкоголиков и наркоманов, независимо от вида вируса, вызывающего заболевание, из‑за интоксикации организма. У остальных же больных постепенно, в течение нескольких недель, происходит обратное развитие симптомов. Так протекают острые формы вирусных гепатитов.
Клиническое течение гепатитов может быть разной степени тяжести: легкая, среднетяжелая и тяжелая формы. Есть еще и четвертая, фульминантная, то есть молниеносная форма. Это самая тяжелая разновидность гепатита, при которой развивается массивный некроз печени, заканчивается обычно смертью больного.
Наибольшую опасность представляет хроническое течение гепатитов. Хронизация характерна только для гепатитов B, C, D. Наиболее характерными признаками хронических гепатитов являются недомогание и усиливающаяся к концу дня повышенная утомляемость, невозможность выполнять прежние физические нагрузки. На далеко зашедшей стадии хронического вирусного гепатита обнаруживаются желтуха, потемнение мочи, кожный зуд, кровоточивость, похудание, увеличение печени и селезенки, сосудистые звездочки.
Лечение
Длительность гепатита А составляет в среднем 1 месяц.
Специального противовирусного лечения при этом заболевании не требуется. Лечение включает в себя: базисную терапию, постельный режим, соблюдение диеты. При наличии показаний назначается дезинтоксикационная терапия (внутривенно или перорально), симптоматическая терапия. Обычно рекомендуют избегать употребления алкоголя, который, как ядовитое вещество, может ослабить и без того поврежденную печень.
Острый вирусный гепатит В с выраженными клиническими симптомами заканчивается выздоровлением более чем в 80% случаев. У больных, перенесших безжелтушную и субклиническую формы, гепатит В часто хронизируется. Хронический гепатит приводит со временем к развитию цирроза и рака печени. Полного излечения хронического гепатита В практически не наступает, но можно добиться благоприятного течения заболевания при условии выполнения определенных рекомендаций, касающихся режима труда и отдыха, питания, психоэмоциональных нагрузок, а также при приеме препаратов, улучшающих обменные процессы в клетках печени.
В обязательном порядке проводится базисная терапия. Противовирусное лечение назначается и проводится под строгим контролем врача и в тех случаях, когда имеются показания. К противовирусному лечению относятся препараты группы интерферонов. Лечение проводится длительно. Иногда бывают необходимы повторные курсы терапии.
Гепатит D протекает только на фоне гепатита B. Лечение гепатита D должно проводиться в стационаре. Требуется как базисная, так и противовирусная терапия.
Гепатит E не лечат, так как организм человека достаточно силен, чтобы избавиться от вируса без помощи лечения. Через месяц‑полтора наступает полное выздоровление. Иногда доктора назначают симптоматическую терапию для устранения головной боли, тошноты и других неприятных симптомов.
Осложнения
Осложнениями вирусных гепатитов могут стать функциональные и воспалительные заболевания желчных путей и печеночная кома, и если нарушение в работе желчевыводящих путей поддается терапии, то печеночная кома является грозным признаком молниеносной формы гепатита, заканчивающейся летальным исходом практически в 90% случаях. В 80% случаев молниеносное течение обусловлено сочетанным действием вирусов гепатитов В и D. Печеночная кома наступает из‑за массивного омертвения (некроза) клеток печени. Продукты распада печеночной ткани попадают в кровь, вызывая поражение центральной нервной системы и угасание всех жизненных функций.
Хронический гепатит опасен тем, что отсутствие адекватного лечения нередко приводит к циррозу, а иногда и раку печени.
Самое тяжелое течение гепатита вызывает сочетание двух и более вирусов, например В и D или B и С. Встречается даже B+D+C. В этом случае прогноз крайне неблагоприятный.
Профилактика
Чтобы уберечься от заражения гепатитами, необходимо соблюдать несложные правила.
Не следует употреблять некипяченую воду, всегда мыть фрукты и овощи, не пренебрегать термической обработкой продуктов. Так можно предотвратить заражение гепатитом А.
Если Вы не нашли необходимую информацию, попробуйте
зайти на наш старый сайт
Разработка и продвижение сайта – FMF
Почтовый адрес:
392000, г. Тамбов, ул. Б. Васильева, д. 5
Гепатиты: симптомы и диагностика
Потребность в интерпретации лабораторных тестов при вирусных гепатитах больше, чем при других инфекционных заболеваниях, потому что многочисленные тесты, назначаемые при подозрении на вирусный гепатит, предназначены для решения различных задач.
Врачами СИТИЛАБ подготовлены информационные материалы по лабораторным тестам при вирусных гепатитах в помощь специалистам.
Гепатит А
Вирус гепатита А (HAV), семейство Picornaviridae, родHepatoviridae.
Распространён по всему миру, самая низкая заболеваемость в Северной и Центральной Европе.
Всегда острый гепатит, часто проходящий незамеченным у детей, живущих в эндемичных районах. У взрослых течение болезни более тяжёлое, в редких случаях приводит к печеночной недостаточности. Никогда не переходит в хроническую форму и никогда не вызывает цирроз печени. Вирус выделяется с калом.
Медицинский персонал, сантехники, рабочие водоканала, наркоманы. Жители эндемичных районов, особенно старшего возраста, путешественники. Инфицирование HCV-положительных пациентов вирусом гепатита А может привести к тяжёлой форме заболевания.
При активной иммунизации длительно сохраняется иммунитет (10 лет). Иммунизация может быть проведена даже перед поездкой. Возможна также пассивная иммунизация в случае контакта с зараженными людьми.
Диагностика гепатита А
Определяются антитела классов IgG и IgM. Скрининговый тест при подозрении на новую или прошлую инфекцию. В начале заболевания может быть отрицательным. Тест может также использоваться для оценки напряжённости иммунитета перед прививкой.
Положительный в случае новой инфекции. Следует отметить, что тест может быть положительным в течение двух лет после перенесенного гепатита A. Антитела к HAV класса IgM могут быть положительными в течение короткого времени после прививки. В редких случаях, например, инфекция вирусом Эпштейна-Барр, тест может быть сомнительным или слабо положительным.
При гепатите А РНК вируса может определяться в крови.
Гепатит В
Вирус гепатита В (HBV), ДНК-содержащий вирус, семейство Hepadnaviridae, род Orthohepadnaviridae.
HBV наиболее часто передается при половых контактах. Возможна вертикальная передача плоду при родах, через кровь от больного (переливание крови, препаратов крови; татуировки; пирсинг; повреждения кожи). HBV может обнаруживаться во всех жидкостях организма. Самая высокая концентрация вируса определяется в крови (до 1000 блн. инфекционных частиц/мл). Попадание в кровь приблизительно 10 вирусов достаточно для инфицирования.
2-3 месяца, в единичных случаях до 1 года.
HBV может вызывать как острый, так и хронический гепатит. Клиническое течение острого гепатита может быть различным от инапарантной формы (носительство) до молниеносного течения. Приблизительно у 10% инфицированных гепатит В протекает в хронической форме, выделяют хроническую инфекцию без клинической активности и хронический гепатит В. Приблизительно у 10% больных хроническим гепатитом В развивается цирроз печени. Кроме того, больные хроническим гепатитом В имеют высокий риск развития гепатоцеллюлярной карциномы.
Медицинский персонал, лица, перенёсшие переливание крови, реципиенты органов и тканей, диализные больные, лица, имеющие контакты с больными гепатитом В, новорождённые, рожденные от больных матерей, жители домов инвалидов и престарелых.
Иммунизация является успешной, если титр антител кHBsAg 100 мМЕ/мл или больше спустя 4-8 недель после третьей прививки. В этом случае иммунитет к заболеванию может сохраняться достаточно долго (по крайней мере, 10 лет). Лицам, у которых после 3-х должным образом проведённых прививок, через 8 недель титр антител к HBsAgне повысился, необходимо провести повторную вакцинацию (другой вакциной или большими дозами). Все новорождённые и подростки между 12 и 14 годами должны быть привиты, так же как и лица, входящие в группу риска. До проведения вакцинации необходимо провести исследование на антитела к HBsAg, если титр антител меньше 10 мМЕ/мл, то необходима срочная вакцинация.
Диагностика гепатита В
При гепатите В возможно определение антител, антигенов и ДНК вируса.
Поверхностный белок вируса гепатита В, обнаруживается в сыворотке в трех различных формах: на поверхности неповрежденных инфекционных частиц, или как свободный протеин (нитевидный или сферический). Основной маркер острого и хронического гепатита В. В большинстве случаев HBsAg обнаруживается уже в инкубационном периоде и при остром течении гепатита выявляется в крови в течение 5-6 месяцев. Обнаружение поверхностного антигена вируса гепатита В дольше 6 месяцев после начала заболевания свидетельствует о возможной хронизации процесса. Возможно пожизненное носительство HBsAg. Из-за наличия различных форм HBsAg в сыворотке, при его обнаружении невозможно дифференцировать заболевание и HBsAg-носительство. Для этого необходимо провести дополнительные исследования (определение ДНК вируса гепатита В, HBeAg и антител к HBeAg).
Показатель наличия иммунитета к вирусу гепатита В, проводится перед вакцинацией и через 4-8 недель после вакцинации для контроля за эффективностью вакцинации.
Антитела к HBcAg класса IgM выявляются в сыворотке при остром гепатите и реактивации хронического гепатита. При молниеносной форме течения заболевания только этот тест может давать положительный результат.
Определение антител к НBcAg класса IgG применяют в целях диагностики текущего или перенесенного в прошлом гепатита В. Однако наличие антител не дает возможности дифференцировать острую, хроническую или перенесенную в прошлом инфекцию.
Является показателем начала сероконверсии, свидетельствует о прекращении репликации вируса. Однако обнаружение антител к HBeAg не всегда является показателем отсутствия инфекционности. Иногда возможно появление мутантной, дефектной HBeAg-отрицательной формы вируса, то есть вирус данный антиген синтезировать не способен или синтезирует в малых количествах, при этом, хотя в крови обнаруживаются антитела к HBeAg, высокая репликативная активность вируса сохраняется.
Определяется ДНК вируса гепатита В в крови. При положительном результате исследования необходимо провести количественное исследование.
Определяется количество копий ДНК вируса гепатита B в 1 мл крови (вирусная нагрузка). Исследование проводится для контроля за эффективностью лечения.
Гепатит С
РНК-содержащий вирус, семейство Flaviviridae. В настоящее время выделяют 8 генотипов (1-7, 10) с многочисленными подгруппами.
Распространён повсеместно, наиболее высокая заболеваемость в Южной Азии, Египте и Центральной Африке. По данным Robert-Koch-Institute (RKI). гепатит С является причиной 20% острых гепатитов, больше чем 40 % всех случаев цирроза печени, 70-85% хронических гепатитов и 60% всех опухолей печени.
Как и при гепатите В, заражение происходит при переливании крови и продуктов крови. Передача инфекции половым путём не играет значительной роли; перинатальная передача низка (4%). Возможно заражение при инъекциях, аутогемотерапии, через инструменты стоматолога, при эндоскопии.
6-12 недель, иногда до 1 года.
Острый гепатит С часто имеет умеренное клиническое течение и остается незамеченным, у 85% заболевших развивается хронический гепатит и у 20% больных хроническим гепатитом развивается цирроз печени. Характерной особенностью клинического течения заболевания является небольшое увеличение активности трансаминаз, которое часто не связывают с возможностью вирусного гепатита. Это приводит к поздней диагностике заболевания.
Медицинский персонал, лица после переливания крови, диализные пациенты, дети, рождённые от матерей, больных гепатитом С.
В настоящее время вакцин нет.
Диагностика гепатита С
Антитела к HCV обычно определяются спустя 6-8 недель после инфицирования. В единичных случаях позже. Отрицательный результат не исключает недавно приобретенную инфекцию HCV. Положительный результат может свидетельствовать об остром или хроническом гепатите С. Данное исследование не позволяет различить острый и хронический гепатит, а также стадию выздоровления после гепатита С. Антитела к HCV необходимо определять у всех пациентов с незначительным повышением активности трансаминаз и у людей, относящихся к группе риска.
Положительный результат может свидетельствовать об остром гепатите С или обострении хронического гепатита С. Отрицательный результат свидетельствует о том, что гепатит С не выявлен (при отрицательном результате исследования суммарных антител к гепатиту С), или у пациента хронический гепатит С вне обострения (при положительном результате исследования суммарных антител).
Исследование проводится для определения вирусной нагрузки.
Определяется генотип вируса для выбора схемы лечения. В настоящее время в лабораторной практике определяется 5 генотипов.
Гепатит D
Дефектный РНК-содержащий вирус. Для репликации необходим вирус гепатита В. Обнаруживается только у лиц, инфицированных вирусом гепатита В.
Низкий уровень заболеваемости в Северной Европе; более высокий в Средиземноморских странах и в странах Черноморского региона; высокая заболеваемость в Центральной Африке и Южной Америке.
Как и гепатит B, парентеральным путем, при переливании зараженной крови или при сексуальных контактах.
Несколько недель или месяцев.
Такие же, как и для гепатита B, и лица, проживающие в эндемичных областях.
В настоящее время вакцин против гепатита D нет, но иммунизация против гепатита B защищает от инфицирования.
Диагностика гепатита D
Определяются IgG и IgM антитела. Скрининговое исследование назначается, если подозревается новая или хроническая инфекция. Антитела к HDV обнаруживаются спустя 1-2 недели после появления клинических признаков заболевания.
РНК к вирусу гепатита D обнаруживается в крови при появлении клинических признаков заболевания. Как правило, результат исследования на ДНК вируса гепатита В в этот период отрицательный.
Гепатит Е
РНК-содержащий вирус семейства Caliciviridae.
Высокая заболеваемость встречается в Центральной Америке, Южной Азии и в некоторых регионах Африки.
Острый гепатит, который никогда не переходит в хроническую форму. У беременных женщин может развиться тяжёлый гепатит с молниеносной формой клинического течения с высокой летальностью.
Жители эндемичных районов, путешественники.
Вакцин в настоящее время нет.
Диагностика гепатита Е
Обнаружение антител класса IgM к вирусу гепатита Е свидетельствует об острой стадии гепатита Е. Антитела к вирусу гепатита Е IgM выявляются в крови после появления желтухи. Чувствительность данного исследования, по данным литературы, составляет более 93%. Отрицательный результат исследования не исключает инфицирования вирусом гепатита Е. Показания к назначению исследования: наличие клинической картины заболевания или лабораторных данных (повышение АЛТ, АСТ, билирубина), обследование в эндемичных районах.
Антитела класса IgG к вирусу гепатита Е появляются в период разгара заболевания. Антитела класса IgG могут исчезать после перенесенного заболевания в течение 6 месяцев, но у некоторых лиц могут определяться в крови до 6-8 лет и более. Показания к назначению исследования: диагностика гепатита Е, проведение эпидемиологических исследований.
Что нужно знать о вирусных гепатитах
28 июля – Всемирный день борьбы с гепатитом. По данным ВОЗ, с гепатитами B и/или C живут 325 миллионов человек во всем мире. Эти виды гепатита чаще всего становятся причиной развития цирроза и рака печени. Собрали информацию о симптомах, факторах риска, профилактике и лечении этого заболевания.
Что такое гепатит
Гепатит – заболевание печени, которое приводит к воспалению и разрушению тканей: клетки печени замещаются фиброзной тканью (цирроз) или трансформируются в злокачественные.
Гепатит может быть острым – болезнь проходит в течение нескольких недель и не вызывает серьезных проблем со здоровьем, и хроническим, который без лечения способен привести к циррозу или раку печени.
Заболевание вызывают разные факторы. Например, гепатит может возникнуть из-за отравления лекарствами, злоупотребления алкоголем, аутоиммунных заболеваний. Одна из самых частых причин – вирусы гепатита A, B, C, D и E. Они представляют наибольшую опасность, потому что могут передаваться от человека к человеку.
Основные симптомы острого гепатита:
– Пожелтение глаз, кожи и слизистых, темная моча и светлый кал (проявления желтухи);
– усталость, потеря аппетита, боли в мышцах и суставах;
Хронический гепатит долгое время может себя не проявлять. Но и у него есть симптомы, среди них:
– кровоточивость десен, кровотечения из носа, часто и легко появляющиеся кровоподтеки, сыпь;
– увеличение живота из-за скопления жидкости.
Виды вирусных гепатитов и пути передачи
Гепатит A. Чаще всего передается через зараженную вирусом пищу или воду (фекально-оральный механизм). Заболевание обычно бывает легким или средне-тяжелым – не вызывает хроническую форму и осложнения. Печень восстанавливается в течение нескольких месяцев. Но в некоторых случаях гепатит A может протекать тяжело и даже стать причиной смерти.
Гепатит B. Передается при контакте с кровью инфицированного человека, использовании нестерильных медицинских инструментов, незащищенном половом контакте. Инфицированная беременная женщина может заразить ребенка во время беременности, родов и грудного вскармливания. Чем раньше человек заболел гепатитом B, тем больше вероятность, что инфекция станет хронической: 70-95% взрослых выздоравливают от гепатита B, но у большинства детей болезнь переходит в хроническую форму.
Гепатит C. Основной путь передачи – контакт с инфицированной кровью: переливание крови и ее компонентов, использование нестерильных медицинских инструментов. Половым путем вирус передается реже – в основном, если есть микротравмы слизистых. У 75-85% пациентов гепатит C переходит в хроническую форму. Заболевание также может передаваться от матери к ребенку во время беременности, родов или грудного вскармливания.
Гепатит E. Как и гепатит A, передается через зараженную пищу и воду. Чаще всего не требует лечения и не переходит в хроническую форму, но может протекать тяжело у беременных женщин, людей с заболеваниями печени и ослабленным иммунитетом.
Профилактика
Как действовать, чтобы снизить риск заражения вирусными гепатитами?
– Сделать прививки. Доступны вакцины против вирусных гепатитов A и В. Последняя защитит еще и от заражения гепатитом D. Поскольку существует риск передачи гепатита B от матери к ребенку, а у малышей гепатит B с высокой вероятностью становится хроническим, важно сделать первую дозу вакцины в первые сутки после рождения.
– Использовать презервативы во время половых контактов.
– Не делиться личными средствами гигиены – маникюрным набором, зубной щеткой, бритвой.
– Делать татуировки/пирсинг/маникюр в местах, где соблюдают правила дезинфекции и стерилизации инструментов.
– Мыть руки после туалета, перед едой, а также перед и в процессе приготовления пищи.
– Не есть в общественных местах, если вы не уверены, что пищу там готовят с соблюдением санитарных норм.
– В поездках пить только бутилированную воду.
Прогрессирование хронического гепатита B можно затормозить с помощью специального лечения – оно замедлит процесс замещения клеток печени фиброзной тканью, снизит риск рака печени и увеличит продолжительность жизни. Но, к сожалению, полностью вылечить это заболевание нельзя – тем более важна своевременная вакцинация.
С помощью современных схем лечения хронический гепатит C можно вылечить в 95% случаев.
Противовирусное лечение гепатитов С и В доступно по квотам и в некоторых случаях по ОМС. Еще один вариант бесплатного лечения – участие в клинических исследованиях препаратов от гепатита С, проводимых на территории России. Бесплатными остаются стандартные интерферон-содержащие схемы лечения гепатита C, но они длительные и имеют много побочных эффектов.
Куда обращаться
К врачу-инфекционисту по месту жительства. Он направит вас в ближайшее учреждение, где занимаются лечением гепатитов – часто это Центр профилактики и борьбы со СПИДом.
Что такое гепатит С? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Вирусный гепатит С — острое или хроническое инфекционное заболевание, вызываемое различными типами вируса гепатита С, которые поражают в основном гепатоциты (клетки печени) и вызывают развитие воспалительного процесса в печени. При сочетании ряда факторов, образа жизни и отсутствии адекватного лечения вирусы гепатита С приводят к цирротической перестройке ткани и раку печени (гепатоцеллюлярной карциноме).
Краткое содержание статьи — в видео:
Этиологический агент — вирус гепатита С (ВГС). Вирус был впервые выделен американскими учёными в 1989 году.
Таксономическая структура:
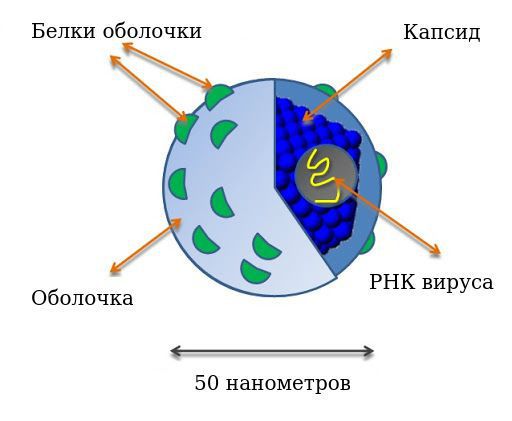
Этиологические и морфологические свойства вируса
Диаметр вириона (вирусной частицы) — 50 нанометров. Имеет внешнюю белково-липидную оболочку. Оболочка вирусной частицы образуется в том числе за счёт взаимодействия вируса с липопротеидами низкой плотности хозяина, что позволяет ему ускользать из под иммунной атаки и проникать в клетки.
Генетическая структура представляет собой линейную однонитевую молекулу рибонуклеиновой кислоты (РНК), её размер примерно 9400 нуклеотидов. В ней выделяют следующие зоны: шифрующие структурные (Е1 и Е2 белки) и неструктурные (функциональные) белки — NS2, NS3, NS4A, NS4B, NS5A, NS5B, отвечающие за различные функции в жизни вируса. Структурные белки определяют прямой цитопатический эффект (повреждение клеток), полиморфизм (многообразие) вируса, участвуют в эффекте проникновения и выхода из клетки. Неструктурные белки участвуют в процессе развития и размножения вируса, определяют развитие резистентности (устойчивости) к интерферонам (NS5A). Встраивания вирусной РНК в геном клеток человека не замечено.
Передача вируса гепатита С
Передача вируса осуществляется только через кровь. Инфицирующая доза в несколько десятков раз больше, чем при гепатите В, т. е. для заражения нужны видимые следы крови. А вот пути заражения бывают различны:
При поцелуях, рукопожатиях, через посуду, сухие пятна крови на одежде, через воду, при кашле, чихании, потении, сидении рядом, по воздуху и т. д. гепатит С не передаётся. Заразиться через грудное молоко также нельзя, но заражение возможно при попадании крови матери на повреждённые губы ребёнка. Есть незначительный риск при попадании инфицированной крови в глаза, однако это единичные случаи. Заразиться при переливании крови практически невозможно, т. к. кров ь на гепатит С тестируют методом ПЦР (полимеразной цепной реакции) с высокой чувствительностью.
Нет никаких научных оснований ограничивать выбор профессии, работы и круг общения людей с гепатитом С — передача осуществляется только через кровь, поэтому ограничений в работе (например учителем, врачом, няней), контактах с родственниками и т. п. быть не должно.
Территориальное распределение
В настоящее время вирусный гепатит С распространяется в общей популяции, т. е. заболеванию подвержены люди всех возрастов и социальных слоёв, однако наибольший риск имеют следующие категории:
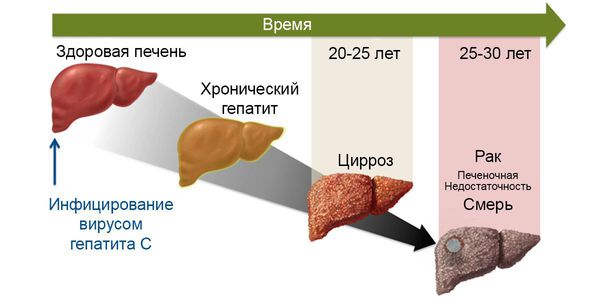
После перенесённого острого вирусного гепатита С примерно 30 % людей самоизлечиваются, т. е. полностью избавляются от вируса, в остальных случаях формируется хронический гепатит. Предикторы (прогностические параметры) самоизлечения — желтуха, высокий уровень АЛТ, молодой возраст, женский пол, 1 генотип вируса, наличие гепатита В с HbsAg (антигеном вируса гепатита В). У каждого 5-25 человека из 100 в течение 10-20 лет от момента инфицирования при хронизации развивается цирроз печени и у них имеется 1-4 % годовой вероятности развития рака печени.
Провоцирующие факторы развития цирроза печени:
Гепатитом С можно заразиться после выздоровления от предыдущего случая (даже тем же генотипом), можно заразиться другим генотипом, даже если человек уже имеет гепатит С какого-либо генотипа (суперинфекция). В этом случае наблюдается борьба между генотипами за доминирование. Побеждает, как правило, какой-то один, а другой может сохраняться на минимальных степенях репликации. При этом существует риск ошибки при определении генотипа.
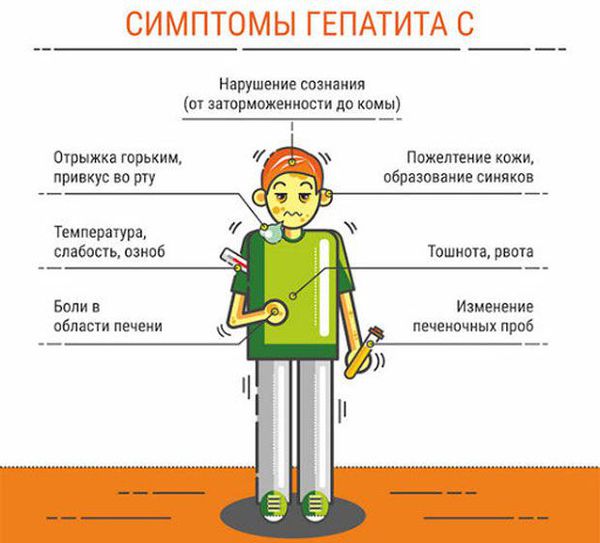
Симптомы гепатита С
Скрытый (инкубационный) период гепатита С может составлять от 2 недель до 6 месяцев. В это время может не быть никаких признаков заражения и развивающегося заболевания. Однако коварство гепатита С в том, что даже по прошествии этого времени может не возникнуть никаких явных симптомов и проявлений (большинство больных вообще не имеет симптомов или их нельзя связать с гепатитом). Даже если симптомы и возникают, то зачастую они настолько незначительны, что человек абсолютно не придаёт им значения и не обращается за медицинской помощью до развития осложнений. Чаще всего информация о болезни появляется после прохождения рутинных исследований для операции или донорства крови.
Симптомы вирусного гепатита С в остром и хроническом периоде:
Повышение температуры отмечается редко. Возможен различный характер течения хронического заболевания, в большинстве случаев на протяжении десятков лет больной испытывает незначительную усталость, периодический дискомфорт в правом подреберье, иногда связанный с погрешностями в диете. Примечательно, что чёткого продолжительного периода ухудшения самочувствия обычно нет. Лишь на завершающей стадии заболевания (через несколько десятков лет) человек испытывает резкое ухудшение самочувствия, нарастание отёков, в том числе у него наблюдается накопление жидкости в брюшной полости (асцит), повышенная кровоточивость, похудание, желтуха. Зачастую толчком к этому служит принятие алкоголя на праздники в значительных дозах. В этом коварство вирусного гепатита С — мнимый период благополучия даже при высокоактивном инфекционном процессе («ласковый убийца», как длительное время его называли).
Гепатит С у беременных
Каких-либо значимых различий в течении вирусного гепатита С при беременности нет, как правило, происходит даже минимизация клинических и лабораторных изменений. Риск заражения ребёнка имеется лишь в родах, причём чем выше количество вируса в мл крови (вирусная нагрузка), тем выше риск. Выбор способа родоразрешения может влиять на риск передачи вируса при высокой вирусной нагрузке (свыше 8 х 10^5 МЕ/мл): при естественных родах риск до 8 %, при плановом кесаревом сечении — до 1 % (некоторые исследователи не подтверждают это). При коинфекции ВИЧ у матери риск передачи значительно возрастает — до 15 %.
Гепатит С у детей
Патогенез гепатита С
Проникая в организм, вирус гепатита С не оставляет никаких следов в месте внедрения. С током крови он быстро попадает в клетки печени, где оказывает неярко выраженное прямое разрушающее действие на клетки-мишени и в большей степени вызывает иммуноопосредованное поражение клеток на фоне репликации вируса. При использовании одного из исследований — ультрачувствительного ПЦР (полимеразной цепной реакции) — РНК вируса в крови может обнаруживаться уже через 2 недели от момента заражения. Значений, которые выявляются всеми тест-системами, как правило, вирусная нагрузка достигает через 1,5 месяца после заражения.
Нарушается баланс продукции цитокинов (белков, которые оказывают комплексное регулирующее влияние на воспаление и иммунитет):
Возможность нахождения и размножения вируса в клетках иммунной и нервной систем делает его недоступным для иммунного контроля. Главенствующая частота перехода вирусного гепатита С в хроническую форму (около 70 %) обусловлена не только различными особенностями самого вируса, но и обязательным участием (или вернее неадекватным участием) иммунной системы:
После заражения и малосимптомного протекания острой фазы заболевания при отсутствии самоизлечения (около 30 %) наступает хронизация инфекции — длительный латентный период (до 10-30 лет, иногда более длительно). В течение этого периода человек ведёт обычный образ жизни, не испытывает никаких явных признаков заболевания, а появляющееся чувство усталости вполне логично списывает на интенсивный современный ритм жизни.
Классификация и стадии развития гепатита С
Острый вирусный гепатит С
Периоды:
По (МКБ-10): B17.1 Острый гепатит С.
По клинической форме:
По степени тяжести:
По длительности течения:
Осложнения гепатита С
В остром периоде гепатита С возможно развитие «печёночной комы» — резкого выраженного угнетения функции печени вследствие массивной гибели печёночных клеток и накопления в организме токсичных продуктов обмена различных веществ. Это состояние характеризуется заторможенностью, потерей сознания, нарушением витальных (жизненно важных) функций. Однако встречаемость данного осложнения крайне низкая.
В хронической фазе болезни (или, по мнению части исследователей, конечной фазе заболевания) наиболее частым осложнением является развитие цирроза печени — замещения функционального долькового строения печёночной ткани грубым соединительнотканным образованием, что приводит к неадекватному функционированию органа. Определённое время печень способна выполнять функцию даже на стадии цирроза, но со временем при воздействии вируса наступает декомпенсация работы. Это состояние характеризуется нарушением кровотока в печени, повышением давления в системе воротной вены, расширением вен пищевода и желудка, увеличением селезёночной вены. Прогрессивно снижается уровень выработки белков, факторов свёртывания крови, фильтрационная способность. Появляются отёки, асцит (скопление жидкости в брюшной полости), кровотечения различной интенсивности, ухудшается общее состояние, интеллектуально-мнестические характеристики. В конечном итоге возможен летальный исход из-за массивного кровотечения и полиорганной недостаточности.
Не менее значимое осложнение хронической фазы гепатита С — развитие гепатоцеллюлярной карциномы (опухолевое перерождение). Согласно основной гипотезе, злокачественное перерождение возникает в результате повышенного распада клеток печени и последующего их восстановления, что приводит к повышенному числу мутаций. На ранних стадиях принципиальных отличий от течения хронического гепатита нет, в запущенных случаях возникает стремительное ухудшение состояния, нарастание асцита, желтухи, неспецифических желудочно-кишечных симптомов, потери веса, анорексии.
У 10-15 % больных с хроническим вирусным гепатитом С возможно развитие аутоиммунных заболеваний, наиболее частыми из которых являются аутоиммунный гепатит (АИГ) и криоглобулинемия. АИГ — это иммуноопосредованное поражение печени. Внешне оно мало отличается от проявлений гепатитов другой этиологии, но зачастую имеет более агрессивное течение и поддаётся терапии только длительными курсами иммуносупрессивных препаратов. Криоглобулинемия — накопление в малых и средних кровеносных сосудах специфических белков, которые вызывают затруднение в них тока крови и приводят к специфическим проявлениям.
Диагностика гепатита С
Вариантов первичного выявления вируса и заболевания множество, однако чаще всего гепатит С выявляется в ходе планового обследования при сопутствующем заболевании (операции или госпитализации). Как правило, обнаруживают повышенный уровень АЛТ или антитела к гепатиту С (HCVAb). Это служит поводом для направления такого пациента к врачу-инфекционисту для углублённого обследования.
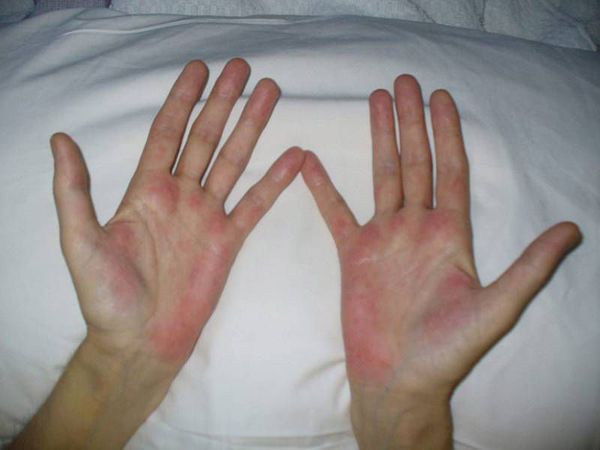
На приёме врач-инфекционист (гепатолог) осматривает пациента, в части случаев (в различных сочетаниях) выявляет характерное изменение цвета ладоней (печёночные ладони), увеличение размеров печени. В продвинутых случаях заболевания врач отмечает расширение вен области передней брюшной стенки («голова медузы»), отёчность (в том числе асцит как причина увеличения размеров живота), сосудистые звездочки и др.
Прохождение тестирования на гепатит С
При лабораторном обследовании в первую очередь должно быть назначено исследование на АЛТ, РНК вируса методом ПЦР качественно с чувствительностью 15-60 МЕ и антитела к вирусу гепатита С суммарные. При отрицательном результате ПЦР и положительном анализе на антитела диагноз гепатита С не подтверждается. Согласно действующему в РФ законодательству, такой человек должен быть поставлен на учёт к инфекционисту на срок 2 года с обязательным обследованием методом ПЦР раз в 6 месяцев. При отрицательном результате наблюдение прекращается с диагнозом паст-инфекция гепатита С (выздоровление). При положительном результате ПЦР происходит подтверждение диагноза — острый или хронический вирусный гепатит С — и назначается дополнительное обследование в целях уточнения текущего состояния. Необходимо помнить, что выявление суммарных антител в иммуноферментном анализе (ИФА) говорит лишь о прошлой встрече с инфекцией и не даёт практически никакой информации о наличии заболевания в текущий момент. Антитела могут сохраняться пожизненно.
Обязательно должны быть назначены следующие исследования:
Дифференциальная диагностика
Надо ли проверяться на гепатит С здоровому человеку
Регулярное обследование на гепатит С при отсутствии симптомов следует проводить медработникам, пациентам отделений гемодиализа, частым посетителям стоматолога, больным хроническими заболеваниями с частыми парентеральными вмешательствами (внутривенно, подкожно и внутримышечно) и лицам, часто меняющим половых партнёров.
Лечение гепатита С
Основу любого лечебного воздействия составляет правильно подобранная диета. В отношении вируса гепатита С этот метод как никогда актуален, однако он зачастую игнорируется как пациентами, так и самими врачами.
Диета при гепатите С
Самое главное условие — полный отказ от алкоголя. Ничто так не вредит печени, как алкоголь. Именно он может стать тем фактором, который запускает цепь патологических реакций и переводит гепатит из вялотекущего процесса в высокоактивный, ускоряя наступление цирротической стадии гепатита. В отношении других продуктов питания и напитков следует соблюдать золотую середину: питание должно быть разнообразным, всего должно быть в меру, без злоупотреблений «тяжёлой» пищей (ограничение жирного, жареного, солёного, копчёного) с учётом отсутствия или наличия сопутствующих заболеваний.
Большое значение имеет поддержание разумной физической активности и контроль веса (индекс массы тела не должен превышать 25 кг/м 2 ).
Какие врачи лечат гепатит С
Лечением гепатита С занимаются врачи-инфекционисты.
Медикаментозная терапия Гепатита С
Медикаментозное лечение гепатита С зависит от фазы развития заболевания, индивидуальных особенностей и возможностей организма. В остром периоде широко применяется инфузионная терапия (введение растворов) с привлечением различных дезинтоксикационных (очищение организма от вредных веществ) и питательных лечебных растворов.
Роль специфической противовирусной терапии гепатита С окончательно не решена и возможна лишь в индивидуальном порядке, например при угрозе хронизации или при фульминантном течении болезни (тяжёлом варианте воспалительно-некротического поражения печени). При невозможности радикального лечения гепатита С в хронической фазе вполне приемлема поддерживающая терапия так называемой группой гепатопротекторов (фосфолипиды, аминокислоты, антиоксиданты и др.). Данные средства не имеют чётко доказанной эффективности, однако широко применяются на практике и в некоторых случаях способны несколько задержать прогрессирование заболевания. Хороший эффект даёт нормализация функции ЖКТ и улучшение микрофлоры кишечника.
Попытки воздействия на вирус предпринимались с момента его открытия. Вначале это было изолированное применение препаратов интерферона короткого действия, затем комбинации интерферона короткого действия и рибавирина (препарата общевирусного действия). Их сменила комбинация интерферона пролонгированного действия и рибавирина.
К концу интерфероновой эпохи были достигнуты значительные успехи в процессе лечения и избавления человеческого организма от вируса гепатита С. Однако терапия была длительной, процент излечения достигал не более 70 % в среднем по генотипам, и курс лечения имел серьёзные побочные эффекты, иногда приводя к последствиям намного серьёзнее, чем сам гепатит С. Это обстоятельство дало толчок к разработке принципиально новых лекарственных средств, характеризующихся прямым противовирусным действием, сочетающих высокую эффективность (до 99 %), высокий профиль безопасности (минимальные побочные эффекты), простоту и удобство дозирования и небольшую длительность (2-3 месяца). В основу механизма действия легло подавление ключевых этапов размножения вируса, в первую очередь протеазы и полимеразы вируса гепатита С. Проведённые испытания препаратов показали высокие результаты, и, начиная с 2013 года, данная группа последних эффективных разработок с успехом применяется во всём мире. В некоторых странах одобрено лечение детей современными препаратами начиная с 3 лет (в зависимости от генотипа) с соответствующими взрослым показателями успеха.
Можно ли вылечить гепатит С полностью
В 2016 году Всемирная организация здравоохранения (ВОЗ) объявила гепатит С полностью излечимым заболеванием.
На 2020 год в мире доступны следующие виды и комбинации лекарственных препаратов прямого противовирусного действия для лечения гепатита С:
Как лечить гепатит С в домашних условиях
Схемы лечения гепатита С в России
В России на сегодняшний день для лечения гепатита С используется преимущественно устаревшее лечение интерферонами (чаще бесплатно или со скидкой), в редких случаях — препаратами прямого противовирусного действия (чаще платно со скидкой).
Прогноз. Профилактика
Если лечение гепатита начать до того, как разовьётся цирроз печени, то прогноз будет благоприятным: как правило, наступает полное излечение. При запущенных стадиях (цирроз и рак печени) прогноз зависит от множества факторов, обычно при начальном циррозе больные при должном лечении могут жить дальше без каких-либо серьёзных проблем со здоровьем, при декомпенсированном процессе прогноз неблагоприятный.
Прогноз при отсутствии лечения гепатита С
В среднем без лечения при отсутствии пагубных привычек и здоровом образе жизни в течение 20 лет примерно у 10-20 % больных разовьются цирроз и рак печени, при регулярном злоупотреблении алкоголем, наркотиками и токсинами (в том числе лекарствами) доля таких тяжёлых осложнений составит до 30-40%.
Из-за повышенной мутационной способности вируса существует ряд технических сложностей в создании вакцины — на данный момент её не существует (ведутся разработки). Поэтому меры профилактики распространения вируса гепатита С направлены на разрывы механизмов и путей передачи вируса, санитарное информирование и обучение населения.
Первичная профилактика
Вторичная профилактика
Что делать, если член семьи болен гепатитом С
Самое важное, что следует сделать, чтобы предотвратить заражение вирусом — это избегать контакта с кровью инфицированного человека. Кровь может быть заразной, даже если она сухая. Надевайте перчатки, если вам нужно прикасаться к использованным бинтам. После контакта с кровью тщательно вымойте руки, даже если вы были в перчатках.
Некоторые предметы личной гигиены могут иногда содержать небольшое количество крови. Не следует совместно использовать зубную щётку, бритву или маникюрные ножницы.