ген двойка что это такое
Пренатальный скрининг или анализ крови беременных на маркеры патологии плода
Анализ крови беременных на маркеры (франц. marqueur, от marquer — отметка) патологии плода или биохимический скрининг беременных.
Такой анализ крови служит единственным средством поиска аномалий развития и патологии плода, потому что отображает состояние плода и плаценты посредством специфических белков, проникающих в кровь беременной.
Своевременное выявление изменений позволяет врачу сформировать группы риска беременных женщин с хромосомной патологией плода.
В настоящее время, согласно приказа МОЗ Украины №417 от 15.07.2011г., биохимический скрининг проводится в два этапа – скрининг I триместра (11недель.+1 день – 13 недель+6 дней); и скрининг II триместра (18-21 недель).
При раннем биохимическом скрининге (скрининг I триместра) — в крови беременной определяют уровень двух плацентарных белков: РАРР-А (pregnancy associated plasma protein или связанный с беременностью плазменный протеин А) и свободную бета субъединицу ХГЧ (хорионического гонадотропина человека). Такой анализ называют «двойной тест».
Различные изменения уровня ранних маркеров, указывают на повышенный риск наличия у плода хромосомных и некоторых не хромосомных нарушений. Подозрение на наличие у плода синдрома Дауна вызывает снижение уровня РАРР-А и повышение уровня свободной бета субъединицы ХГЧ.
Для биохимического скрининга II триместра (18-21 недель ) чаще всего в крови беременной определяют уровень АФП (альфафетопротеина), ХГЧ (хорионического гонадотропина человека) и свободного (неконъюгированного) эстриола. Такой анализ называют — «тройной тест». Значительно повышенный уровень АФП наблюдается при грубых пороках развития головного и спинного мозга плода, при неблагоприятном течении беременности, угрозе прерывания, резус-конфликте, внутриутробной гибели плода и является прогностически неблагоприятным признаком.
При многоплодной беременности повышенный уровень АФП является нормой. Сниженный уровень АФП может быть при синдроме Дауна, при низко расположенной плаценте, ожирении, наличии у беременной сахарного диабета, гипотиреоза. Может встречаться при нормально протекающей беременности. Существует зависимость уровня АФП от рассовой принадлежности.
ХГЧ и свободный эстриол являются белками плаценты, их уровень характеризует состояние плаценты на конкретном этапе беременности, может меняться, если у плода (и соответственно в плаценте), имеются хромосомные нарушения, при наличии угрозы прерывания беременности, изменений в плаценте вследствие инфекционного повреждения. Измененный уровень ХГЧ и свободного эстриола может быть при нормально протекающей беременности.
Типичным при наличии у плода синдрома Дауна является повышенный уровень ХГЧ в сочетании со сниженным уровнем АФП и свободного эстриола.
Уровень сывороточных маркеров в крови беременных меняется в соответствии со сроком беременности.
Так как лаборатории используют разные нормы для оценки маркеров, в зависимости от используемых реактивов, то принято оценивать уровни сывороточных маркеров в относительных единицах – МоМ (multiples of median — кратное от среднего значения).
| Типичные профили MoM — Первый триместр | ||
| Аномалия | PAPP-A | Своб. β-ХГЧ |
| Тр.21 (синдром Дауна) | 0,41 | 1,98 |
| Тр.18 (Синдром Эдвардса) | 0,16 | 0,34 |
| Триплоидия типа I/II | 0,75/0,06 | |
| Синдром Шерешевского-Тернера | 0,49 | 1,11 |
| Синдром Клайнфельтера | 0,88 | 1,07 |
Типичные профили MoM — Второй триместр
| Аномалия | АФП | Общ. ХГЧ | Св. эстриол |
| Тр.21 (синдром Дауна) | 0,75 | 2,32 | 0,82 |
| Тр.18 (синдром Эдвардса) | 0,65 | 0,36 | 0,43 |
| Триплоидия типа I/II | 6,97 | 13 | 0,69 |
| Синдром Шерешевского-Тернера | 0,99 | 1,98 | 0,68 |
| Синдром Клайнфельтера | 1,19 | 2,11 | 0,60 |
Изменение какого-то одного показателя биохимического скрининга не имеет существенного значения.
Корректно оценивать результаты пренатального скрининга с использованием компьютерных программ расчета генетического риска, в которых учитываются индивидуальные показатели каждой беременной – возраст, вес, этническая принадлежность, наличие некоторых заболеваний. Данные показателей УЗИ плода.
Результаты расчета Пр. Риска не являются диагнозом заболевания, а представляют собой оценку индивидуального риска.
В настоящее время, наиболее часто используемая стратегия — последовательно объединить риск, определенный по результатам скрининга первого и второго триместров с использованием компьютерного моделирования. В этой пошаговой последовательной стратегии, пары называются «скрининг-положительными» по синдрому Дауна, если срок беременности подтвержден при ультразвуковом обследовании, а предполагаемый риск равен или больше, чем риск для 35- летней женщины. В этот момент паре можно предлагать инвазивное пренатальное исследование, так как их риск по аутосомной трисомии достиг уровня риска у женщин старшего возраста, которым предлагается инвазивная процедура. Остальные пары с меньшим повышением риска затем проходят исследования во втором триместре, при этом для определения показаний к инвазивной процедуре используются комбинированные результаты как первого, так и второго триместра. Эта стратегия может обнаружить вплоть до 95% всех случаев синдрома Дауна с частотой ложно-положительных ответов около 5%.
Для обеспечения компьютерной автоматизации и обработки данных при проведении 2-х этапного пренатального скрининга в КДЛ «ГЛОРИ» инсталлировано лицензированное оборудование и реактивы для реализации программы «Калькулятор риска синдрома Дауна» (КРСД) Хема», разработанной совместно специалистами лаборатории пренатальной диагностики НИИ ПАГ им.Д.О. Отта РАМН и ООО «Интеллектуальные программные системы» (Санкт-Петербург).Программа рассчитывает срок беременности исходя из заключения, сделанного на основании УЗИ, и автоматически запрашивает ввод параметров 1-го или 2-го триместров беременности. Помимо срока беременности, программа учитывает вес беременной, число плодов и расовую принадлежность, наличие сахарного диабета. В отдельном файле автоматически происходит накопление статистических данных по всем проведенным исследованиям и формирование собственных медиан за весь период использования программы пользователем.
Генетическая двойка. Генетическая двойка – что это?
Основой современной медицины было и остается выявление заболеваний на раннем сроке. Достаточно весомую нишу среди диагностических исследований занимает пренатальная диагностика, благодаря которой удается выявить большую часть аномалий развития и хромосомных мутаций еще на этапе внутриутробной жизни. Одним из таких обследований во время беременности является «двойной тест», или «генетическая двойка».
Генетическая двойка – что это такое? Попросту говоря, это стандартное скрининговое исследование, которое проводится в первом триместре беременности с целью выявления группы риска по генетическим отклонениям. Как бы страшно это определение не звучало, для проведения «генетической двойки» производится банальный забор крови из вены, поэтому будущим мамочкам такая процедура не нанесет никакого вреда.
«Генетическая двойка» – что это за действие и кто же в нем участвует?
Чтобы найти беременную женщину, которая не волнуется за здоровье будущего ребенка, придется изрядно потрудиться, ведь практически каждая будущая мамочка в той или иной степени обеспокоена общим состоянием своего чада. Пренатальный скрининг был придуман, в первую очередь, для выявления риска хромосомных заболеваний, тяжелых пороков развития у данного плода, а также для устранения беспокойства у заботливой мамы, желающей своей «кровинушке» счастья и крепкого здоровья.
Генетическая двойка – это биохимическое исследование специфических белков крови, а именно, бета-ХГЧ и плазменного протеина PAPP-A, которые являются маркерами некоторых наследственных заболеваний. Как правило, «генетическая двойка» проводится в комплексе с ультразвуковым исследованием матки, во время которого особое внимание уделяется воротниковой зоне плода (шейной складке, ширине шейной прозрачности).
ВАЖНО! Определение концентрации бета-ХГЧ и PAPP-A в крови матери позволяет судить о состоянии здоровья плода. Значения данных показателей определяются в зависимости от срока беременности и сопоставляются с общеустановленными нормами.
Обследование на «генетическую двойку»: как это происходит?
Согласно протоколам работы женской консультации, все беременные на сроке до 12 недель направляются на скрининговое обследование в медико-генетический центр. Данный метод пренатальной диагностики очень эффективен, так как позволяет выявить наиболее распространенные генетические мутации.
После проведения УЗИ женщину направляют на второй этап – биохимический скрининг. Забор крови из вены с последующим анализом данного биологического материала позволяет определить уровень плазменного протеина беременности PAPP-A и свободной бета-субъединицы хорионического гормона человека.
Вопрос-ответ.
Генетическая двойка – что это и кому показано?
Согласно рекомендациям ВОЗ, проведение двойного генетического теста настоятельно рекомендуется при:
Какие хромосомные заболевания позволяет заподозрить «генетическая двойка»?
Проведение двойного генетического теста необходимо для исключения таких хромосомных патологий, как трисомия 21 (синдром Дауна), трисомия 18 (синдром Эдвардса). Для выявления дефектов нервной трубки, то есть, патологии развития центральной нервной системы плода требуется проведение тройного генетического теста на сроке с 16 до 18 недели.
На каких сроках беременности проводится пренатальный скрининг?
«Генетическая двойка» – что это, заранее спланированное обследование или стандартный поход в больницу?
Никакой специальной подготовки перед данным обследованием не требуется. Для получения наиболее достоверных результатов рекомендовано:
Какие факторы могут повлиять на результат проведения «генетической двойки»?
Уровень пренатальных маркеров (b-ХГЧ, эстриол, РАРР, АФП) может не соответствовать нормативным показателям, вследствие:
Какие параметры учитываются при оценке результатов «генетической двойки»?
Как интерпретировать результаты «генетической двойки»?
Результаты обследования варьируются в зависимости от срока беременности. Единица измерения – МоМ, указывает на степень отклонения данного анализа от нормы. Как правило, МоМ в течение всей беременности колеблется в пределах 0,5-2. Отклонение от среднего значения в ту или иную сторону может говорить о высоком риске развития хромосомных заболеваний.
Что собой представляет пороговое значение при проведении двойного теста?
Результаты биохимического скрининга получают путем применения специальных программ, предназначенных для определения максимально достоверных значений. Пороговое значение при проведении «генетической двойки» составляет 1:250, то есть, имеется ввиду, что вероятность рождения малыша с генетическими нарушениями соответствует 1 случаю на 250 родов. Чем меньше число в «знаменателе» (например, 1:150 или 1:30), тем выше риск присутствия генетической патологии.
Необходимо помнить о том, что пренатальный скрининг – один из методов определения риска хромосомных нарушений. Независимо от результатов «генетической двойки», окончательный диагноз может быть поставлен только после проведения дополнительных исследований состояния плода.
Коротко о пренатальных генетических скринингах
Почти во всех странах мира беременным женщинам начали предлагать перинатальные (пренатальные) генетические скрининги, которые не являются обязательными для прохождения, но желательными, и я по ходу этой статьи объясню почему. «Наших» женщин пугают в первую очередь два слова в названии этих тестов: перинатальный и генетический. Дословно «перинатальный» означает «до рождения», то есть до рождения ребенка, и охватывает период беременности. Слово «генетический» имеет связь с генами, генетикой, однако не означает, что после пренатального генетического теста вам необходимо будет идти на консультацию к генетику. Часто врачи посылают женщин к генетику после сдачи этих тестов, потому что понятия не имеют, как интерпретировать результаты, но и сами генетики в большинстве случаев не знают.
Пренатальные скрининги (тесты) созданы с целью прогностического определения риска поражения плода рядом хромосомных аномалий и пороков развития. Это не диагностические тесты, поэтому они не могутзаменить диагностические методы обследования. Пренатальные скрининги обычно включают три основных параметра, которые учитываются при подсчете риска поражения плода рядом серьезных заболеваний: возраст матери, размеры воротникового пространства эмбриона, биохимические маркеры сыворотки крови беременной женщины.
В крови беременной женщины есть несколько веществ (маркеров), уровень которых меняется в зависимости от состояния плода и осложнений беременности. Комбинация этих маркеров и показатели их уровней могут быть прогностическим критерием в определении синдрома Дауна, пороков развития нервной трубки (спина бифида), передней стенки живота и ряда других заболеваний. Каждое медицинское учреждение использует свою комбинацию маркеров и имеет свои прентальные срининговые программы для беременных женщин, однако различие между такими программами незначительное. Все тесты делятся на скрининг первого триместра, который проводится до 14 недель беременности, и скрининг второго триместра, который проводится в 15-18 недель. Часто определение специфических маркеров может проводиться и в околоплодных водах на более поздних сроках беременности.Некоторые учреждения используют комбинацию скринингов первого и второго триместров.
Еще несколько лет тому назад пренатальный генетический скрининг предлагали пройти беременным женщинам возрастом 35 лет и старше, так как у них в несколько раз выше риск поражения плода синдромом Дауна, чем у женщин 20-25-летнего возраста. Сейчас пренатальный скрининг рекомендуется проходить всем беременным женщинам, независимо от возраста.
Существует несколько биохимических маркеров, которые определяют в сыворотке крови. Одни из них вырабатываются плацентой (ХГЧ, РАРР-А, ингибин А), другие – плодом (альфафетопротеин), третьи могут вырабатываться и плодом, и плацентой (эстриол 3). Эти маркеры появляются на разных сроках беременности, и их уровень меняется с прогрессом беременности, поэтому важно проводить такие скрининги вовремя, то есть на том сроке беременности, для которого эти скрининги были разработаны. Поспешное проведение на ранних сроках, или запоздалое на более поздних сроках может привести к получению ложных результатов.
Получив на руки результат, женщина либо нуждается в дополнительном обследовании, либо ничего предпринимать не нужно. Если вы получили результат и его данные выражены в количественных единицах, то есть указан уровень того или иного маркера, такие анализы не имеют практического значения. Некоторые врачи «умудряются» посмотреть таблицы уровней, например, ХГЧ, и, сверив цифры, определяют срок беременности. Но при чем здесь срок беременности и пренатальный скрининг, который не проводится с целью определения срока беременности? Только при том, что проводить этот скрининг необходимо строго в рамках сроков беременности, когда его результаты имеют максимальную достоверность. Точный срок беременности должен быть известен до проведения скрининга, а не наоборот!
Правильный результат анализа содержит заключение о шансе плода быть пораженным синдромом Дауна или пороком развития нервной трубки, и этот шанс выражается не в процентах, а в пропорции. Например, 1:200, 1:3456 и т.д. Это означает, что шанс того, что у ребенка может быть такая-то проблема с учетом всех факторов и показателей маркеров, один на 200 случаев нормальной беременности. Чем больше показатель, тем меньший риск поражения плода. Поэтому 1: 3456 намного лучше, чем 1: 200.Дальше врач должен сравнить показатели женщины с показателями возрастной категории местности, в которой она живет или проходит обследование. Обычно в заключении лаборатории есть такое сравнение и говорится, что риск высокий, средний или низкий. Если риск такой же возрастной группы женщин составляет 1: 500, например, а у женщины показатель 1:1000, то это означает, что риск поражения плода очень низкий – ниже, чем у большинства беременных женщин ее возраста данной местности. Если, наоборот, у женщины показатель 1:250 по сравнению с групповым, то риск будет средним или высоким.
В спорных ситуациях должны учитываться все факторы, в том числе показатели УЗИ, данные семейной истории и другие. Поспешное прерывание беременности только на основании результатов пренатального скрининга является ошибкой. Дело в том, что ложноположительный тест может быть при неправильном вычислении срока беременности (например, у женщины 16 недель беременности, а врач ошибочно поставил ей 14 недель, и все результаты сверяются с этим сроком беременности); при многоплодной беременности количество маркеров вырабатывается больше, и ряде других случаев показатели могут быть повышены. Индивидуальный подход в интерпретации результатов анализа позволит избежать многих поспешных выводов, а значит, и грубых ошибок.
P.S. Я советую всем женщинам, проживающим на территории бывших стран Союза, перед тем, как идти в лабораторию сдавать кровь на генетический скрининг первого или второго триместра, позвонить в лабораторию и спросить:
1.Проводит ли ваша лаборатория компьютерное вычисление индивидуального риска поражения плода синдромом Дауна и рядом других проблем, на основании уровня тех маркеров (веществ), которые вы определяете в крови этим скринингом?
Если ответ «Да» – второй вопрос:
2. Как выражается заключительный результат такого исследования, т.е. как звучит заключение?
Правильный ответ: в виде пропорции, например, один к такому-то числу. Если ответ «Нет» или в отношении заключительного результата дремучий лес, не спешите тратить деньги, а лучше сохраните их на что-то более полезное.
Расшифровка результатов 1 скрининга при беременности
Комбинированный пренатальный скрининг проводится на 11-14 неделе беременности при размере эмбриона не менее 45 мм и не более 84 мм. Это комплексное обследование плода для оценки параметров его развития. Основная его задача – раннее выявление пороков развития плода, профилактика детской инвалидности, снижение младенческой и детской смертности.
Первый скрининг состоит из инструментальной части – проведение УЗИ и лабораторной – анализ крови на определение концентрации хорионического гонадотропина (βХГЧ) и ассоциированного с беременностью протеина А (РАРР-А). Совокупные результаты этих показателей позволяют спланировать тактику ведения беременности.
Почему обследование проводится на сроке 11-14 недель
Первый триместр – это период формирования всех органов и структур организма. К концу первого триместра заканчивается эмбриональный и начинается фетальный период развития плода. Именно в сроке от 11 недель 1 дня до 13 недель 6 дней беременности наиболее хорошо визуализируются эхографические маркеры хромосомных аномалий.
Кому нужно пройти обследование
По результатам исследования можно судить о риске рождения детей с хромосомными болезнями и врожденными пороками развития, поэтому рекомендуется внимательно отнестись к вопросу и обследоваться всем беременным. Показаниями к обязательному пренатальному скринингу первого триместра являются:
Как подготовиться
Подготовка к первому скринингу выражается в щадящей диете. Погрешности питания могут сказаться на общем состоянии женщины и снизить точность результатов. За неделю до обследования:
За сутки до скрининга:
Желательно соблюдать умеренную физическую активность, если для этого нет противопоказаний. Также важны прогулки, полноценный отдых.
Проведение обследования
Анализ крови и УЗИ выполняются в один день, чтобы избежать погрешностей из-за разницы срока.
Только по расшифровке результатов УЗИ и анализа на гормоны делается вывод о возможных рисках.
Что показывает УЗИ
На скрининге при беременности производится фетометрия плода – определение размеров частей тела и оцениваются все анатомические структуры.
Полученные результаты сравниваются со статистической таблицей, в которой указан процентиль попадания в выборку нормативных значений. При показателях менее 5 и более 95 назначаются дополнительные обследования.
Во время ультразвукового исследования в 1 триместре оценивают следующие параметры: кости свода черепа и головной мозг, позвоночник, передняя брюшная стенка, конечности плода, структуры лица, органы грудной клетки и брюшной полости, а также основные эхографические маркеры хромосомных аномалий.
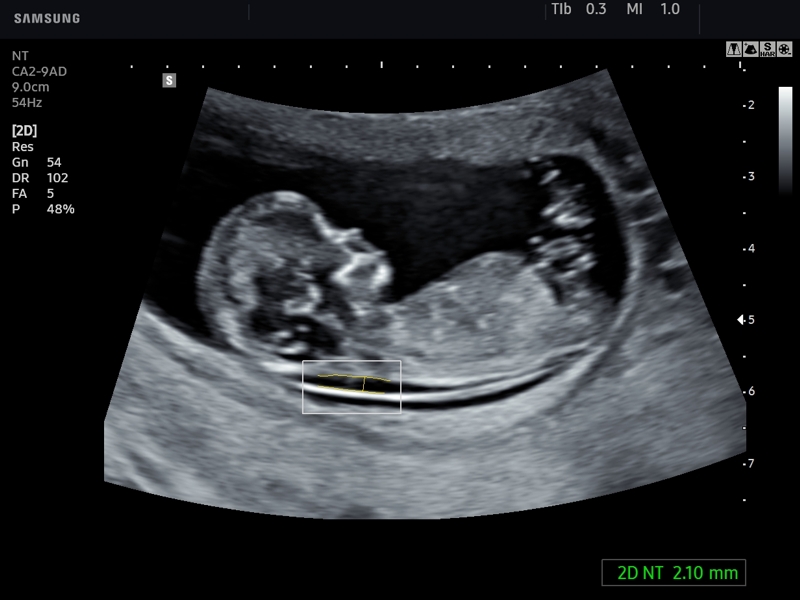
Толщина воротникового пространства (ТВП)
Область между внутренней поверхностью кожи плода и наружной поверхностью мягких тканей, покрывающих шейный отдел позвоночника. ТВП считается наиболее важным маркером хромосомных аномалий.
Это пространство после 13 недели начинает уменьшаться, поэтому возможность его оценить есть только на первом скрининге.
| Срок | Толщина воротниковой зоны в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 0,8 | 1,6 | 2,4 |
| 12 недель | 0,7 | 1,6 | 2,5 |
| 13 недель | 0,7 | 1,7 | 2,7 |
Несоответствие результатов нормативным значениям говорит о повышенном риске развития хромосомных патологий. В зависимости от сформировавшегося набора хромосом, это могут быть синдром Дауна, Патау, Эдвардса, Шерешевского-Тернера. Для уточнения диагноза в этом случае могут быть назначены биопсия хориона или плаценты, анализ пуповинной крови, околоплодных вод. Только после проведения дополнительных исследований можно поставить точный диагноз.
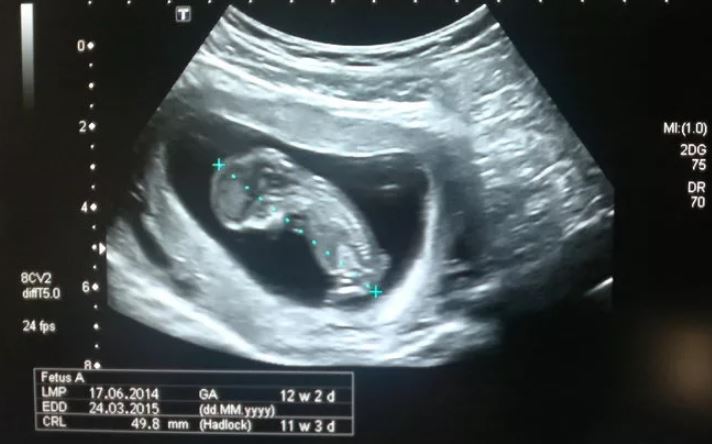
Копчико-теменной размер (КТР)
Показывает расстояние между копчиковой и теменной костями. По этому параметру на УЗИ определяют точный срок гестации, а также устанавливают соотношение массы плода к его КТР.
Незначительное отклонение от норм говорит об особенностях телосложения и не является поводом для беспокойства.
| Срок | Копчико-теменной размер в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 34 | 42 | 50 |
| 12 недель | 42 | 51 | 59 |
| 13 недель | 51 | 63 | 75 |
Если скрининг при беременности показал результаты, превышающие нормы, это указывает, что плод достаточно крупный. Показатель существенно меньше говорит либо о неправильно определенном сроке гестации (в этом случае проводится повторное обследование через 1-1,5 недели), либо о замедлении развития вследствие внутриутробной гибели, нарушенного гормонального фона или инфекционного заболевания матери, генетических отклонений.
Кости свода черепа и головной мозг
Уже с 11 недели при УЗ-исследовании можно обнаружить дефекты костей черепа, что говорит о тяжелых пороках развития плода, несовместимых с жизнью. Оценка головного мозга основана на изучении так называемой «бабочки» – сосудистых сплетений боковых желудочков. Четкая визуализация и ее симметричность говорит о нормальном развитии головного мозга.
| Срок | БПР, ЛЗР в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 13, 19 | 17, 21 | 21, 23 |
| 12 недель | 18, 22 | 21, 24 | 24, 26 |
| 13 недель | 20, 26 | 24, 29 | 28, 32 |
Носовая кость
К концу триместра она должна быть сформирована, четко визуализироваться.
| Срок | Носовая кость в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | визуализируется, не измеряется | визуализируется, не измеряется | визуализируется, не измеряется |
| 12 недель | 2 | 3,1 | 4,2 |
| 13 недель | 2 | 3,1 | 4,2 |
Патологией носовой кости считается ее отсутствие, гипоплазия (очень маленькие размеры) и изменение ее эхогенности.
Диаметр грудной клетки, окружность головы и живота, длина бедренной кости также позволяют судить о пропорциональности развития.
Состояние сердца
При исследовании сердца оценивается его расположение, устанавливается наличие четырех камер сердца – два предсердия и два желудочка и оценивается их симметричность. Измеряется частота сердечных сокращений.
| Срок | Частота сердечных сокращений в ударах за минуту | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 153 | 165 | 177 |
| 12 недель | 150 | 162 | 174 |
| 13 недель | 147 | 159 | 171 |
Венозный проток (ВП) – прямая коммуникация между пупочной веной и центральной венозной системой. При нормально развивающейся беременности кровоток в ВП представляет собой трехфазную кривую. Появление реверсного кровотока может говорить о наличии патологии плода.
Что показывает анализ крови
Результаты УЗИ сопоставляются с показателями ассоциированного с беременностью протеина А из плазмы матери (PAPP-A) и хорионическим гонадотропином человека (ХГЧ). Значения приведены в таблице:
| Срок | ХГЧ в нг/мл | PAPP-A в мЕд/л |
| 11 недель | 17,4 – 130,4 | 0,46 – 3,73 |
| 12 недель | 13,4 – 128,5 | 0,79 – 4,76 |
| 13 недель | 14,2 – 114,7 | 1,03 – 6,01 |
Отличия от референсных значений может говорить о патологиях матери или плода.
Интерпретация обследования
Первое исследование оценивается только по совокупности всех показателей. Отдельно взятый параметр не может стать основанием для точного заключения. В протоколе фиксируются данные УЗИ, анализа на гормоны, отражаются риски вероятных заболеваний и комплексный медианный коэффициент MoM. Он указывает совокупное отклонение полученных результатов от средних значений. Коэффициент должен находиться в интервале от 0,5 до 2,5. Рассчитывается он специализированными программами.
Что может повлиять на результат
Современное диагностическое оборудование позволяет оценить более 15 параметров плода, построить его объемную реконструкцию для исследования органов на ранних периодах развития, рассчитать возможные риски с высокой точностью. Обращайтесь в хорошо оснащенные клиники и доверяйте специалистам с подтвержденной квалификацией.