гемиколэктомия правосторонняя это что такое
Гемиколэктомия правосторонняя это что такое
а) Место проведения. Стационар, операционная.
б) Альтернатива:
• Лапароскопический доступ.
• Расширенная правосторонняя гемиколэктомия (включающая оба изгиба и часть нисходящей кишки).
• Операция Гартмана с длинной культей и концевая илеостома.
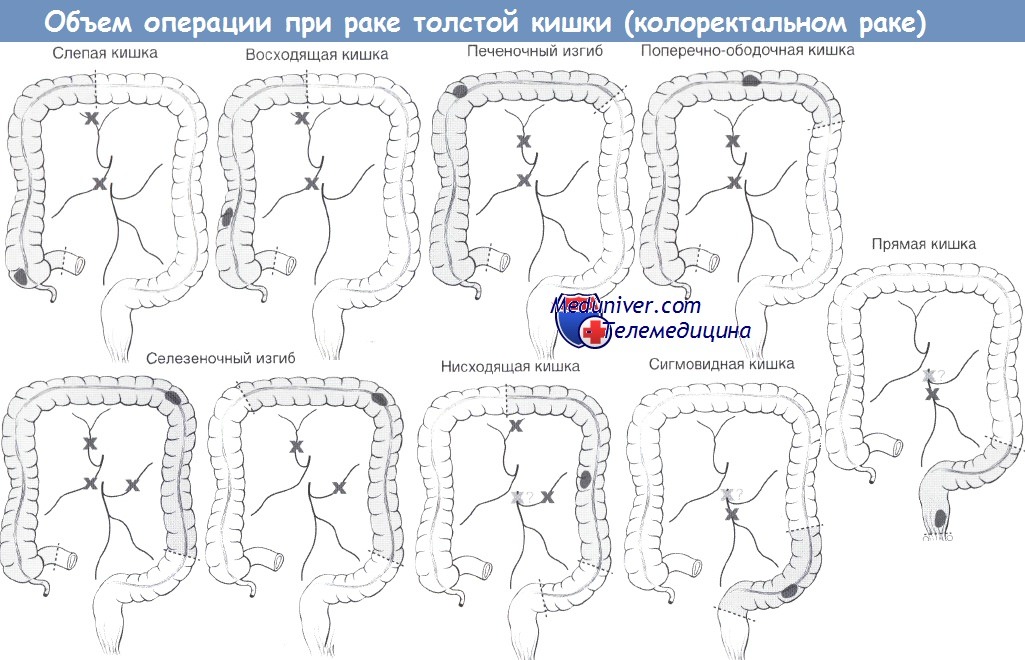
в) Показания для правосторонней гемиколэктомии: рак правых отделов ободочной кишки, дивертикулярная болезнь, заворот слепой кишки.
г) Подготовка:
• Полное обследование толстой кишки во всех плановых случаях, желательна маркировка (татуаж) мелких новообразований.
• Механическая подготовка кишки (традиционно) или без подготовки (развивающаяся концепция).
• Установка мочеточниковых стентов в случаях повторных операций или выраженных анатомических изменений (например, при воспалении).
• Маркировка места наложения стомы.
• Антибиотикопрофилактика.
д) Этапы операции правосторонней гемиколэктомии:
1. Положение пациента: на спине, модифицированное положение для промежностного камнесечения (по предпочтению хирурга).
2. Лапаротомия: среднесрединная, правая поперечная (от пупка), подреберный разрез справа.
3. Установка абдоминального ранорасширителя и ручных зеркал для экспозиции правых отделов ободочной кишки.
4. Ревизия брюшной полости: местная резектабельность, вторичные патологические изменения (печень/желчный пузырь, тонкая/толстая кишка, женские половые органы), другие изменения.
5. Определение границ резекции:
а. Слепая/восходящая кишка: правая ветвь средней ободочной артерии.
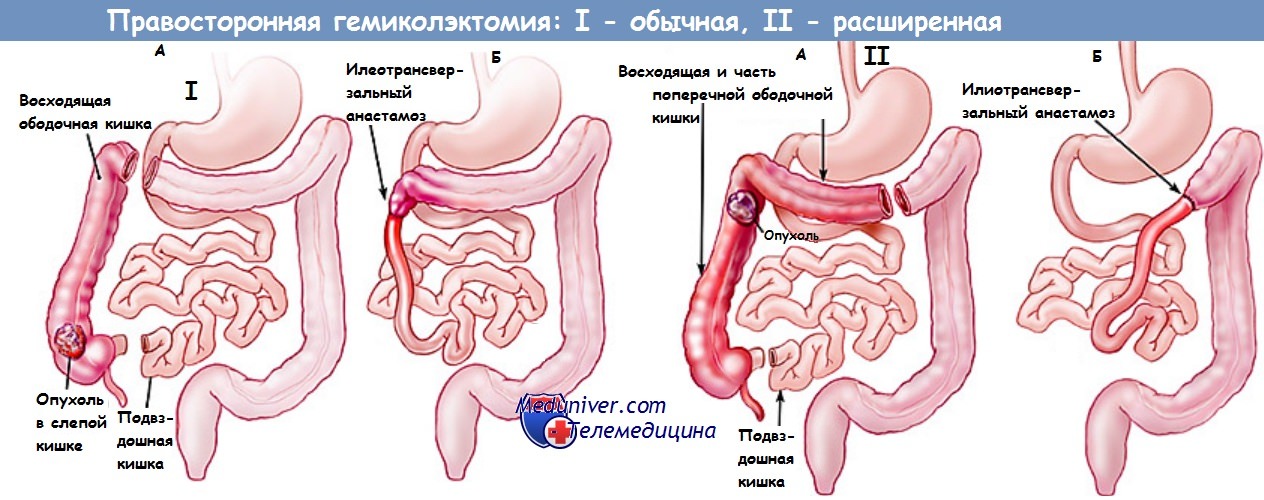
б. Печеночный изгиб: расширенная правосторонняя гемиколэктомия.
6. Мобилизация правой половины ободочной кишки: начинается от илеоцекального соединения и продолжается вдоль латерального канала до печеночного изгиба. Анатомические ориентиры: мочеточник, двенадцатиперстная кишка (избегать травмы!).
7. Рассечение сальниковой сумки: онкологические принципы резекции требуют выполнения, по крайней мере, гемиоментэктомии со стороны опухоли; разделение желудочно-ободочной связки проводится в несколько этапов (при доброкачественном заболевании сальник можно сохранить, отделив его от поперечно-ободочной кишки).
8. Идентификация подвздошно-ободочного сосудистого пучка: контурируется при тракции за слепую кишку по направлению к правому нижнему квадранту.
9. Онкологическая перевязка (перевязка с прошиванием) сосудов правой половины ободочной кишки. Перед пересечением тканей необходимо убедиться в безопасности мочеточника.
10. Поэтапное лигирование в направлении правой ветви средней ободочной артерии.
11. Пересечение кишки и формирование степлером илеотрансверзоанастомоза «бок в бок».
12. Удаление и макроскопическое исследование препарата: верификация патологических изменений и границ резекции.
13. Укрепление скрепочного шва отдельными узловыми швами.
14. Ушивание окна в брыжейке.
15. Дренирование не показано (за исключением особых случаев). Необходимость в назогастральном зонде (НГЗ) отсутствует.
16. Ушивание раны.
е) Анатомические структуры, подверженные риску повреждения: правый мочеточник, двенадцатиперстная кишка, верхняя мезентериальная вена, средняя ободочная артерия.
ж) Послеоперационный период: ведение больных «fast-track»: прием жидкостей на первый послеоперационный день (при отсутствии тошноты и рвоты) и быстрое расширение диеты по мере переносимости.
з) Осложнения правосторонней гемиколэктомии:
• Кровотечение (связанное с хирургическим вмешательством): тракции за верхнюю мезентериальную вену, неадекватное лигирование сосудистой ножки, средняя ободочная артерия.
• Несостоятельность анастомоза (2%): технические ошибки, натяжение, неадекватное кровоснабжение.
• Повреждение мочеточника (0,1-0,2%).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гемиколэктомия правосторонняя это что такое
а) Показания для правосторонней гемиколэктомии:
— Плановые: злокачественные опухоли илеоцекальной области, восходящей ободочной кишки и печеночного изгиба ободочной кишки; доброкачественные поражения восходящей ободочной кишки, при которых менее обширная резекция не допустима.
— Альтернативные операции: илеоцекальная резекция, расширенная правосторонняя гемиколэктомия, субтотальная колэктомия, паллиативная энтероэнтеростомия.
б) Предоперационная подготовка:
— Предоперационные исследования: колоноскопия с биопсией, возможно контрастная рентгенография; исключите отдаленные метастазы: ультразвуковое исследование, возможна компьютерная томография; возможно урологические обследование.
— Подготовка пациента: ортоградный лаваж кишки, катетеризация центральной вены, периоперационная антибиотикотерапия, катетеризация мочевого пузыря; коррекция анемии.
в) Специфические риски, нформированное согласие пациента:
— Недостаточность анастомоза (2% случаев)
— Кровотечение (1% случаев)
— Кишечная непроходимость (2% случаев)
— Раневая инфекция (2-10% случаев)
— Повреждение мочеточника или двенадцатиперстной кишки
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
ж) Этапы операции:
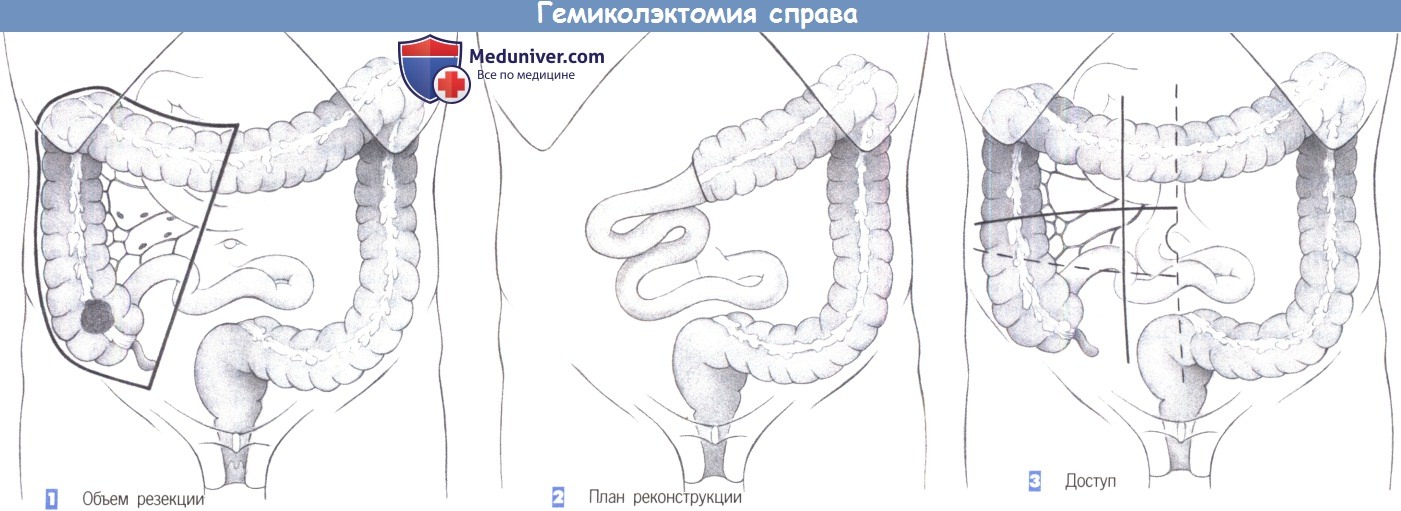
— Объем резекции
— План реконструкции
— Доступ
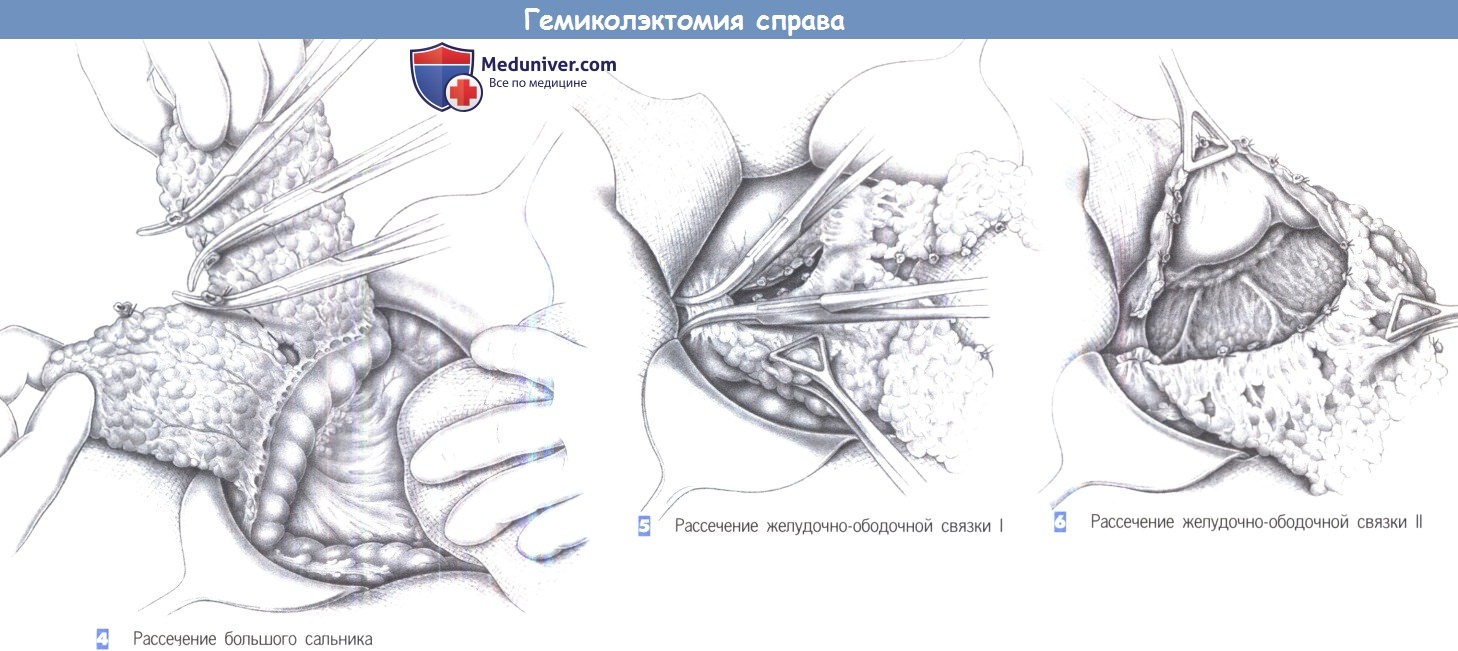
— Рассечение большого сальника
— Рассечение желудочно-ободочной связки I
— Рассечение желудочно-ободочной связки II
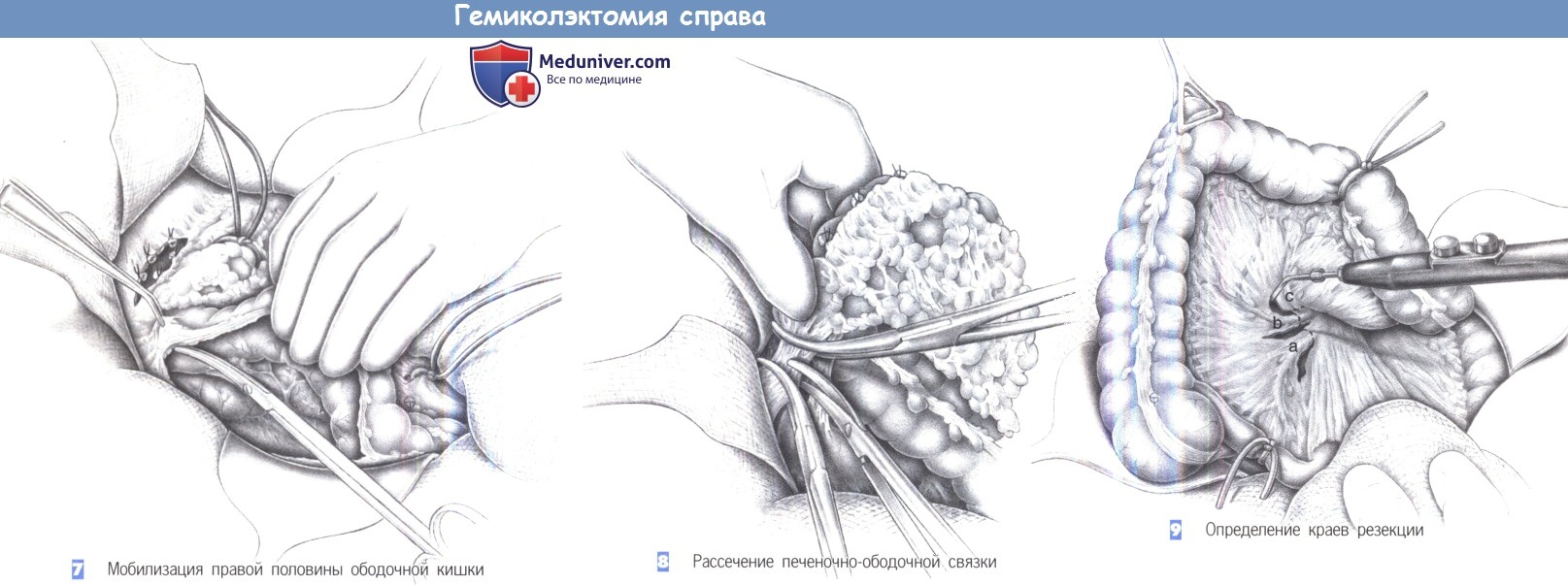
— Мобилизация правой половины ободочной кишки
— Рассечение печеночно-ободочной связки
— Определение краев резекции
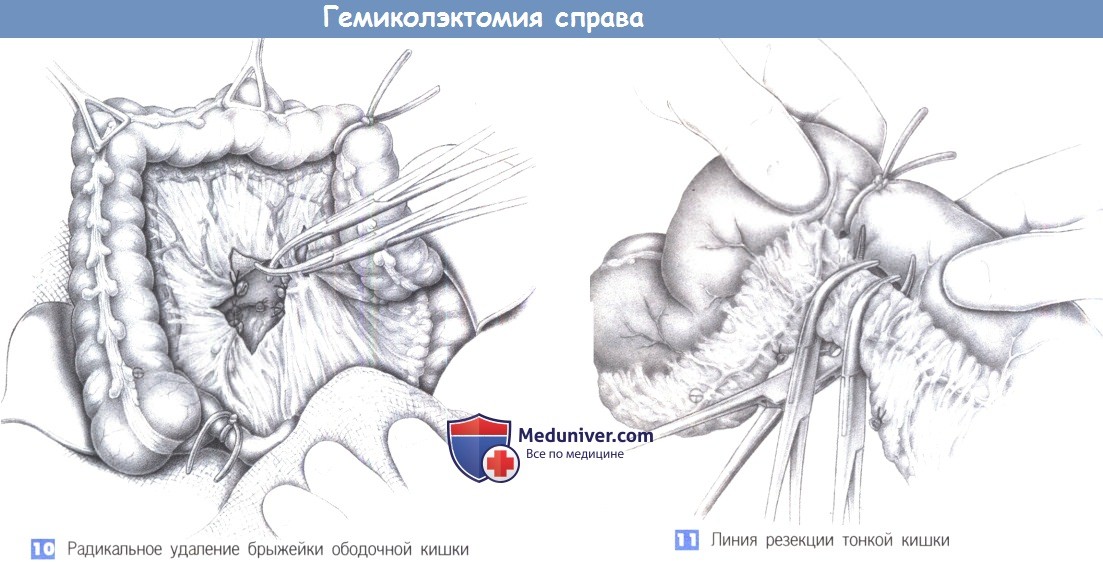
— Радикальное удаление брыжейки ободочной кишки
— Линия резекции тонкой кишки
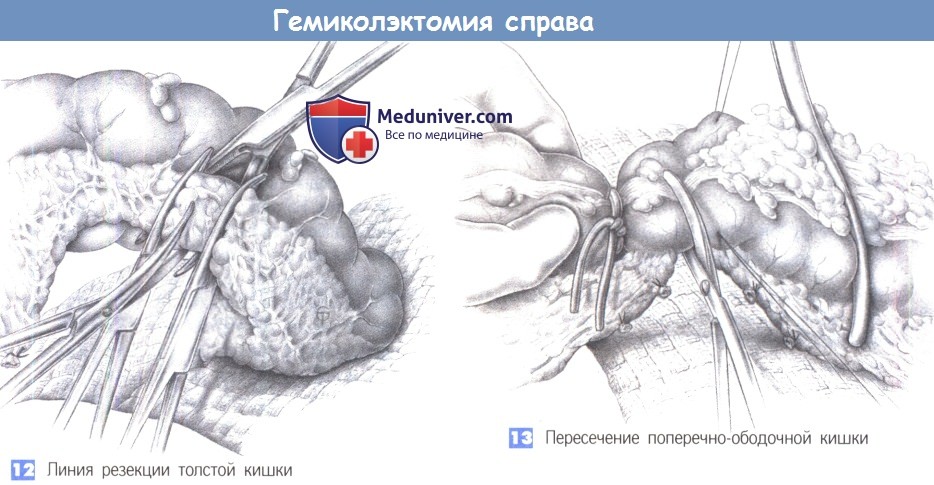
— Линия резекции толстой кишки
— Пересечение поперечно-ободочной кишки
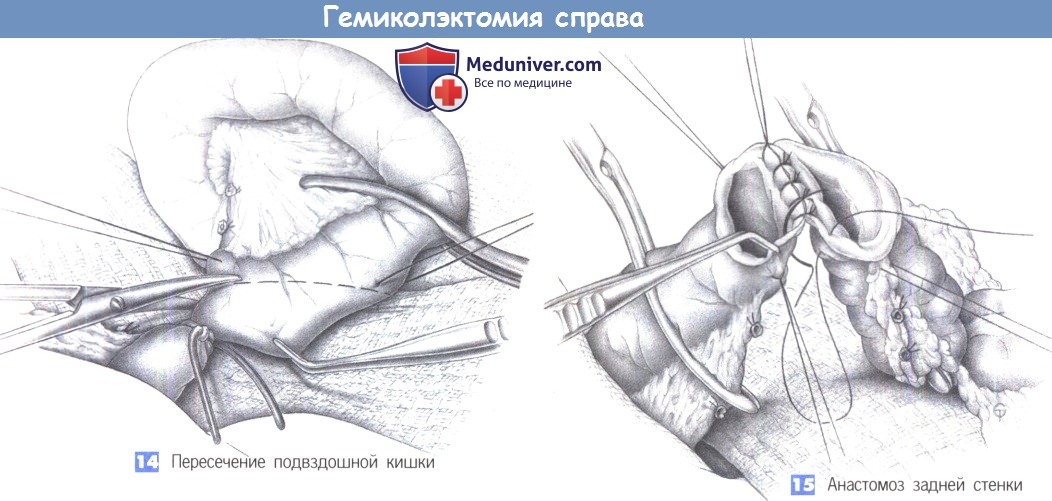
— Пересечение подвздошной кишки
— Анастомоз задней стенки
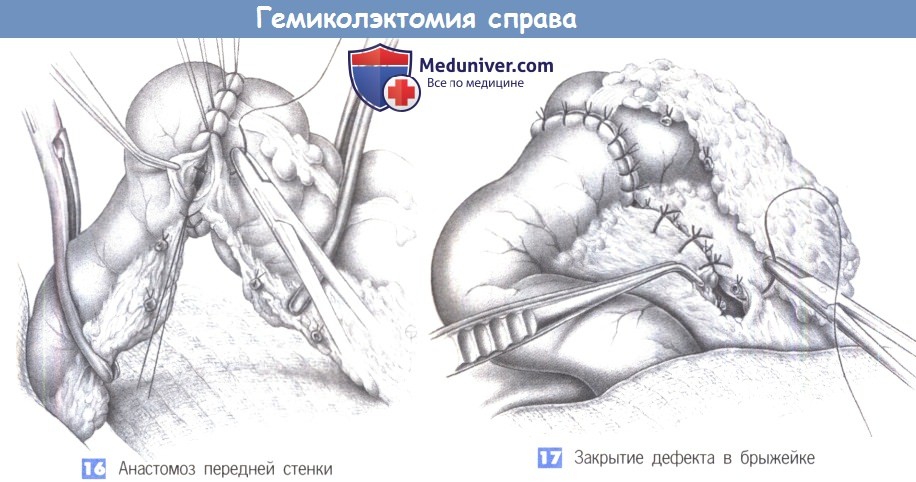
— Анастомоз передней стенки
— Закрытие дефекта в брыжейке
з) Анатомические особенности, серьезные риски, оперативные приемы:
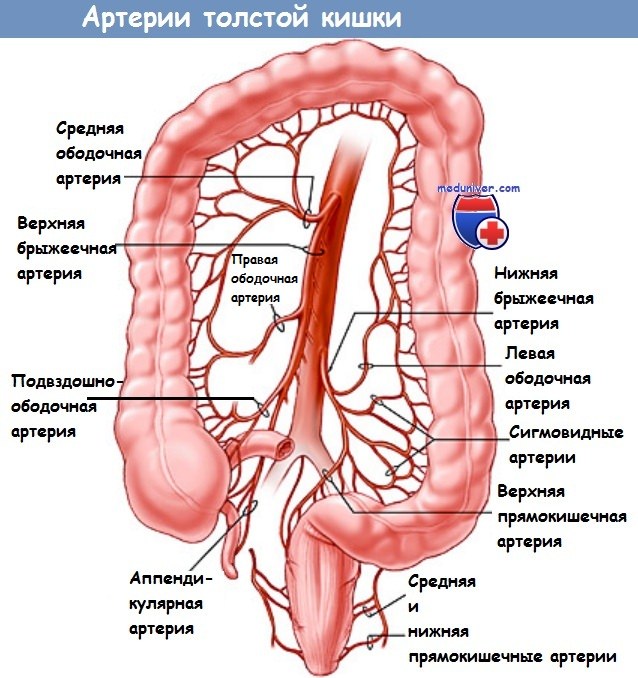
— Кровоснабжение правой половины толстой кишки обеспечивается подвздошно-ободочной, правой и средней ободочными артериями и венами (краевая аркада).
Правая половина ободочной кишки и правый мочеточник расположены близко друг к другу.
— Резекция большого сальника:
1. Показана при злокачественных опухолях в области печеночного изгиба ободочной кишки: выполняйте резекцию в пределах желудочно-сальниковой сосудистой аркады
2. Не обязательна при злокачественных опухолях в области слепой кишки, возможна резекция правой семенной/яич-никовой артерии и вены.
— Идентифицируйте правый мочеточник: он пересекает общую подвздошную артерию у ее бифуркации на внутреннюю и внешнюю ветвь.
Предупреждение: избегайте разрыва венозного анастомоза между средней ободочной веной и нижней поджелудочнодвенадцатиперстной веной, расположенного близко к нижнему краю поджелудочной железы. Будьте осторожны с натяжением поперечно-ободочной кишки во время мобилизации.
л) Этапы и техника гемиколэктомии справа:
1. Объем резекции
2. План реконструкции
3. Доступ
4. Рассечение большого сальника
5. Рассечение желудочно-ободочной связки I
6. Рассечение желудочно-ободочной связки II
7. Мобилизация правой половины ободочной кишки
8. Рассечение печеночно-ободочной связки
9. Определение краев резекции
10. Радикальное удаление брыжейки ободочной кишки
11. Линия резекции тонкой кишки
12. Линия резекции толстой кишки
13. Пересечение поперечно-ободочной кишки
14. Пересечение подвздошной кишки
15. Анастомоз задней стенки
16. Анастомоз передней стенки
17. Закрытие дефекта в брыжейке
1. Объем резекции. Радикальная правосторонняя гемиколэктомия подразумевает удаление правой половины ободочной кишки, терминального сегмента подвздошной кишки, региональных лимфатических путей и правой половины большого сальника.
2. План реконструкции. Восстановление непрерывности достигается анастомозом между дистальным сегментом подвздошной кишки и поперечноободочной кишкой; анастомоз укладывается в середине верхнего отдела брюшной полости.
3. Доступ. Хотя для стандартной илеоцекальной резекции будет достаточно выполнения нижней поперечной лапаротомии, для правосторонней гемиколэктомии должна использоваться верхняя поперечная лапаротомия, параректальный разрез или срединный разрез. V пациентов, страдающих выраженным ожирением и имеющих растянутую брюшную стенку, верхняя поперечная лапаротомия иногда дает лучшую визуализацию. Может быть выполнена лапароскопическая мобилизация с выведением препарата и анастомозом через небольшой поперечный разрез.
4. Рассечение большого сальника. Диссекция при правосторонней гемиколэктомии начинается с продольного рассечения большого сальника. Сосуды захватываются между зажимами Оверхольта и перевязываются раздельно. Пересечение большого сальника выполняется до тении поперечно-ободочной кишки.
6. Пересечение желудочно-ободочной связки II. Желудок захватывается зажимом Дюваля и отворачивается в передневерхнем направлении, в то время как ободочная кишка отводится вторым зажимом в передненижнем направлении. Это позволяет выполнить дальнейшее рассечение желудочно-ободочной связки между зажимами Оверхольта в медиальном направлении, близко к желудку. Теперь в глубине раны определяются средние и правые ободочные сосуды.
7. Мобилизация правой половины ободочной кишки. Правая половина ободочной кишки отделяется от ее боковых прикреплений, начинающихся у полюса слепой кишки. Отделение выполняется главным образом острым путем, без перевязки какого-либо крупного сосуда. Правый мочеточник и двенадцатиперстная кишка определяются в глубине раны и тупо отводятся в сторону. Тракция слепой кишки в кранио-медиальном направлении натягивает брыжеечную ножку восходящей ободочной кишки, позволяя обнаружить ее.
8. Рассечение печеночно-ободочной связки. Печеночный изгиб все еще прикреплен в его краниальной части поддерживающими связками. Мобилизация продолжается в два этапа. На поверхностном уровне между зажимами Оверхольта пересекается печеночно-ободочная связка. Печеночно-почечная связка пересекается на более глубоком уровне. После этого правая половина ободочной кишки может быть значительно смещена в медиальном направлении; в глубине раны обнажаются двенадцатиперстная кишка и правый мочеточник.
9. Определение краев резекции. Края резекции правой половины ободочной кишки отмечаются двумя резиновыми петлями, которые перекрывают ее просвет. В просвет кишки может быть введен цитотоксический раствор (200 мл), такой как Betadine (Cardinal Health, Dublin, ОН), для гибели всех свободно плавающих жизнеспособных опухолевых клеток. На этом этапе уточняется объем резекции. При доброкачественных поражениях слепой кишки будет достаточно ее простой резекции (см. ниже). В резекции большого сальника и мобилизации печеночного изгиба нет необходимости. Скелетизация ограничивается диссекцией терминального сегмента подвздошной кишки и восходящей ободочной кишки близко к кишечной стенке. При любых злокачественных поражениях требуется радикальное удаление лимфатических путей. Для этого должны быть выделены подвздошно-ободочная артерия (а), правая ободочная артерия (b) и средняя ободочная артерия (с). С этой целью выполняется диафаноскопия корня брыжейки с последующей диссекцией диатермией и скелетированием.
10. Радикальное удаление брыжейки ободочной кишки. Брыжейка ободочной кишки пересекается поэтапно у ее корня. Резекция начинается с подвздошно-ободочных сосудов, за которыми следуют правые и средние ободочные вены. Необходимо убедиться в целостности дуги Риолана (гарантия кровоснабжения остающегося сегмента поперечно-ободочной кишки). При сомнениях должна быть сохранена левая ветвь средней ободочной артерии. Сосуды перевязываются у их основания с прошиванием. Это единственный способ обеспечить радикальное удаление лимфатических путей.
12. Линия резекции толстой кишки. Последняя остающаяся сосудистая аркада поперечно-ободочной кишки захватывается зажимами Оверхольта и пересекается аналогичным образом. Здесь также важно убедиться в достаточном кровоснабжении левой половины поперечно-ободочной кишки.
13. Пересечение поперечно-ободочной кишки. На левую часть поперечно-ободочной кишки накладывается нераздавливающий жом, и под нее подводится полотенце, смоченное антисептическим раствором. После необязательного наложения швов-держалок кишка пересекается в поперечном направлении. Культя кишки орошается антисептическим раствором.
14. Пересечение подвздошной кишки. Резекция подвздошной кишки выполняется между швами-держалками под защитой нераздавливающего жома. Под линию резекции подводится полотенце, смоченное антисептическим раствором, и в косом направлении от дистального брыжеечного к проксимальному противобрыжеечному краю выполняется пересечение кишки. Это позволяет получить широкий косой срез тонкой кишки, соответствующий просвету ободочной кишки. Швы-держалки могут облегчить косое пересечение.
15. Анастомоз задней стенки. Выполняется анастомоз «конец в конец» с использованием техники прерывистого однорядного шва (3-0 PGA). Несоответствие ширины просветов требует сборивания путем наложения стежков в необходимом направлении. Промежутки между стежками составляют 0,6 см. По завершении формирования задней стенки последний шов используется как шов-держалка. Анастомоз между толстой и тонкой кишкой должен быть сконструирован таким образом, чтобы брыжейки толстой и тонкой кишки были расположены с одной стороны («брыжейка к брыжейке»).
16. Анастомоз передней стенки. Шов передней стенки выполняется с использованием такой же однорядной техники. Шов-держалка (то есть, последний угловой шов задней стенки) погружается первыми швами передней стенки. Анастомоз должен быть свободным от натяжения, хорошо кровоснабжаться и иметь широкий просвет. Адекватность ширины просвета подтверждается большим и указательным пальцами.
17. Закрытие дефекта в брыжейке. Дефект в брыжейке закрывается отдельными швами без повреждения сосудов. Можно укрыть анастомоз прядью сальника.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Рис.1. Схема расположения операционной бригады, точки введения троакаров.
Рис.2. Пересечение подвздошной и поперечно-ободочной кишки аппаратом ENDO-GIA-30.
Рис.3. Интракорпоральная техника формирования анастомоза. Этапы операции.
Рис. 4. Формирование анастомоза конец в конец.
Рис. 5. Погружение анастомоза в брюшную полость.
Техника лапароскопической правосторонней гемиколэктомии при раке ободочной кишки.
Впервые в мире лапароскопическую правостороннюю гемиколэктомию выполнил Jacobs в 1990 году. Техника лапароскопических резекций ободочной кишки включает стандартные этапы: интракорпоральную мобилизацию и деваскуляризацию с последующей резекцией и формированием анастомоза.
Большинство исследователей предпочитают экстракорпоральный способ наложения межкишечного соустья, что объясняется простотой техники, удобством и быстротой исполнения. При этом мобилизованный участок кишки выводится через минилапаротомный разрез длиной 5-6 см на брюшную стенку и накладывается анастомоз обычным способом.
Посмотреть видео операций в исполнении профессора Вы можете на сайте «Видео операций лучших хирургов мира».
Обезболивание
Операции проводятся под эндотрахеальным наркозом.
Положение пациента на операционном столе
Пациент укладывается на спину с приподнятыми и разведенными ногами. Операционный стол наклоняется влево. При мобилизации илеоцекального угла стол дополнительно вращается в положение Тренделенбурга (с опущенным головным концом стола 12 градусов), а при работе на поперечно-ободочной кишке – в положение Фовлера.
Расположение операционной бригады
Хирург и ассистент с видеокамерой располагаются слева от больного. Ассистент встает справа или слева от больного (ближе к головному краю операционного стола (рис.1). Для удобства можно использовать 2 монитора.
Введение троакаров
Для выполнения лапароскопической правосторонней гемиколэктомии обычно используется 4-5 троакаров (рис. 7.1):
Техника операции
Интракорпоральная техника
При доброкачественных заболеваниях операция начинается с мобилизации слепой и восходящей кишки по правому латеральному каналу, оттягивая правый фланг ободочной кишки медиально и вверх.
Продолжая дальнейшее выделение дистальной части восходящей и печеночного изгиба ободочной кишки, тупым и острым путем выделяется и пересекается печеночно-ободочная связка. Затем отодвигается двенадцатиперстная кишка и правый мочеточник. Одновременно с сальником выделяется поперечно-ободочная кишка на нужном участке.
Постепенно обнажается забрюшинное пространство. На данном этапе следует быть очень внимательным, чтобы не повредить расположенные рядом органы (правый мочеточник, почка и др.).
Мобилизуется брыжейка правого фланга ободочной кишки. Пересекаются одним из описанных способов подвздошно-ободочная, правая и нисходящая ветвь средней ободочной артерии.
Определяются уровни пересечения подвздошной и поперечно-ободочной кишок, которые выделяются в пределах жизнеспособных участков. Уровень анастомозирования определяется по нескольким признакам, важнейшим из которых является визуально прослеживаемая пульсация краевых сосудов. В этом месте кишка пересекается аппаратом ENDO-GIA-30-60 (рис.2).

Рис. 6. Формирование анастомоза конец в бок.
Рис.7. Формирование илео-трансверзоанастомоза аппаратом GIA-55.
Рис.8. Прошивание аппаратом ТА-60 с последующей резекцией препарата.
Рис. 9. Формирование анастомоза конец в бок циркулярным степлером.
Рис.10. Ушивание культи поперечно-ободочной кишки аппаратом ТА-60.
В правом подреберье рассекается брюшная стенка, извлекается резецированный препарат, предварительно помещенный в специальный пластиковый контейнер. Внимательно осматриваются все лигированные и коагулированные сосуды. После этого рана и троакарные проколы послойно ушиваются.
Экстракорпоральная техника
После мобилизации правого фланга ободочной кишки рассекается брюшная стенка в правом подреберье или по срединной линии. В рану выводятся мобилизованные отделы ободочной и дистальная часть подвздошной кишок вместе с опухолью. Выполняется резекция с ручным или аппаратным формированием анастомоза.
Варианты экстракорпорального формирования анастомоза
Ручной шов (конец в конец)
Формируется 2-рядный или однорядный анастомоз. Внутренний ряд (при 2-рядном шве) формируется непрерывным швом рассасывающейся нитью на атравматичной игле, наружный – узловым серо-серозным швом. Несоответствие диаметра просветов подвздошной и поперечно-ободочной кишок ликвидируется надсечением в косом направлении противобрыжеечной стенки подвздошной кишки. Наложение данного вида ручного анастомоза требует меньше всего времени (рис.4). Сформированный анастомоз погружается в брюшную полость (рис. 5).
Ручной шов (конец в бок)
Культя поперечно-ободочной кишки погружается 2-рядным швом. Выполняется колотомия вдоль тении длиной примерно 2 см, и вшивается терминальный отдел подвздошной кишки (рис.6).
Ручной шов (бок в бок)
Культя подвздошной и поперечно-ободочной кишок ушивается ручным обвивным швом и дополнительно погружается 2-мя полукисетными швами (возможно прошивание культи линейным степлером). Анастомоз накладывается на расстоянии 4-8см от края культи. Рассечение поперечно-ободочной кишки для формирования анастомоза целесообразнее осуществлять по taenia libera, так как кишечная стенка в данном месте отличается наибольшей прочностью. Предпочтение обычно отдается 2-рядному анастомозу. Первый (внутренний) ряд формируется непрерывным швом рассасывающейся атравматичной нитью, второй (наружный) ряд – узловым серо-серозным швом. После этого культя подвздошной и поперечно-ободочной кишок фиксируется к противолежащей кишке несколькими серо-серозными швами для предотвращения инвагинации в область анастомоза с развитием непроходимости. На заключительном этапе операции тщательно ушивается «окно» брыжейки.
АППАРАТНЫЙ ШОВ (бок в бок, с использованием линейных свивающих аппаратов).
Наибольшее распространение получила двухаппаратная методика. Терминальные отделы подвздошной и поперечно-ободочной кишок сопоставляют бок в бок антиперистальтически. В их просвет вводятся бранши аппарата GIA-60, выполняется прошивание с одновременным пересечением стенок (рис.7). В поперечном направлении на намеченном уровне резекции накладывается аппарат ТА-60(90), выполняется одновременное прошивание подвздошной и поперечно-ободочной кишок (рис.8). Удаляемая часть кишечника срезается по бранше аппарата.
Аппаратный шов (конец в бок; с использованием линейного и циркулярного степлеров).
В просвет поперечно-ободочной кишки вводится основная часть циркулярного степлера СЕЕА-21(25), острой частью перфорируется боковая стенка поперечно-ободочной кишки в области taenia libera на расстоянии 8-10 см от края. На терминальный отдел подвздошной кишки накладывается кисетный шов и затягивается после введения в просвет головки аппарата СЕЕА-21. Адаптируется головка с основной частью циркулярного степлера, выполняется прошивание (рис. 9).
После этого терминальная часть поперечно-ободочной кишки ушивается аппаратом ТА-60 (рис.7.10).
Особенности правосторонней гемиколэктомии при раке
Принципы онкологического радикализма требуют максимального удаления брыжейки ободочной кишки, сальника, забрюшинной клетчатки единым блоком с опухолью. Должны быть ликвидированы параколические, промежуточные, базальные и главные лимфатические узлы. Удаление единого блока включает в себя понятие мезоколонэктомию – удаление кишки с клетчаткой и лимфоузлами в едином фасциальном футляре. Все манипуляции инструментов с опухолью должны быть минимизированы. Следует проводить также профилактику троакарных метастазов: промывание ран растворами антисептиков и цитостатиков; выполнение минилапаротомии, адекватной размерам опухоли; извлечение препарата в специальном пластиковом пакете и др.
Операция начинается не с мобилизации правого фланга ободочной кишки по правому латеральному каналу, а с высокого лигирования магистральных сосудов. Сначала выделяются и клипируются подвздошно-ободочная артерия и вена, затем – правые ободочные сосуды. Затем единым блоком снизу вверх непосредственно за куполом слепой кишки рассекается париетальная брюшина. Объем лимфодиссекции соответствует локализации опухоли: при раке восходящей, правого изгиба и начального отдела поперечной ободочной кишки выполняется парааортальная лимфодиссекция, а при поражении слепой кишки нами дополнительно удаляется подвздошная клетчатка справа. Рассекается брюшина по правому латеральному каналу, и по преренальному листку fascia retroperitonealis выделяется брыжейка ободочной кишки, полностью удаляя предфасциальную клетчатку. Если диссекция тканей выполняется в нужном слое, то данный этап проходит практически бескровно. Пересекается печеночно-ободочная и желудочно-ободочная связки, удаляется большой сальник. При интраперитонеальной резекции препарат извлекается в специальном пластиковом контейнере. Если используется экстракорпоральный способ анастомозирования, то необходимо надежно изолировать рану от контакта с опухолью (для этого мы обычно используем стерильный пластиковый пакет). При местнораспространенной опухоли после окончания операции брюшная полость промывается раствором антисептика или цитостатика (5-FU; митоцин и др.).
На собственном же опыте мы убедились, что адекватную лимфодиссекцию легче выполнить при мобилизации правых отделов толстой кишки по латеральному каналу снизу вверх, с выделением, скелетизацией правого мочеточника, аорты и нижней полой вены.
При таком способе мобилизации правого фланга толстой кишки полностью сохраняются принципы футлярности и зональности (мезоколонэктомия). Лигирование магистральных сосудов проводится максимально высоко. Пересечение приводящей и отводящей кишок также целесообразно проводить экстракорпорально с использованием сшивающих аппаратов. Учитывая тот факт, что для извлечения удаляемого препарата необходимо производить адекватный размерам опухоли разрез, выполнение заключительных этапов технически проще и удобнее производить внеабдоминальным доступом.


Список опубликованных работ по теме лапароскопической правосторонней гемилэктомии